Слайд 2
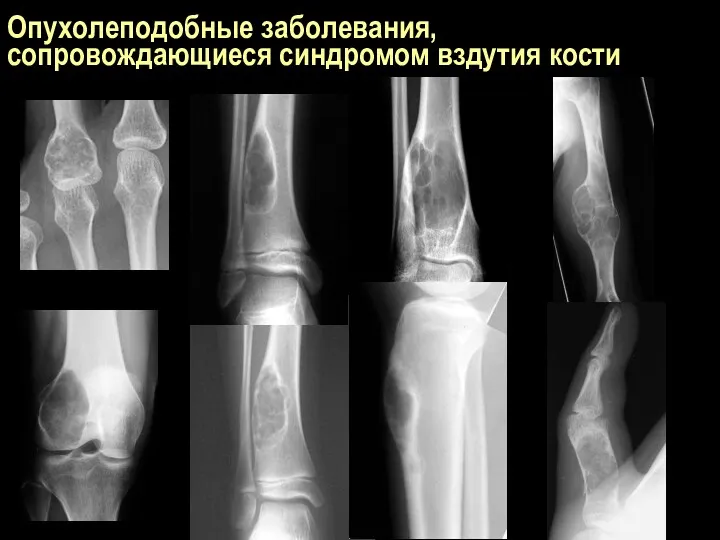
Опухолеподобные заболевания, сопровождающиеся синдромом вздутия кости
Слайд 3

Классификация опухолеподобных заболеваний костей в зависимости от состояния костного матрикса
Слайд 4

Общие особенности рентгеновской картины опухолеподобных заболеваний костей
1. Признаки медленно растущего,
неинвазивного образования:
патологический
очаг округлой,
овальной формы, с четкими контурами,
хорошо отделен от нормальной
окружающей кости
Слайд 5
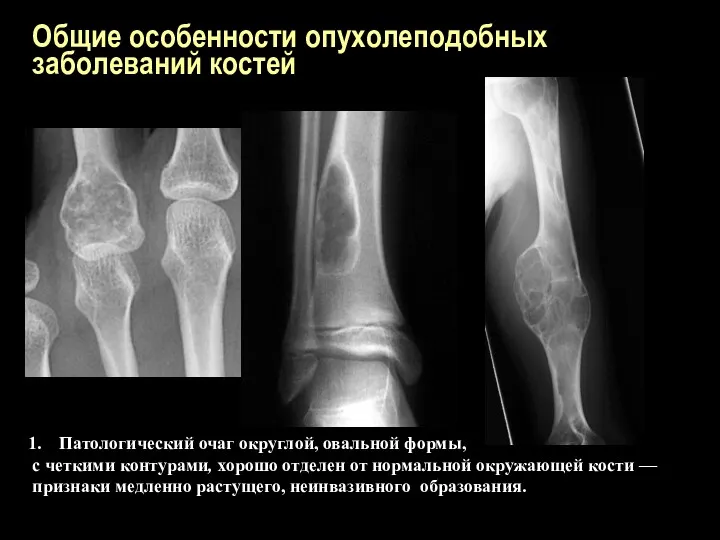
Общие особенности опухолеподобных заболеваний костей
Патологический очаг округлой, овальной формы,
с четкими
контурами, хорошо отделен от нормальной окружающей кости —
признаки медленно растущего, неинвазивного образования.
Слайд 6

Общие особенности опухолеподобных заболеваний костей
2. Неизмененный кортикальный слой кости, который образует
эффективный барьер для роста, предупреждая распространение неагрессивных, медленно растущих опухолей. Несмотря на истончение или расширение кортикального слоя, он остается не разрушенным и распространения опухоли в окружающие мягкие ткани не происходит.
Слайд 7
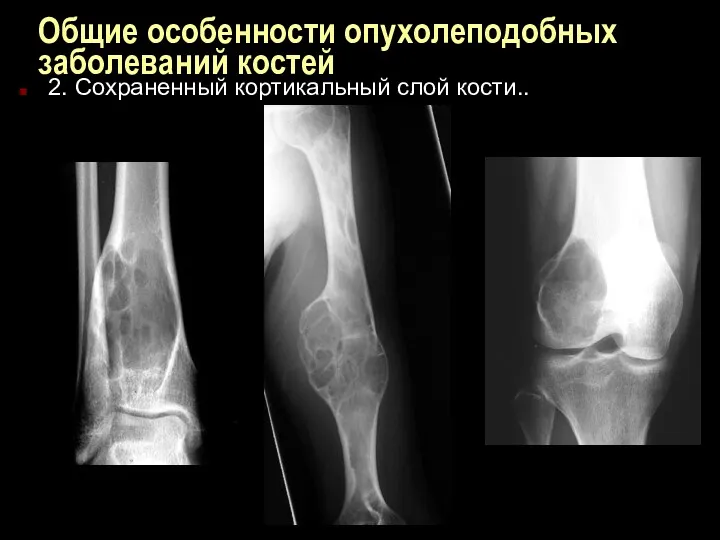
Общие особенности опухолеподобных заболеваний костей
2. Сохраненный кортикальный слой кости..
Слайд 8

Общие особенности опухолеподобных заболеваний костей
3. Отсутствие «взрывной» периостальной реакции. Обычно она
выглядит, как одиночное гомогенное расширение контура. Отсутствуют агрессивные периостальные изменения, такие как "узор луковой шелухи" или "лучи восходящего солнца" при саркомы Юинга или остеогенной саркомы.
Слайд 9
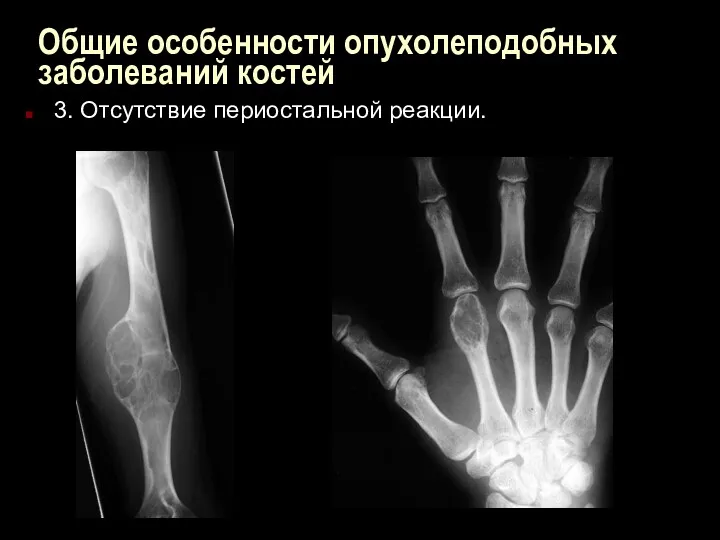
Общие особенности опухолеподобных заболеваний костей
3. Отсутствие периостальной реакции.
Слайд 10

Общие особенности опухолеподобных заболеваний костей
4. Медленный рост. Неагрессивные опухоли обычно меньше
6 см, а многие — менее 3 см, и их размер мало изменяется при 6-месячном наблюдении.
Слайд 11
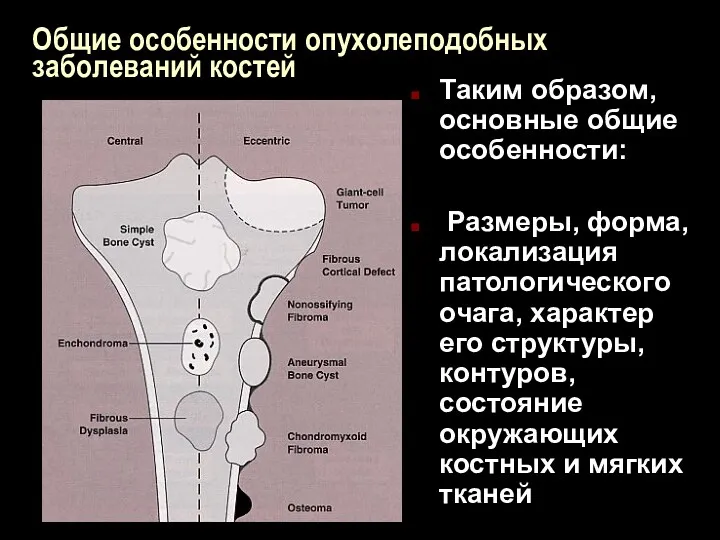
Общие особенности опухолеподобных заболеваний костей
Таким образом, основные общие особенности:
Размеры, форма,
локализация патологического очага, характер его структуры, контуров, состояние окружающих костных и мягких тканей
Слайд 12

Общие особенности опухолеподобных заболеваний костей
Рентгенодиагностические отличия злокачественных и доброкачественных опухолей костей
Слайд 13
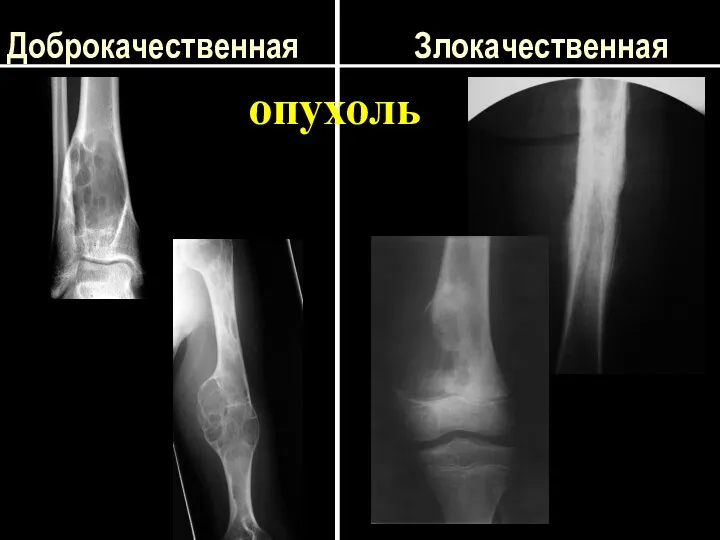
Доброкачественная Злокачественная
опухоль
Слайд 14
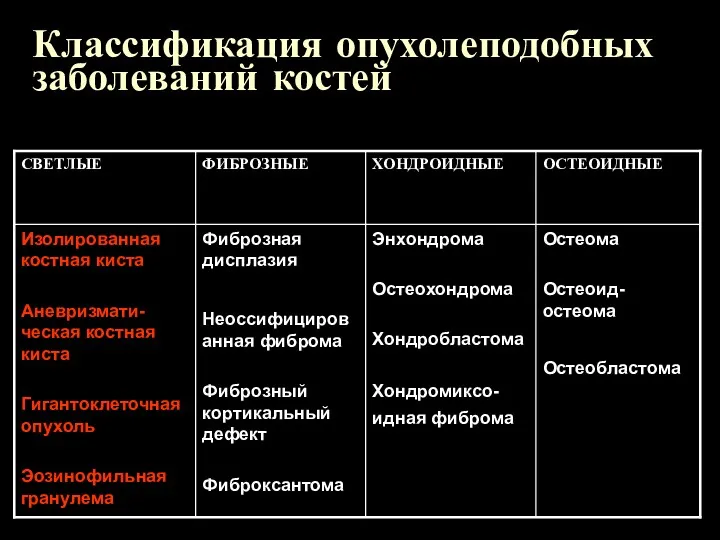
Классификация опухолеподобных заболеваний костей
Слайд 15

Изолированная костная киста
osteodystrophia fibrosa cystica localisata)
аневризма костная, доброкачественная аневризма кости,
оссифицированная гематома, гемангиоматозная киста, геморрагическая киста кости, доброкачественная киста кости
Слайд 16
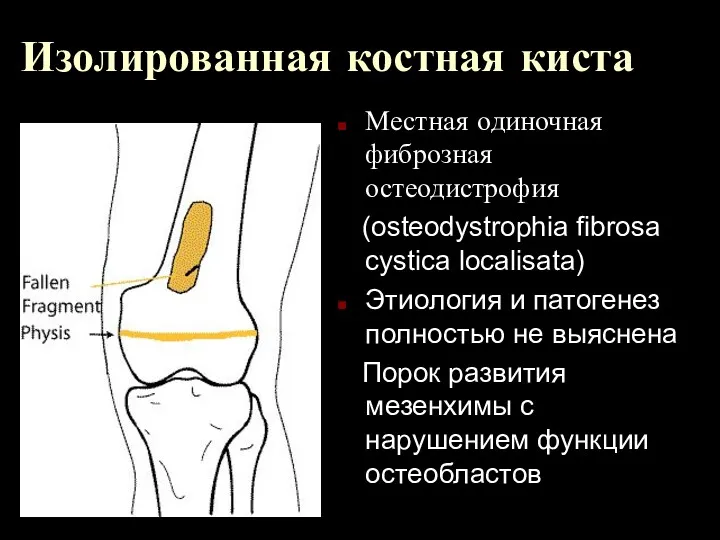
Изолированная костная киста
Местная одиночная фиброзная остеодистрофия
(osteodystrophia fibrosa cystica localisata)
Этиология и
патогенез полностью не выяснена
Порок развития мезенхимы с нарушением функции остеобластов
Слайд 17
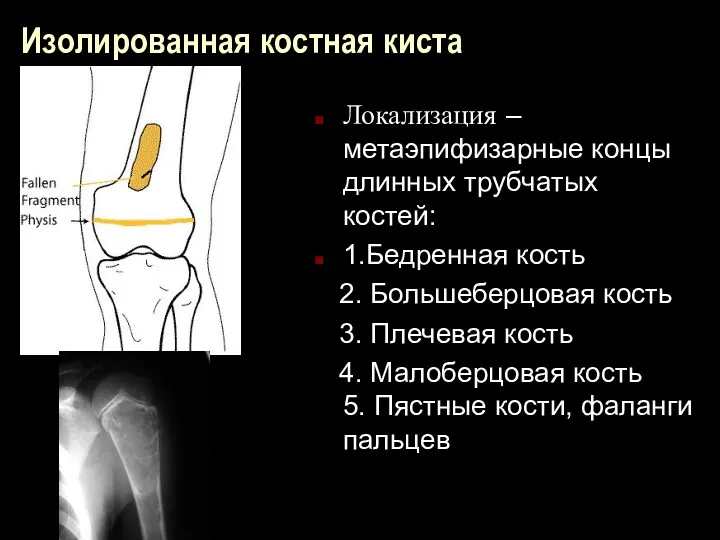
Изолированная костная киста
Локализация – метаэпифизарные концы длинных трубчатых костей:
1.Бедренная кость
2. Большеберцовая кость
3. Плечевая кость
4. Малоберцовая кость 5. Пястные кости, фаланги пальцев
Слайд 18
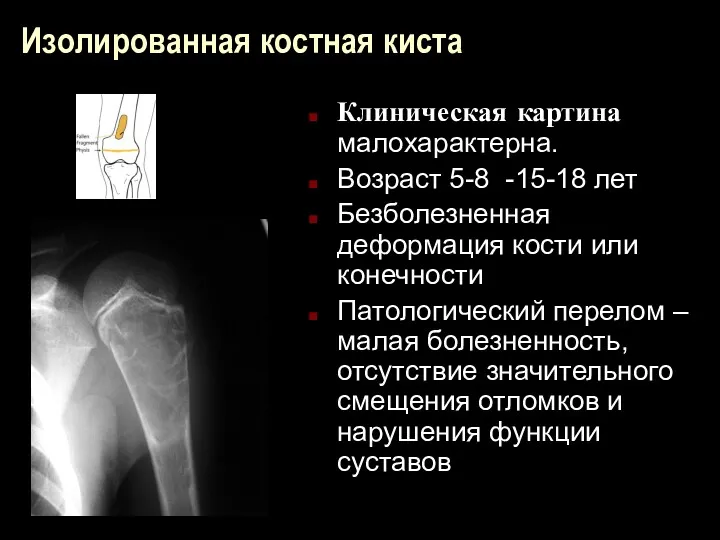
Изолированная костная киста
Клиническая картина малохарактерна.
Возраст 5-8 -15-18 лет
Безболезненная деформация кости или
конечности
Патологический перелом – малая болезненность, отсутствие значительного смещения отломков и нарушения функции суставов
Слайд 19

Изолированная костная киста
Поражение метаэпифиза без перехода на эпифизарную зону
Правильная, грушевидная форма
Сустав
всегда сохранен
Медленный рост в сторону диафиза
Форма экспансивного роста
Истончение кортикального слоя без его разрушения
Слайд 20
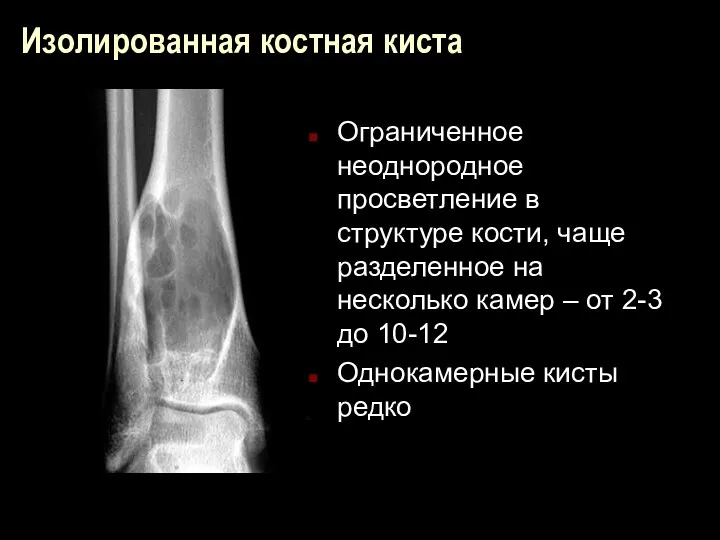
Изолированная костная киста
Ограниченное неоднородное просветление в структуре кости, чаще разделенное на
несколько камер – от 2-3 до 10-12
Однокамерные кисты редко
Слайд 21
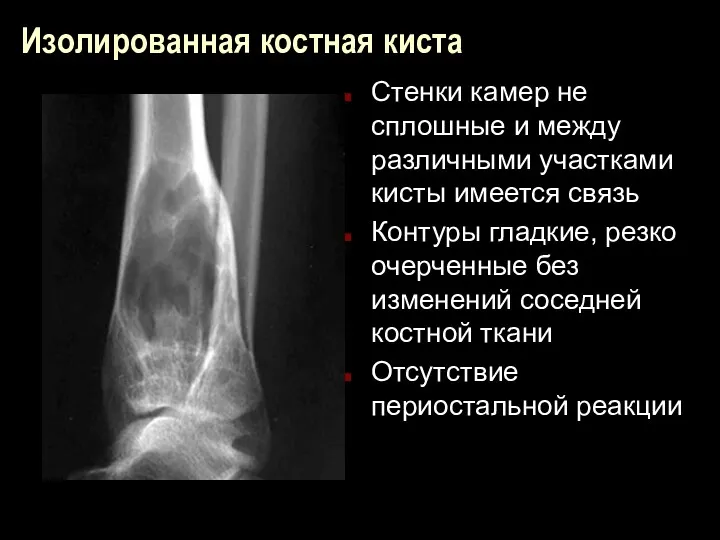
Изолированная костная киста
Стенки камер не сплошные и между различными участками кисты
имеется связь
Контуры гладкие, резко очерченные без изменений соседней костной ткани
Отсутствие периостальной реакции
Слайд 22

Изолированная костная киста
Разрыв кортикального слоя – следствие патологического перелома.
Слайд 23
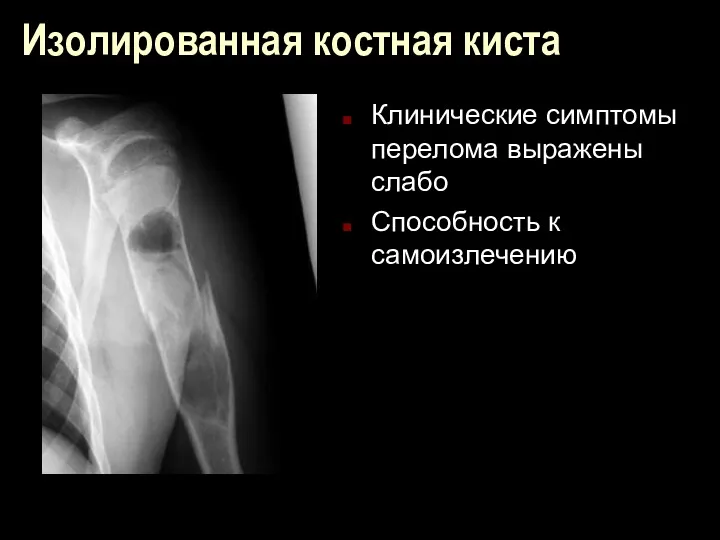
Изолированная костная киста
Клинические симптомы перелома выражены слабо
Способность к самоизлечению
Слайд 24
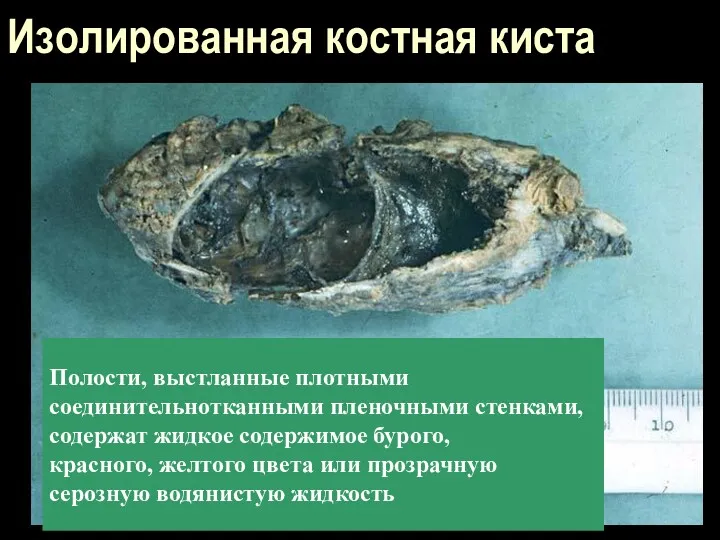
Изолированная костная киста
Полости, выстланные плотными
соединительнотканными пленочными стенками,
содержат жидкое содержимое
бурого,
красного, желтого цвета или прозрачную
серозную водянистую жидкость
Слайд 25
Аневризматическая костная киста
аневризма костная, доброкачественная аневризма кости, гематома оссифицированная, киста гемангиоматозная,
киста кости геморрагическая , киста кости доброкачественная, киста кости простая, киста кости солитарная
Слайд 26

Аневризматическая костная киста
Этиология и патофизиология
Травма – первоначальный фактор
Нарушении местной гемодинамики при
острой травме за счет тромбирования вен и образования артерио-венозного свища.
Возникает в на фоне изменений костной ткани, при наличии нарушения местной гемодинамики.
Слайд 27
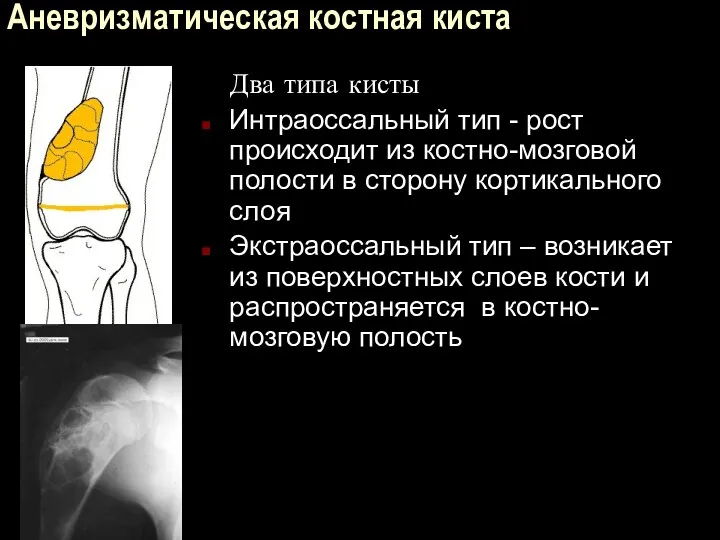
Аневризматическая костная киста
Два типа кисты
Интраоссальный тип - рост происходит из
костно-мозговой полости в сторону кортикального слоя
Экстраоссальный тип – возникает из поверхностных слоев кости и распространяется в костно-мозговую полость
Слайд 28

Аневризматическая костная киста
Патогенез
- Стадия первоначального остеолиза
- Стадия активного роста – быстрое
увеличение размеров кисты
- Зрелая стадия – прекращением роста, появлением отчетливой оболочки, внутрикостных перегородок и трабекул ( симптом мыльных пузырей)
- Стадия заживления – кальцификация, оссификация, трансформация кисты в участок костной ткани с измененной костной структурой
Слайд 29
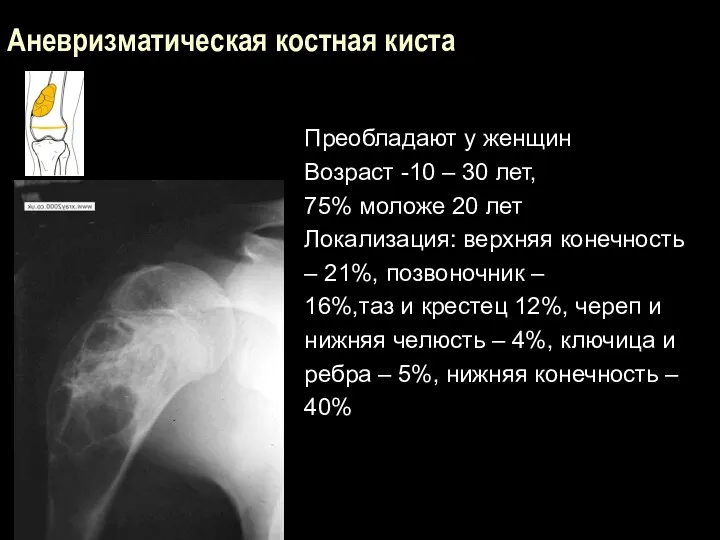
Аневризматическая костная киста
Преобладают у женщин
Возраст -10 – 30 лет,
75% моложе
20 лет
Локализация: верхняя конечность
– 21%, позвоночник –
16%,таз и крестец 12%, череп и
нижняя челюсть – 4%, ключица и
ребра – 5%, нижняя конечность –
40%
Слайд 30
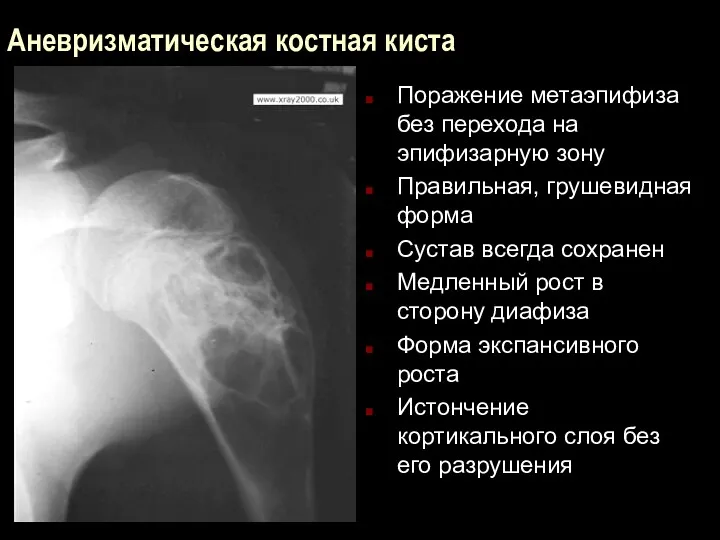
Аневризматическая костная киста
Поражение метаэпифиза без перехода на эпифизарную зону
Правильная, грушевидная форма
Сустав
всегда сохранен
Медленный рост в сторону диафиза
Форма экспансивного роста
Истончение кортикального слоя без его разрушения
Слайд 31

Аневризматическая костная киста
Ограниченное неоднородное просветление в структуре кости, чаще разделенное на
несколько камер – от 2-3 до 10-12
Однокамерные кисты редко
Слайд 32
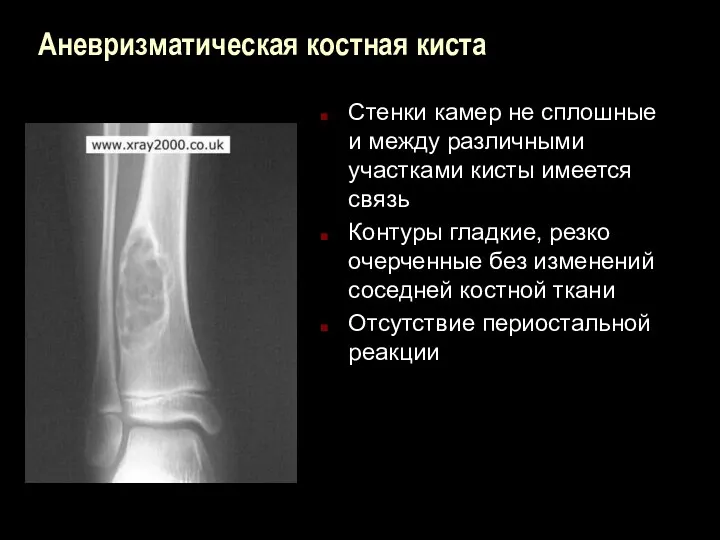
Аневризматическая костная киста
Стенки камер не сплошные и между различными участками
кисты имеется связь
Контуры гладкие, резко очерченные без изменений соседней костной ткани
Отсутствие периостальной реакции
Слайд 33
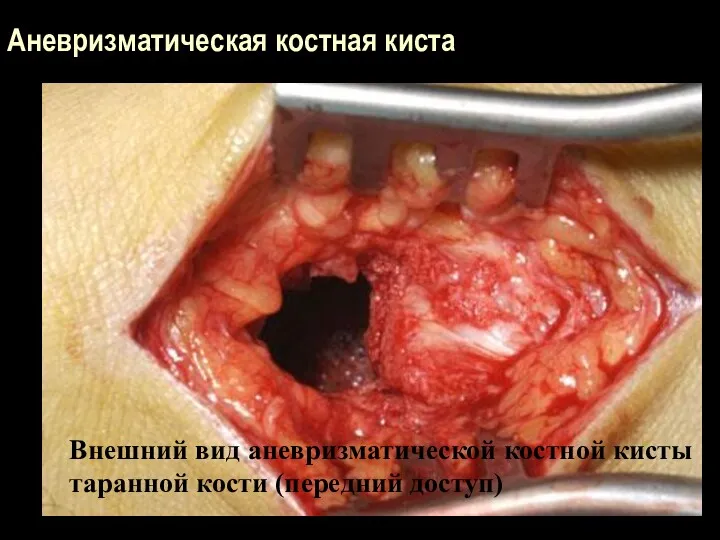
Аневризматическая костная киста
Внешний вид аневризматической костной кисты
таранной кости (передний доступ)
Слайд 34
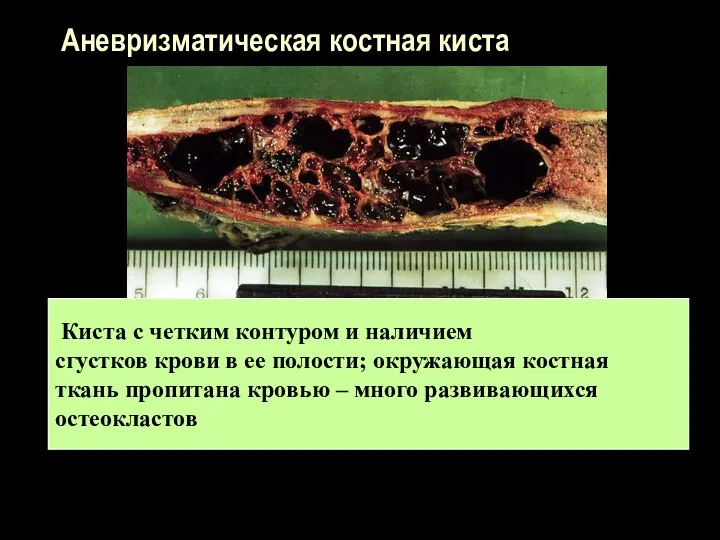
Аневризматическая костная киста
Киста с четким контуром и наличием
сгустков крови
в ее полости; окружающая костная
ткань пропитана кровью – много развивающихся
остеокластов
Слайд 35
Гигантоклеточная опухоль (osteoblastoclastoma)
Остеобластокластома, гигантома, бурая опухоль, опухоль миелоидная, остеокластома
Слайд 36

Гигантоклеточная опухоль
Частота: 4-5% всех первичных опухолей скелета и 18 – 20%
всех доброкачественных опухолей;
Доброкачественная опухоль; малигнизация 5 -10%;
Пол: М:Ж - 1:1,2
Слайд 37

Гигантоклеточная опухоль
Возраст: чаще 20-40 лет, с пиковыми значениями 25-30 лет;
5%
от всех случае в возрасте до 20 лет с преобладанием поражения позвоночника (29% от всех случаев) и мультицентрическим поражением (< 1%)
Слайд 38
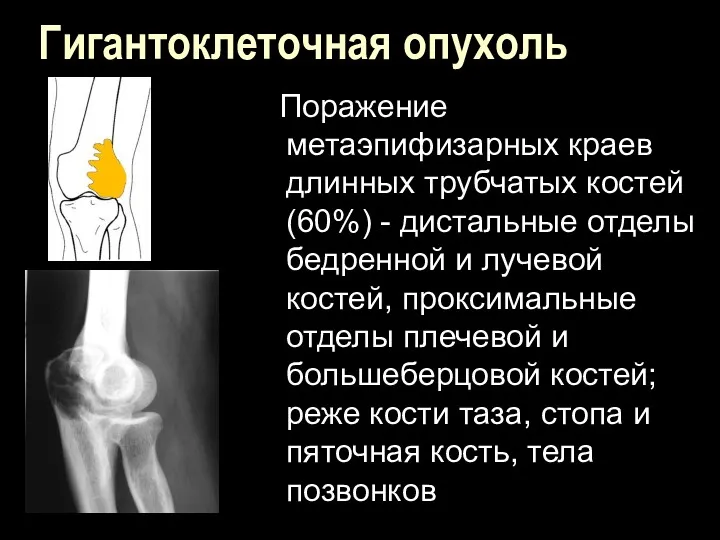
Гигантоклеточная опухоль
Поражение метаэпифизарных краев длинных трубчатых костей (60%) - дистальные
отделы бедренной и лучевой костей, проксимальные отделы плечевой и большеберцовой костей; реже кости таза, стопа и пяточная кость, тела позвонков
Слайд 39
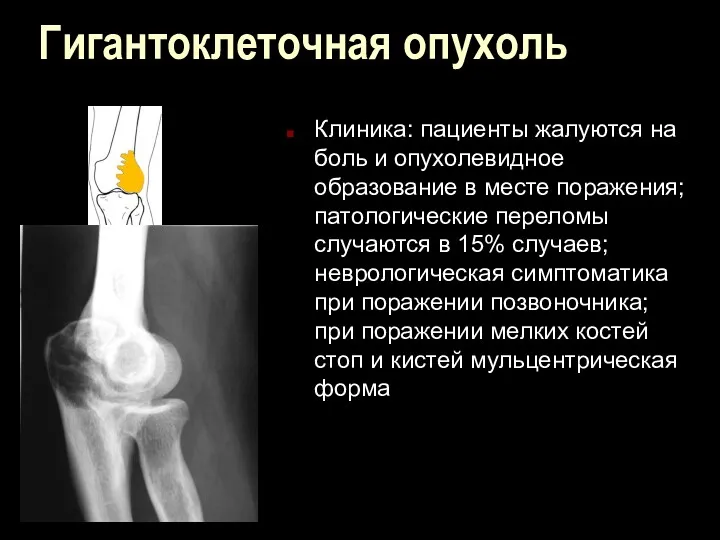
Гигантоклеточная опухоль
Клиника: пациенты жалуются на боль и опухолевидное образование в месте
поражения; патологические переломы случаются в 15% случаев; неврологическая симптоматика при поражении позвоночника; при поражении мелких костей стоп и кистей мульцентрическая форма
Слайд 40
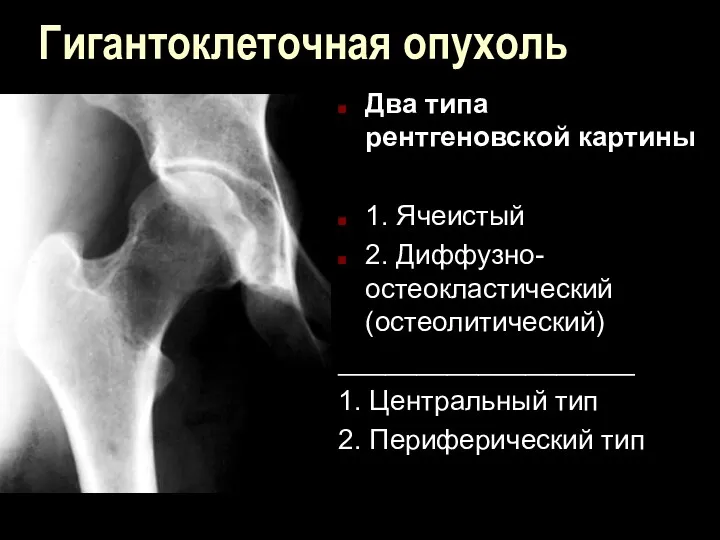
Гигантоклеточная опухоль
Два типа рентгеновской картины
1. Ячеистый
2. Диффузно-остеокластический (остеолитический)
___________________
1. Центральный тип
2. Периферический
тип
Слайд 41
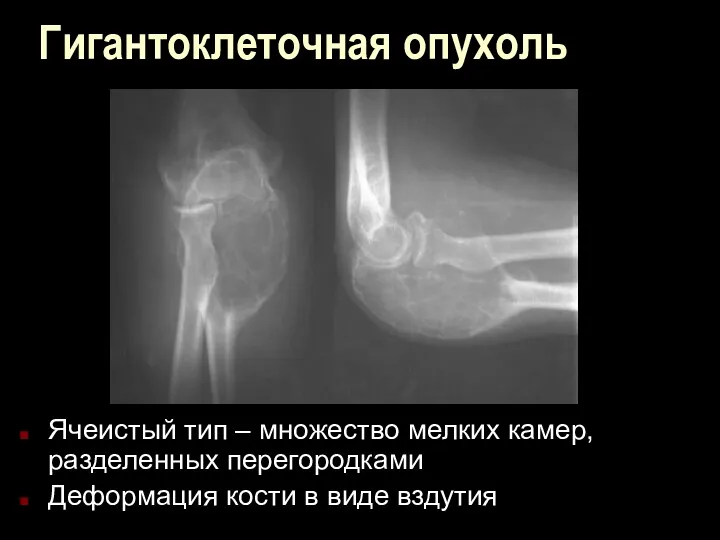
Гигантоклеточная опухоль
Ячеистый тип – множество мелких камер, разделенных перегородками
Деформация кости в
виде вздутия
Слайд 42
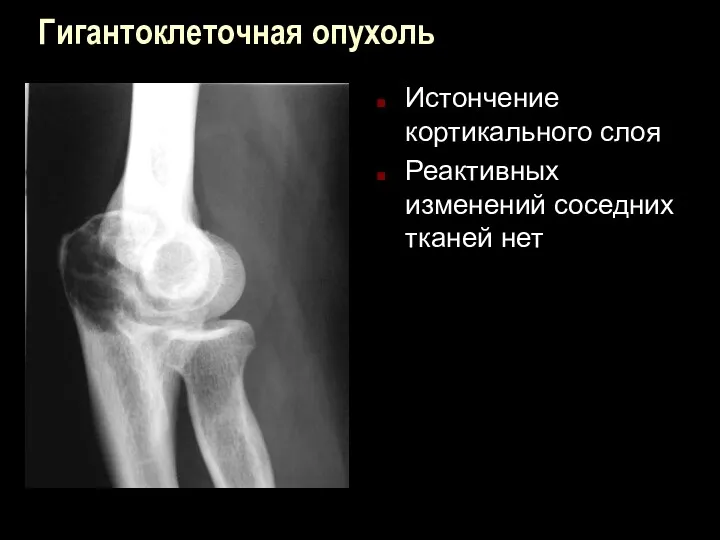
Гигантоклеточная опухоль
Истончение кортикального слоя
Реактивных изменений соседних тканей нет
Слайд 43
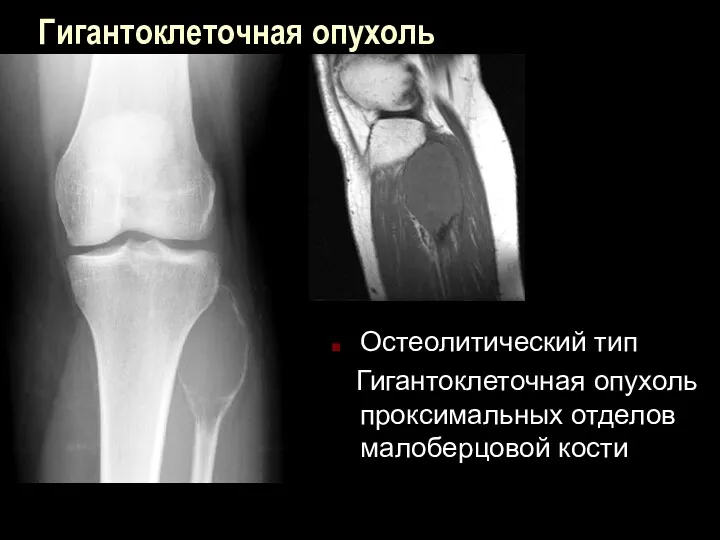
Гигантоклеточная опухоль
Остеолитический тип
Гигантоклеточная опухоль проксимальных отделов малоберцовой кости
Слайд 44
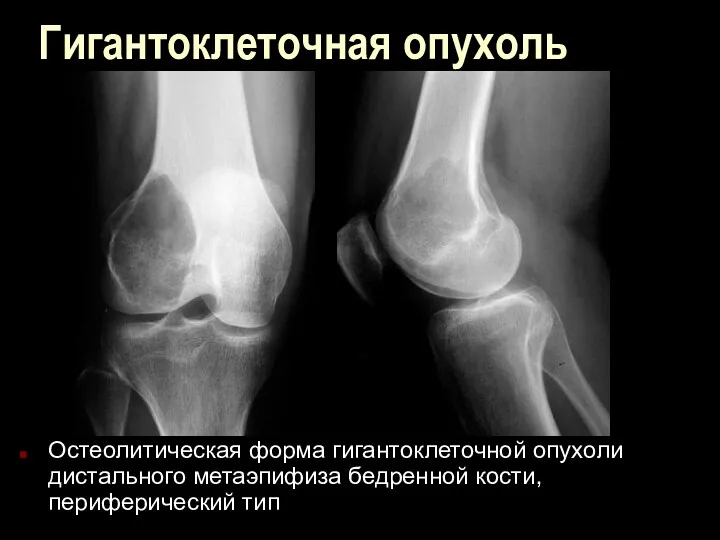
Гигантоклеточная опухоль
Остеолитическая форма гигантоклеточной опухоли дистального метаэпифиза бедренной кости, периферический тип
Слайд 45

Гигантоклеточная опухоль
В области дистального метаэпифиза 2-й пястной кости отмечается ее вздутие
за счет наличия мелкоячеистого образования, распространяющегося на зону эпифиза с выходом на суставную поверхность, с истончением кортикального слоя кости, но без признаков разрушения его, без реактивных костных изменений
Заключение: Гигантоклеточная опухоль второй пястной кости
Слайд 46
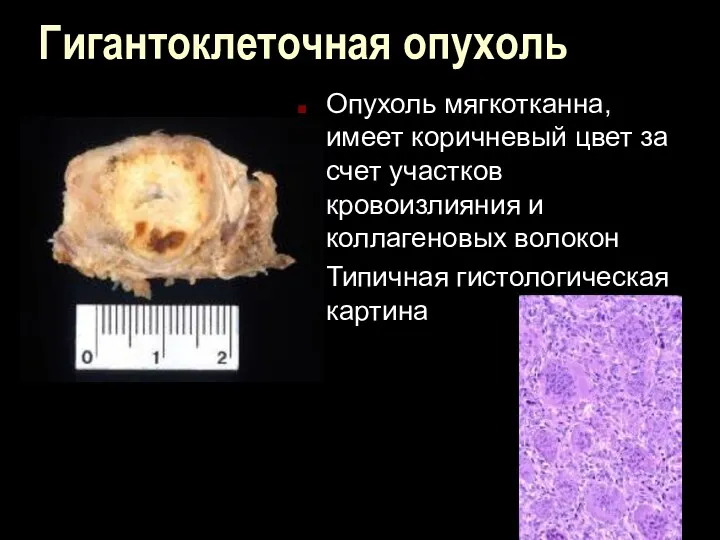
Гигантоклеточная опухоль
Опухоль мягкотканна, имеет коричневый цвет за счет участков кровоизлияния и
коллагеновых волокон
Типичная гистологическая картина
Слайд 47

Эозинофильная гранулема
(ретикулема доброкачественная, болезньТаратынова)
Слайд 48
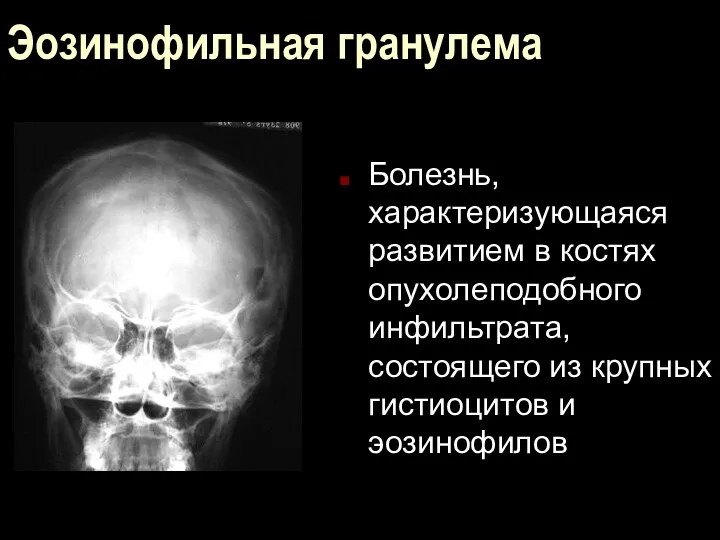
Эозинофильная гранулема
Болезнь, характеризующаяся развитием в костях опухолеподобного инфильтрата, состоящего из крупных
гистиоцитов и эозинофилов
Слайд 49
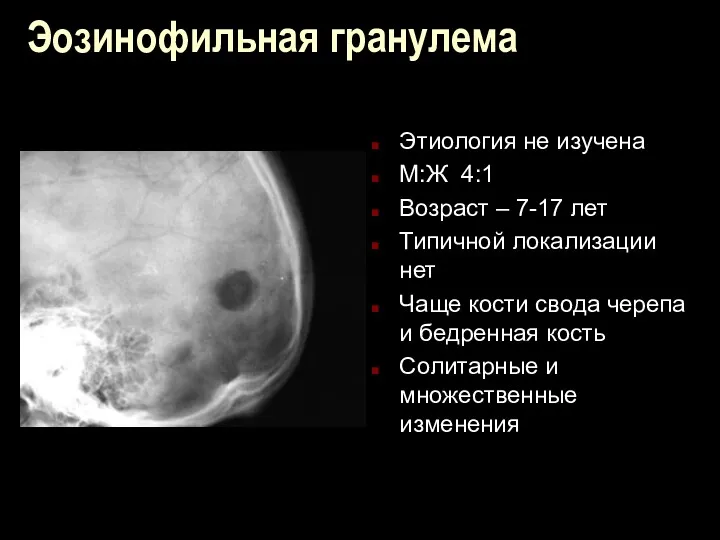
Эозинофильная гранулема
Этиология не изучена
М:Ж 4:1
Возраст – 7-17 лет
Типичной локализации нет
Чаще кости
свода черепа и бедренная кость
Солитарные и множественные изменения
Слайд 50

Эозинофильная гранулема
Клиника: умеренные боли и болезненность при пальпации
Изменения крови в виде
лейкоцитоза с нейтрофильным сдвигом, анемия
Слайд 51
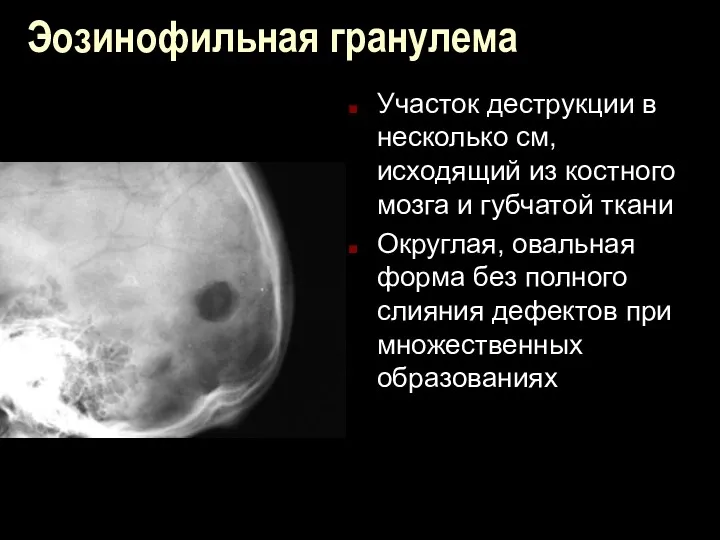
Эозинофильная гранулема
Участок деструкции в несколько см, исходящий из костного мозга и
губчатой ткани
Округлая, овальная форма без полного слияния дефектов при множественных образованиях
Слайд 52
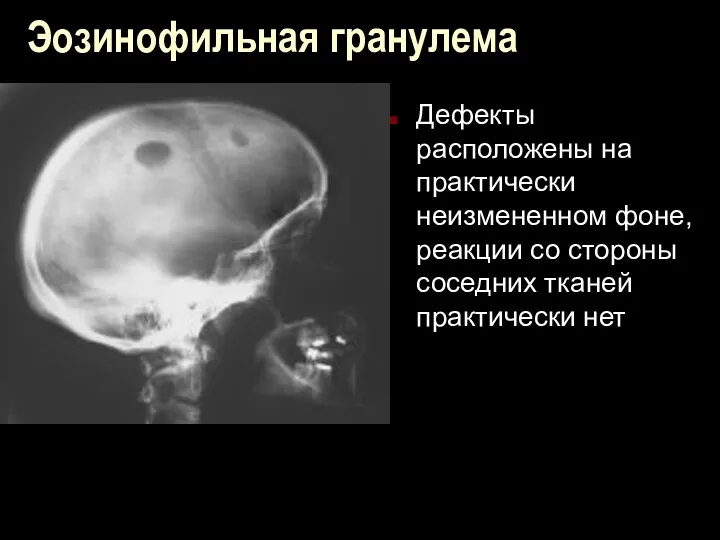
Эозинофильная гранулема
Дефекты расположены на практически неизмененном фоне, реакции со стороны соседних
тканей практически нет
Слайд 53
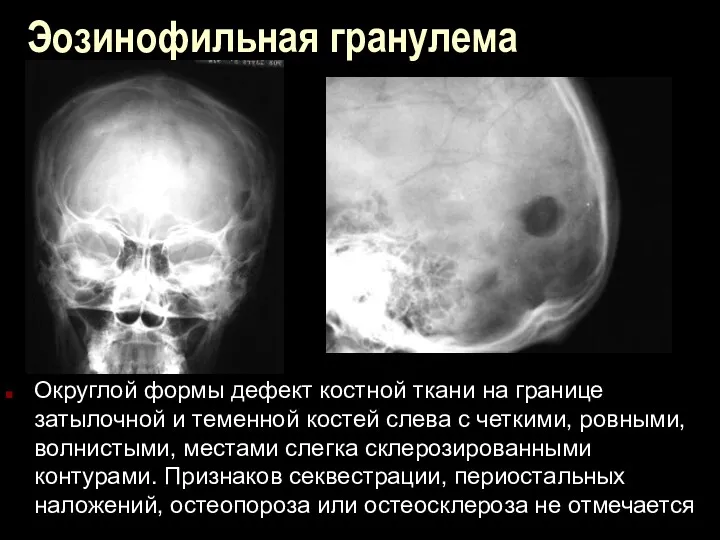
Эозинофильная гранулема
Округлой формы дефект костной ткани на границе затылочной и теменной
костей слева с четкими, ровными, волнистыми, местами слегка склерозированными контурами. Признаков секвестрации, периостальных наложений, остеопороза или остеосклероза не отмечается
Слайд 54

Слайд 55
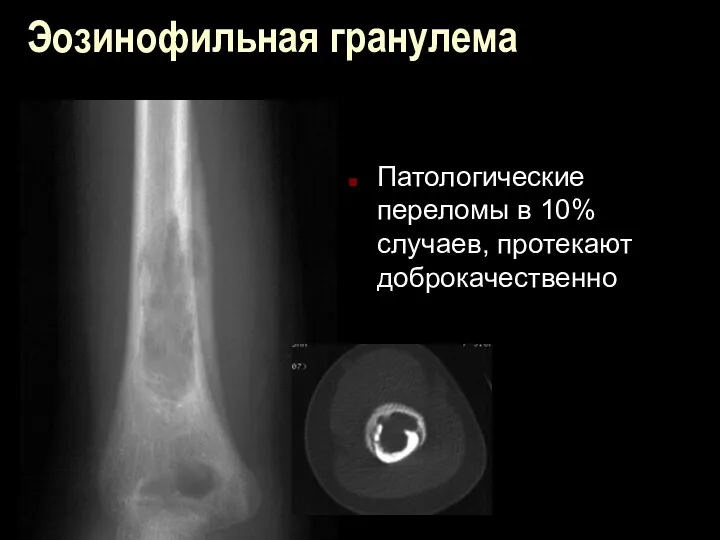
Эозинофильная гранулема
Патологические переломы в 10% случаев, протекают доброкачественно
Слайд 56

Классификация опухолеподобных заболеваний костей
Слайд 57
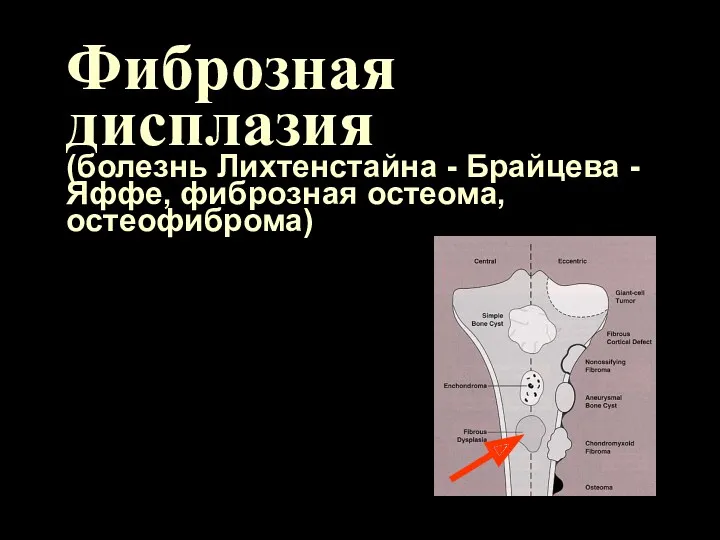
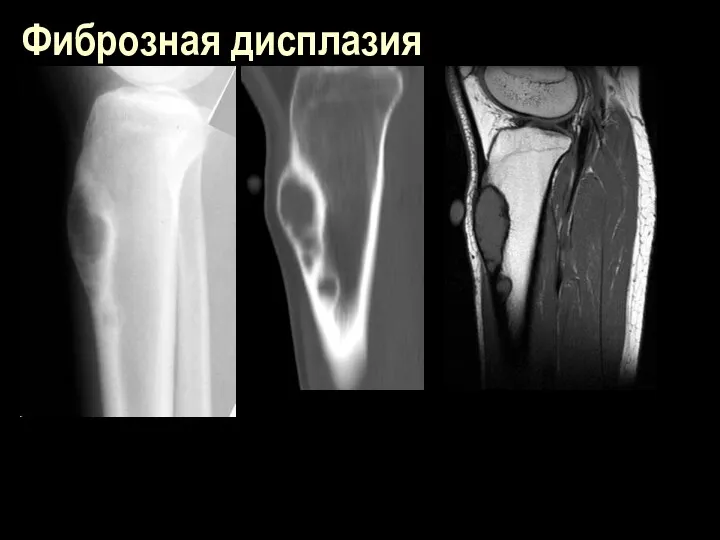
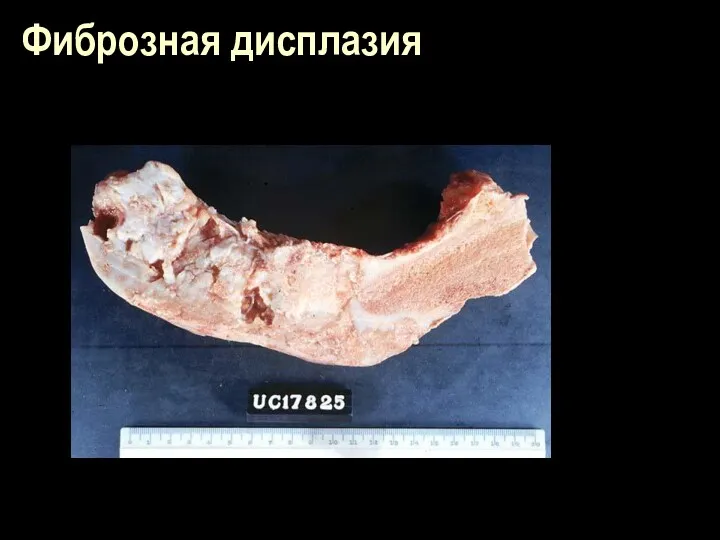
Фиброзная дисплазия
(болезнь Лихтенстайна - Брайцева -Яффе, фиброзная остеома, остеофиброма)
Слайд 58
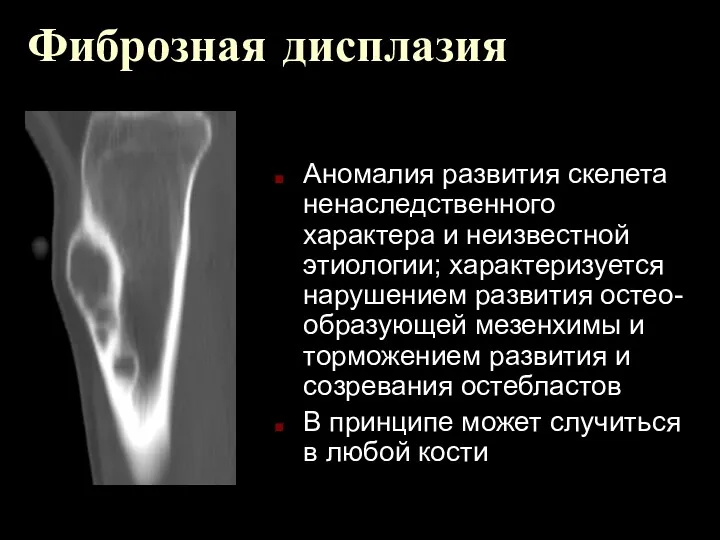
Фиброзная дисплазия
Аномалия развития скелета ненаследственного характера и неизвестной этиологии; характеризуется нарушением
развития остео- образующей мезенхимы и торможением развития и созревания остебластов
В принципе может случиться в любой кости
Слайд 59
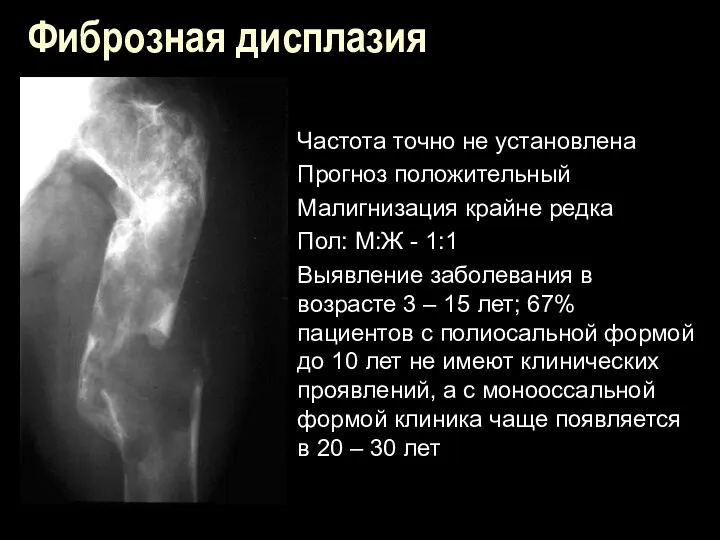
Фиброзная дисплазия
Частота точно не установлена
Прогноз положительный
Малигнизация крайне редка
Пол: М:Ж - 1:1
Выявление
заболевания в возрасте 3 – 15 лет; 67% пациентов с полиосальной формой до 10 лет не имеют клинических проявлений, а с монооссальной формой клиника чаще появляется в 20 – 30 лет
Слайд 60

Фиброзная дисплазия
1.Монооссальная
2. Полиоссальная
3. Краниолицевая
4. Херувизм
Слайд 61

Фиброзная дисплазия
Монооссальная форма
70 – 80% от всех заболеваний
Ребра, бедренная кость, кости
черепа, плечевая кость, большеберцовая кость – наиболее частые объекты поражения
Клинически Боль, увеличение мягких тканей и патологические переломы
Проявляется от 10 до 70 лет, наиболее часто в 10 – 30 лет; деформация кости меньше, чем при полиоссальной форме;
Слайд 62
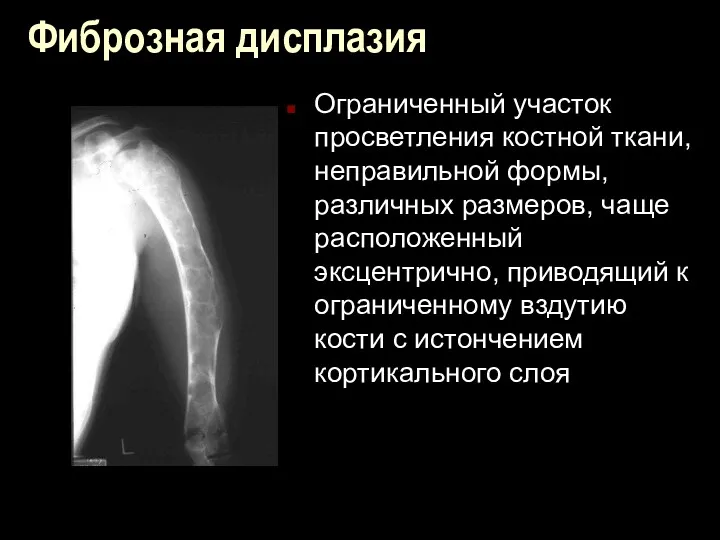
Фиброзная дисплазия
Ограниченный участок просветления костной ткани, неправильной формы, различных размеров, чаще
расположенный эксцентрично, приводящий к ограниченному вздутию кости с истончением кортикального слоя
Слайд 63

Фиброзная дисплазия
Полиоссальная форма
15 – 20% от всех форм
Бедренная, большеберцовая кости, таз,
ребра, кости лицевого и мозгового скелета, пояс верхних конечностей, поясничный и шейный отделы позвоночника
Дисплазия чаще односторонняя, чем двусторонняя
67% пациентов имеют клинические проявления до 10 лет – боль, хромота, деформация конечности, спонтанные переломы, увеличение мягких тканей
Слайд 64
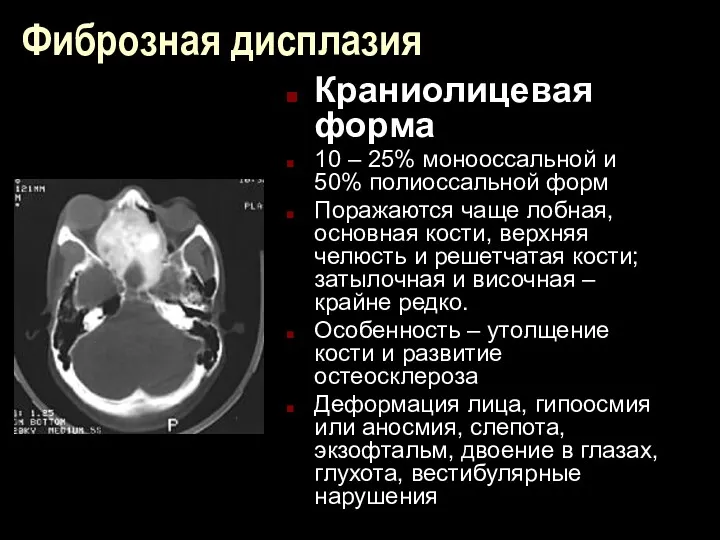
Фиброзная дисплазия
Краниолицевая форма
10 – 25% монооссальной и 50% полиоссальной форм
Поражаются чаще
лобная, основная кости, верхняя челюсть и решетчатая кости; затылочная и височная – крайне редко.
Особенность – утолщение кости и развитие остеосклероза
Деформация лица, гипоосмия или аносмия, слепота, экзофтальм, двоение в глазах, глухота, вестибулярные нарушения
Слайд 65
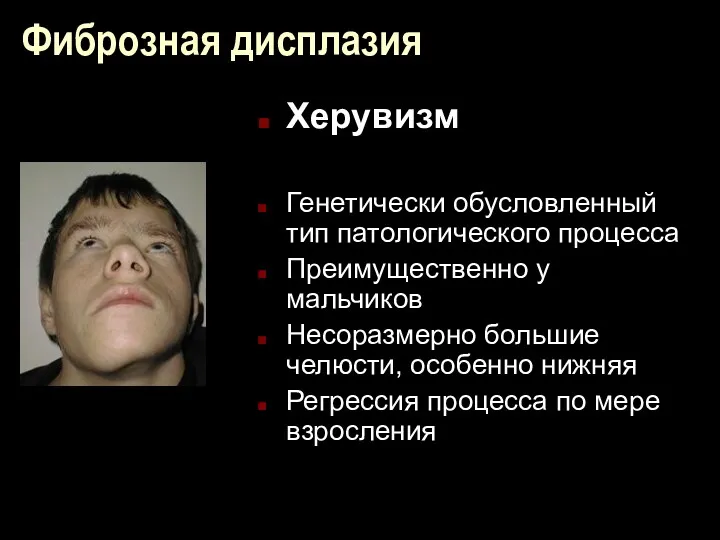
Фиброзная дисплазия
Херувизм
Генетически обусловленный тип патологического процесса
Преимущественно у мальчиков
Несоразмерно большие челюсти, особенно
нижняя
Регрессия процесса по мере взросления
Слайд 66
Слайд 67
Слайд 68
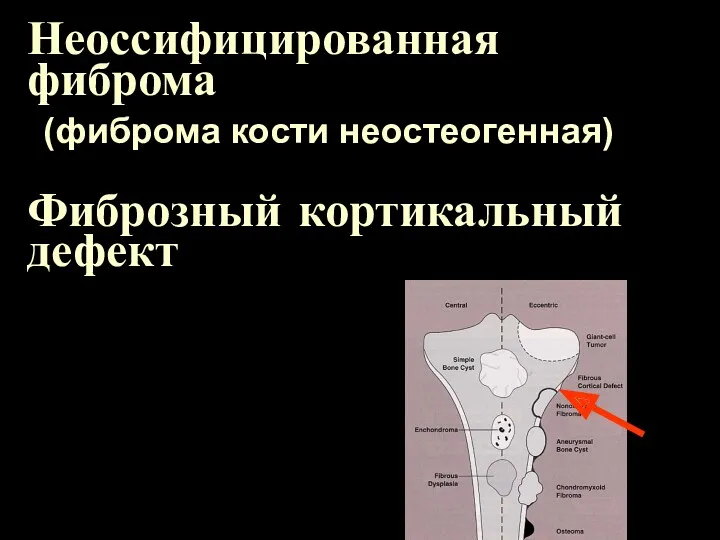
Неоссифицированная фиброма
(фиброма кости неостеогенная)
Фиброзный кортикальный дефект
Слайд 69

Неоссифицированная фиброма
Фиброзный кортикальный дефект
Патологические изменения преимущественно бедренной и большеберцовой костей неясной
природы, характеризующиеся очаговой резорбцией кортикального слоя их метафизов с замещением фиброзной тканью
Слайд 70
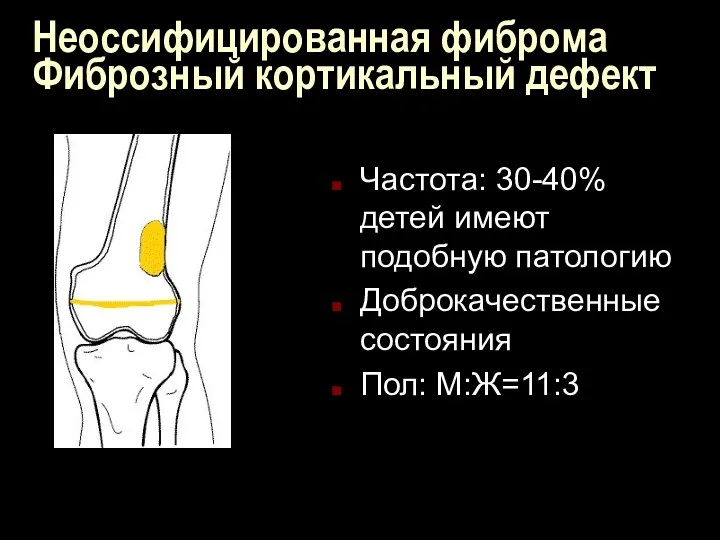
Неоссифицированная фиброма
Фиброзный кортикальный дефект
Частота: 30-40% детей имеют подобную патологию
Доброкачественные состояния
Пол: М:Ж=11:3
Слайд 71
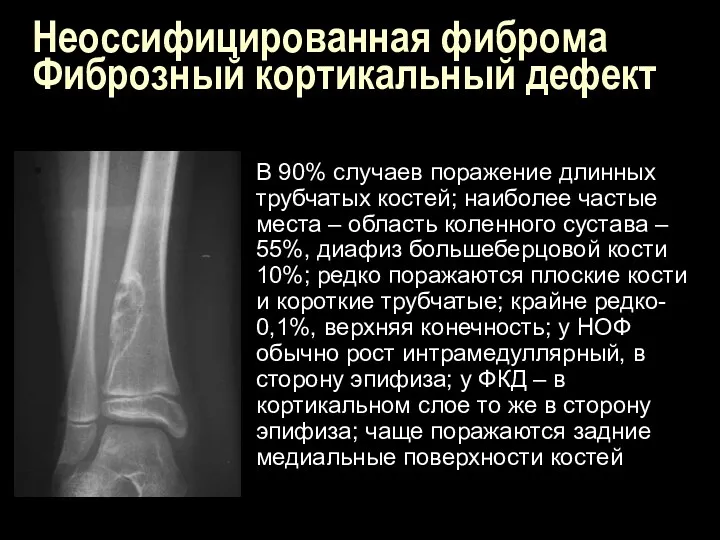
Неоссифицированная фиброма
Фиброзный кортикальный дефект
В 90% случаев поражение длинных трубчатых костей; наиболее
частые места – область коленного сустава – 55%, диафиз большеберцовой кости 10%; редко поражаются плоские кости и короткие трубчатые; крайне редко- 0,1%, верхняя конечность; у НОФ обычно рост интрамедуллярный, в сторону эпифиза; у ФКД – в кортикальном слое то же в сторону эпифиза; чаще поражаются задние медиальные поверхности костей
Слайд 72
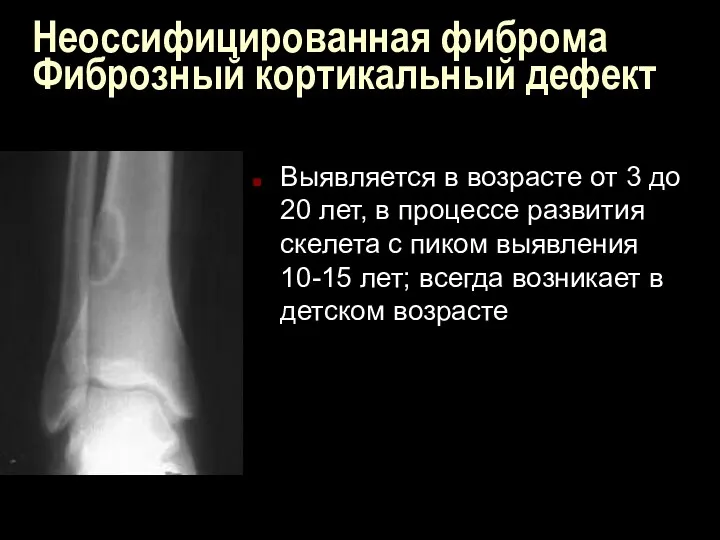
Неоссифицированная фиброма
Фиброзный кортикальный дефект
Выявляется в возрасте от 3 до 20 лет,
в процессе развития скелета с пиком выявления 10-15 лет; всегда возникает в детском возрасте
Слайд 73
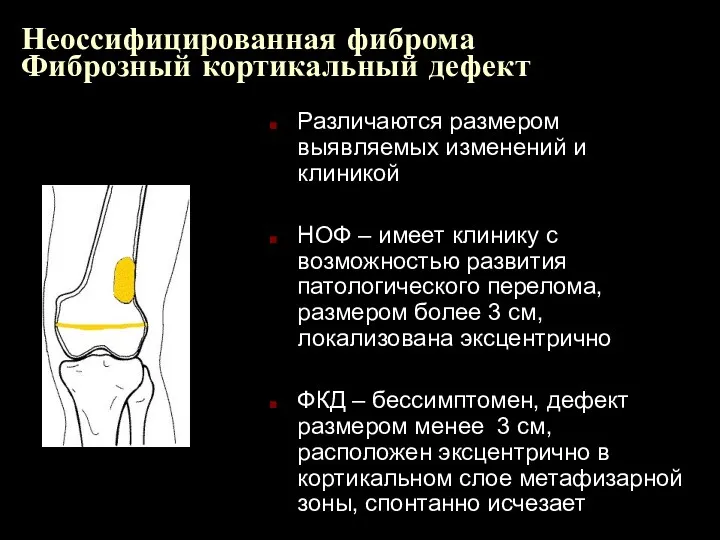
Неоссифицированная фиброма
Фиброзный кортикальный дефект
Различаются размером выявляемых изменений и клиникой
НОФ – имеет
клинику с возможностью развития патологического перелома, размером более 3 см, локализована эксцентрично
ФКД – бессимптомен, дефект размером менее 3 см, расположен эксцентрично в кортикальном слое метафизарной зоны, спонтанно исчезает
Слайд 74
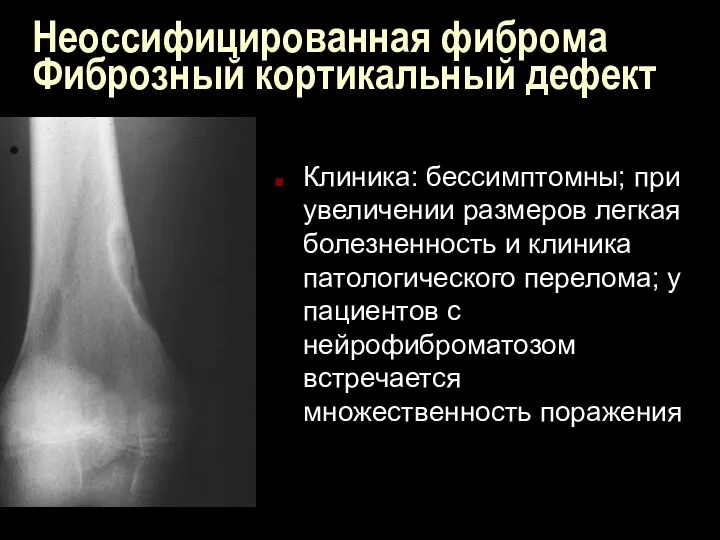
Неоссифицированная фиброма
Фиброзный кортикальный дефект
Клиника: бессимптомны; при увеличении размеров легкая болезненность и
клиника патологического перелома; у пациентов с нейрофиброматозом встречается множественность поражения
Слайд 75
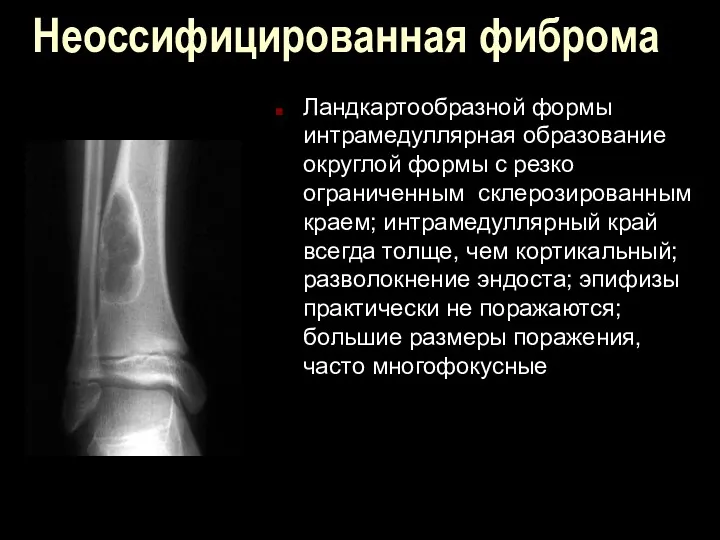
Неоссифицированная фиброма
Ландкартообразной формы интрамедуллярная образование округлой формы с резко ограниченным склерозированным
краем; интрамедуллярный край всегда толще, чем кортикальный; разволокнение эндоста; эпифизы практически не поражаются; большие размеры поражения, часто многофокусные
Слайд 76
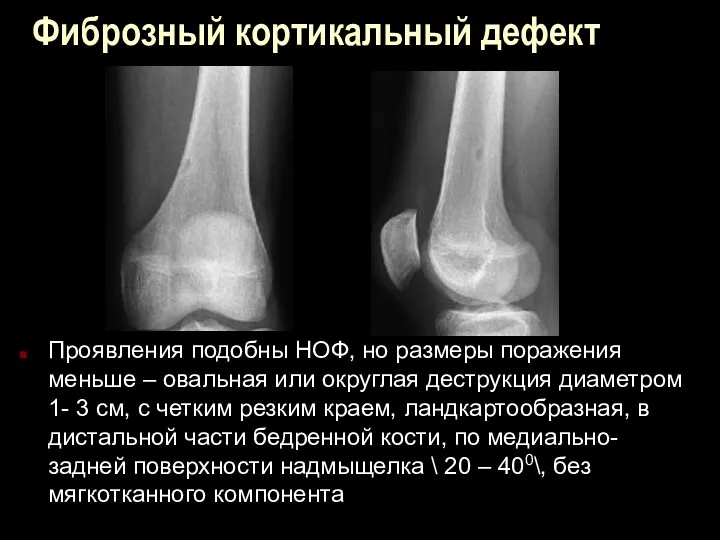
Фиброзный кортикальный дефект
Проявления подобны НОФ, но размеры поражения меньше – овальная
или округлая деструкция диаметром 1- 3 см, с четким резким краем, ландкартообразная, в дистальной части бедренной кости, по медиально-задней поверхности надмыщелка \ 20 – 400\, без мягкотканного компонента
Слайд 77
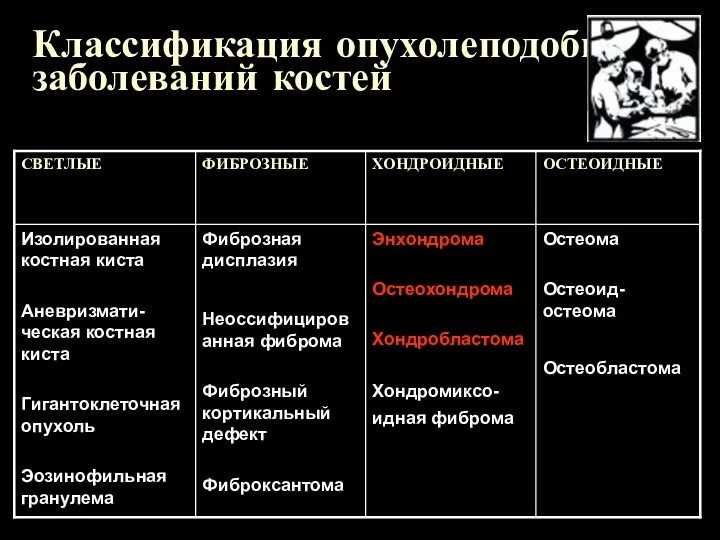
Классификация опухолеподобных заболеваний костей
Слайд 78
Слайд 79
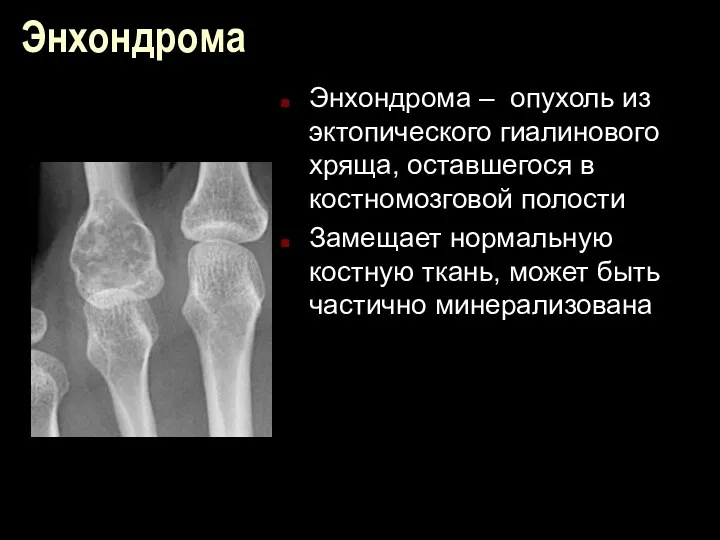
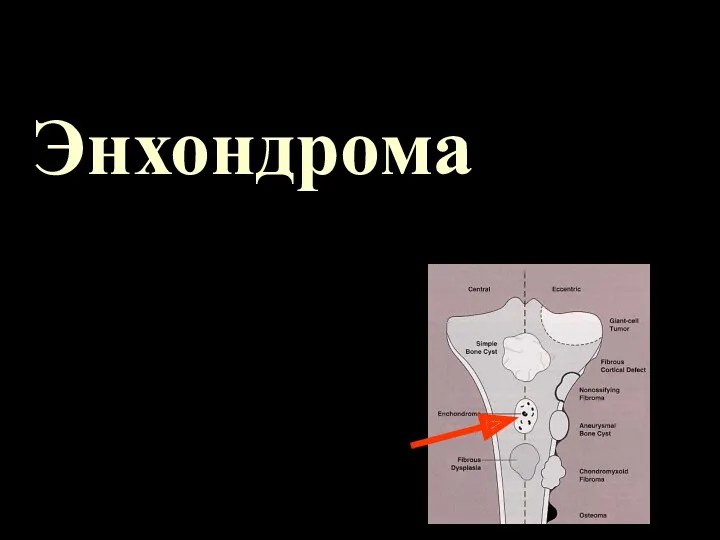
Энхондрома
Энхондрома – опухоль из эктопического гиалинового хряща, оставшегося в костномозговой полости
Замещает
нормальную костную ткань, может быть частично минерализована
Слайд 80
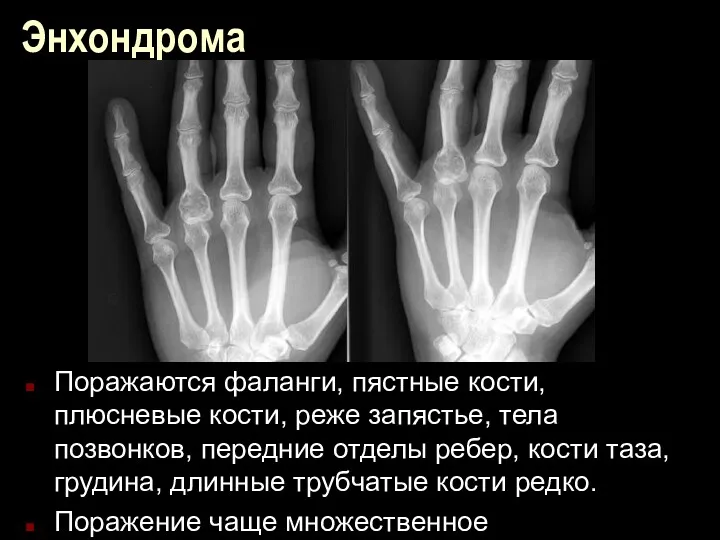
Энхондрома
Поражаются фаланги, пястные кости, плюсневые кости, реже запястье, тела позвонков, передние
отделы ребер, кости таза, грудина, длинные трубчатые кости редко.
Поражение чаще множественное
Слайд 81
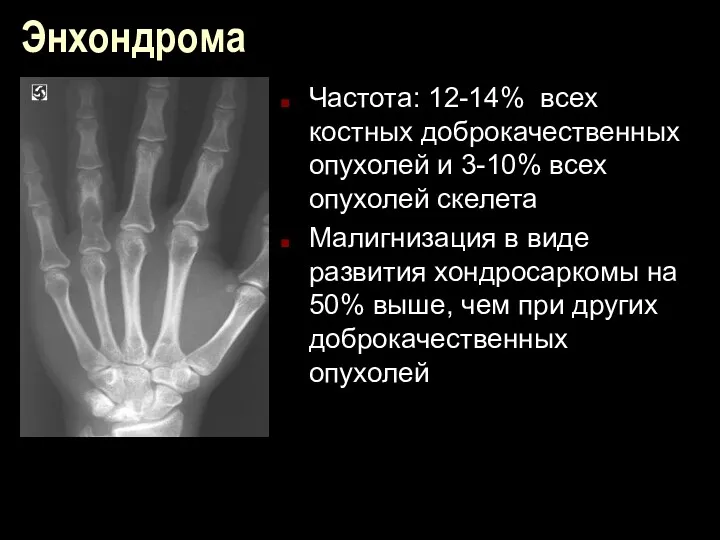
Энхондрома
Частота: 12-14% всех костных доброкачественных опухолей и 3-10% всех опухолей скелета
Малигнизация
в виде развития хондросаркомы на 50% выше, чем при других доброкачественных опухолей
Слайд 82
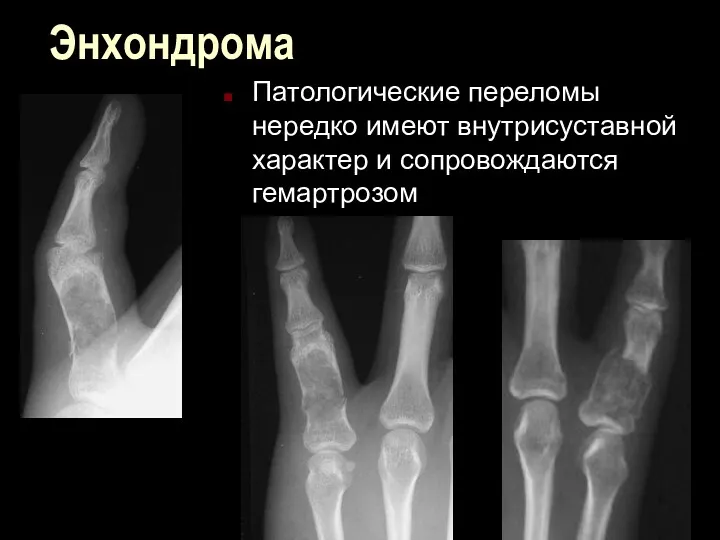
Энхондрома
Патологические переломы нередко имеют внутрисуставной характер и сопровождаются гемартрозом
Слайд 83

Энхондрома
Неправильно округлой формы образование с четкими наружными и внутренними контурами. На
прозрачном хрящевом фоне отмечаются характерные точечные обызвествления и островковые оссификаты
Слайд 84
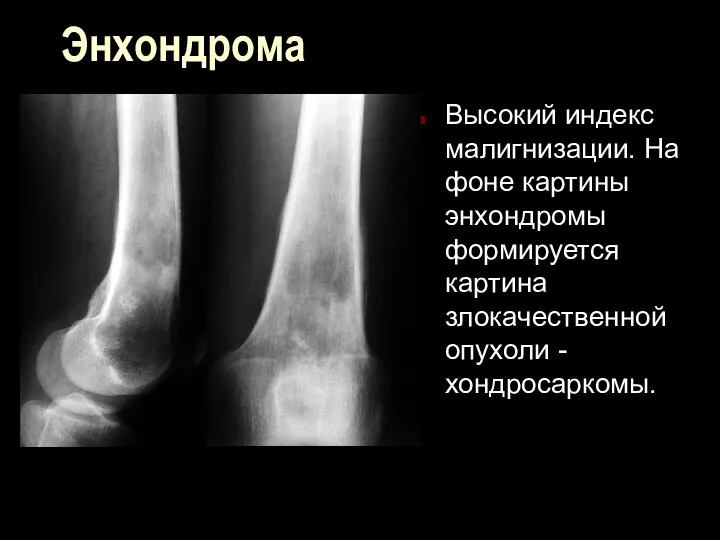
Энхондрома
Высокий индекс малигнизации. На фоне картины энхондромы формируется картина злокачественной опухоли
- хондросаркомы.
Слайд 85
Слайд 86

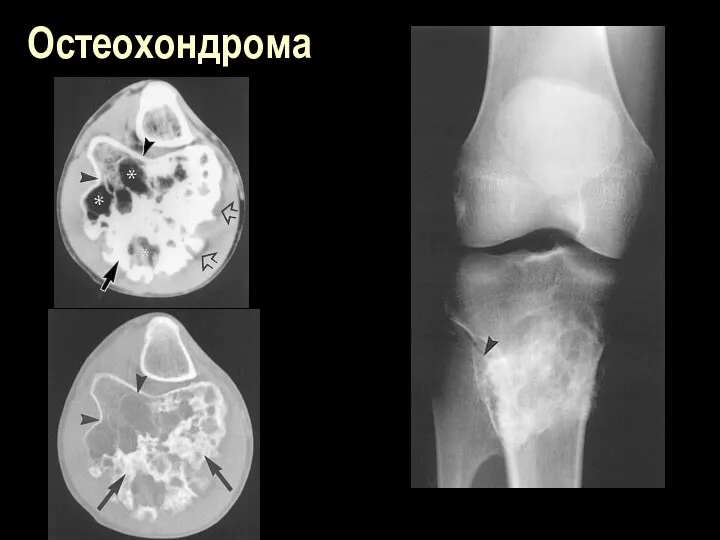
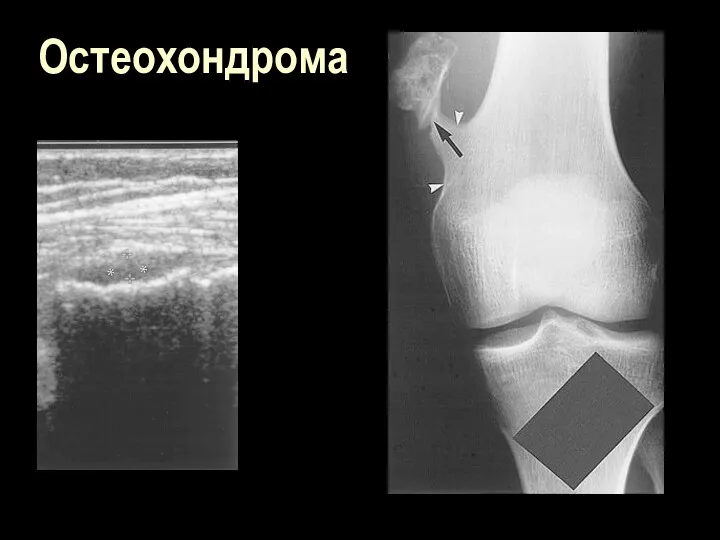
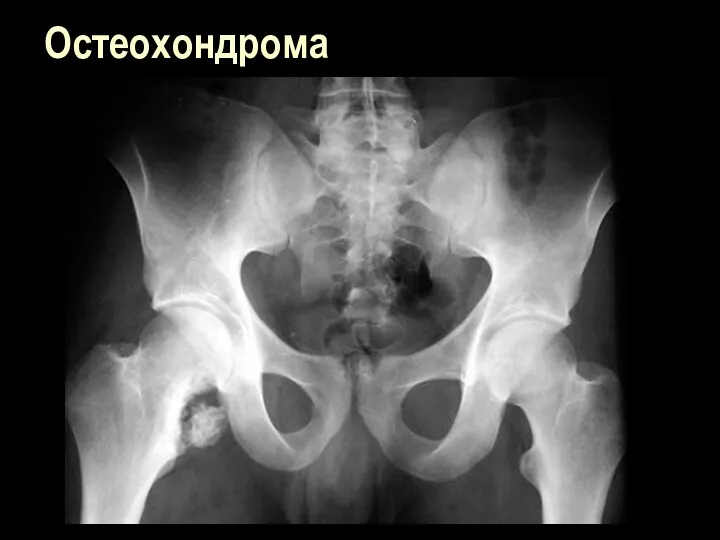
Остеохондрома
Остеохондрома (остеоид-хондрома, костно-хрящевой экзостоз)- нарост на кости, образованный костной и хрящевой
тканью
______________________________________
Локализация – любая кость, чаще область коленного сустава, чаще проксимальные отделы мвлоберцовой кости
Слайд 87
Слайд 88
Слайд 89
Слайд 90

Слайд 91
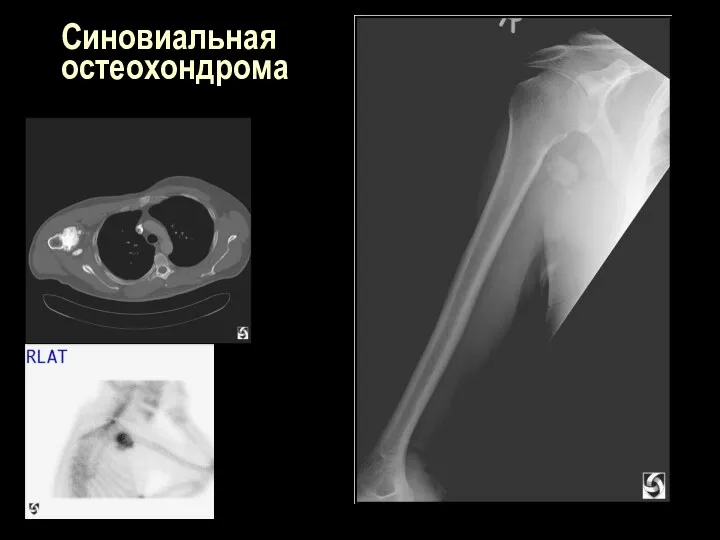
Синовиальная
остеохондрома
Слайд 92
Хондробластома
(опухольКодмена)
Слайд 93
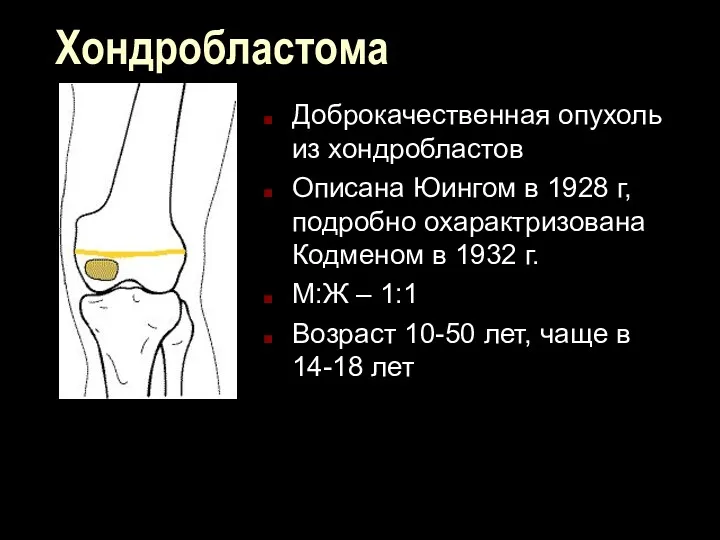
Хондробластома
Доброкачественная опухоль из хондробластов
Описана Юингом в 1928 г, подробно охарактризована Кодменом
в 1932 г.
М:Ж – 1:1
Возраст 10-50 лет, чаще в 14-18 лет
Слайд 94
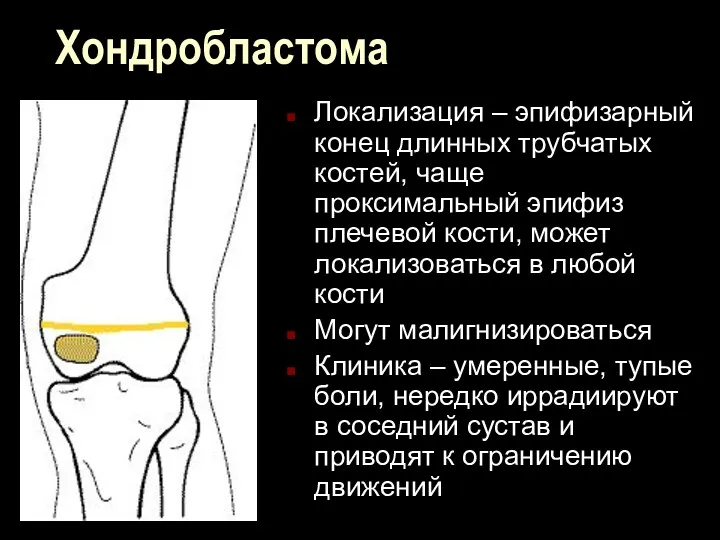
Хондробластома
Локализация – эпифизарный конец длинных трубчатых костей, чаще проксимальный эпифиз плечевой
кости, может локализоваться в любой кости
Могут малигнизироваться
Клиника – умеренные, тупые боли, нередко иррадиируют в соседний сустав и приводят к ограничению движений
Слайд 95
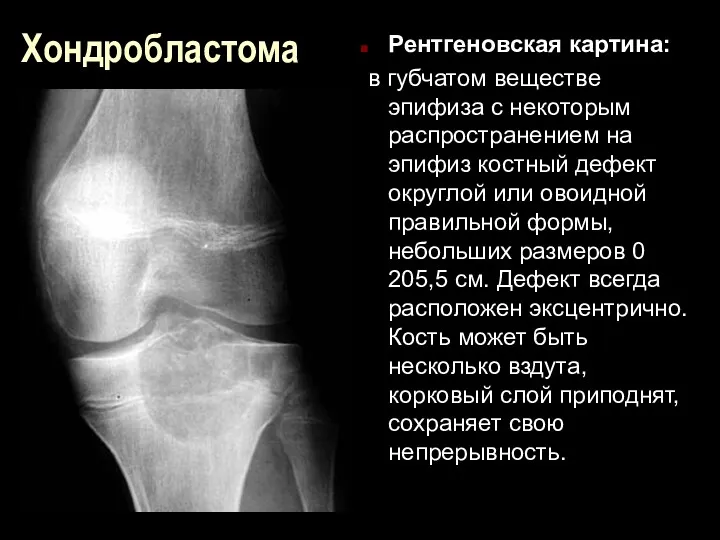
Хондробластома
Рентгеновская картина:
в губчатом веществе эпифиза с некоторым распространением на эпифиз
костный дефект округлой или овоидной правильной формы, небольших размеров 0 205,5 см. Дефект всегда расположен эксцентрично. Кость может быть несколько вздута, корковый слой приподнят, сохраняет свою непрерывность.
Слайд 96

Хондробластома
В структуре дефекта могут быть крапчатые известковые включения. Дефект окаймлен четким
склеротическим ободком. Может быть слабая периостальная реакция.
Слайд 97
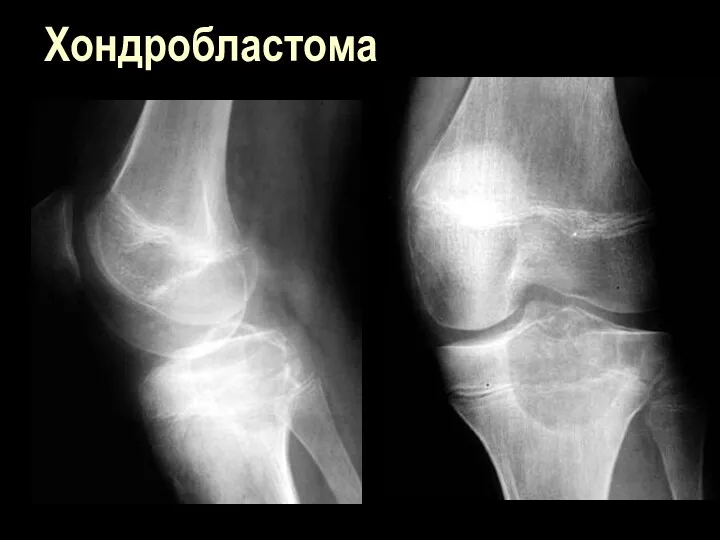
Слайд 98
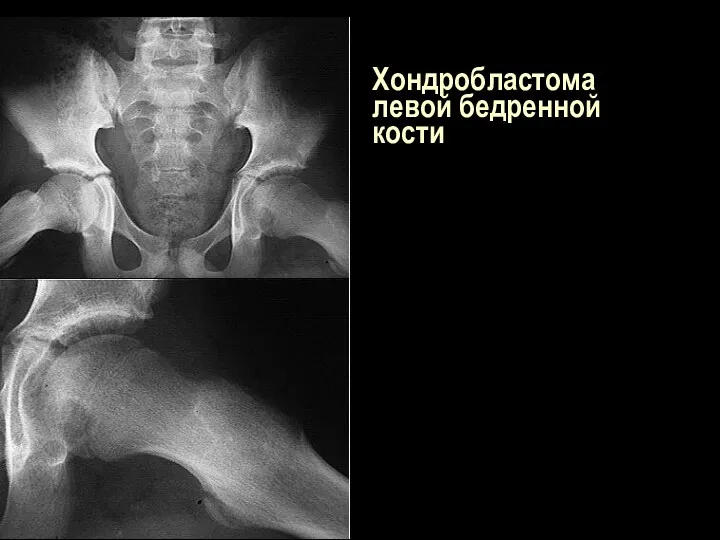
Хондробластома левой бедренной кости
Слайд 99
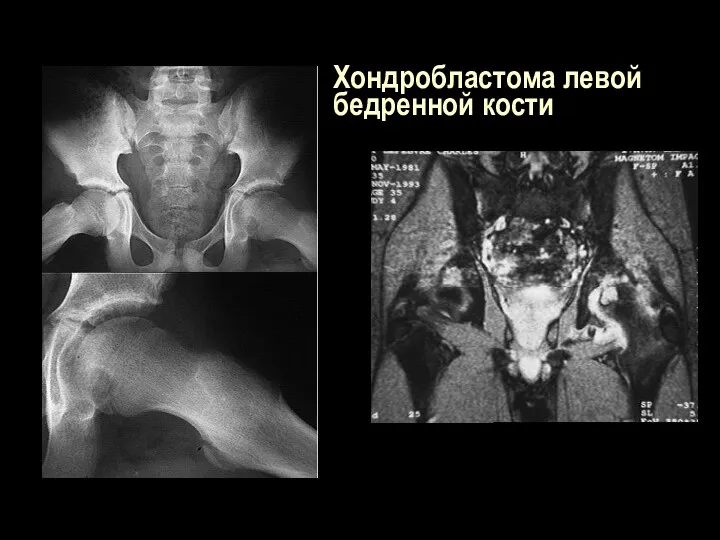
Хондробластома левой бедренной кости
Слайд 100
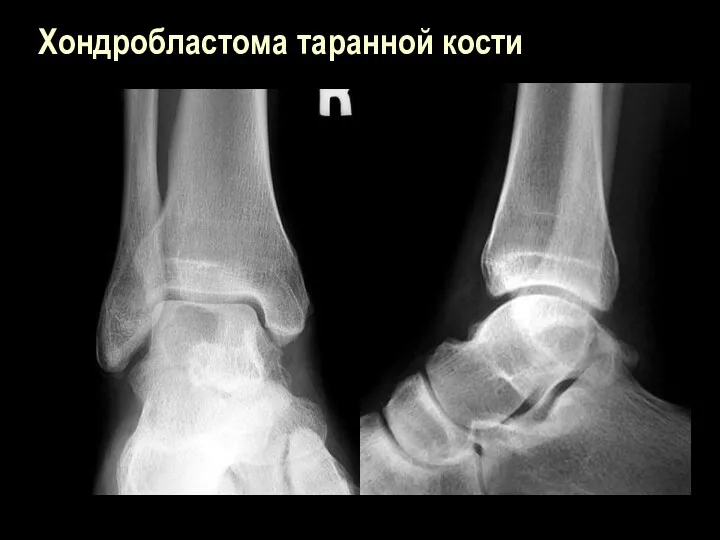
Хондробластома таранной кости
Слайд 101
Классификация опухолеподобных заболеваний костей
Слайд 102

Слайд 103

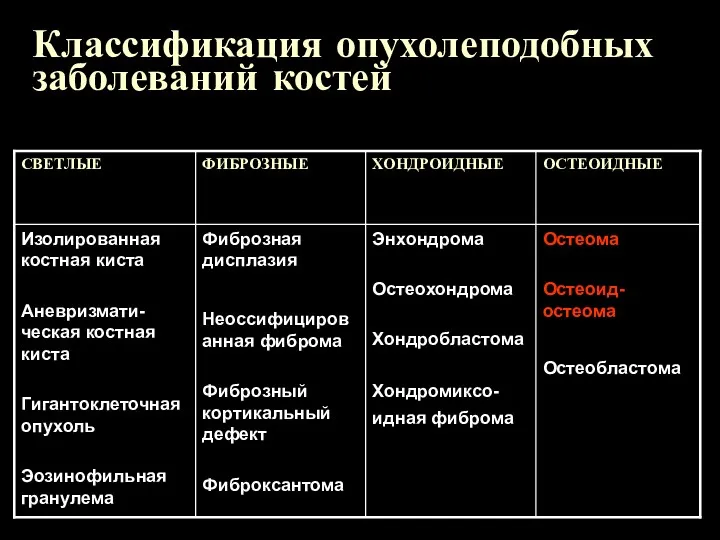
Остеома
Губчатая остеома
Компактная остеома
Смешанная остеома
Первые два вида чаще отмечаются на конечностях, на
длинных трубчатых костях, чаще на бедренной и плечевой.
Компактные остеомы – на плоских костях черепа, чаще в области глазницы. Подавляющее большинство в лобных пазухах
Всегда солитарна
Слайд 104
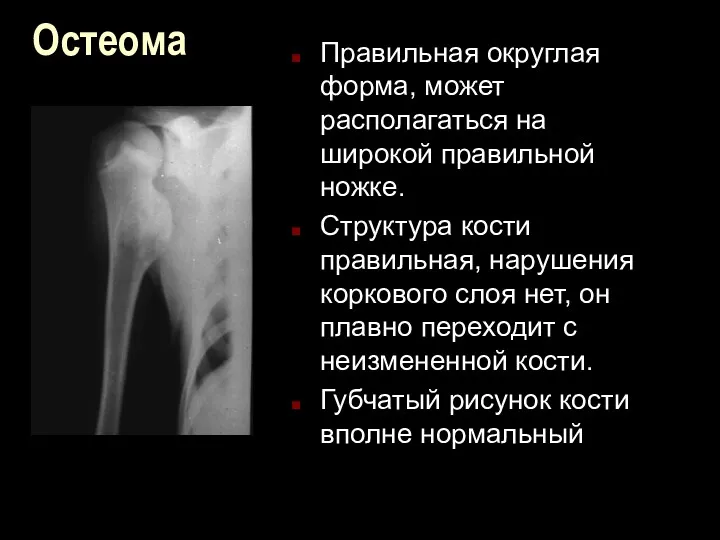
Остеома
Правильная округлая форма, может располагаться на широкой правильной ножке.
Структура кости правильная,
нарушения коркового слоя нет, он плавно переходит с неизмененной кости.
Губчатый рисунок кости вполне нормальный
Слайд 105
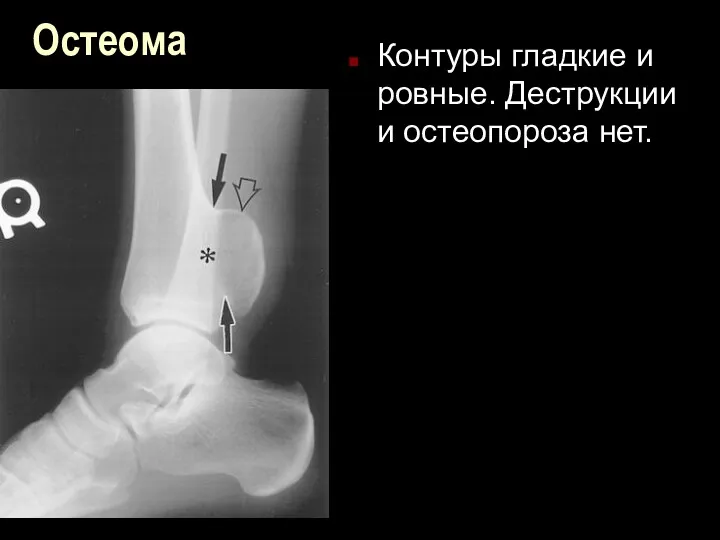
Остеома
Контуры гладкие и ровные. Деструкции и остеопороза нет.
Слайд 106
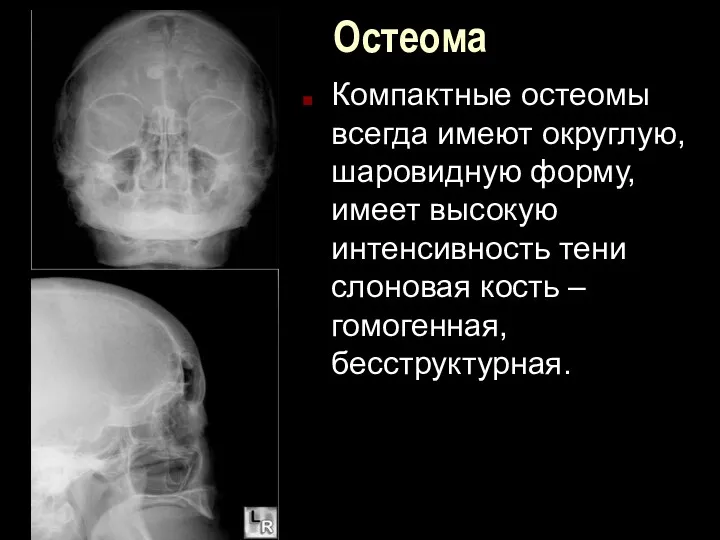
Остеома
Компактные остеомы всегда имеют округлую, шаровидную форму, имеет высокую интенсивность тени
слоновая кость – гомогенная, бесструктурная.
Слайд 107

Остеоидная ! остеома
(Osteoid osteoma,
хроническмй очагово-некротический негнойный остеомиелит)
Слайд 108
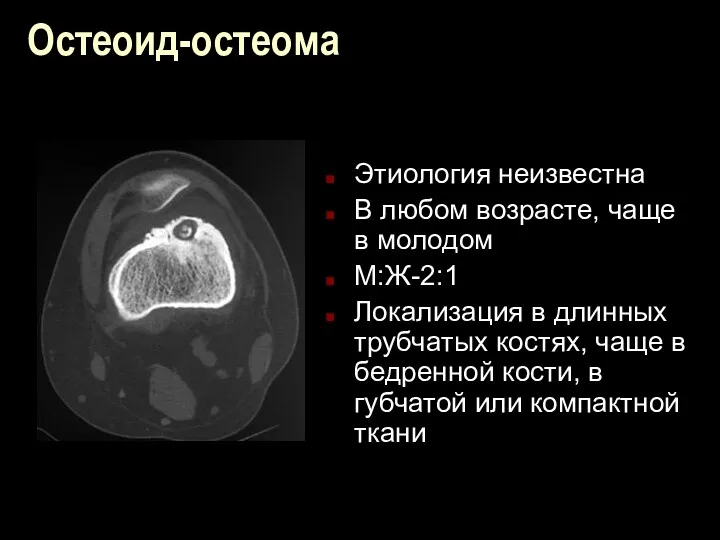
Остеоид-остеома
Этиология неизвестна
В любом возрасте, чаще в молодом
М:Ж-2:1
Локализация в длинных трубчатых костях,
чаще в бедренной кости, в губчатой или компактной ткани
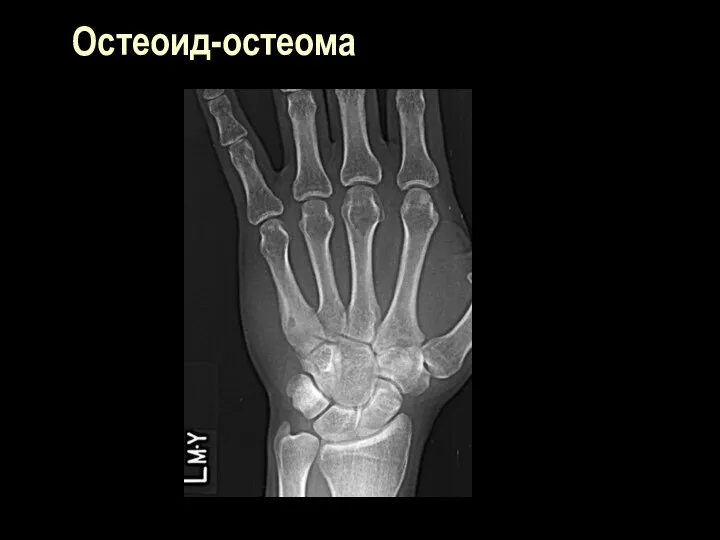
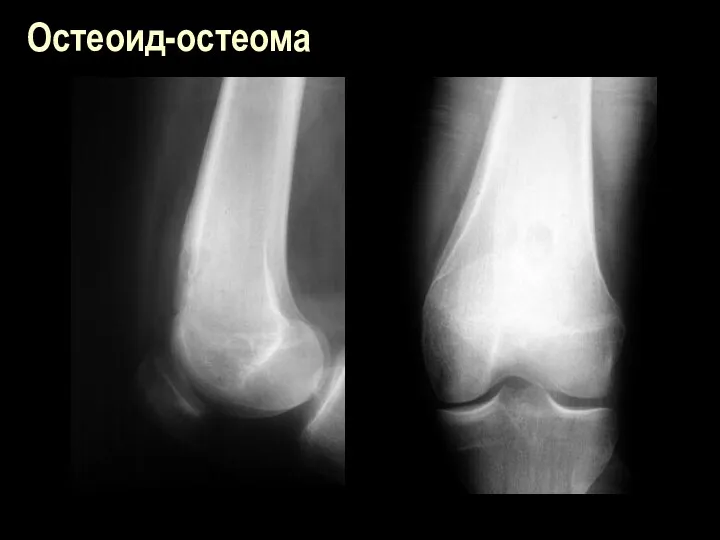
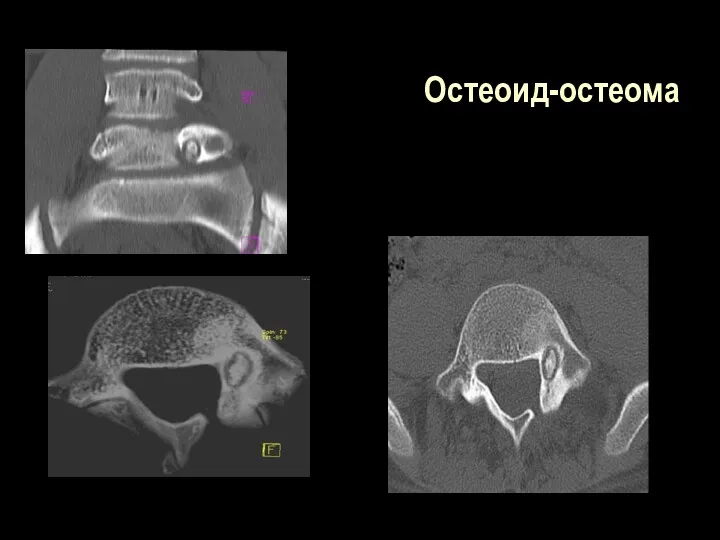
Слайд 109
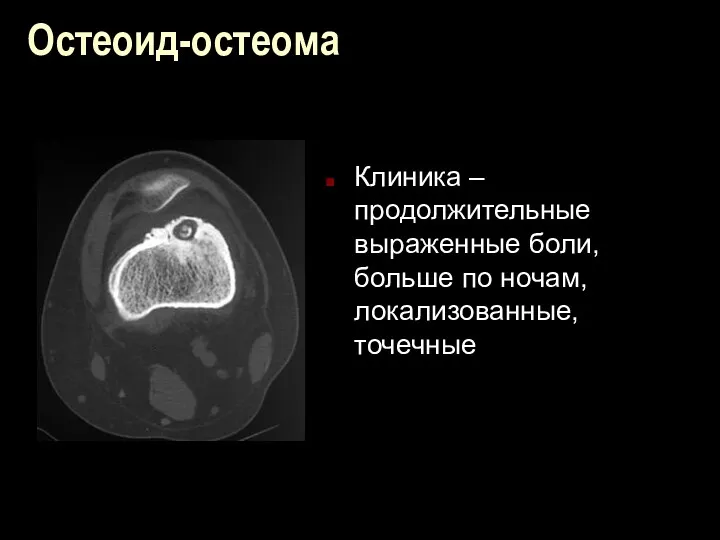
Остеоид-остеома
Клиника – продолжительные выраженные боли, больше по ночам, локализованные, точечные
Слайд 110
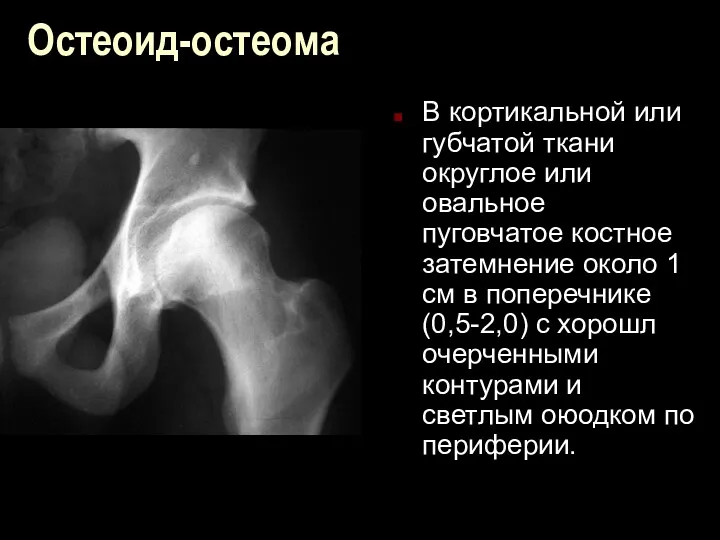
Остеоид-остеома
В кортикальной или губчатой ткани округлое или овальное пуговчатое костное затемнение
около 1 см в поперечнике (0,5-2,0) с хорошл очерченными контурами и светлым оюодком по периферии.
Слайд 111
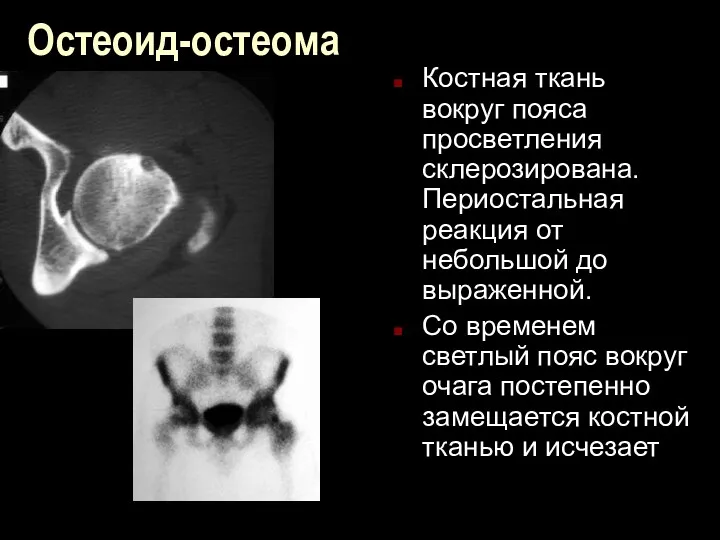
Остеоид-остеома
Костная ткань вокруг пояса просветления склерозирована. Периостальная реакция от небольшой до
выраженной.
Со временем светлый пояс вокруг очага постепенно замещается костной тканью и исчезает
Слайд 112
Слайд 113
Слайд 114
Слайд 115
Слайд 116

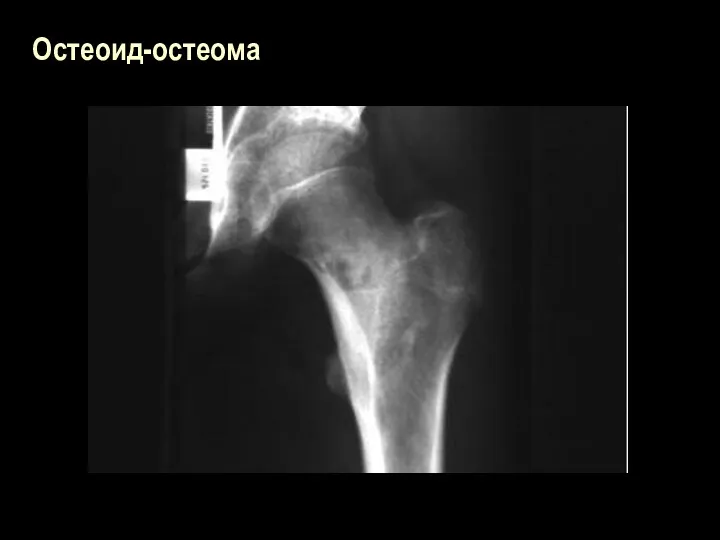
Osteoid osteoma. This case is somewhat unusual in that the central
lucency has a calcification within. Differential diagnosis should include surface lesions such as periosteal chondroma, hemangioma, etc. as well as indolent infection from direct penetrating injury (? sequestrum in the lucent region). This case was path proven
Слайд 117

Дифференциальная диагностика
Анализ клинических данных
Оценка локализации
Определение направления роста
Оценка состояния структуры образования
Слайд 118
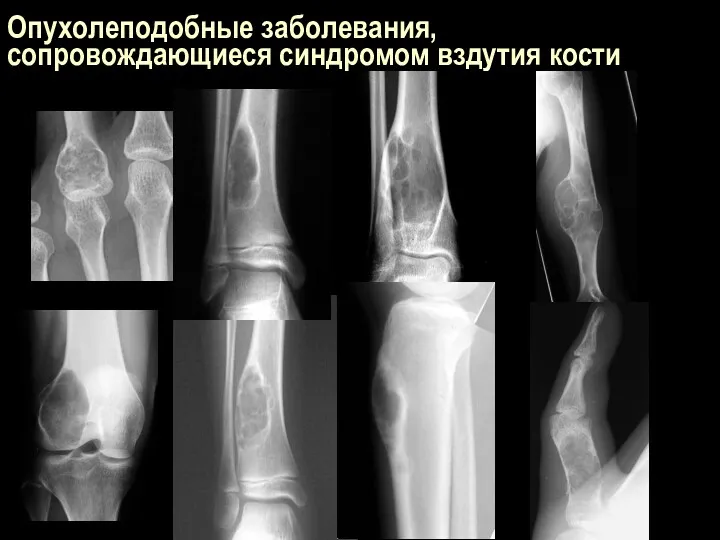
Опухолеподобные заболевания, сопровождающиеся синдромом вздутия кости
Слайд 119
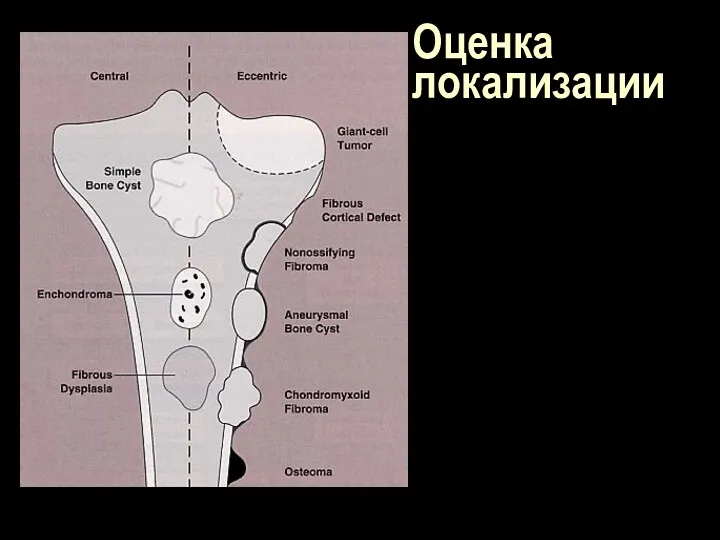
Слайд 120
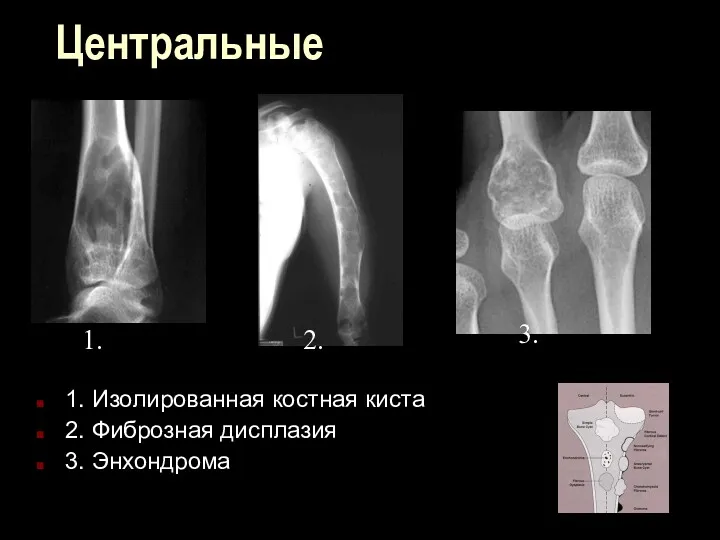
Центральные
1. Изолированная костная киста
2. Фиброзная дисплазия
3. Энхондрома
1.
2.
3.
Слайд 121
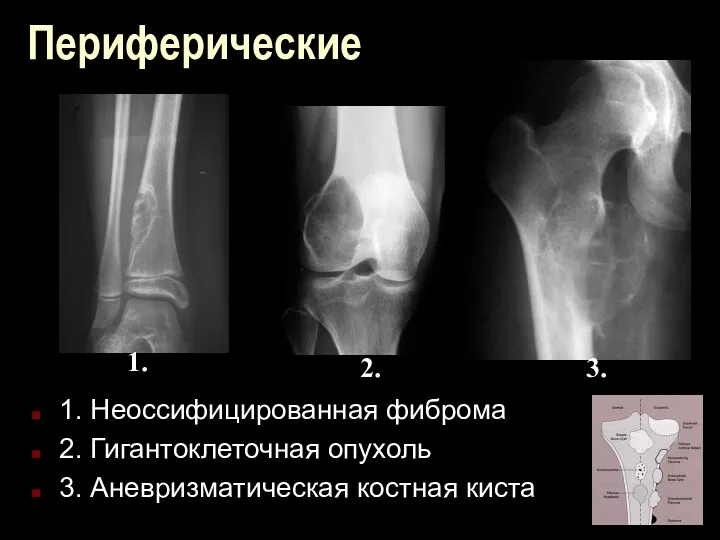
Периферические
1. Неоссифицированная фиброма
2. Гигантоклеточная опухоль
3. Аневризматическая костная киста
1.
2.
3.
Слайд 122
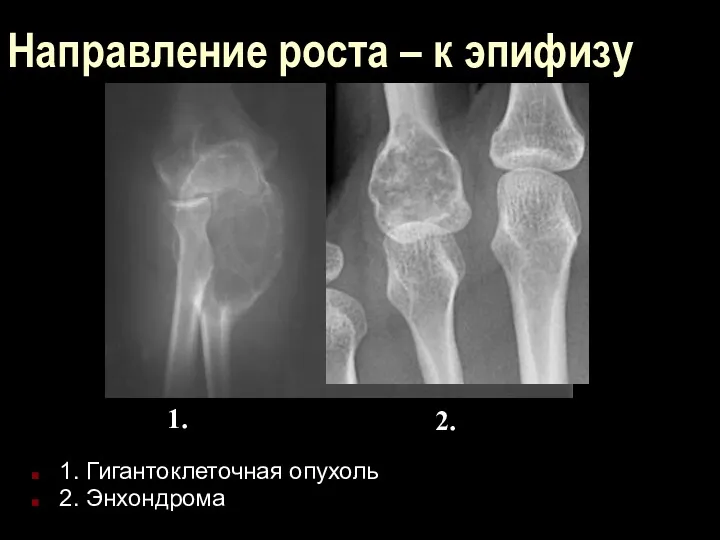
Направление роста – к эпифизу
1. Гигантоклеточная опухоль
2. Энхондрома
1.
2.
Слайд 123
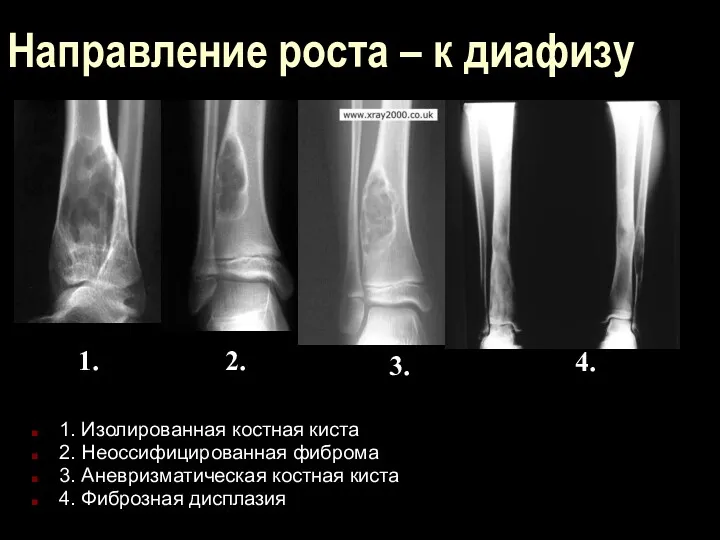
Направление роста – к диафизу
1. Изолированная костная киста
2. Неоссифицированная фиброма
3. Аневризматическая
костная киста
4. Фиброзная дисплазия
1.
2.
3.
4.
Слайд 124
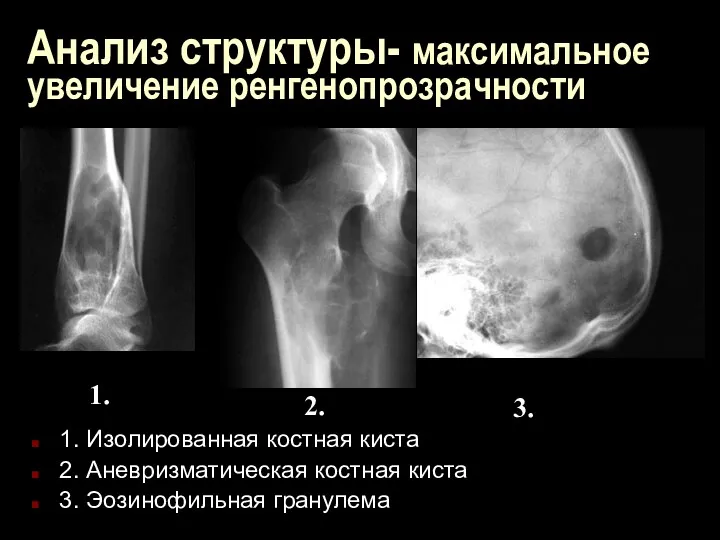
Анализ структуры- максимальное увеличение ренгенопрозрачности
1. Изолированная костная киста
2. Аневризматическая костная киста
3.
Эозинофильная гранулема
1.
2.
3.
Слайд 125
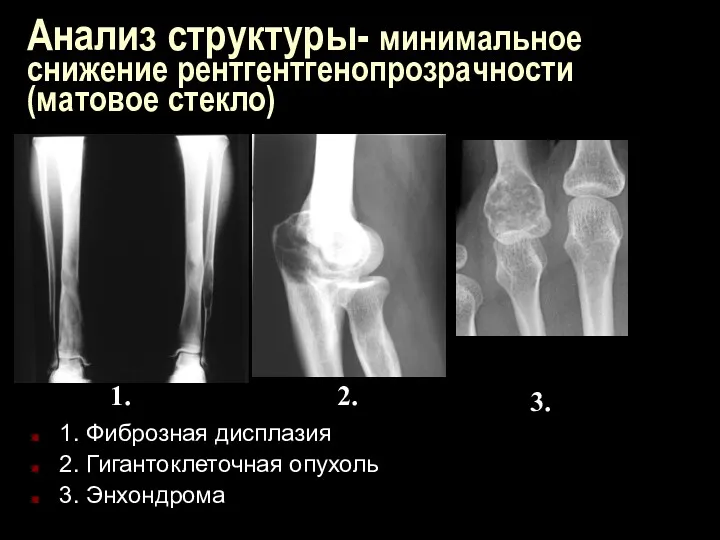
Анализ структуры- минимальное снижение рентгентгенопрозрачности (матовое стекло)
1. Фиброзная дисплазия
2. Гигантоклеточная опухоль
3.
Слайд 126
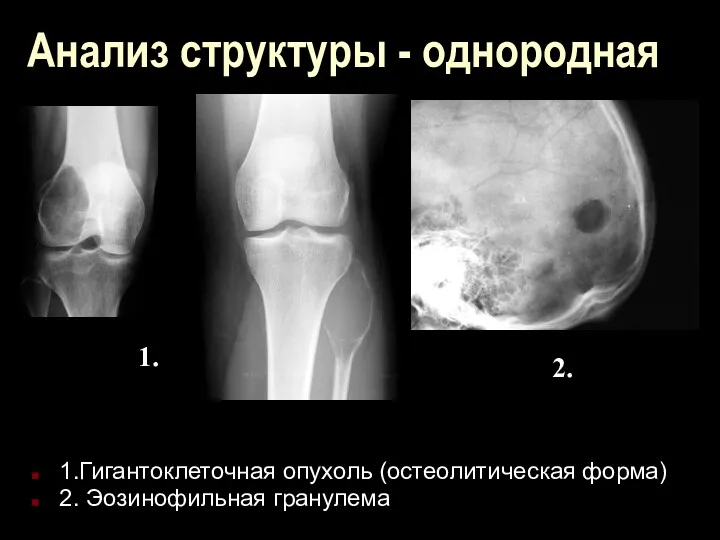
Анализ структуры - однородная
1.Гигантоклеточная опухоль (остеолитическая форма)
2. Эозинофильная гранулема
1.
2.
Слайд 127

Анализ структуры - мелкоячеистая
Гигантоклеточная опухоль (ячеистая форма)






























































































































 Емдік тамақтану. Науқастарды тамақтандыру
Емдік тамақтану. Науқастарды тамақтандыру Здоровый образ жизни как необходимое условие сохранения и укрепления здоровья человека и общества
Здоровый образ жизни как необходимое условие сохранения и укрепления здоровья человека и общества Дәлелді медицина дәрілік прерараттарды насихаттау құралы ретінде. Дәрілік препараттарды жаңылыс жарнамалаудың белгілері
Дәлелді медицина дәрілік прерараттарды насихаттау құралы ретінде. Дәрілік препараттарды жаңылыс жарнамалаудың белгілері Основные клинические синдромы при заболеваниях печени и гепатобилиарной зоны
Основные клинические синдромы при заболеваниях печени и гепатобилиарной зоны Лучевая диагностика заболеваний почек
Лучевая диагностика заболеваний почек Организация первой помощи при несчастных случаях и внезапных заболеваниях
Организация первой помощи при несчастных случаях и внезапных заболеваниях Abrupture of placenta
Abrupture of placenta Болезни органов дыхательной системы
Болезни органов дыхательной системы Онтогенез. Определение понятия
Онтогенез. Определение понятия Анализ регионального фармацевтического рынка этиотропных лекарственных средств, используемых в терапии ОРВИ
Анализ регионального фармацевтического рынка этиотропных лекарственных средств, используемых в терапии ОРВИ Хронические лейкозы
Хронические лейкозы Вяжущие лекарственные растения
Вяжущие лекарственные растения Облітеруючий ендартеріїт
Облітеруючий ендартеріїт Приобретенные пороки сердца. Митральные пороки
Приобретенные пороки сердца. Митральные пороки Дети с особенностями развития
Дети с особенностями развития Маскированная депрессия
Маскированная депрессия Лекция. Пищеварение в тонком кишечнике
Лекция. Пищеварение в тонком кишечнике Антиангинальные средства
Антиангинальные средства Современные возможности лабораторной диагностики TORCH инфекций
Современные возможности лабораторной диагностики TORCH инфекций Общая характеристика группы инфекционных болезней с воздушнокапельным механизмом передачи. Грипп
Общая характеристика группы инфекционных болезней с воздушнокапельным механизмом передачи. Грипп Бинокулярное зрение. Косоглазие
Бинокулярное зрение. Косоглазие Диагностика сифилиса. Методы лабораторной диагностики сифилиса
Диагностика сифилиса. Методы лабораторной диагностики сифилиса Водолечение. Гидротерапия, бальнеотерапия, талассотерапия
Водолечение. Гидротерапия, бальнеотерапия, талассотерапия Основы частной патологии органов дыхания
Основы частной патологии органов дыхания Сестринский уход за пациентом с язвенной болезнью желудка
Сестринский уход за пациентом с язвенной болезнью желудка Операция гайморотомия
Операция гайморотомия Инфекции, передающиеся половым путем
Инфекции, передающиеся половым путем Патофизиология воспаления
Патофизиология воспаления