Содержание
- 2. Опухоль - типический патологический процесс, который характеризуется неконтролируемым и потенциально неограниченным размножением клеток в результате мутаций
- 3. Классификация По характеру роста опухоли бывают доброкачественными и злокачественными. Доброкачественные опухоли характеризуются экспансивным ростом, при котором
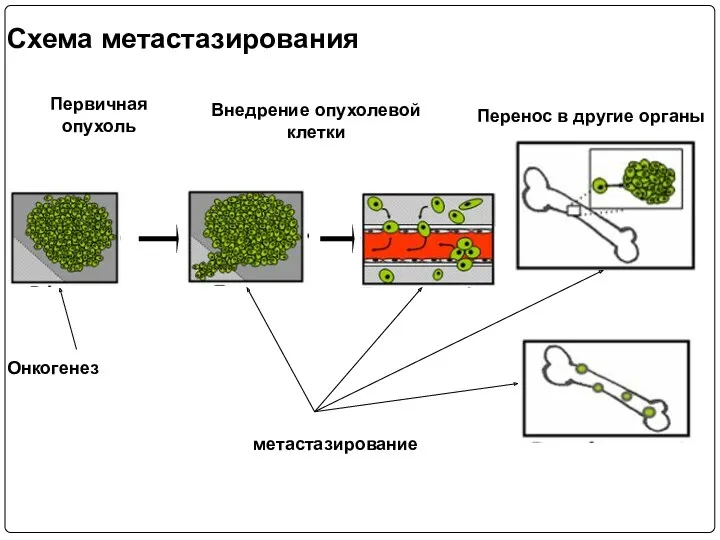
- 4. Попадая в лимфу или кровь, они переносятся в другие органы и могут образовывать новые очаги опухолевого
- 5. Первичная опухоль Схема метастазирования Внедрение опухолевой клетки Перенос в другие органы Онкогенез метастазирование
- 6. По гистологическому строению: Злокачественные опухоли из эпителиальных клеток получили название рака (от лат. Cancer) злокачественные опухоли
- 7. Опухоли из кроветворной ткани
- 8. Гемобластозы - - все опухоли системы крови, клеточным источником которых является стволовая кроветворная клетка или ее
- 9. Гемобластозы Лейкозы – гемобластозы, исходно поражающие костный мозг. Злокачественные неходжкинские лимфомы – опухоли лимфатической природы, имеющие
- 10. Лейкозы Острый лейкоз – клональная пролиферация незрелых гемопоэтических предшественников, которые на морфологическом уровне распознаются как бластные
- 11. В России ежегодно регистрируют около 500 тысяч онкологических больных. В структуре онкологической заболеваемости населения гемобластозы составляют
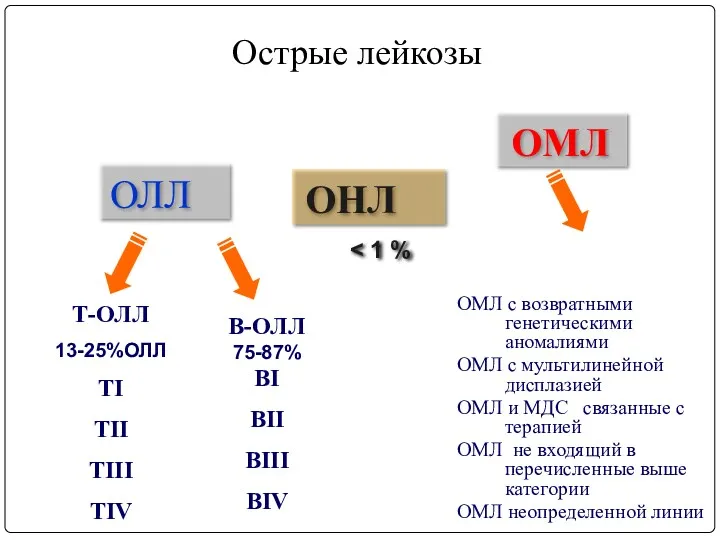
- 12. Острые лейкозы
- 13. Острые лейкозы ОЛЛ ОНЛ ОМЛ Т-ОЛЛ 13-25%ОЛЛ TI TII TIII TIV В-ОЛЛ 75-87% BI BII BIII
- 14. Соотношение ОМЛ и ОЛЛ – 6:1 На долю острых миелоидных лейкозов приходится от 15 до 20%
- 15. Острые лимфобластные лейкозы регистрируются в 80% у детей в возрасте от 3 до 5 лет и
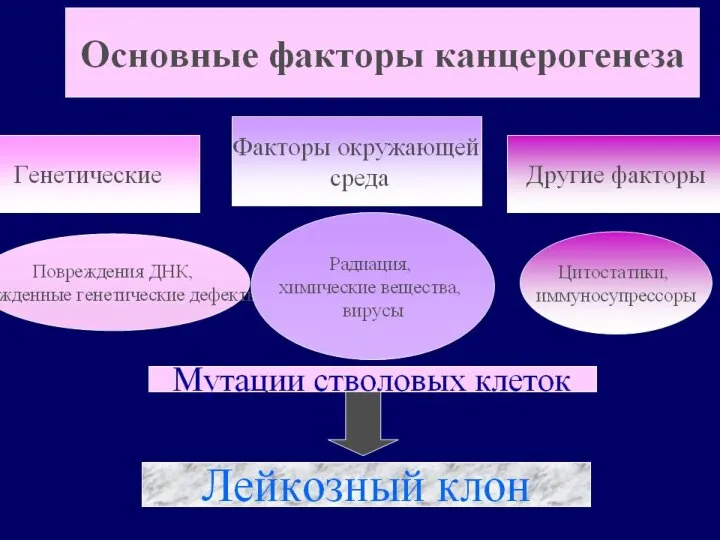
- 16. Этиология Наследственность Ионизирующая радиация Воздействие химических веществ Роль вирусов Нарушение репаративных процессов в ДНК
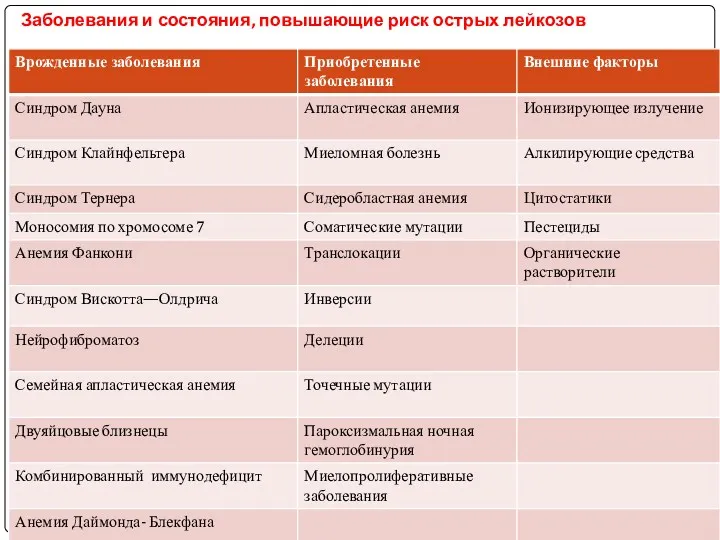
- 17. Заболевания и состояния, повышающие риск острых лейкозов
- 19. Патогенез Воздействие лейкозогенных факторов → повреждение генома гемопоэтической клетки (мутации) – хромосомные аберрации (делеции, транслокации, инверсии),
- 20. По правилам опухолевой прогрессии гемобластозы проходят две стадии: моноклоновую (доброкачественную) с монотонным течением опухолевого процесса; поликлоновую
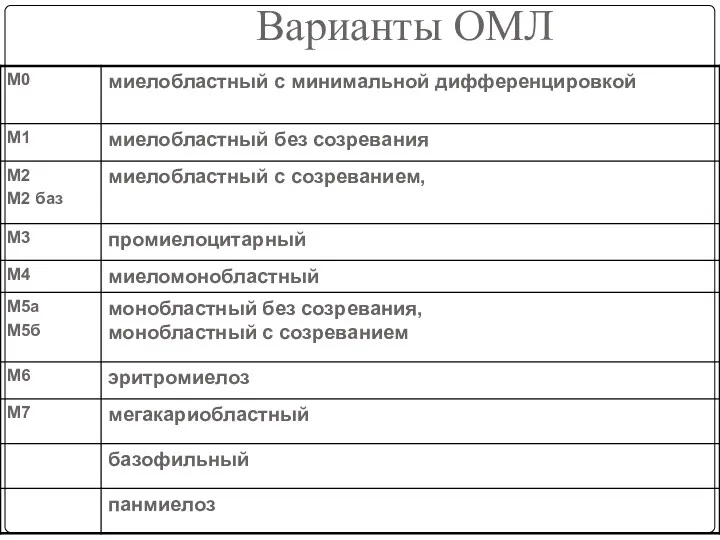
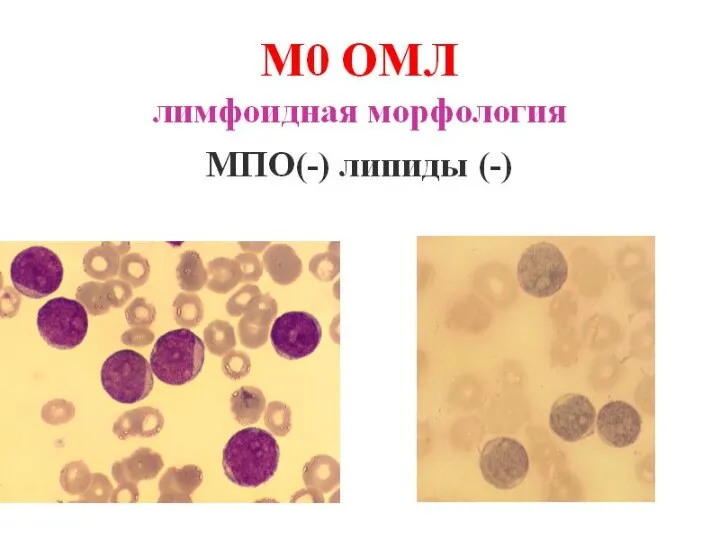
- 21. Варианты ОМЛ
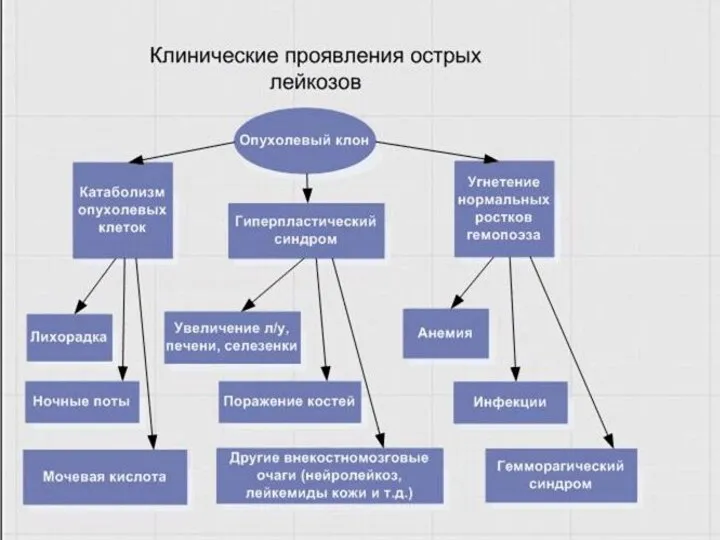
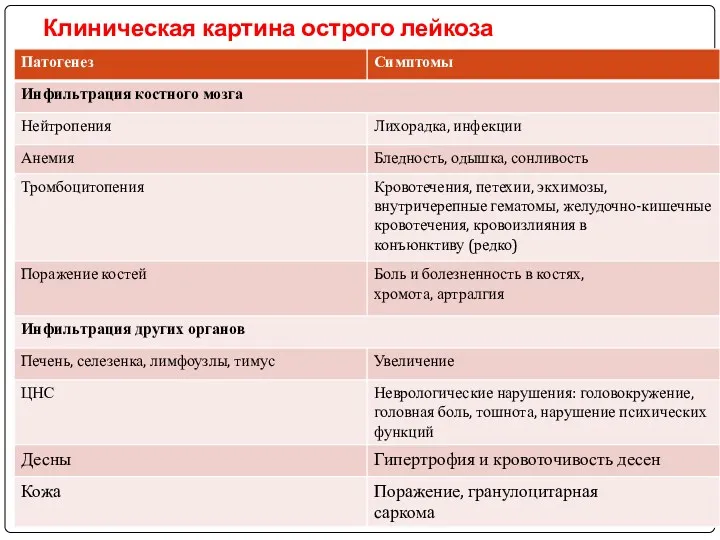
- 24. Клиническая картина острого лейкоза
- 26. Лечение лейкозов сопровождается развитием ремиссии Полная ремиссия Неполная ремиссия Минимальная остаточная болезнь Молекулярная ремиссия Выздоровление
- 27. Критерии неполной ремиссии В миелограмме бластов более 5% даже при нормальных показателях гемограммы.
- 28. Минимальная остаточная болезнь - cпецифическое состояние, при котором уровень бластных клеток ниже 5%, опухолевые клетки не
- 29. При невыявлении лейкозных клеток с помощью цитогенетических и молекулярно-генетических методов исследования говорят о полной цитогенетической или
- 30. Рецидив может быть костномозговым или экстрамедуллярным при развитии лейкозной инфильтрации в любом органе. Рецидив – возврат
- 31. Совершенствование методов современной терапии лейкозов приводит к необходимости все более тонкой и точной лабораторной идентификации лейкозных
- 32. 1. Первый этап диагностики - установление самого факта наличия у больного острого лейкоза с помощью цитологического
- 33. 2.Второй этап диагностики – разделение острых лейкозов на две группы: острые нелимфобластные лейкозы и острые лимфобластные
- 34. 3.Третий этап диагностики – подразделение острых лейкозов на формы, характеризующиеся определенным прогнозом и особенностями терапии. Для
- 35. В общем анализе крови м.б.: Панцитопения с относительным лимфоцитозом Лейкопения с относительным лимфоцитозом или норм.количество лейкоцитов
- 36. «Лейкемический провал» - в периферической крови присутствуют молодые клетки (бласты) и зрелые, промежуточных форм очень мало
- 37. Диагноз ОЛ – исключительно морфологический, устанавливаемый при обнаружении в крови и/или костном мозге более 20% бластных
- 38. Подсчет бластов методом световой микроскопии остается золотым стандартом.
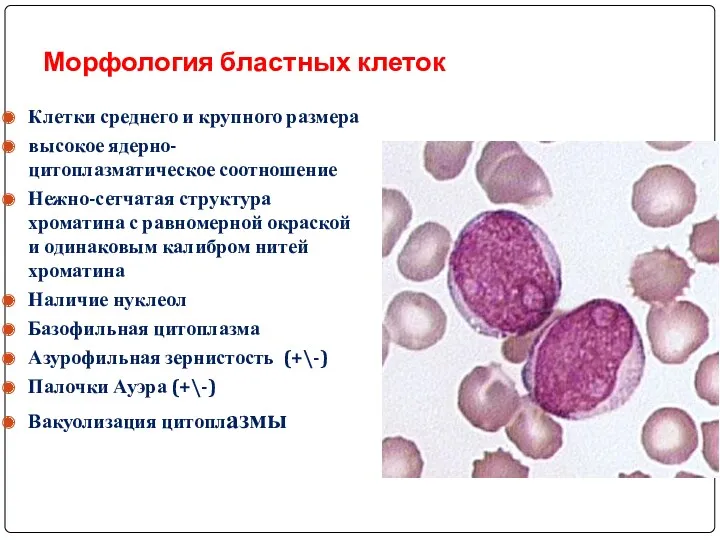
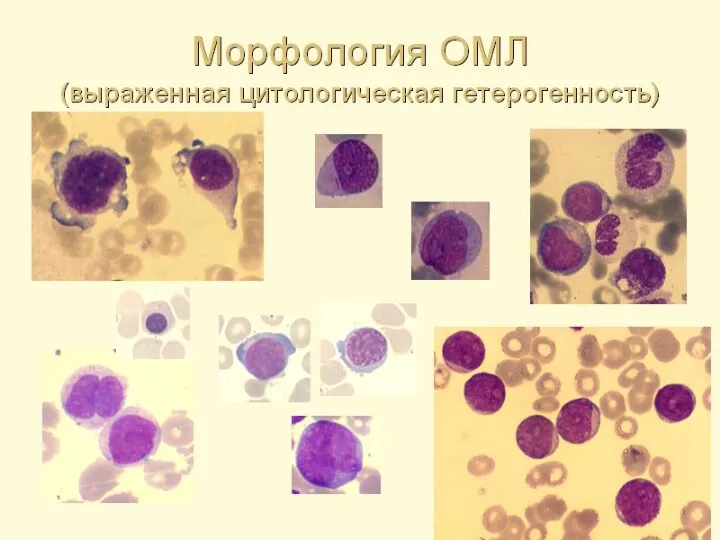
- 39. Морфология бластных клеток Клетки среднего и крупного размера высокое ядерно-цитоплазматическое соотношение Нежно-сетчатая структура хроматина с равномерной
- 41. Цитохимические исследования
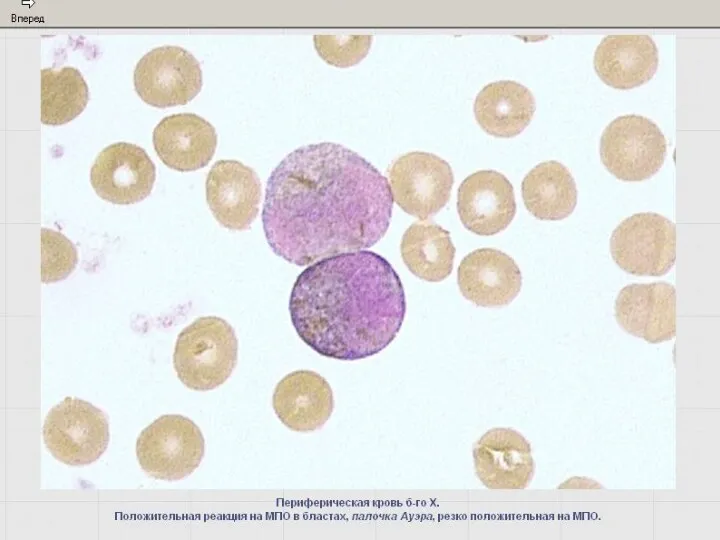
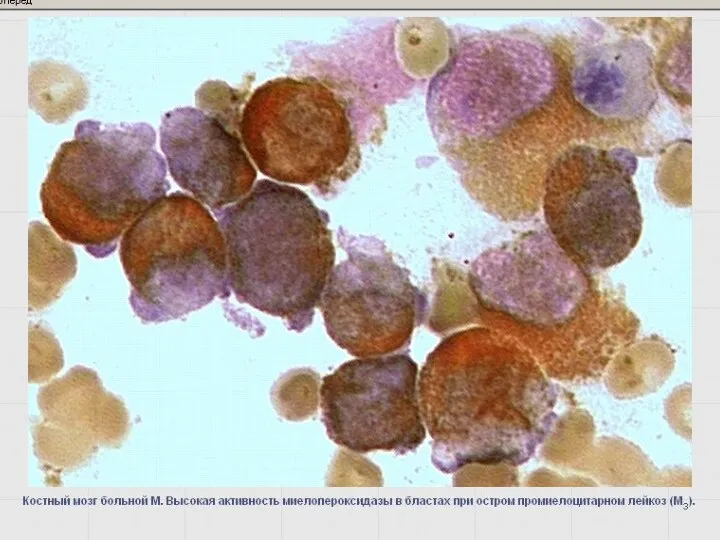
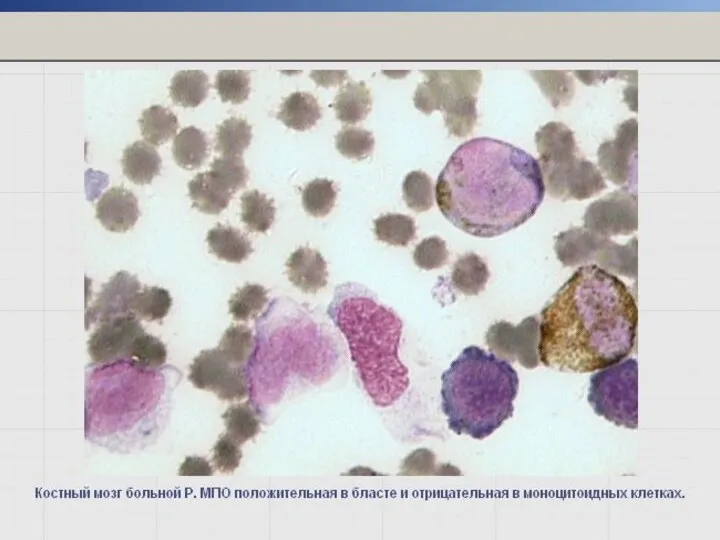
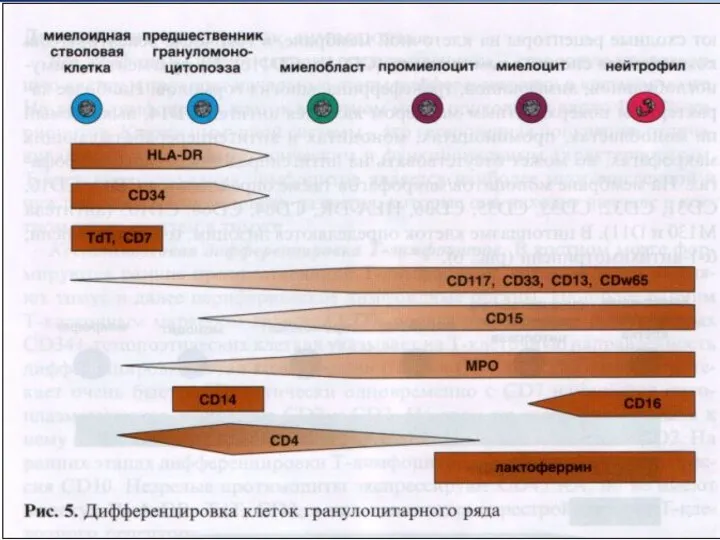
- 42. Реакция определения активности миелопероксидазы (МПО) Маркер клеток гранулоцитарного ряда со стадии миелобластов. Более слабая активность –
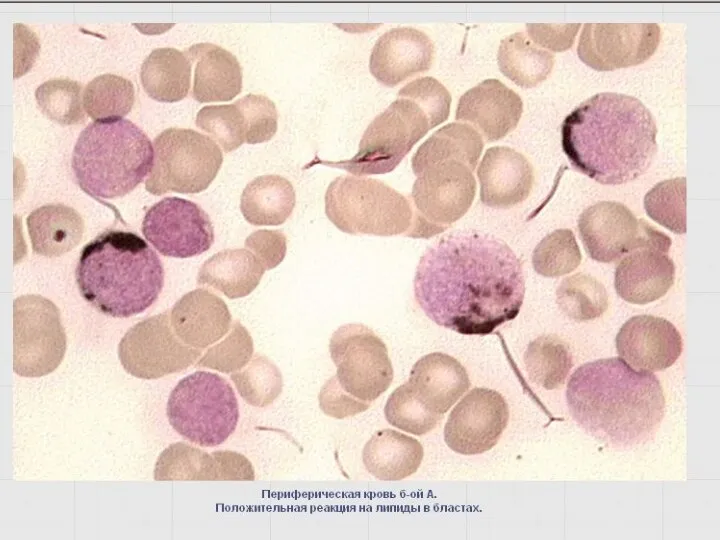
- 47. Выявление липидов окраской суданом черным В Окрашивание липидов СЧВ, подобно МПО, - маркерный признак молодых, незрелых
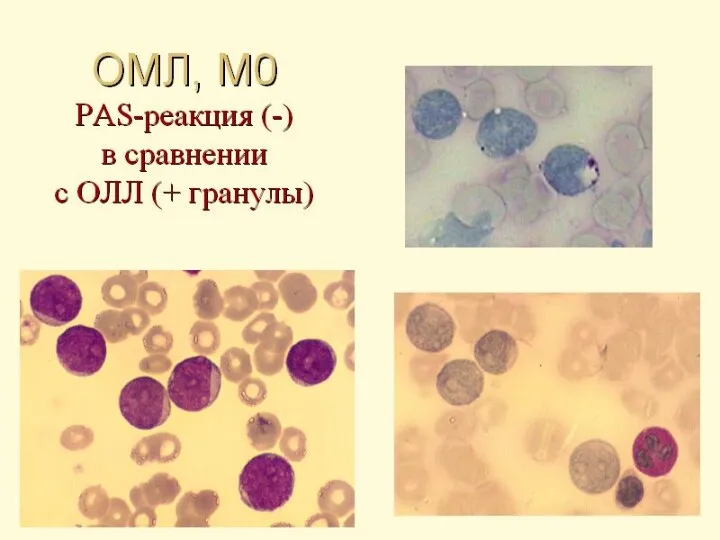
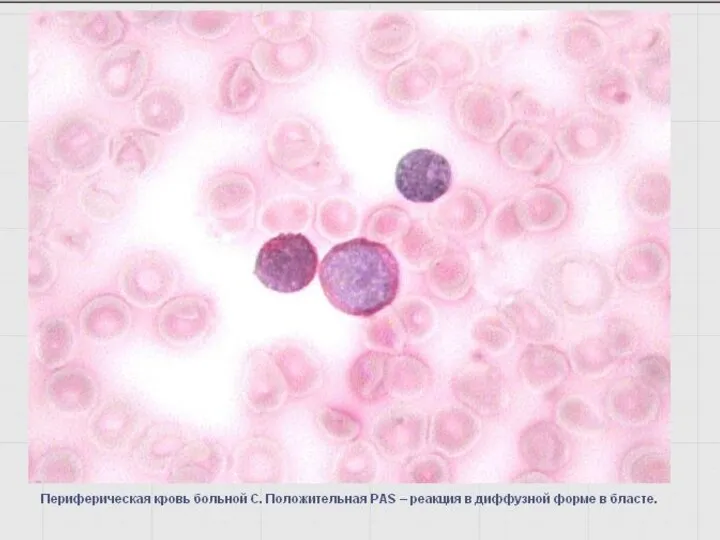
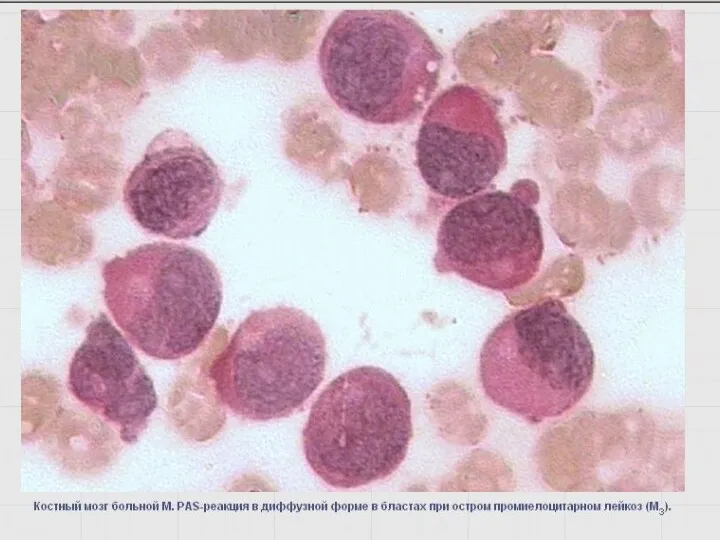
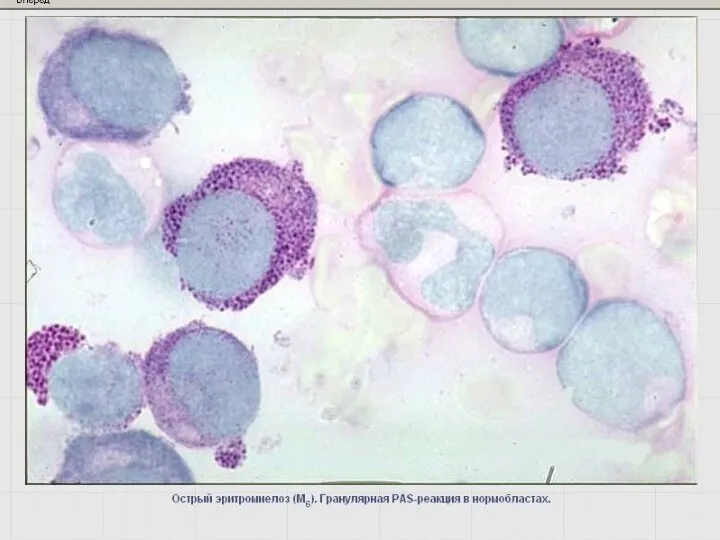
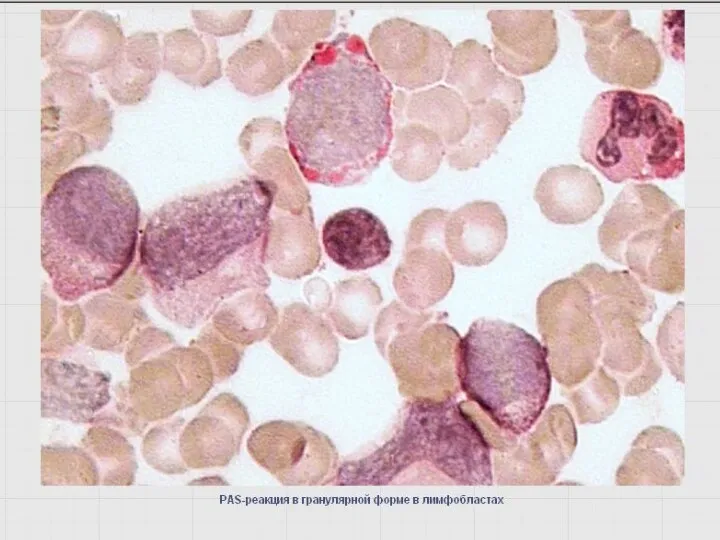
- 49. Выявление гликогена – PAS- или ШИК-реакция Определяется во всех морфологически идентифицируемых клетках гранулоцитарного ряда, интенсивность повышается
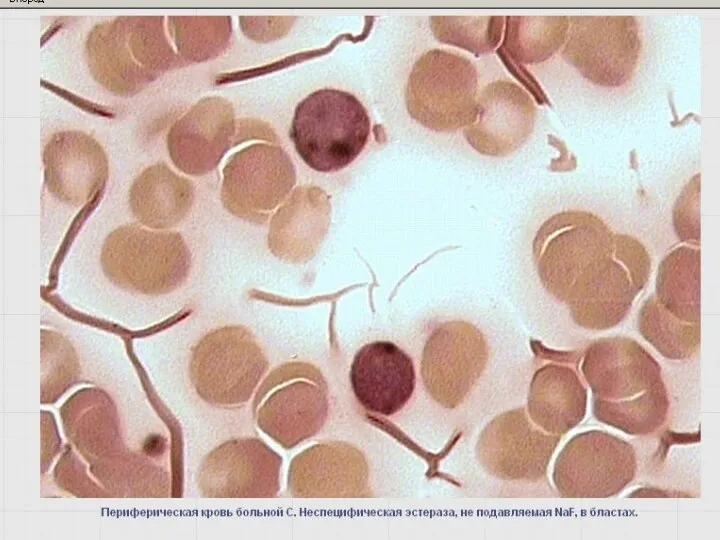
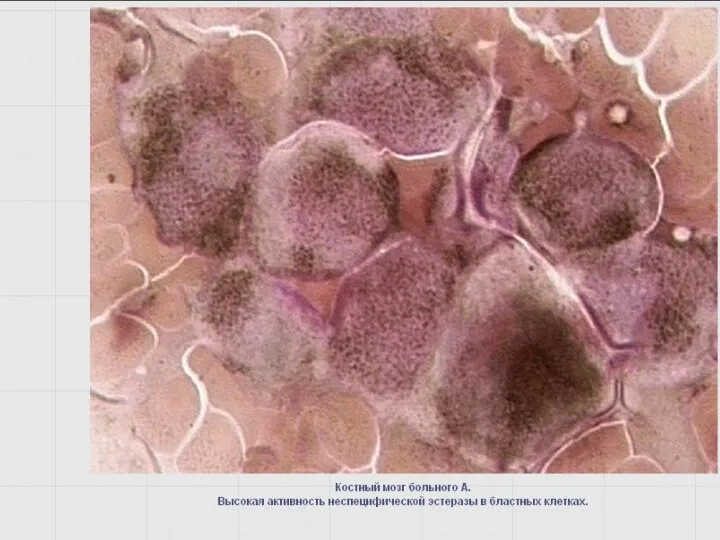
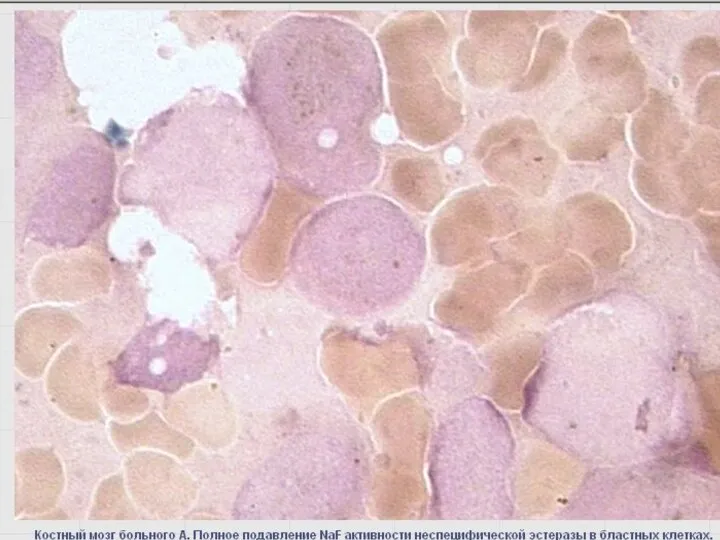
- 55. Неспецифические эстеразы –неоднородная группа лизосомальных ферментов Цитохимический маркер клеток системы мононуклеарных фагоцитов (монобластов, промоноцитов, моноцитов, гистиоцитов-макрофагов).
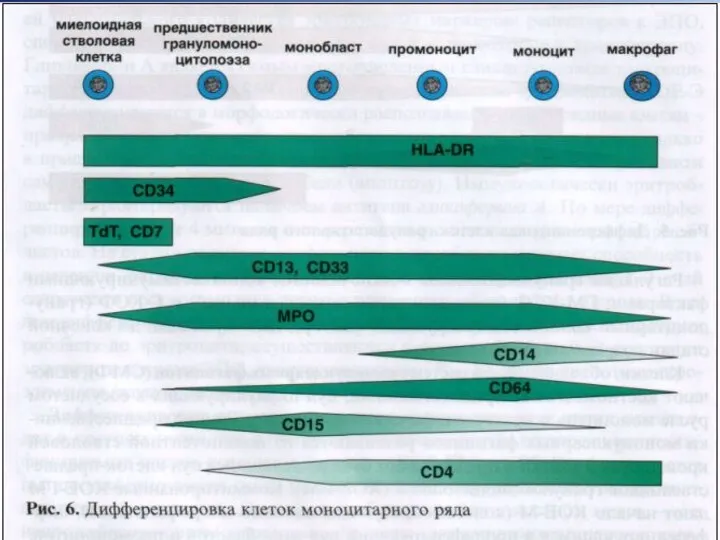
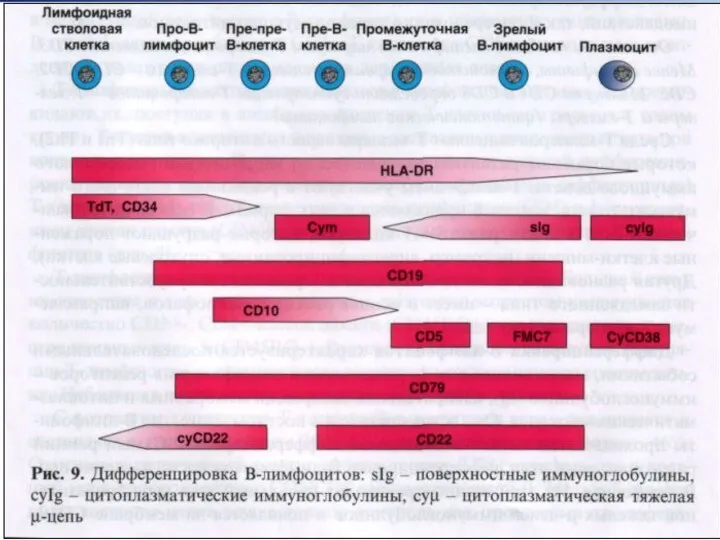
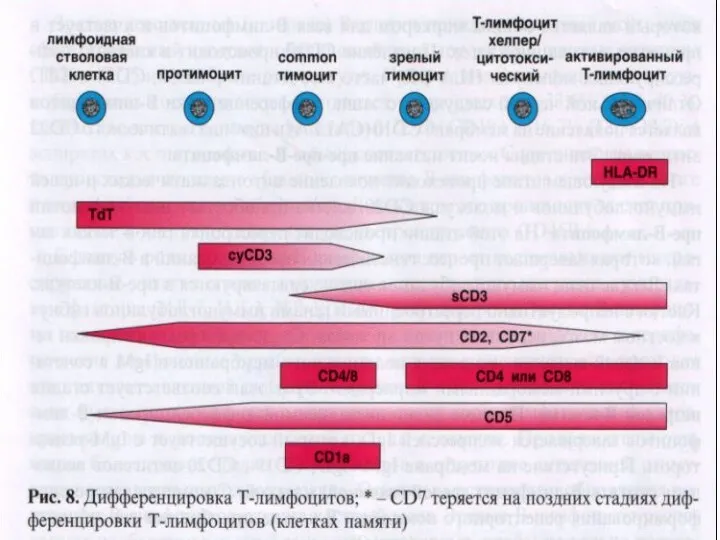
- 59. Иммунофенотипирование Основы иммунодиагностики лейкозов были заложены в 70-х годах 20 века с появлением гибридомной технологии получения
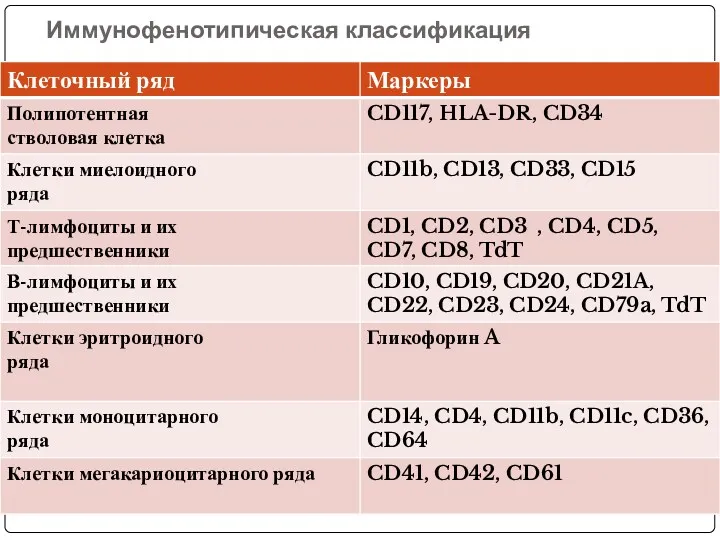
- 60. Иммунофенотипическая классификация
- 65. Стандартный цитогенетический анализ - исследуются хромосомы, зафиксированные на стадии метафазы митоза (не менее 20 метафаз), время
- 66. FISH – флюоресцентная in situ гибридизация и ПЦР – полимеразная цепная реакция – эти методы высокоспецифичны,
- 67. При хронических лейкозах основной массой опухоли являются зрелые и созревающие клетки.
- 68. Хронические миелопролиферативные заболевания – - клональные опухоли, развивающиеся из СКК, характеризующиеся пролиферацией в к.м. одного или
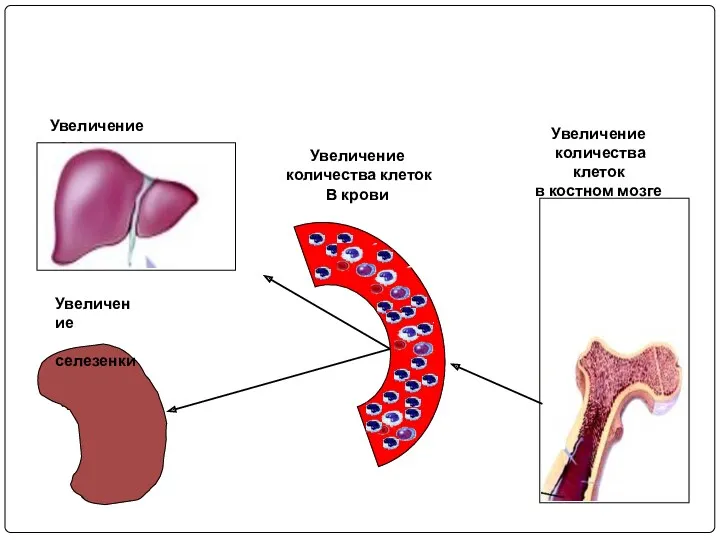
- 69. Наиболее часто поражаются печень и селезенка, где отмечаются экстрамедуллярные очаги кроветво-рения, лейкозная инфильтрация и разрушение опухолевых
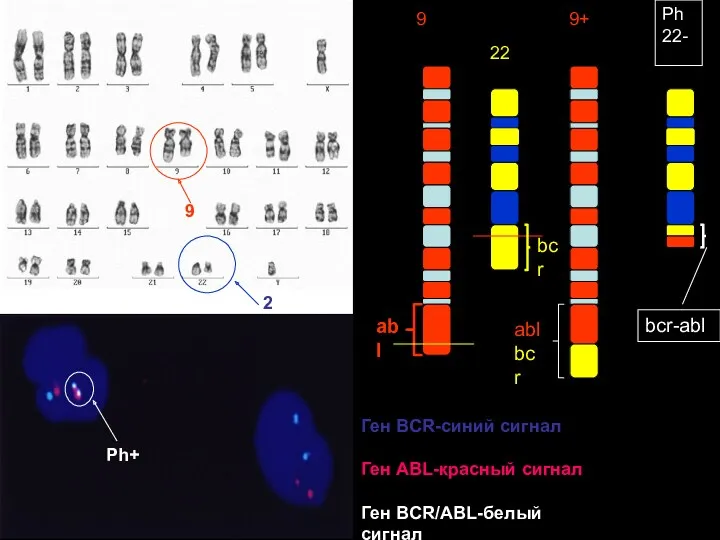
- 70. Хронический миелолейкоз 15-20% всех МПЗ Встречается в любом возрасте, чаще – в среднем и пожилом. Маркер
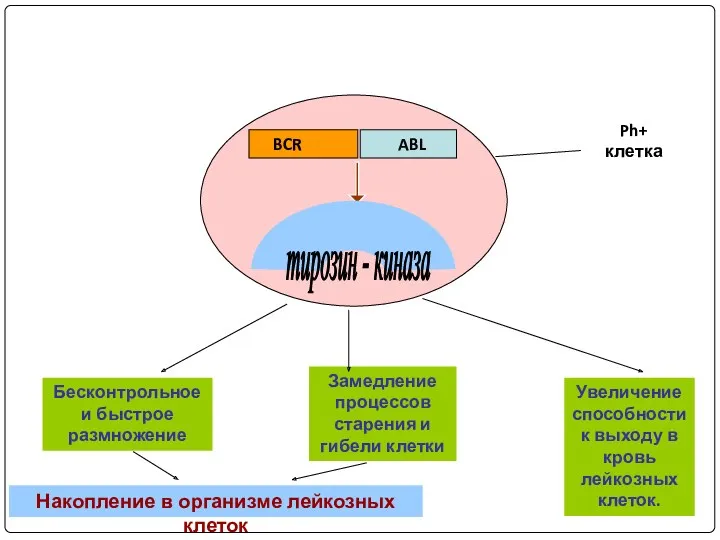
- 72. abl abl bcr 9 9+ 22 Ph 22- bcr bcr-abl 22 9 Ph+ Ген BCR-синий сигнал
- 73. Бесконтрольное и быстрое размножение Увеличениеспособности к выходу в кровь лейкозных клеток. Замедление процессов старения и гибели
- 74. Выделяют 3 стадии заболевания: Хроническая (развернутая) – 3–5 лет; Фаза акселерации (прогрессирующая) – несколько месяцев; Бластный
- 75. Увеличение селезенки Увеличение печени Увеличение количества клеток в костном мозге Увеличение количества клеток В крови
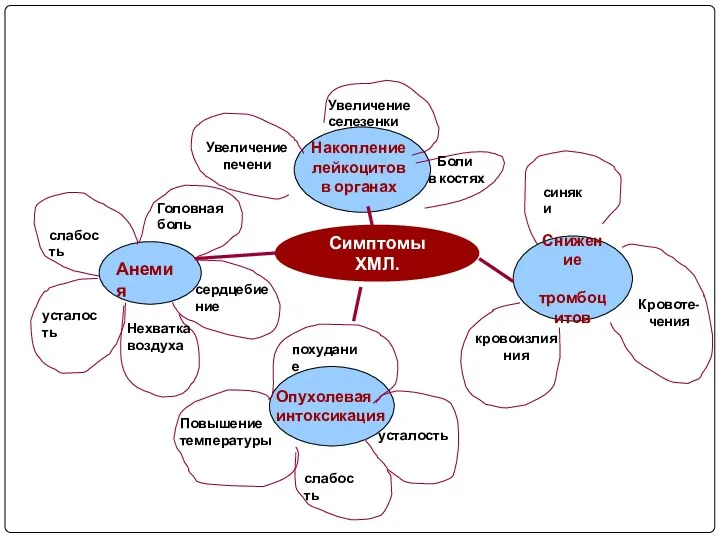
- 76. Снижение тромбоцитов синяки кровоизлияния Кровоте-чения Накопление лейкоцитов в органах Увеличение печени Увеличение селезенки Боли в костях
- 77. Хроническая стадия ХМЛ: В периф. крови: нейтрофильный лейкоцитоз со сдвигом до миелоцитов; бласты – 1-3%, но
- 78. Хроническая стадия ХМЛ: Костный мозг – гиперклеточный, повторяет картину периф.крови; бласты – не более 5%; м.б.
- 81. Диагностические критерии фазы акселерации ХМЛ Миелобласты 10-19% в крови и/или к.м. от числа всех ядерных клеток;
- 82. Диагностические критерии бластного криза ХМЛ Бласты ›20% в периф. крови или к.м. от числа всех ядерных
- 83. Иммунологические варианты бластного криза ХМЛ Дифференцировочные а/гены: CD34, HLA-DR Миелоидные и лимфоидные СD10, CD19,CD34, HLA-DR CD3,
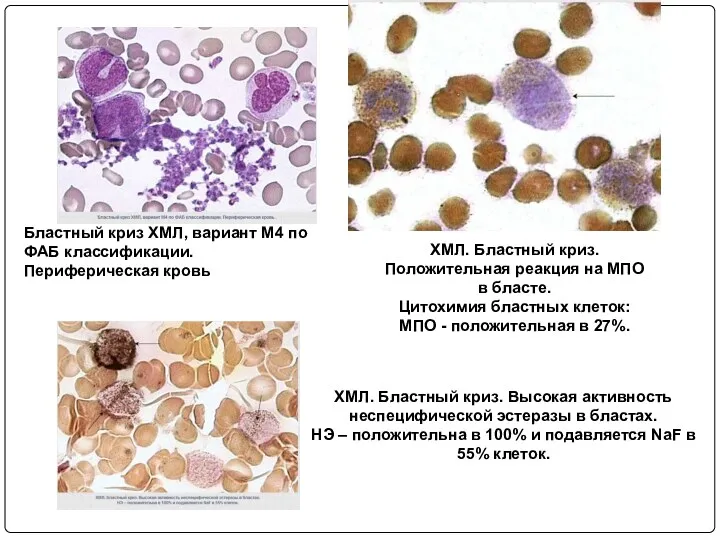
- 84. Бластный криз ХМЛ, вариант М4 по ФАБ классификации. Периферическая кровь ХМЛ. Бластный криз. Положительная реакция на
- 85. Лимфопролиферативные заболевания Способность клеток лимфопоэза к опухолевой трансформации практически на всем пути клеточной дифференцировки определяет многообразие
- 86. Классификация хронических лейкозов подчинена практическим целям. Будучи зрелоклеточными опухолями, ХЛ в основном обозначаются по названиям зрелых
- 88. Диагностика лимфопролиферативных заболеваний: выявление морфологического субстрата опухоли; определение иммунофенотипа опухолевых клеток (иммуногистохимия, проточная цитофлюориметрия); установление степени
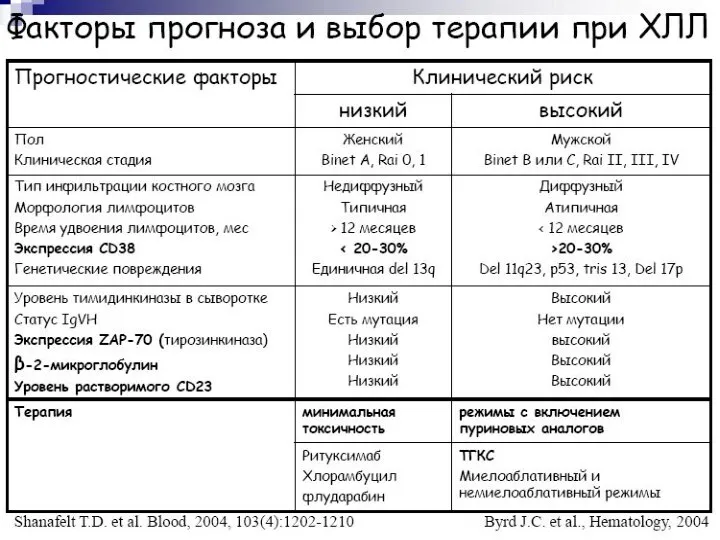
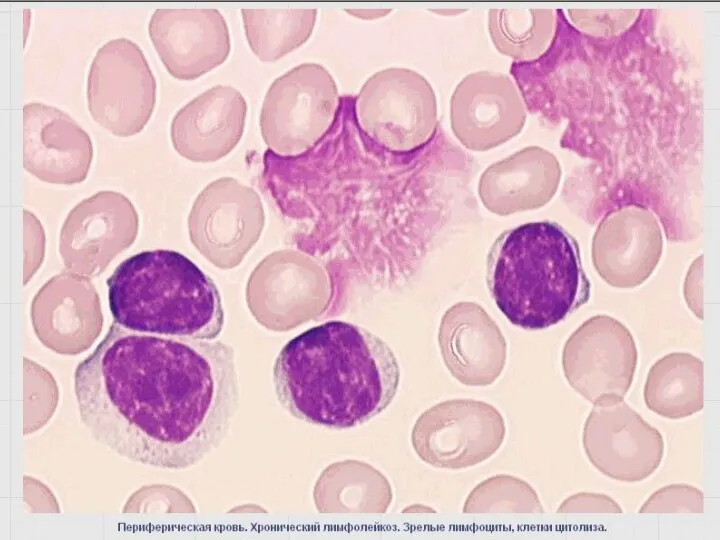
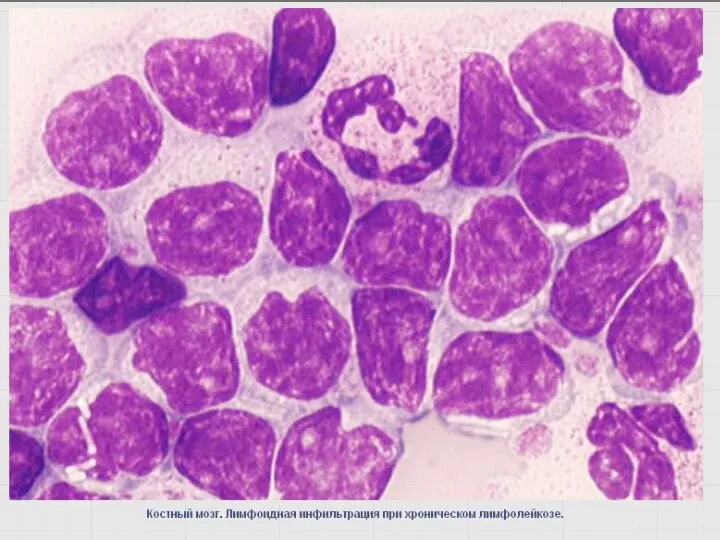
- 89. В-клеточный хронический лейкоз /лимфома из малых лимфоцитов Около 30% всех случаев лейкозов Частота – 3 :
- 90. Этиология Причина неизвестна Радиация не увеличивает частоту заболевания Не отмечено ассоциации между ХЛЛ и контактом с
- 91. Терминальная стадия Трансформация в: - синдром Рихтера (ДВККЛ) - пролимфоцитарный лейкоз - острый лимфобластный лейкоз Увеличен
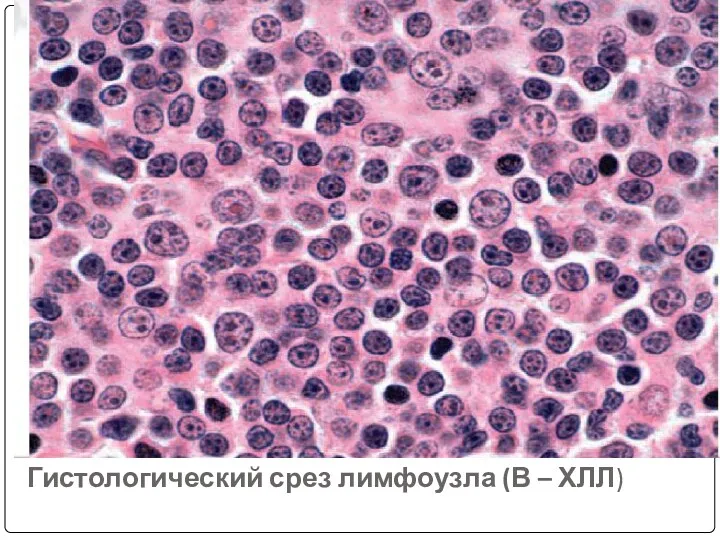
- 95. Гистологический срез лимфоузла (В – ХЛЛ)
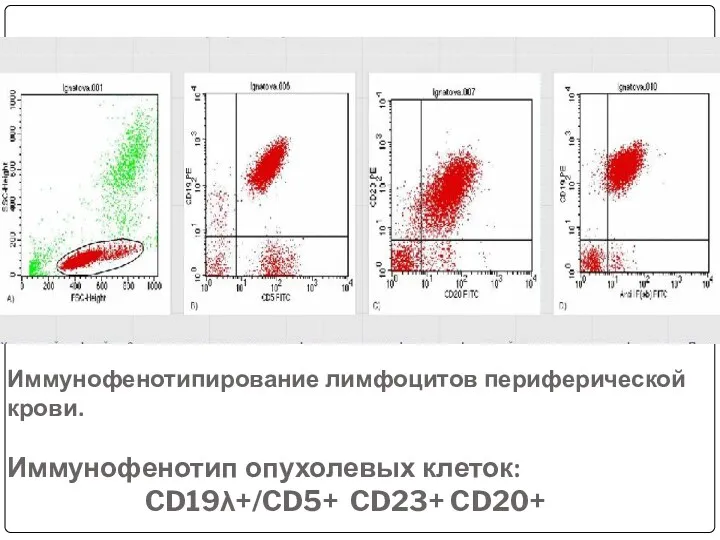
- 96. Иммунофенотипирование лимфоцитов периферической крови. Иммунофенотип опухолевых клеток: CD19λ+/CD5+ CD23+ CD20+
- 98. Скачать презентацию


























































 Воспаление. Классификация воспаления
Воспаление. Классификация воспаления Антропометриялық көрсеткіштерді анықтау
Антропометриялық көрсеткіштерді анықтау Осложнения инфаркта миокарда
Осложнения инфаркта миокарда Оспа (variola)
Оспа (variola) Микроклимат помещений
Микроклимат помещений Нәрестелердегі іріңді қабыну ауруы
Нәрестелердегі іріңді қабыну ауруы Vital amputatsiya o`tkazish
Vital amputatsiya o`tkazish Ветеринарно-санитарная экспертиза туш и органов животных при инвазионных заболеваниях, передающихся и не передающихся человеку
Ветеринарно-санитарная экспертиза туш и органов животных при инвазионных заболеваниях, передающихся и не передающихся человеку Миксоматоз кроликов
Миксоматоз кроликов Хирургические инструменты
Хирургические инструменты Общие понятия об иммунитете
Общие понятия об иммунитете Здоровье человека и окружающая среда. Раздел 2
Здоровье человека и окружающая среда. Раздел 2 Переливание крови
Переливание крови Наркотики. Героиновая наркомания
Наркотики. Героиновая наркомания Неотложные состояния у детей
Неотложные состояния у детей Клинический диагноз: сибирская язва
Клинический диагноз: сибирская язва Травмы позвоночника и таза
Травмы позвоночника и таза Алгоритм действий при обнаружении пострадавшего человека
Алгоритм действий при обнаружении пострадавшего человека Правила личной гигиены и здоровья
Правила личной гигиены и здоровья Дұрыс тамақтану
Дұрыс тамақтану История ухода за зубами
История ухода за зубами Нейропатия срединного нерва
Нейропатия срединного нерва Понятие о трансплантационном иммунитете. Тканевая несовместимость и пути ее преодоления
Понятие о трансплантационном иммунитете. Тканевая несовместимость и пути ее преодоления Классификация, сбор и удаление отходов в ЛПУ. Медицинские отходы
Классификация, сбор и удаление отходов в ЛПУ. Медицинские отходы Субъективные и объективные методы обследования в клинике внутренних болезней
Субъективные и объективные методы обследования в клинике внутренних болезней Классификация психических и поведенческих расстройств, вызванных употреблением психоактивных веществ
Классификация психических и поведенческих расстройств, вызванных употреблением психоактивных веществ Цитология в дерматологии
Цитология в дерматологии Трахома в Чувашской Республике
Трахома в Чувашской Республике