Содержание
- 2. Хвороба Паркінсона У 1817 році Джеймс Паркінсон описав хворобу, якій дав назву «ТРЕМТЯЧИЙ ПАРАЛІЧ» (shaking palsy)
- 3. Поширеність 160 – 200 випадків на 100 тис. нас. 12-20 нових випадків на 100 тис. нас.
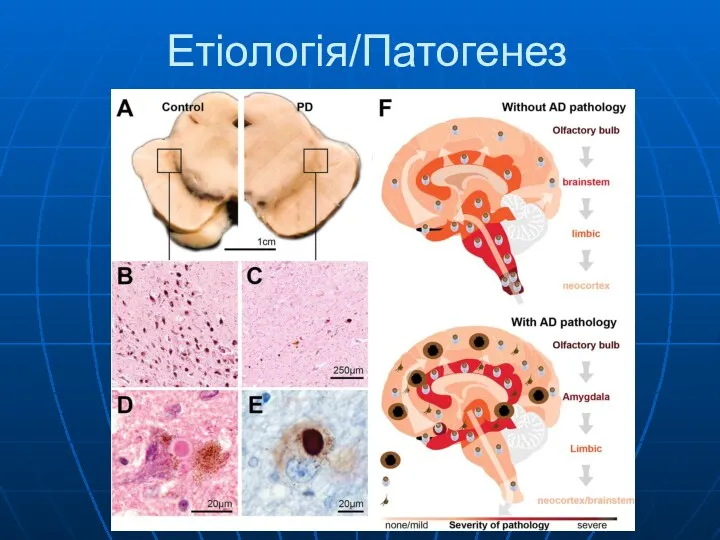
- 4. Етіологія/Патогенез
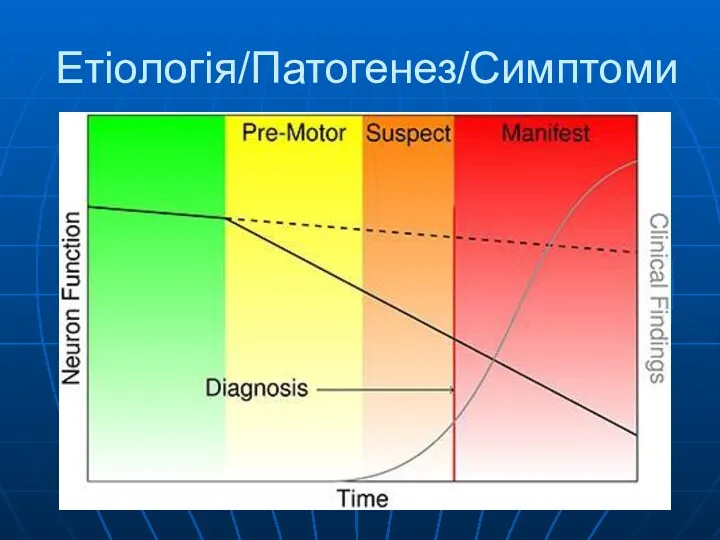
- 5. Етіологія/Патогенез/Симптоми
- 6. Діагностика ідеопатичної хвороби Паркінсона United Kingdom Parkinson’s Disease Society Brain Bank (UKPDS Brain Bank) Клінічні діагностичні
- 7. Критерії UKPDS Brain Bank (I частина) Діагноз синдрому паркінсонізму Брадикінезія Що найменше одне із нижче наведеного
- 8. Movement disorders society (MDS) criteria Діагностичний процес: Встановлення діагнозу синдрому паркінсонізму Визначення підтримуючих критеріїв Визначення відсутності
- 9. MDS criteria for Parkinsonism Паркінсонізм – це наявність брадикінезії та - тремтіння спокою та/або - м’язевої
- 10. Брадикінезія Брадикінезія (уповільненість рухів) Акінезія/гіпокінезія (прогресуюче зменшення амплітуди рухів) Ригідність м’язів Уповільненість при пасивних рухах та
- 11. Підтримуючі критерії Чистий та драматичний ефект від дофамінергічної терапії Наявність L-dopa викликаної дискінезії Наявність тремтіння спокою
- 12. Абсолютні критерії виключення Однозначні мозочкові симптоми (мозочкова хода, атаксія кінцівок, ністагм, гіперметричні саккади) Над’ядерний параліч погляду
- 13. Абсолютні критерії виключення (продовж.) 5. Лікування блокаторами дофа- рецепторів в дозі та часі достатніх для виникнення
- 14. Абсолютні критерії виключення (продовж.) 8. Нормальна функція пресинаптичної допамінергічної системи (де це є можливим) 9. Наявність
- 15. Червоні прапорці Швидке прогресування розладів ходи, що потребує інвалідного крісла протягом перших 5 років Відсутність прогресування
- 16. Червоні прапорці (продовж.) 4. Інспіраторні респіраторні порушення (нічний або ранній денний стрідор, часті інспіраторні зітхання) 5.
- 17. Червоні прапорці (продовж.) 6. Повторні (> 1 на рік) падіння протягом перших 3 років 7. Диспропорційний
- 18. Червоні прапорці (продовж.) 8. Відсутність частих немоторних проявів протягом перших 5 років порушення сну (інсомнія підтримання
- 19. Критерії мультисистемної атрофії Паркінсонізм (м’язова ригідність, тремор або постуральна нестабільність) або Мозочковий синдром (атаксія ходи з
- 20. Критерії мультисистемної атрофії (продовження) ТА Один симптом вегетативної дисфункції (нетримання сечі, імпотенція, ортостатична гіпотензія) Та Один
- 21. Критерії мультисистемної атрофії (додаткові симптоми) МСА-П та МСА-Ц Симптом Бабінського Стрідор МСА-П Швидке прогресування паркінсонізму Погана
- 22. Критерії мультисистемної атрофії (додаткові симптоми) МСА-С Паркінсонізм (брадикінезія і ригідність) МРТ атрофія putamen, середні ніжки мозочка/мозочок,
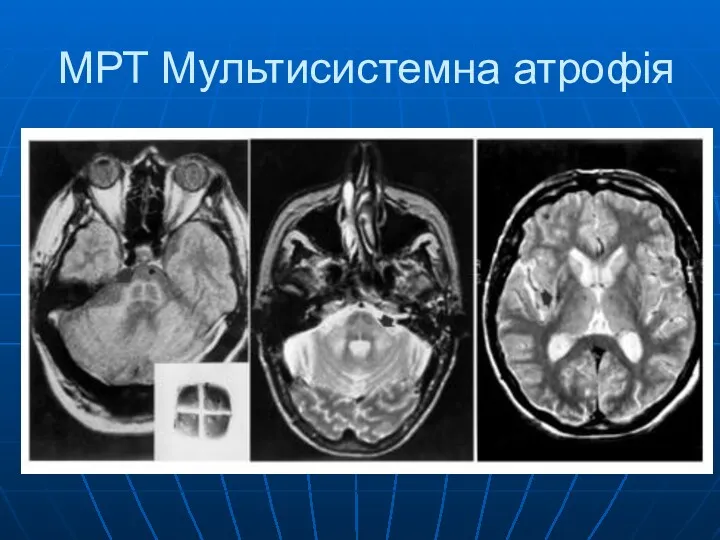
- 23. МРТ Мультисистемна атрофія
- 24. Критерії прогресуючого супрануклеарного паралічу (ПСП) Поступово прогресуючий перебіг Начало захворювання >40 років Відсутність інших захворювань, що
- 25. Позитивні симптоми ПСП Симетрична акінезія (більше проксимальна) Ретроколіс Відсутність реакції на L-dopa Рання дисфагія / дизартрія
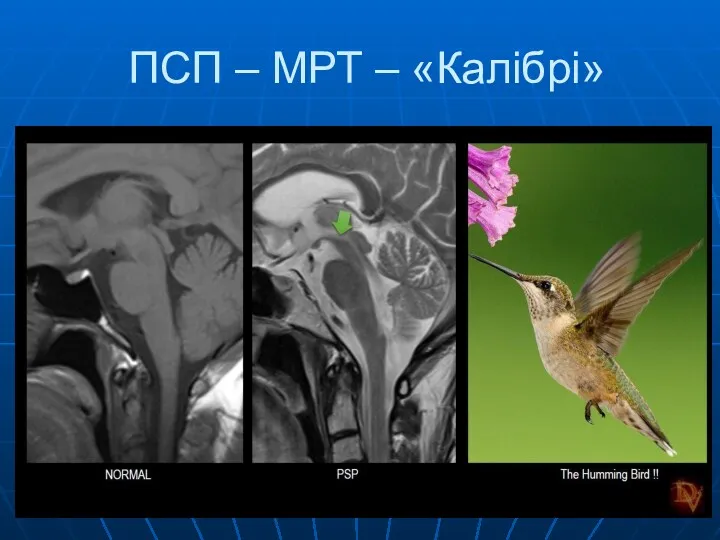
- 26. ПСП – МРТ – «Калібрі»
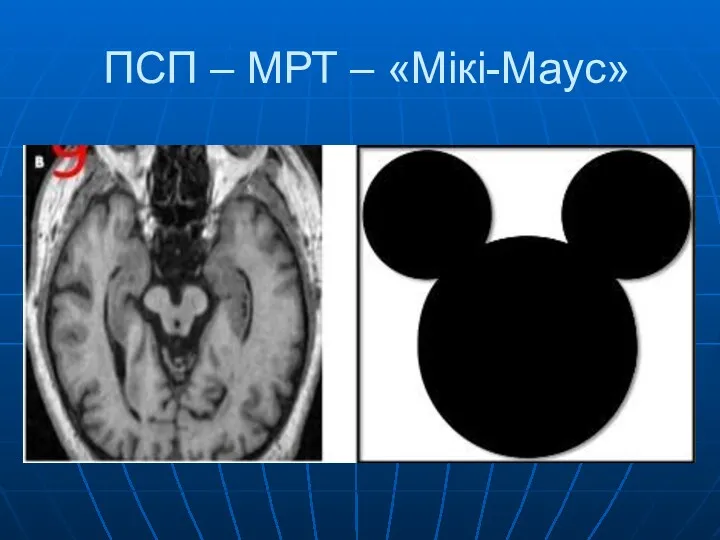
- 27. ПСП – МРТ – «Мікі-Маус»
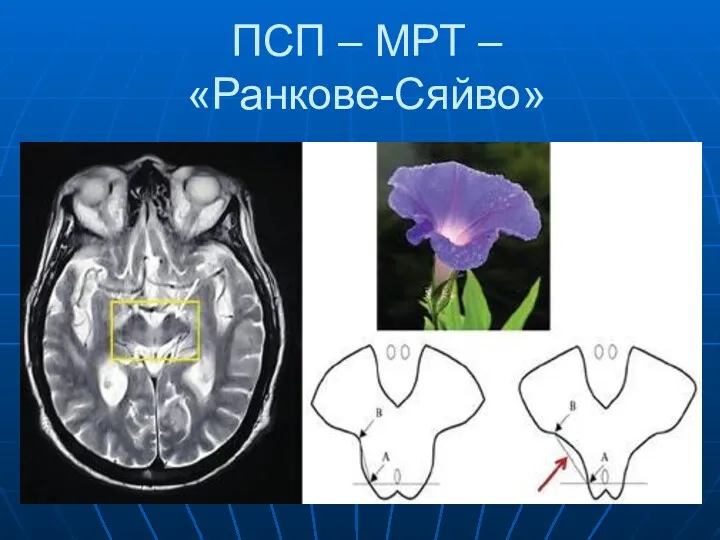
- 28. ПСП – МРТ – «Ранкове-Сяйво»
- 29. Стадії за Hoehn and Yahr 1 – Симптоми носять однобічний характер 2 – Двобічні прояви ХП
- 30. Немоторні прояви хвороби Паркінсона Біль Втомлюваність Втрата нюху Вегетативна дисфункція Розлади сну Психічні/когнітивні порушення Сексуальні порушення
- 31. Немоторні прояви хвороби Паркінсона (продовження) Біль Ноцицептивний Синдром «замороженого» плеча Біль під час «OFF» фази Больові
- 32. Немоторні прояви хвороби Паркінсона (продовження) Вегетативні порушення Ортостатичне падіння АТ Закрепи Дисфагія Сухість в роті Нетримання
- 33. Немоторні прояви хвороби Паркінсона (продовження) Порушення сну Фрагментація сну Денна сонливість Інсомнія Поведінкові порушення під час
- 34. Диференційний діагноз Есенційне тремтіння немає ознак синдрому паркінсонізму (брадикінезії, ригідності м’язів, постуральної нестабільності) тремтіння під час
- 35. Диференційний діагноз (продовження) Судинний паркінсонізм Виникає в наслідок ішемічного інсульту або геморагії в чорну субстанцію Симптоми
- 36. Судинний паркінсонізм нижньої половини тіла (low body parkinsonism) Апраксія ходи Постуральна нестабільність Деменція МРТ – виражений
- 37. Гіпокінетично-ригідна хода
- 38. Холіноблокатори (алкалоїди Solanaceous) Cyclodolum (Trihexyphenidyl) 2 mg Центральна H-холіноблокуюча дія та переферійна М-холіноблокуюча дія Виражений вплив
- 39. Холіноблокатори (продовження) Недоліки сухість в роті / очей Галюцинації / психози Затримка сечі Посилення закрепів Посилюють
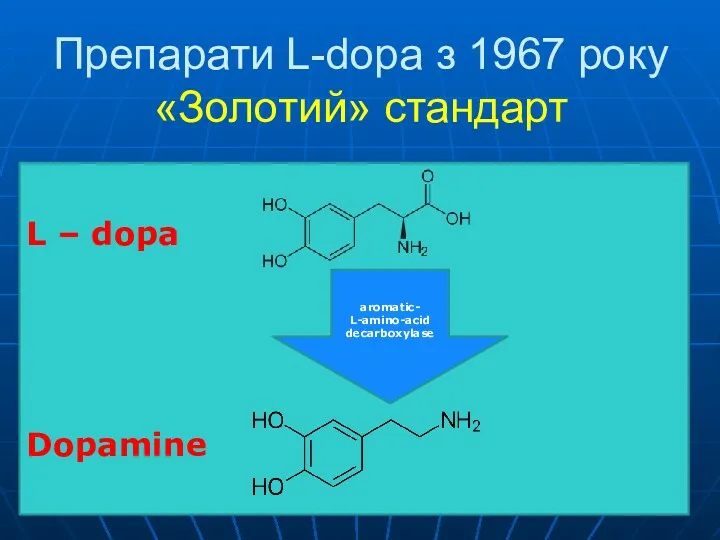
- 40. Препарати L-dopa з 1967 року «Золотий» стандарт L – dopa Dopamine aromatic- L-amino-acid decarboxylase
- 41. Периферійні блокатори aromatic-L-amino-acid decarboxylase Карбідопа Бенсеразід Добова доза карбідопи повинна складати 75-200 мг (Hoehn MM. Increased
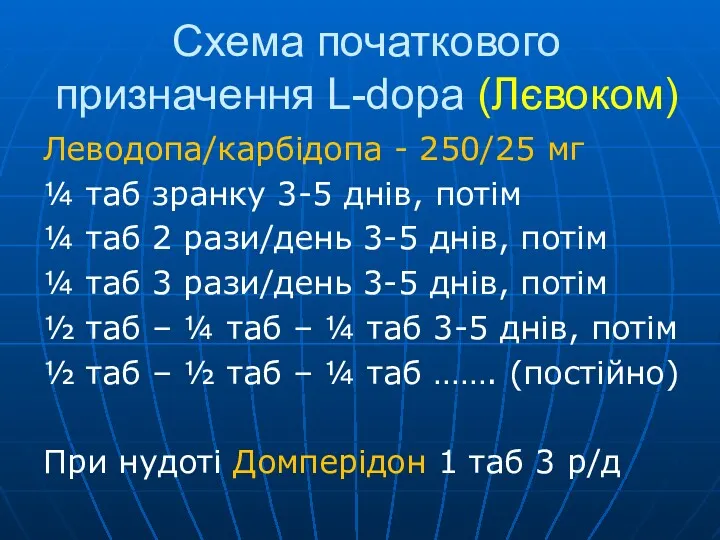
- 42. Схема початкового призначення L-dopa (Лєвоком) Леводопа/карбідопа - 250/25 мг ¼ таб зранку 3-5 днів, потім ¼
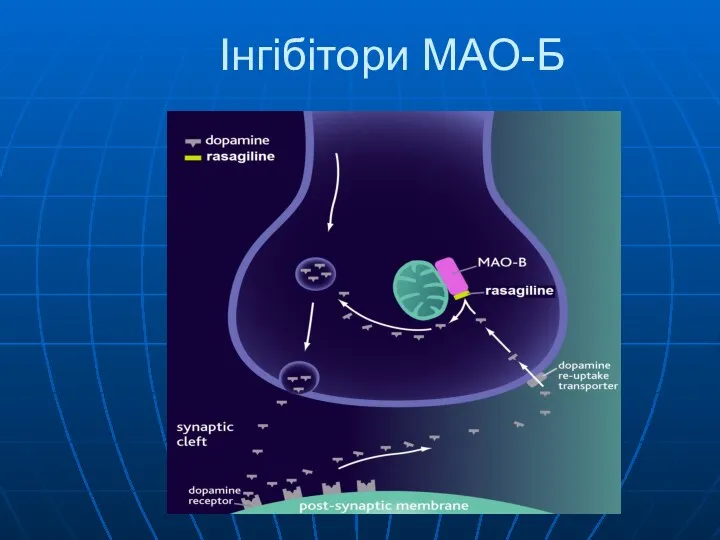
- 43. Інгібітори МАО-Б
- 44. Інгібітори МАО-Б Selegiline (метаболізється з утворенням мет- та амфетамін подібних речовин – можливі психотичні та когнітивні
- 45. Амантадіни (Амантін) Неспецифічний NMDA антагоніст Амантадін сульфат \ гідрохлорід Доза 100 мг 1 таб зранку 7
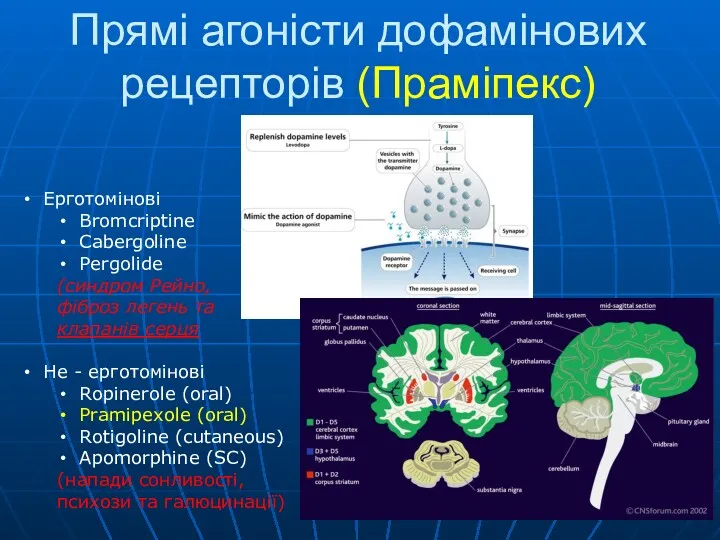
- 46. Прямі агоністи дофамінових рецепторів (Праміпекс) Ерготомінові Bromcriptine Cabergoline Pergolide (синдром Рейно, фіброз легень та клапанів серця
- 47. Молоді пацієнти (до 60 років) Початкова стадія ХП Монотерапія Прямі агоністи дофамінових рецепторів (Праміпекс) Інгібітори МАО-В
- 48. Пацієнти старшого віку (після 60 років) Виражена стадія ХП Монотерапія Леводопа/карбідопа (Лєвоком) ½ таб – ½
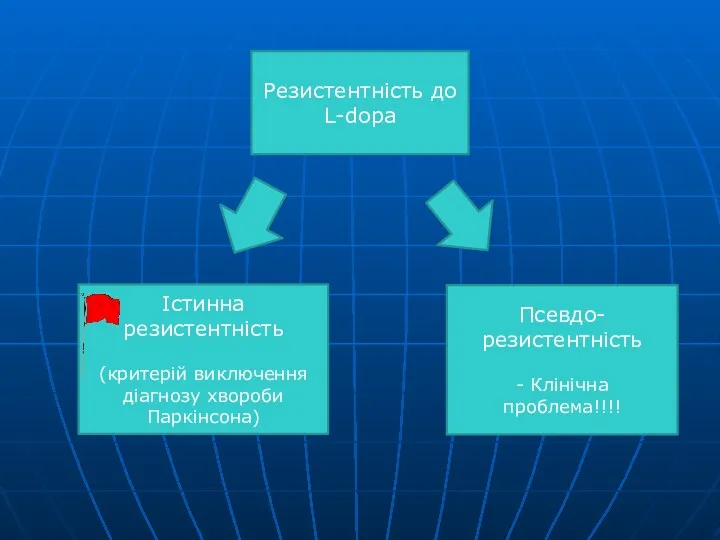
- 49. Резистентність до L-dopa Істинна резистентність (критерій виключення діагнозу хвороби Паркінсона) Псевдо-резистентність - Клінічна проблема!!!!
- 50. Клінічний випадок 1 Пацієнт Н., 56 років, чоловік Діагноз: Хвороба Паркінсона, стадія за Hoehn and Yahr
- 51. Псевдо-резистентність – проблеми ШКТ 70 – 100% хворих мають проблеми евакуації їжі з шлунку та пасажем
- 52. Клінічний випадок 2 Пацієнтка В., 61 рік, жінка Діагноз: Хвороба Паркінсона, стадія за Hoehn and Yahr
- 53. Псевдо-резистентність – aromatic-L-amino-acid decarboxylase Карбідопа Бенсеразід Добова доза карбідопи повинна складати 75-200 мг (Hoehn MM. Increased
- 54. Клінічний випадок 3 Пацієнт С., 44 років, чоловік Діагноз: Хвороба Паркінсона, стадія за Hoehn and Yahr
- 55. Псевдо-резистентність – L-dopa- «фобія» Раннє призначення L-dopa не впливає на перебіг хвороби Не впливає на швидкість
- 56. Клінічний випадок 4 Пацієнтка А., 69 років, жінка Діагноз: Хвороба Паркінсона, стадія за Hoehn and Yahr
- 57. Ускладнення терапії Підвищення дози L-dopa – призводить до посилення дискінезій. Додавання прямих агоністів – збільшує ортостатичне
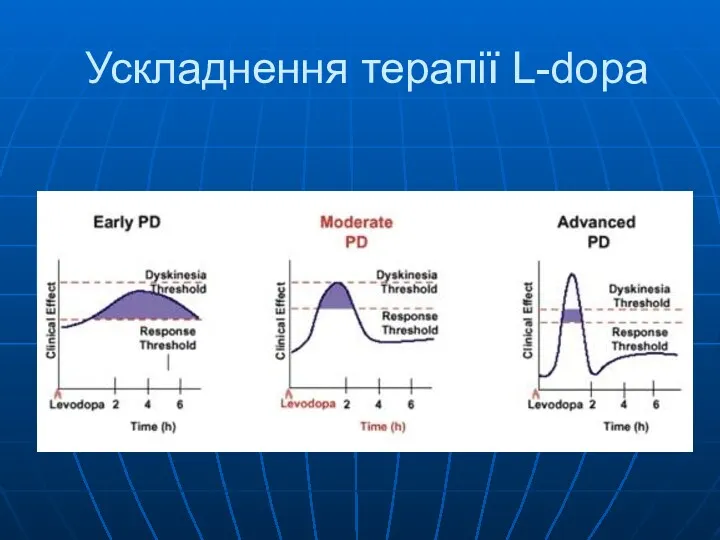
- 58. Ускладнення терапії L-dopa
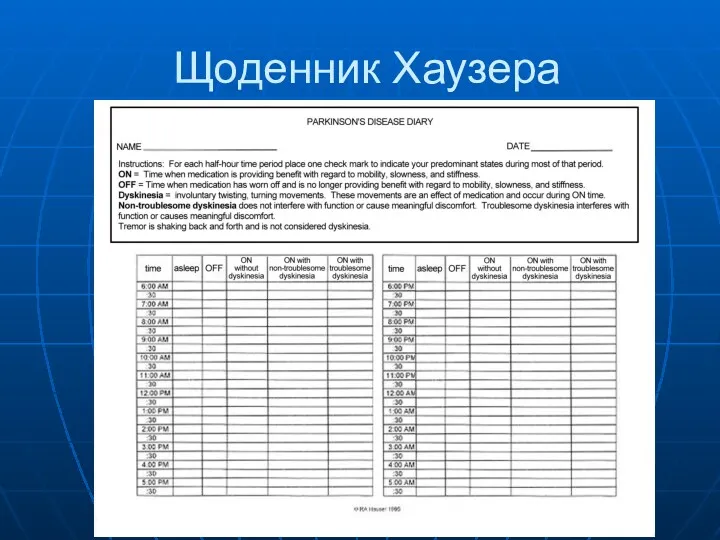
- 59. Щоденник Хаузера
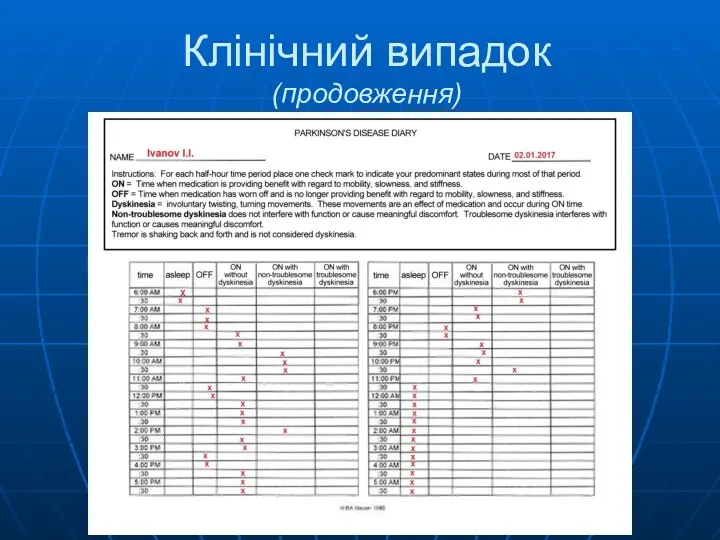
- 60. Клінічний випадок (продовження)
- 61. Ускладнення терапії L-dopa Зменшення дискінезій Додаємо Amantadine 100 мг 2 рази/день Зменшення феномену ON\OFF Збільшення частоти
- 62. Блокатори COMT Levodopa\carbidopa \ entacapone 200 мг/прийом – обов’язкове введення з кожною дозою L-dopa
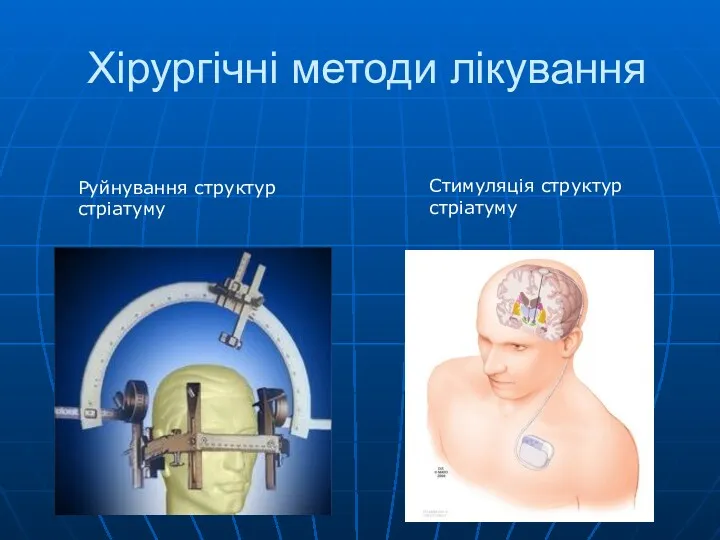
- 63. Хірургічні методи лікування Руйнування структур стріатуму Стимуляція структур стріатуму
- 65. Скачать презентацию















































 Возбудители хронических бактериальных инфекций с поражением слизистой рта и губ ( туберкулез, лепра)
Возбудители хронических бактериальных инфекций с поражением слизистой рта и губ ( туберкулез, лепра) Противоэпидемические мероприятия в очагах особо-опасных инфекций
Противоэпидемические мероприятия в очагах особо-опасных инфекций Заболевания век, слезных органов и орбиты. Конъюнктивит, трахома
Заболевания век, слезных органов и орбиты. Конъюнктивит, трахома Неотложные состояния в психиатрии и наркологии (часть 1)
Неотложные состояния в психиатрии и наркологии (часть 1) Гигиенические требования к водоснабжению дошкольных образовательных организаций
Гигиенические требования к водоснабжению дошкольных образовательных организаций Гигиена кожи
Гигиена кожи Хронический гастрит у детей
Хронический гастрит у детей Противоестественный задний проход и колостома
Противоестественный задний проход и колостома Гостра ревматична лихоманка у дітей
Гостра ревматична лихоманка у дітей Витамины и биостимуляторы
Витамины и биостимуляторы Общая пропедевтика мочевыделительной системы
Общая пропедевтика мочевыделительной системы Прикорм. Види і правила його введення змішане та штучне вигодовування
Прикорм. Види і правила його введення змішане та штучне вигодовування Ас қорыту жуйесіне әсер ететін дәрілер
Ас қорыту жуйесіне әсер ететін дәрілер Современные подходы к лечению аневризмы брюшной аорты
Современные подходы к лечению аневризмы брюшной аорты Аутоиммунный гепатит. Перекрест с первичным биллиарным холангитом
Аутоиммунный гепатит. Перекрест с первичным биллиарным холангитом Инфекция - ассоциированный (постинфекционный) гломерулонефрит
Инфекция - ассоциированный (постинфекционный) гломерулонефрит Правильная осанка. Нарушение осанки
Правильная осанка. Нарушение осанки Лейкоплакия. Этиологиясы, клиникасы, диагностикасы, емі
Лейкоплакия. Этиологиясы, клиникасы, диагностикасы, емі Ретинопатия у новорожденных
Ретинопатия у новорожденных Отруєння важкими металами
Отруєння важкими металами Терминальды жағдайлардың пайда болу себебіне байланысты өкпе-жүрек реанимациясын орындау ерекшелігі
Терминальды жағдайлардың пайда болу себебіне байланысты өкпе-жүрек реанимациясын орындау ерекшелігі Особенности вскармливания детей раннего возраста
Особенности вскармливания детей раннего возраста Полное обследование новорожденного. (Модуль 1)
Полное обследование новорожденного. (Модуль 1) Анатомия коронарных артерий
Анатомия коронарных артерий Лечебная физическая культура
Лечебная физическая культура Адамның тұқымқуалайтын патологиясындағы тұқымқуалаушылық пен ортаның рөлі
Адамның тұқымқуалайтын патологиясындағы тұқымқуалаушылық пен ортаның рөлі Фетальный алкогольный синдром
Фетальный алкогольный синдром Вирусные гепатиты B, C, D
Вирусные гепатиты B, C, D