Содержание
- 2. Остеоартроз: клиника, диагностика и современное лечение
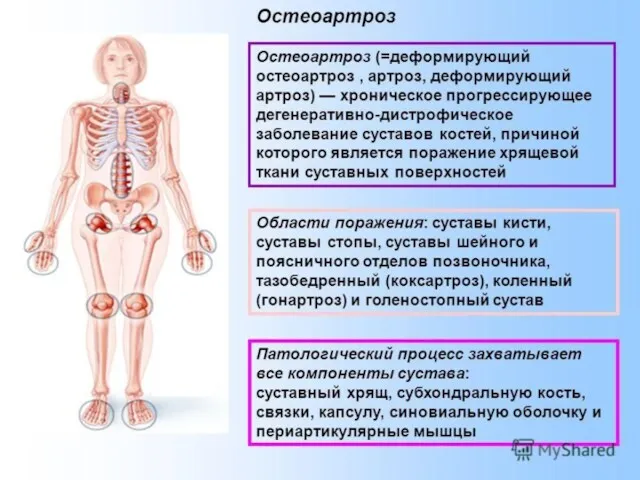
- 3. Определение ОА ОА - гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и
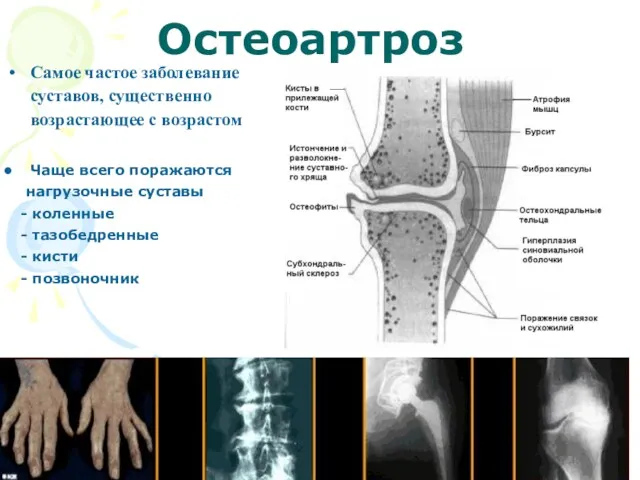
- 4. Остеоартроз Самое частое заболевание суставов, существенно возрастающее с возрастом Чаще всего поражаются нагрузочные суставы - коленные
- 5. Эпидемиология ДОА
- 6. Остеоартрозом болеет около 10% населения, чаще женщины в возрасте 40-60 лет. После 70 лет заболевание встречается
- 7. Факторы риска
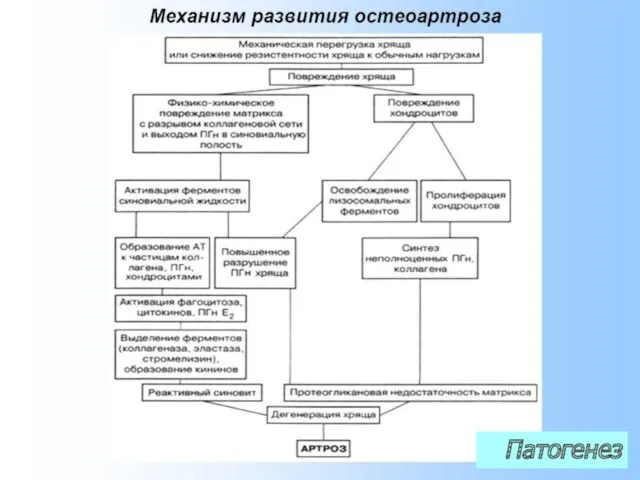
- 8. Патогенез
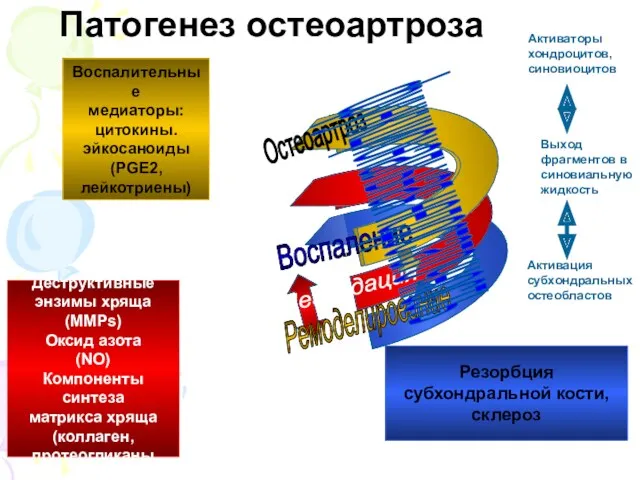
- 9. Патогенез ДОА более быстрое и раннее «постарение» суставного хряща. нарушение полимеризация и убыль протеогликанов (хондроитинсуль-фатов) основного
- 10. Активаторы хондроцитов, синовиоцитов Выход фрагментов в синовиальную жидкость Активация субхондральных остеобластов Резорбция субхондральной кости, склероз Воспалительные
- 11. Классификация остеоартроза: Первичный (идиопатический) артроз Локальный (кисти, стопы, коленные, тазобедренные суставы) Генерализованный (поражение 3-х и более
- 12. Первичный (идиопатический) (2016 г.)
- 13. Вторичный ОА (2016 г.)
- 14. Внешние факторы, способствующие развитию первичного остеоартроза травмы и микротравматизация сустава; функциональная перегрузка сустава (профессиональная, бытовая, спортивная);
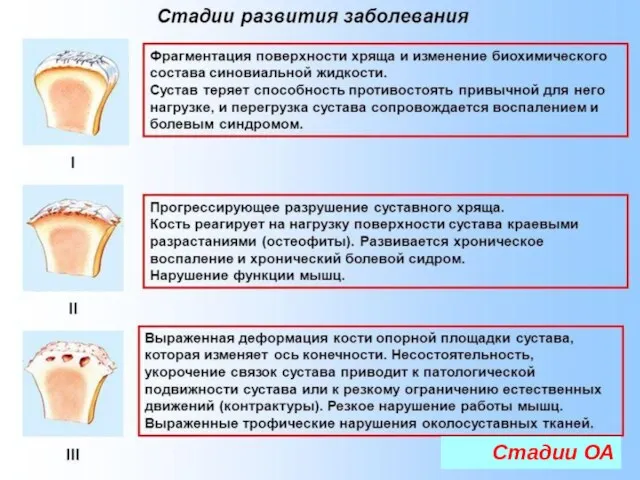
- 15. Стадии ОА
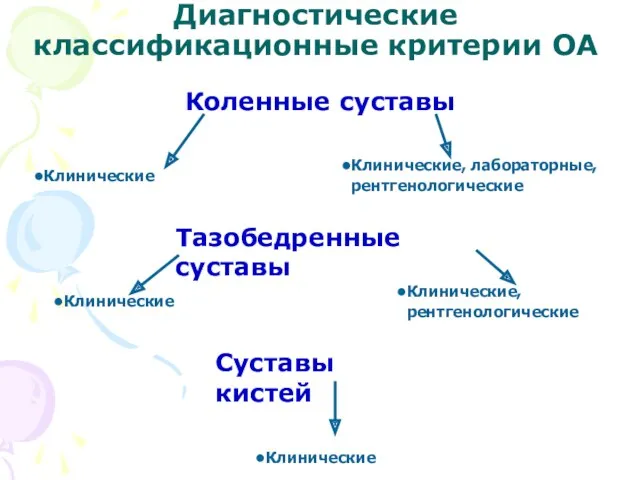
- 16. Диагностические классификационные критерии ОА Коленные суставы Клинические Клинические, лабораторные, рентгенологические Тазобедренные суставы Клинические Клинические, рентгенологические Суставы
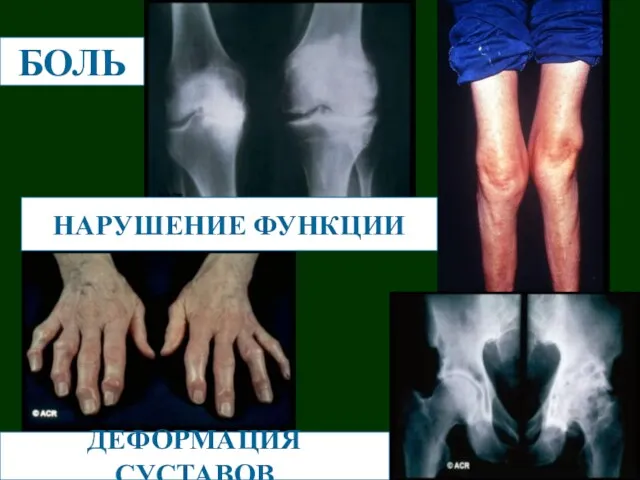
- 17. БОЛЬ ДЕФОРМАЦИЯ СУСТАВОВ НАРУШЕНИЕ ФУНКЦИИ
- 18. Клиника Боли в суставах механического типа, возникают при нагрузке на сустав, больше к вечеру, затихают в
- 19. Клиника Периодическое «заклинивание» сустава («блокадная» боль) - внезапная резкая боль в суставе при малейшем движении, обусловленная
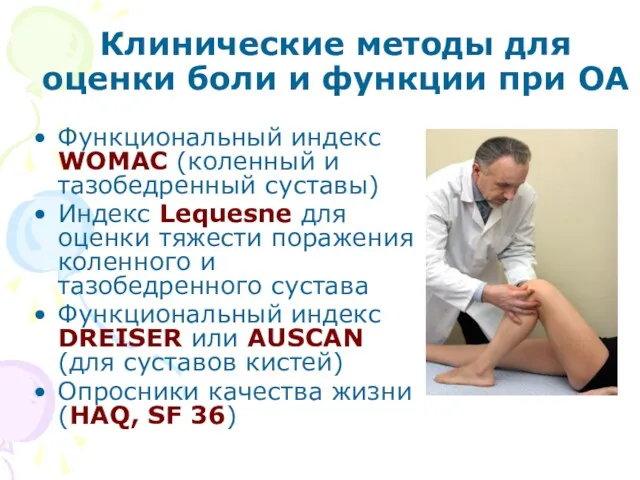
- 20. Клинические методы для оценки боли и функции при ОА Функциональный индекс WOMAC (коленный и тазобедренный суставы)
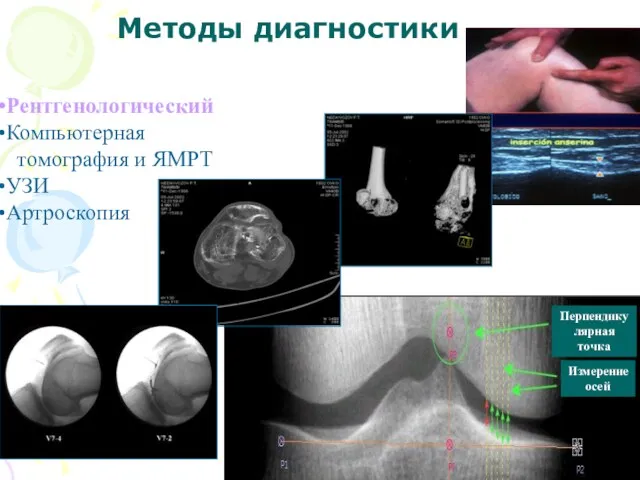
- 21. Методы диагностики Рентгенологический Компьютерная томография и ЯМРТ УЗИ Артроскопия
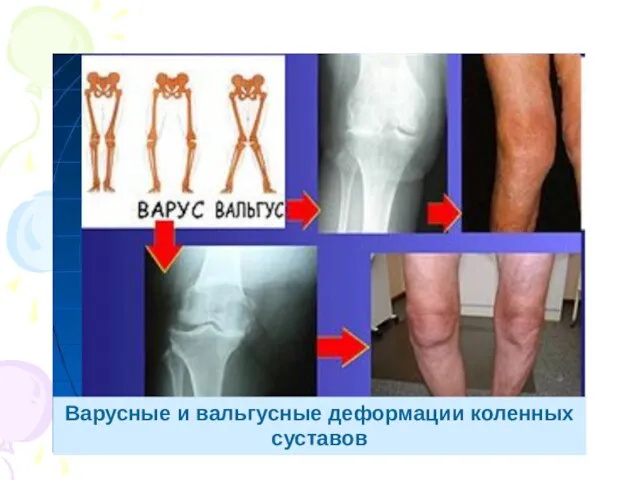
- 23. Варусные и вальгусные деформации коленных суставов
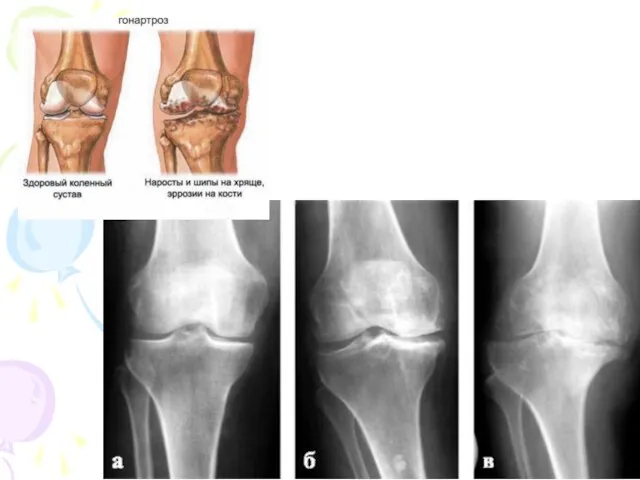
- 24. Классификация рентгенологических изменений при остеоартрите Келлгрена и Лоуренса (1957)
- 25. Цели лечения ДОА Обеспечить понимание больным своего заболевания и умение управлять им: изменение образа жизни, применение
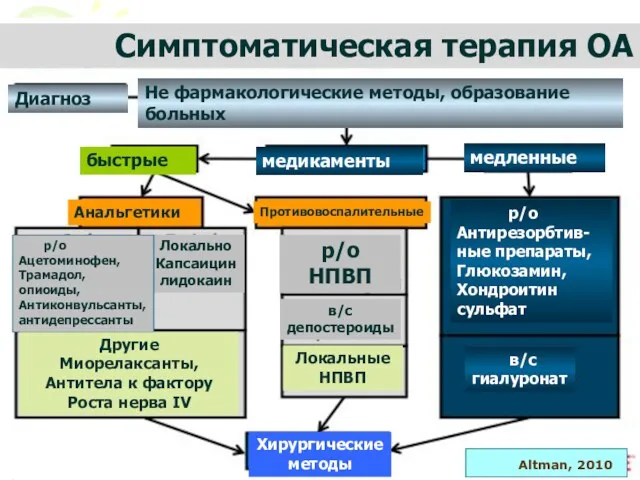
- 26. Симптоматическая терапия ОА Диагноз Не фармакологические методы, образование больных медикаменты медленные быстрые Анальгетики Противовоспалительные Хирургические методы
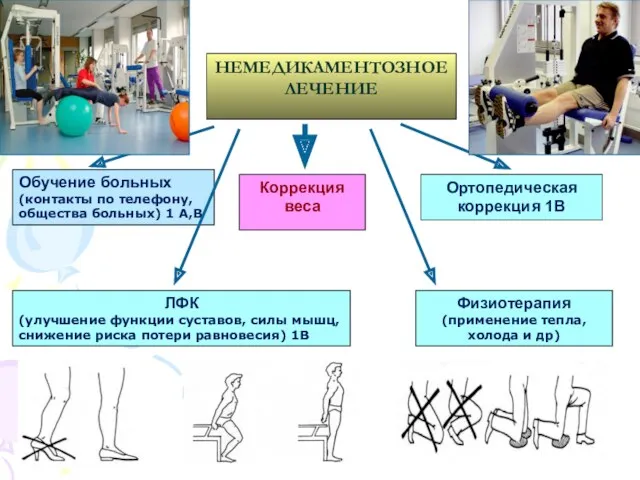
- 27. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Обучение больных (контакты по телефону, общества больных) 1 А,В ЛФК (улучшение функции суставов, силы
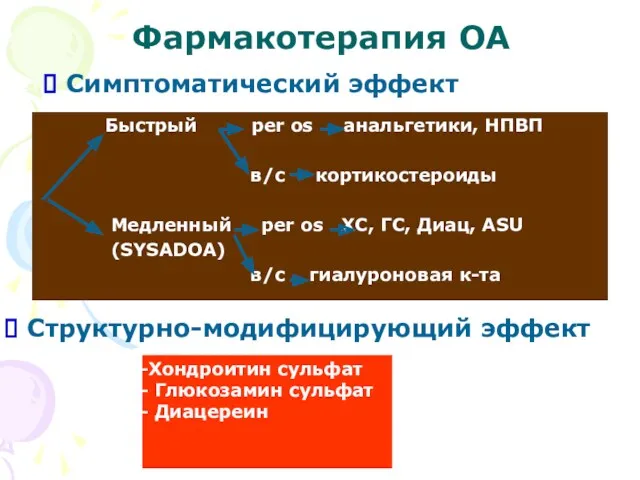
- 28. Фармакотерапия ОА Быстрый per os анальгетики, НПВП в/с кортикостероиды Mедленный per os ХС, ГС, Диац, ASU
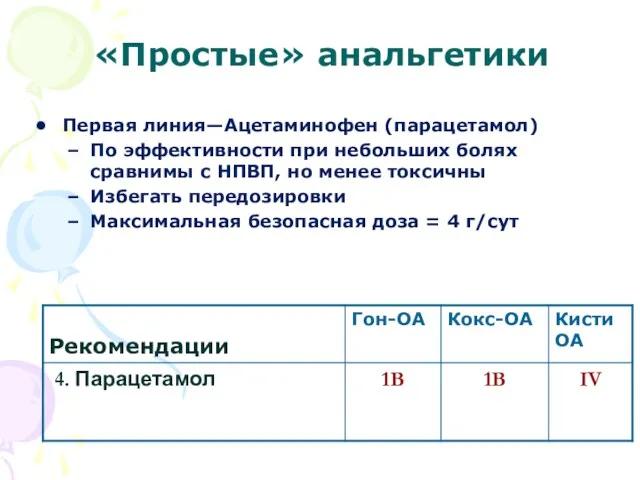
- 29. «Простые» анальгетики Первая линия—Ацетаминофен (парацетамол) По эффективности при небольших болях сравнимы с НПВП, но менее токсичны
- 30. Противовоспалительные препараты НПВП Стероиды Где они работают ?
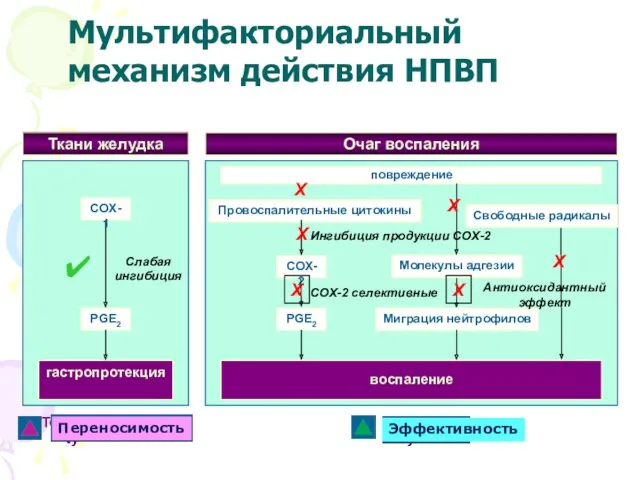
- 31. Ткани желудка COX-1 PGE2 гастропротекция Tolerability Слабая ингибиция повреждение Очаг воспаления Молекулы адгезии Миграция нейтрофилов COX-2
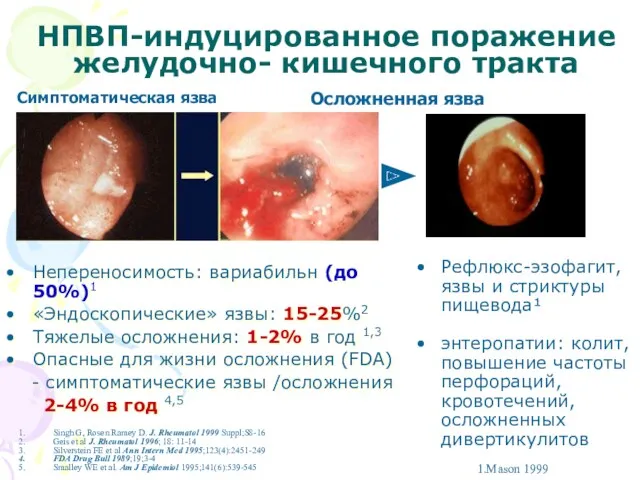
- 32. НПВП-индуцированное поражение желудочно- кишечного тракта Непереносимость: вариабильн (до 50%)1 «Эндоскопические» язвы: 15-25%2 Тяжелые осложнения: 1-2% в
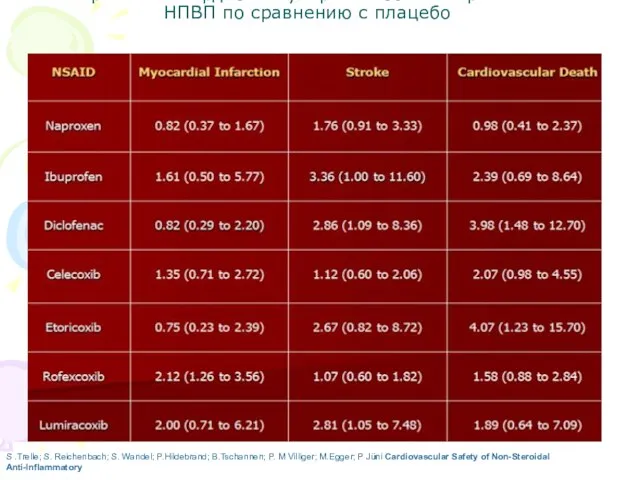
- 33. Риск развития кардиоваскулярных событий при лечении НПВП по сравнению с плацебо S .Trelle; S. Reichenbach; S.
- 34. New Guidelines Issued for Management of Hip and Knee ОА Фармакологические методы: ацетоминофен (меньше 4 грамм
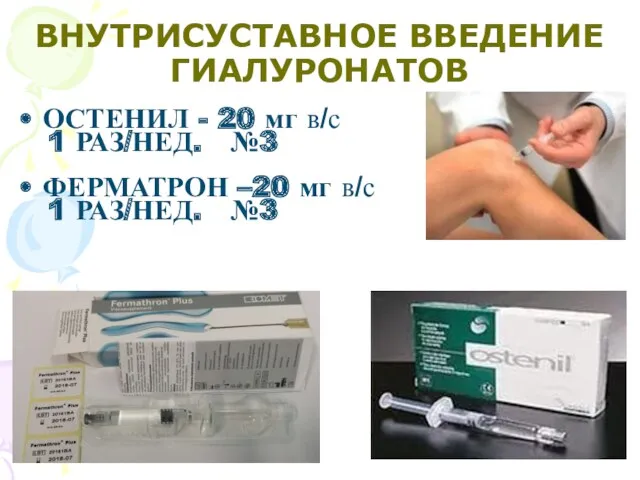
- 35. ВНУТРИСУСТАВНОЕ ВВЕДЕНИЕ ГИАЛУРОНАТОВ ОСТЕНИЛ - 20 мг в/с 1 РАЗ/НЕД. №3 ФЕРМАТРОН –20 мг в/с 1
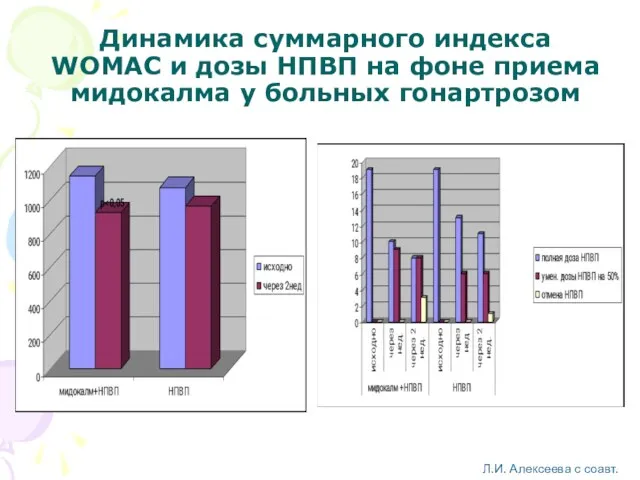
- 36. Динамика суммарного индекса WOMAC и дозы НПВП на фоне приема мидокалма у больных гонартрозом Л.И. Алексеева
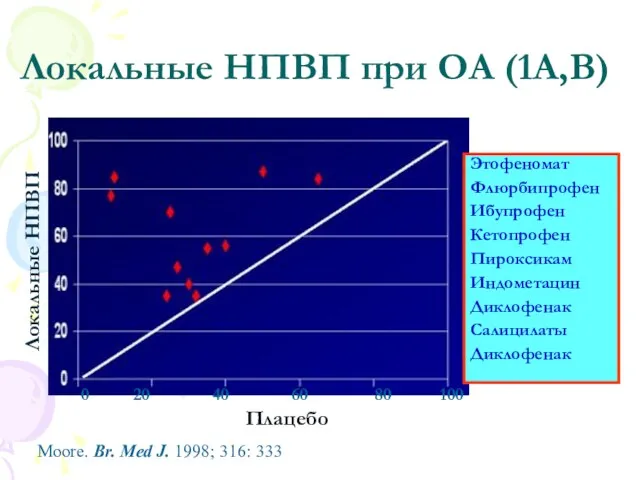
- 37. Локальные НПВП при ОА (1А,В) Этофеномат Флюрбипрофен Ибупрофен Кетопрофен Пироксикам Индометацин Диклофенак Салицилаты Диклофенак 0 20
- 38. Симптоматические препараты замедленного действия (SYSADOA) Хондротин сульфат (1А) Глюкозамин сульфат (1А) Диацереин (1В) Авокадо/соя (1В) Гиалуроновая
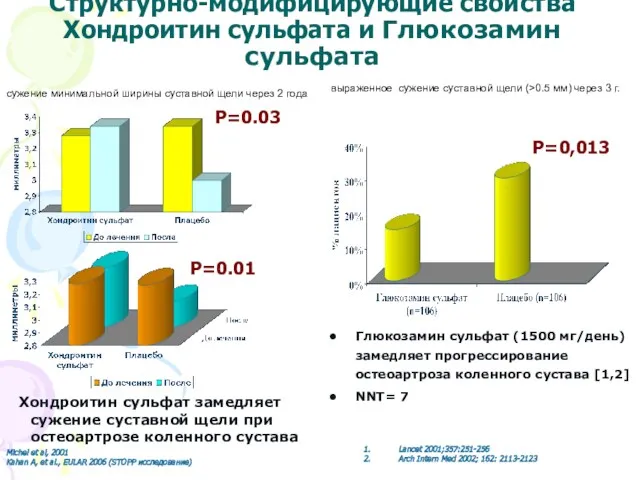
- 39. Структурно-модифицирующие свойства Хондроитин сульфата и Глюкозамин сульфата Хондроитин сульфат замедляет сужение суставной щели при остеоартрозе коленного
- 40. Комбинированные препараты
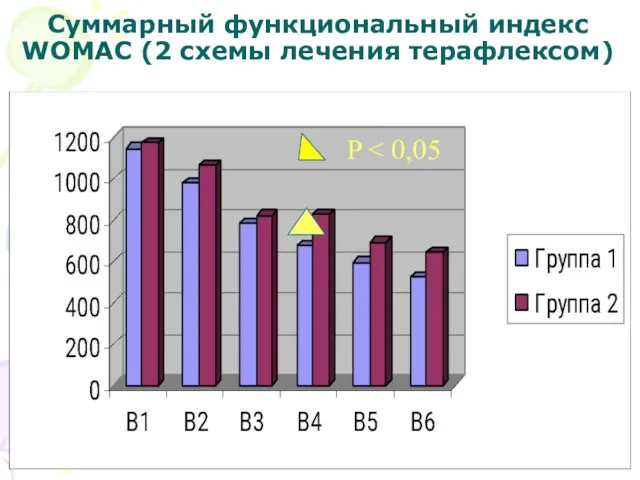
- 41. Суммарный функциональный индекс WOMAC (2 схемы лечения терафлексом) P
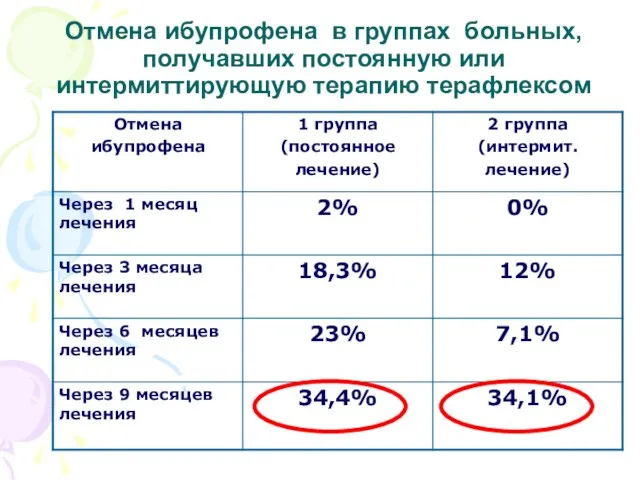
- 42. Отмена ибупрофена в группах больных, получавших постоянную или интермиттирующую терапию терафлексом
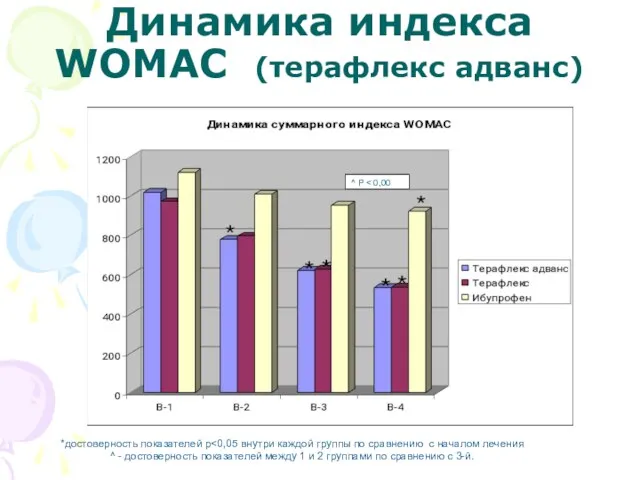
- 43. Динамика индекса WOMAC (терафлекс адванс) *достоверность показателей р ^ - достоверность показателей между 1 и 2
- 44. Диацереин при остеоартрозе Проведено 2 мета-анализа: - Fidelix TS- Fidelix TS, Soares BG- Fidelix TS, Soares
- 45. Мета-анализ контролируемых клинических исследований НСАС R ChristensenR Christensen, E M BartelsR Christensen, E M Bartels, A
- 46. Hyalgan® (гиалуронат Na) Mв 0.6-0.7 Suplasyn Мв 0,5-0,73 mln Da Fermathron Мв 1,1 mln Da Ostenil
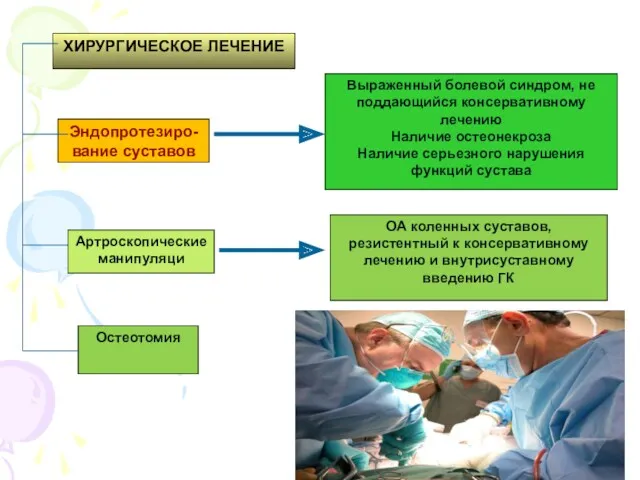
- 47. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Эндопротезиро-вание суставов Артроскопические манипуляци Остеотомия Выраженный болевой синдром, не поддающийся консервативному лечению Наличие остеонекроза
- 48. Профилактика
- 49. П О Д А Г Р А
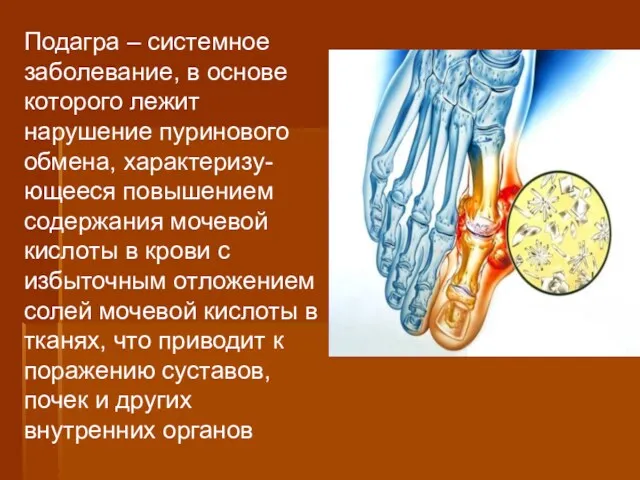
- 50. Подагра – системное заболевание, в основе которого лежит нарушение пуринового обмена, характеризу-ющееся повышением содержания мочевой кислоты
- 51. Актуальность проблемы подагры абсолютное увеличение больных – по данным эпидемиологических исследований, проведенных в Европе и США
- 52. Пуриновый обмен и содержание мочевой кислоты Запасы мочевой кислоты в форме урата натрия в организме составляют
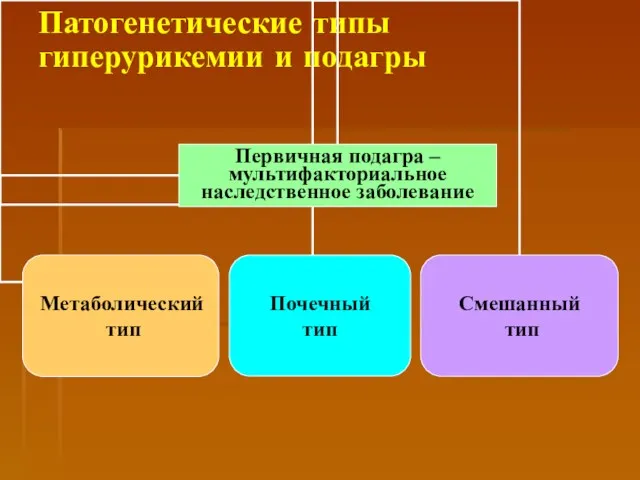
- 53. Патогенетические типы гиперурикемии и подагры
- 54. Патогенез метаболического типа гиперурикемии обусловлен генетически детерминированными нарушениями в системе ферментов, принимающих участие в процессе ресинтеза
- 55. Патогенез почечного типа гиперурикемии связан с неспособностью почек компенсировать уратную нагрузку увеличением канальцевой экскреции характеризуется низкой
- 56. Патогенез смешанного типа гиперурикемии сочетает метаболические и почечные механизмы характеризуется нормальной или сниженной уратурией и нормальным
- 57. Вторичная гиперурикемия На фоне почечной недостаточности, в результате которой уменьшается выделение мочевой кислоты из организма При
- 58. Факторы, способствующие развитию подагры переедание, особенно употребление преимущественно мясной пищи употребление алкогольных напитков, в первую очередь,
- 59. Фазы патогенеза подагры Гиперурикемия и накопление уратов в организме Отложение уратов в тканях Острое подагрическое воспаление
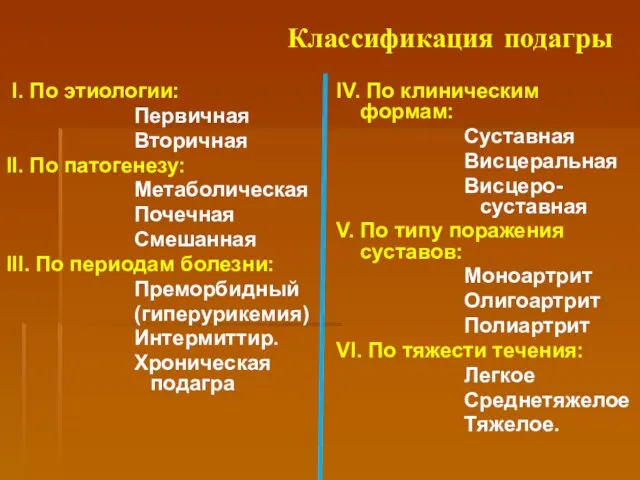
- 60. Классификация подагры I. По этиологии: Первичная Вторичная II. По патогенезу: Метаболическая Почечная Смешанная III. По периодам
- 61. Клиническая картина подагры Подагрический артрит Тофусы Подагрическая висцеропатия нефропатия рецидивирующие флебиты конъюнктивиты фарингиты
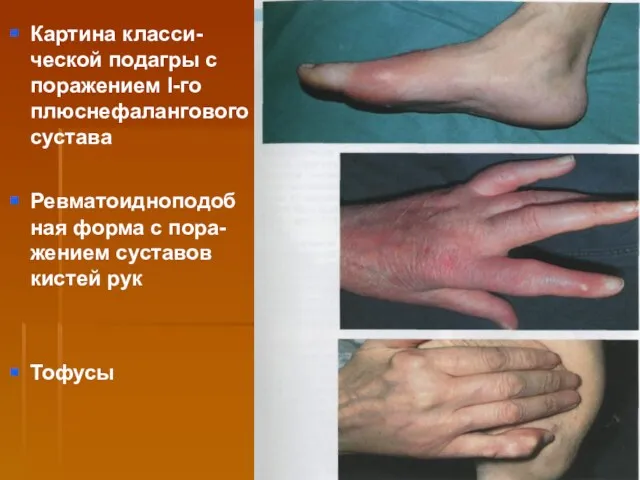
- 62. Картина класси-ческой подагры с поражением I-го плюснефалангового сустава Ревматоидноподоб ная форма с пора-жением суставов кистей рук
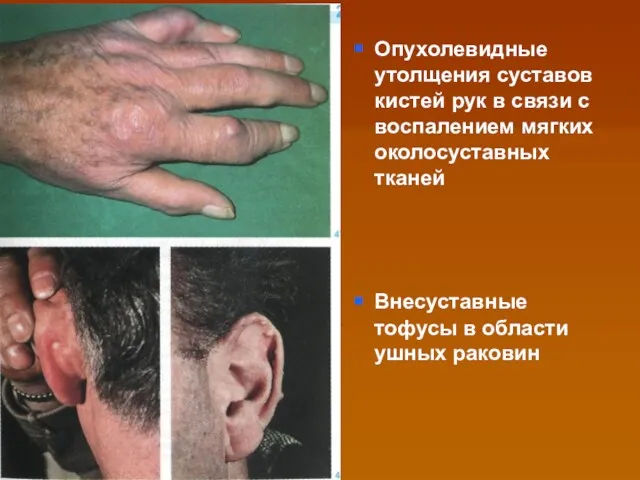
- 63. Опухолевидные утолщения суставов кистей рук в связи с воспалением мягких околосуставных тканей Внесуставные тофусы в области
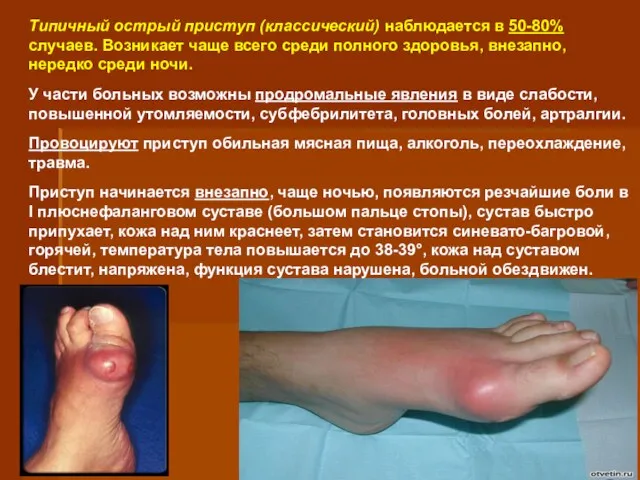
- 64. Типичный острый приступ (классический) наблюдается в 50-80% случаев. Возникает чаще всего среди полного здоровья, внезапно, нередко
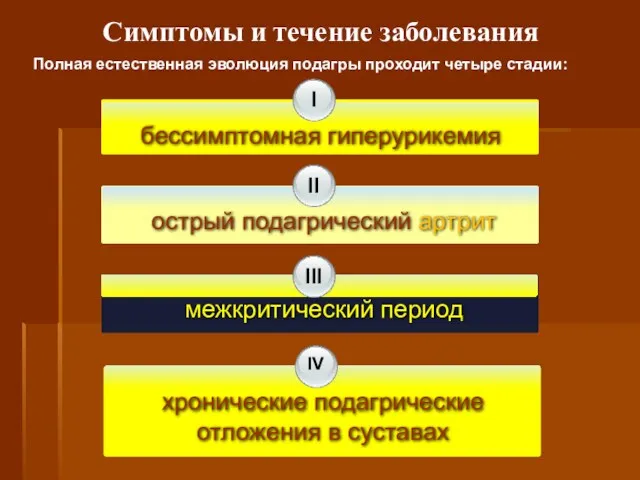
- 65. Симптомы и течение заболевания I II III бессимптомная гиперурикемия острый подагрический артрит межкритический период Полная естественная
- 66. Программа диагностики подагры общий анализ крови и мочи биохимический анализ крови (общий белок, белковые фракции, серомукоид,
- 67. Дифференциальная диагностика подагры острый инфекционный артрит реактивный (инфекционно-аллергический) артрит ревматический полиартрит ревматоидный артрит деформирующий остеоартроз псевдоподагра
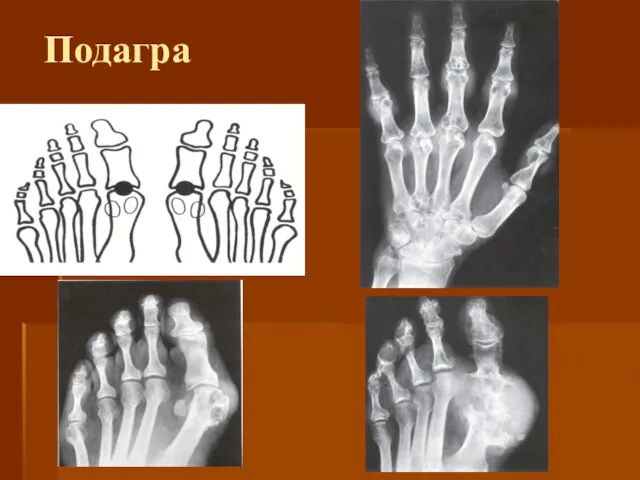
- 68. Подагра
- 69. Варианты течения подагры Легкое: приступы артрита 1–2 раза в год и захватывают не более 2 суставов,
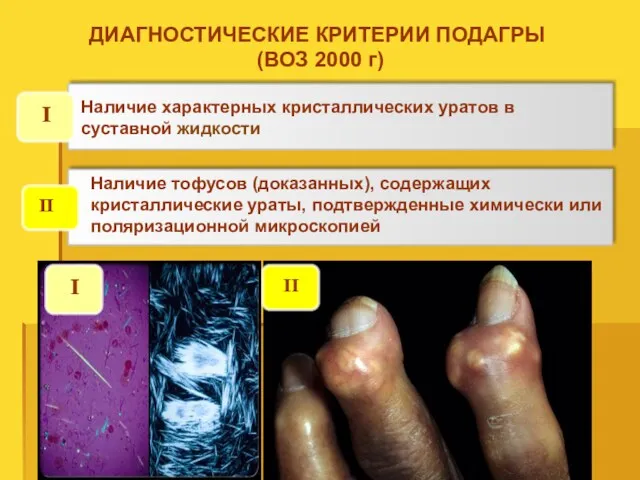
- 70. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ (ВОЗ 2000 г) I II Наличие тофусов (доказанных), содержащих кристаллические ураты, подтвержденные химически
- 71. Кристаллы мочевой кислоты в поляризационном свете
- 72. ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПОДАГРЫ (ВОЗ 2000 г) III Наличие как минимум 6 из 12 ниже представленных признаков:
- 73. : купирование острых приступов болезни; снижение содержания уратов в организме; лечение хронического полиартрита; воздействие на внесуставную
- 74. Принципы диетической терапии подагры Гипокалорийная диета с целью снижения массы тела Снижение потребления пуринов, белков и
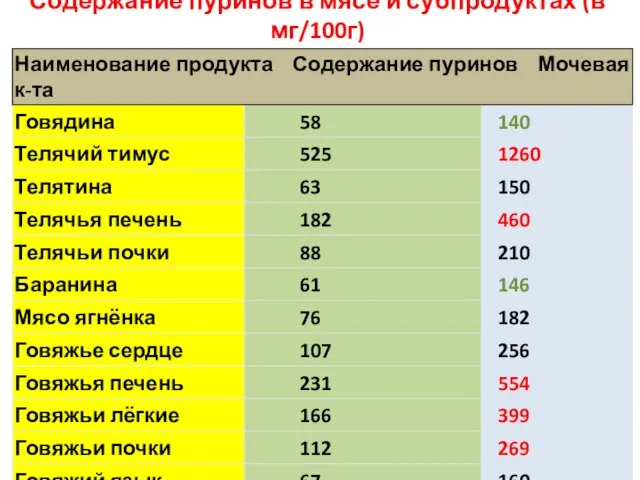
- 75. Содержание пуринов в мясе и субпродуктах (в мг/100г)
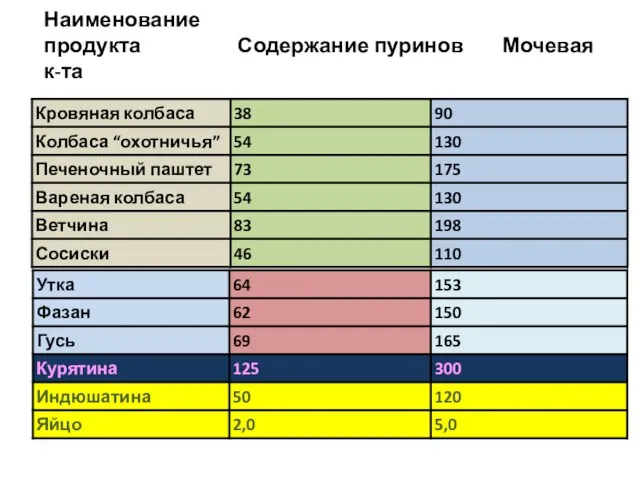
- 76. Наименование продукта Содержание пуринов Мочевая к-та
- 77. Содержание пуринов в продуктах (в мг/100г) Чай 2800 Какао 1900 Кофе 1200 Шоколад 620
- 78. Лечение больного с острым подагрическим артритом Полный покой Малокалорийная пища Обильное щелочное питье Нестероидные противовоспалительные препараты
- 79. Базисная терапия подагры Урикодепрессивные средства (снижение синтеза мочевой кислоты) – аллопуринол, начиная с 300-400 мг/сут в
- 80. Пеглотиказа (new) При непереносимости аллопуринола – препарат пеглотиказа, переводящий мочевую к-ту в безобидные метаболиты и выводимые
- 81. РЕАБИЛИТАЦИЯ и ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ После установления диагноза больным подагрой назначается комплекс лечебно-профилактических мероприятий, включающих диетический режим
- 82. РЕАБИЛИТАЦИЯ и ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ Клинический анализ крови, общий анализ мочи, проба Нечипоренко, биохимическое исследование крови (мочевина,
- 83. Методы физиотерапии подагры (рассасывающий и аналгетический эффекты) диатермия электрофорез с литием фонофорез с гидрокортизоном грязевые и
- 85. Скачать презентацию












































 Некариозные поражения зубов
Некариозные поражения зубов Інфекційні екзантеми у дітей
Інфекційні екзантеми у дітей Острые заболевания наружного уха
Острые заболевания наружного уха Қан кетудің түрлеріне байланысты қан тоқтатудың әдістері
Қан кетудің түрлеріне байланысты қан тоқтатудың әдістері Маски для лица на нетканой основе
Маски для лица на нетканой основе Методы исследование уровня здоровья и физического состояния
Методы исследование уровня здоровья и физического состояния Іріңді паротит. Мастит. Парапроктит, Лимфангаит, Лимфаденит, Тромбофлебит
Іріңді паротит. Мастит. Парапроктит, Лимфангаит, Лимфаденит, Тромбофлебит Малые формы туберкулеза легких
Малые формы туберкулеза легких Внутриутробные инфекции у детей
Внутриутробные инфекции у детей Профессиональные компетенции медсестры при заболеваниях органов дыхания у детей
Профессиональные компетенции медсестры при заболеваниях органов дыхания у детей Лечебная физкультура при белково-энергетической недостаточности
Лечебная физкультура при белково-энергетической недостаточности Пародонт қабынуының физикалық емдеу әдістерінің салыстырмалы сипаттамасы
Пародонт қабынуының физикалық емдеу әдістерінің салыстырмалы сипаттамасы Биомеханика. Лифтинг. Положение пациента. Перемещение пациента. Смена белья
Биомеханика. Лифтинг. Положение пациента. Перемещение пациента. Смена белья Особенности личности больных алкоголизмом
Особенности личности больных алкоголизмом Қан кету түрлерінің алғашқы көмек
Қан кету түрлерінің алғашқы көмек Принципы здорового и рационального питания
Принципы здорового и рационального питания Рак тела матки (клиника, диагностика, лечение)
Рак тела матки (клиника, диагностика, лечение) Интерннің өзіндік жұмысы
Интерннің өзіндік жұмысы Инфекционные болезни и их классификация
Инфекционные болезни и их классификация Анатомия лицевого нерва
Анатомия лицевого нерва Анемии. Классификация анемий
Анемии. Классификация анемий Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация
Қазіргі балалар хирургиясындағы науқастарға болжам мен реабилитация Visual Screening for Allied Health Professionals
Visual Screening for Allied Health Professionals Психические и поведенческие расстройства, вызванные употреблением опиоидов
Психические и поведенческие расстройства, вызванные употреблением опиоидов Пульпа. Поддерживающий аппарат зуба
Пульпа. Поддерживающий аппарат зуба Бронхиальная астма
Бронхиальная астма Токсикология және улану туралы түсінік
Токсикология және улану туралы түсінік Total Syntheses of Trichorabdal A and Maoecrystal Z
Total Syntheses of Trichorabdal A and Maoecrystal Z