Содержание
- 2. Ребенок-не взрослый в миниатюре, его организм обладает своеобразными анатомо-физиологическими особенностями, претерпевающими характерные возрастные изменения в течении
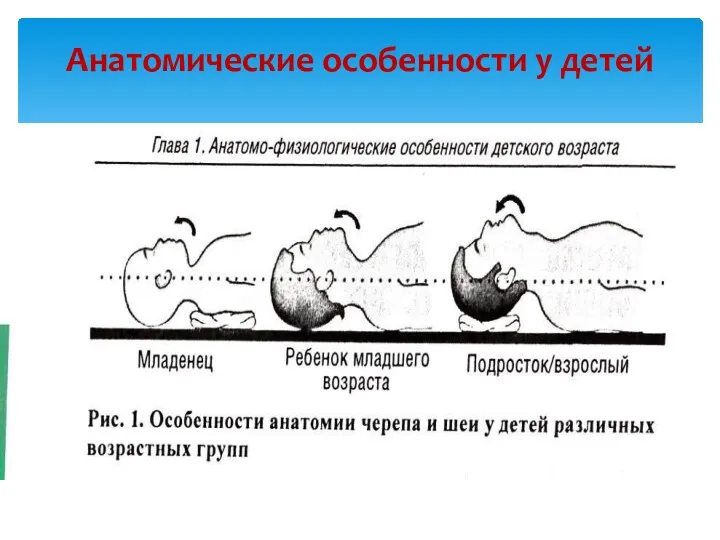
- 3. Анатомические особенности у детей Возрастные отличия в анатомии черепа Относительно большая голова Выпуклый затылок Короткая шея
- 4. Анатомические особенности у детей
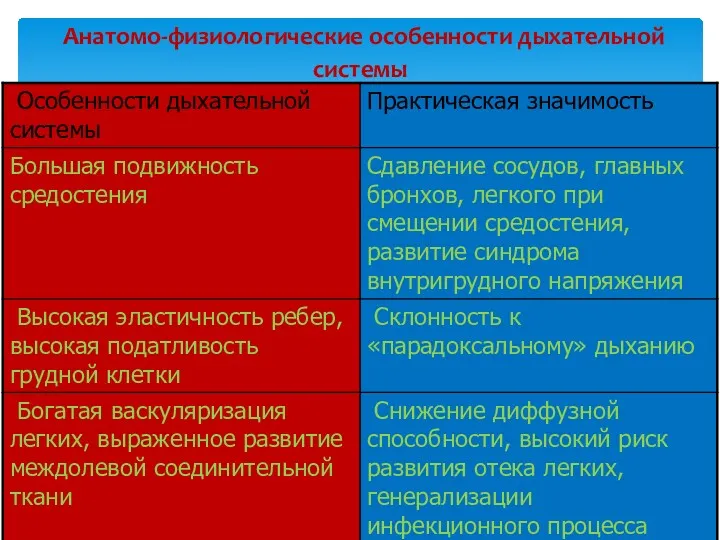
- 5. Анатомо-физиологические особенности дыхательной системы
- 6. Анатомо-физиологические особенности дыхательной системы
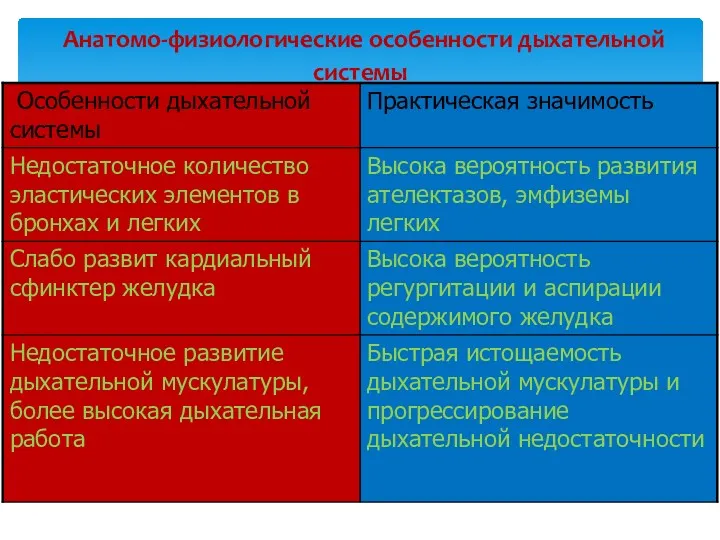
- 7. Анатомо-физиологические особенности дыхательной системы
- 8. Анатомо-физиологические особенности дыхательной системы
- 9. Анатомо-физиологические особенности дыхательной системы
- 10. Анатомо-физиологические особенности дыхательной системы
- 11. Анатомо-физиологические особенности дыхательной системы
- 12. Дыхательный центр Незрелость - периодические формы дыхания в первую неделю жизни; Повышенная восприимчивость к препаратам угнетающим
- 13. Параметры дыхания у детей по сравнению со взрослыми
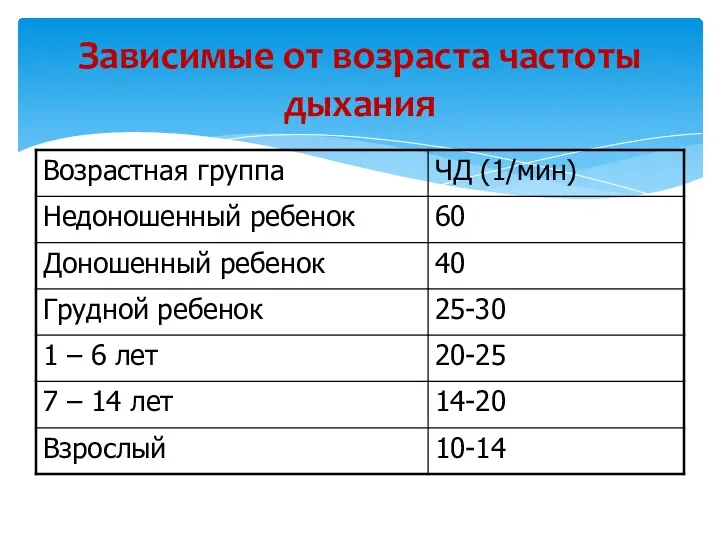
- 14. Зависимые от возраста частоты дыхания
- 15. Внешнее, или легочное дыхание, осуществляющее газообмен между наружной и внутренней средой организма (атмосферным воздухом и кровью);
- 16. Гемоглобин, осуществляющий перенос газов от легких к тканям и обратно Внутреннее, или тканевое, дыхание (биологическое окисление
- 17. Дыхательная недостаточность — патологическое состояние, при котором система внешнего дыхания не обеспечивает нормального газового состава крови,
- 18. Наличие и характер одышки; Частота дыхания вне нормальных пределов; Увеличенная дыхательная работа (стридор, хрипение, «хрюкание», ощущение
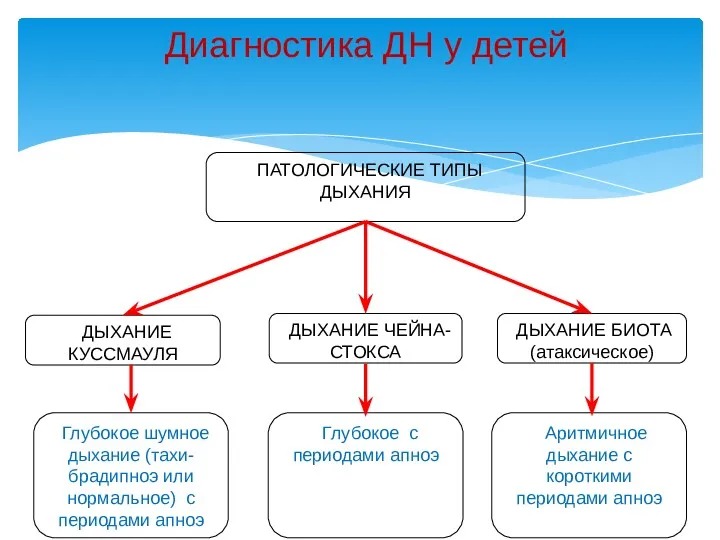
- 19. Диагностика ДН у детей ПАТОЛОГИЧЕСКИЕ ТИПЫ ДЫХАНИЯ ДЫХАНИЕ КУССМАУЛЯ ДЫХАНИЕ БИОТА (атаксическое) ДЫХАНИЕ ЧЕЙНА-СТОКСА Глубокое с
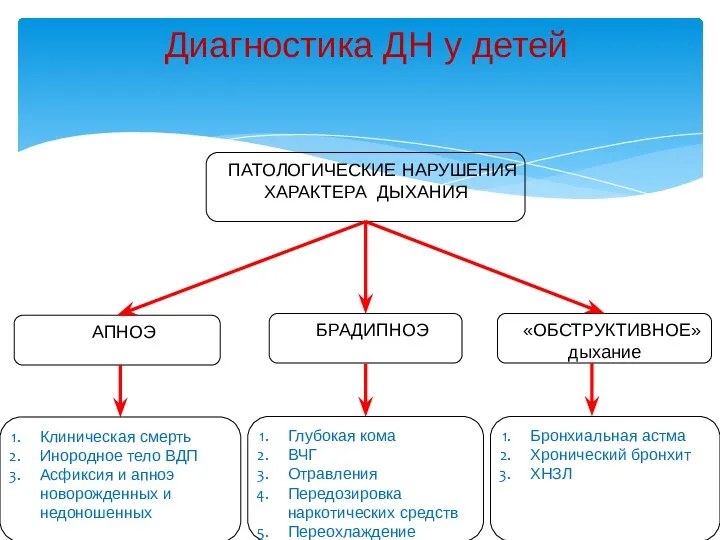
- 20. Диагностика ДН у детей ПАТОЛОГИЧЕСКИЕ НАРУШЕНИЯ ХАРАКТЕРА ДЫХАНИЯ АПНОЭ «ОБСТРУКТИВНОЕ» дыхание БРАДИПНОЭ Глубокая кома ВЧГ Отравления
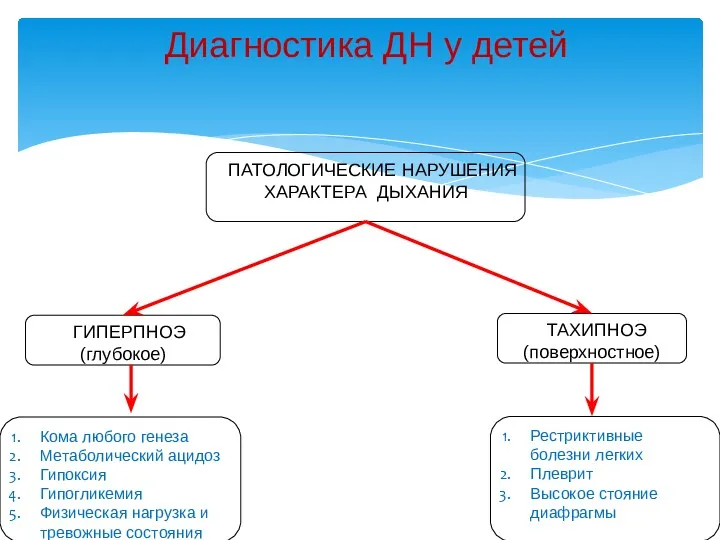
- 21. Диагностика ДН у детей ПАТОЛОГИЧЕСКИЕ НАРУШЕНИЯ ХАРАКТЕРА ДЫХАНИЯ ГИПЕРПНОЭ (глубокое) ТАХИПНОЭ (поверхностное) Кома любого генеза Метаболический
- 22. Равномерность участия в дыхании обеих половин грудной клетки; Равномерность проведения дых. шумов; Наличие травматических повреждений грудной
- 23. Диагностика ДН у детей ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ПУЛЬСОКСИМЕТРИЯ R-исследование грудной клетки ГАЗЫ КРОВИ И КЩС Гипоксемия Гиперкапния
- 24. Появление компенсаторной тахикардии или появление брадикардии как симптома истощения и декомпенсации; Изменение уровня сознания; Тахи- или
- 25. Гипоксемия: РаО2 Гиперкапния РаСО2 >50-60 мм.рт.ст. Отсутствие роста РаО2 или SpO2 на фоне ингаляции кислородно-воздушной смеси
- 26. Гипоксемическая (I тип, паренхиматозная, легочная)- снижение РаО2 менее 60 мм.рт.ст., при нормальном или пониженном РаСО2 Гиперкапническая
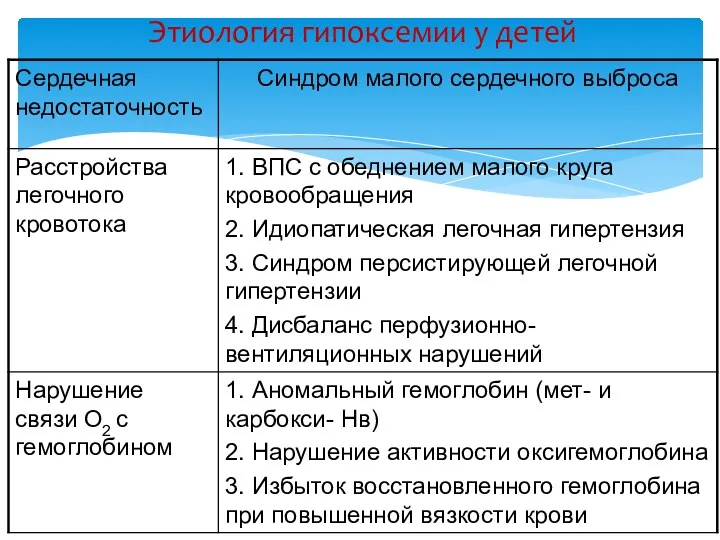
- 27. Этиология гипоксемии у детей
- 28. Этиология гипоксемии у детей
- 29. Этиология гипоксемии и гиперкапнии у детей
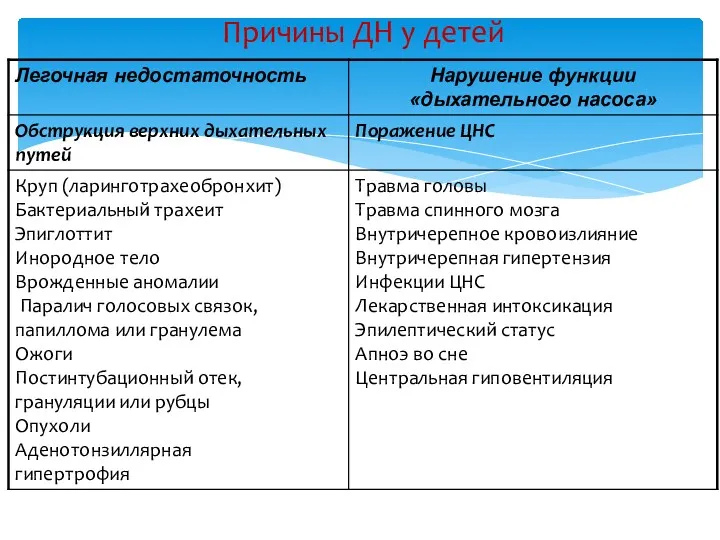
- 30. Причины ДН у детей
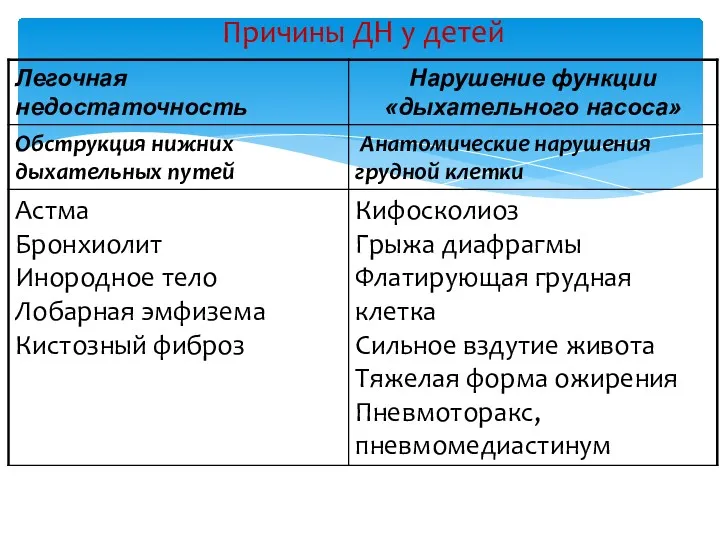
- 31. Причины ДН у детей
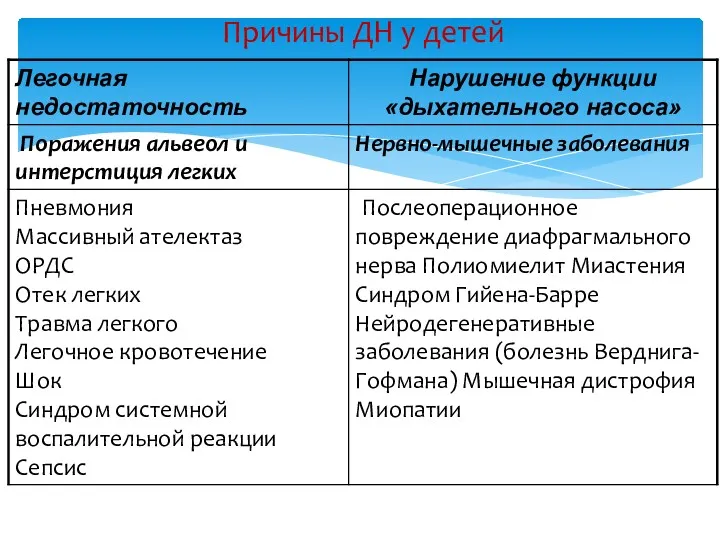
- 32. Причины ДН у детей
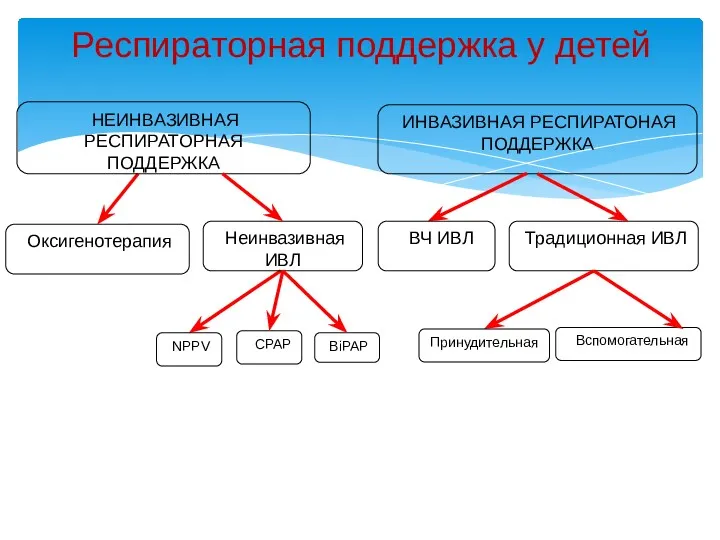
- 33. Респираторная поддержка у детей ИНВАЗИВНАЯ РЕСПИРАТОНАЯ ПОДДЕРЖКА Оксигенотерапия Традиционная ИВЛ НЕИНВАЗИВНАЯ РЕСПИРАТОРНАЯ ПОДДЕРЖКА Неинвазивная ИВЛ NPPV
- 34. РаО2 Критическая ситуация, подозрение на наличие гипоксемии; Тяжелая травма; Периоперационный период. Оксигенотерапия
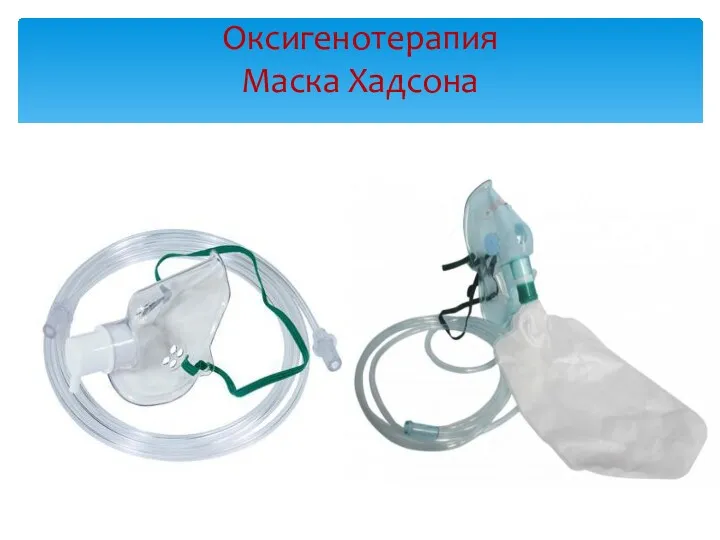
- 35. Оксигенотерапия Маска Хадсона
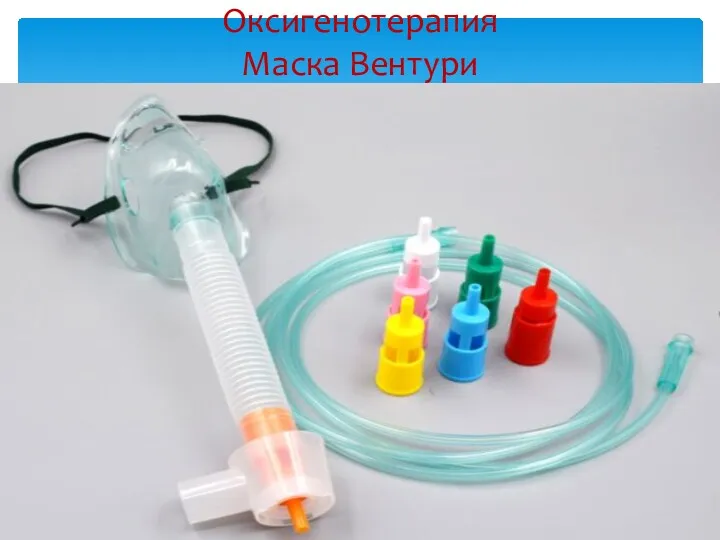
- 36. Оксигенотерапия Маска Вентури
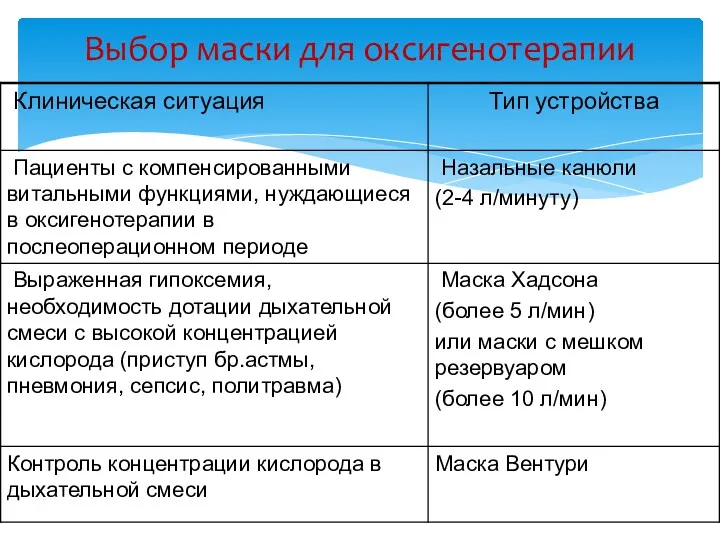
- 37. Выбор маски для оксигенотерапии
- 38. Оксигенотерапия
- 39. ОПАСНОСТИ КИСЛОРОДА Увеличивает неонатальную смертность Saugstad OD, Ramji S, Vento M. Resuscitation of depressed newborn infants
- 40. ОПАСНОСТИ КИСЛОРОДА Биологическая травма легкого Разрушение сурфактанта Развитие ателектазов Гиперкапния Ретролентальная фиброплазия
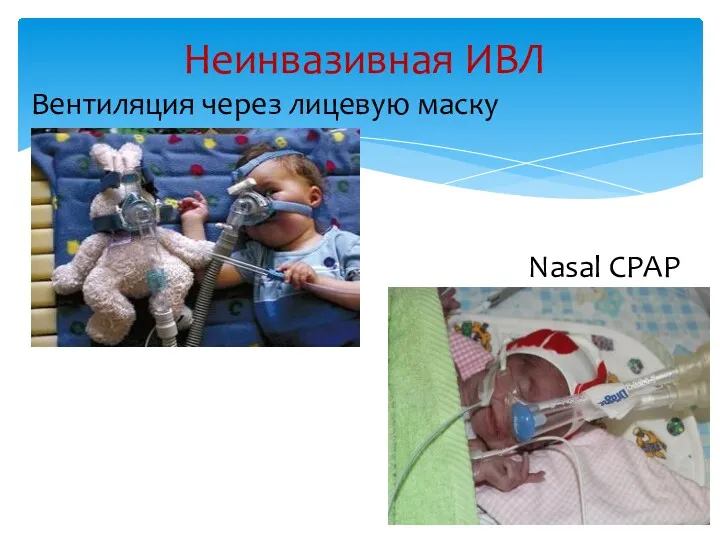
- 41. Неинвазивная ИВЛ Вентиляция через лицевую маску Nasal CPAP
- 42. Неинвазивная ИВЛ Увеличение объема и ФОЕ легких, улучшение вентиляционно-перфузионных соотношений и поддержание адекватной оксигенации; Профилактика ателектазирования
- 43. Инвазивная ИВЛ Частичное или полное замещение (протезирование) функции внешнего дыхания; Поддержание адекватной оксигенации и газообмена
- 44. Инвазивная ИВЛ Установки аппарата ИВЛ должны обеспечивать: наименьший вред, наибольшую выгоду и комфорт для пациента Лучший
- 45. Осложнения респираторной терапии Волюмотравма; Shear stress; Альвеолярный коллапс (ателектравма); Токсическое воздействие кислорода.
- 46. Основные параметры ИВЛ
- 47. Основные параметры ИВЛ
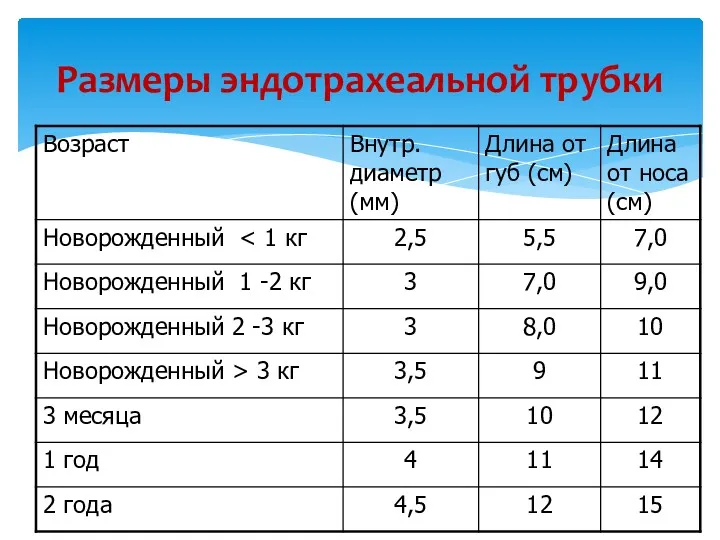
- 48. Размеры эндотрахеальной трубки
- 49. Размеры эндотрахеальной трубки Для детей старше 2 лет внутренний диаметр (мм) = = возраст/4 + 4
- 50. Острый респираторный дистресс-синдром Повсеместное легочное воспаление (отек паренхимы, вследствии системной воспалительной реакции), приводящее к гипоксемии и
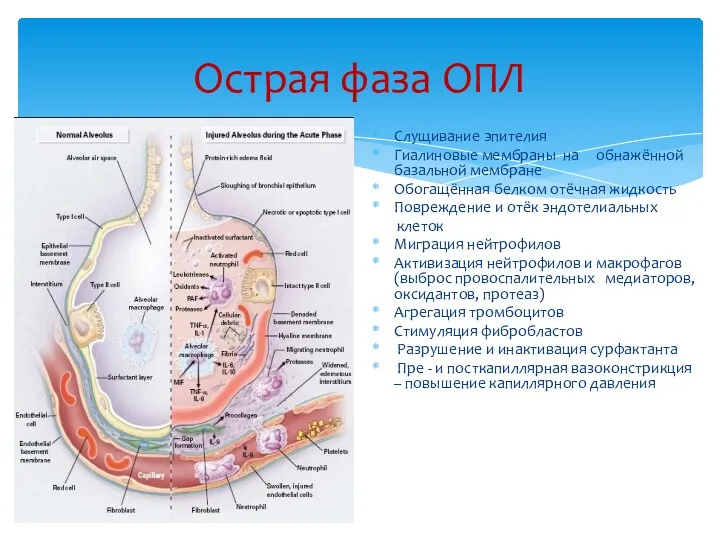
- 51. Острая фаза ОПЛ Слущивание эпителия Гиалиновые мембраны на обнажённой базальной мембране Обогащённая белком отёчная жидкость Повреждение
- 52. OI = (MAP x FiO2)/PaO2 х 100 Индекс Горовица = PaO2/ FiO2 Sp02/Fi02 – для оценки
- 53. Интенсивная терапия Респираторная поддержка; Терапия, направленная на улучшение оксигенации, но не влияющая на исход заболевания; Нереспираторная
- 54. Начало респираторной поддержки Неинвазивная вентиляция у детей - ? Отсутствие четких руководств по необходимости интубации трахеи
- 55. Поддержание РаО2 = 60 -80 мм.рт.ст. (tcspO2 =90 -95%); Поддержание pH = 7,3 -7,45. Дети младшего
- 56. Стратегия вентиляции Более низкий дыхательный объем (Tv менее 3-6 мл/кг с низким комплайнсом и 5-8 мл/кг
- 57. Осложнения респираторной терапии Волюмотравма; Shear stress; Альвеолярный коллапс (ателектравма); Токсическое воздействие кислорода.
- 58. Маневр открытия легких У детей только с помощью ПДКВ (осторожное повышение, затем снижение) ВЧОВЛ — вентиляция
- 59. Высокочастотная вентиляция Отсутствует риск изменения доставки гарантированного дыхательного объема в течение времени; Предупреждает риск повреждения легких
- 60. Доставка кислорода Жидкостной баланс Углеводный обмен и уровень глюкозы Нутритивная поддержка Седация Тромбопрофилактика Профилактика нозокомиальной инфекции
- 61. Доставка кислорода Адекватная противошоковая терапия; Поддержание уровня гемоглобина
- 62. Доставка кислорода Анемическая и гиповолемическая толерантность еще более низкая по сравнению с гипоксической толерантностью. Сердечный выброс
- 63. Переливание эритроцитов Предоперационная анемия или анемический синдром при тяжелых сопутствующих заболеваниях, требующих ИВЛ менее 130 г/л;
- 64. Переливание эритроцитов Отсутствие доказательной базы преимущества высокого уровня гемоглобина перед нормальным по улучшению исхода заболевания Показание
- 65. Жидкостной баланс Ограничение в жидкости приводит к лучшему исходу у взрослых; Применение растворов альбумина с лазиксом
- 66. Заместительная почечная терапия как регулятор жидкостного баланса Ретроспективное исследование (113 критически больных детей): дети без перегрузки
- 67. Нутритивная поддержка Поддержание основного обмена; Отсутствие четких формул по расчету компонентов и способе доставки; Раннее энтеральное
- 68. Терапия, направленная на улучшение оксигенации (не влияет на исход) Ингаляция оксида азота; Аэрозоль простациклина.
- 69. Потенциально многообещающая терапия Сурфактант- терапия. Стероидная терапия.
- 70. Сурфактант Исследования у взрослых - негативные результаты. Мета-анализ шести исследований у детей с ОПЛ показал снижение
- 71. Стероидная терапия Исследования только у взрослых пациентов: Превентивная терапия стероидами увеличивала риск развития ОРДС и летальность
- 72. Терапия спасения (ЭКМО) Используется на протяжении 20 лет, выживаемость более 50%; Рандомизированные исследования не показали изменения
- 74. Скачать презентацию





















































 Общение в сестринском деле
Общение в сестринском деле Гигиена питания
Гигиена питания Алгоритм диагностики и оказания скорой помощи при шоковых состояниях
Алгоритм диагностики и оказания скорой помощи при шоковых состояниях Диабетическая офтальмопатия
Диабетическая офтальмопатия Кишечные инфекции: ОКИ, микотические и паразитарные поражения кишечника
Кишечные инфекции: ОКИ, микотические и паразитарные поражения кишечника Травма живота у детей. Тактика лечения. Травматический разрыв печени
Травма живота у детей. Тактика лечения. Травматический разрыв печени Организация и структура системы первичной медико-санитарной помощи
Организация и структура системы первичной медико-санитарной помощи Участие медицинской сестры в лабораторных исследованиях пациента
Участие медицинской сестры в лабораторных исследованиях пациента Аллергия. Иммунопатологические реакции
Аллергия. Иммунопатологические реакции Снятие швов с послеоперационной раны
Снятие швов с послеоперационной раны Ошибки диагностики и лечения при сочетанной травме
Ошибки диагностики и лечения при сочетанной травме Ароматерапия в жизни человека
Ароматерапия в жизни человека Лучевая болезнь
Лучевая болезнь Пародонтоз. Клиникасы, диагностикасы, дифференциальды диагностикасы, пародонтоздың патологиялық анатомиясы
Пародонтоз. Клиникасы, диагностикасы, дифференциальды диагностикасы, пародонтоздың патологиялық анатомиясы Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8)
Сучасні проблеми молекулярної біології. Генна терапія. (Лекція 8) Гипоксически-ишемические поражения головного мозга у новорожденных
Гипоксически-ишемические поражения головного мозга у новорожденных Особенности анестезиологии и интенсивной терапии в педиатрической практике
Особенности анестезиологии и интенсивной терапии в педиатрической практике Фортранс. Рекомендации по приёму препарата фортранс
Фортранс. Рекомендации по приёму препарата фортранс Ультразвук для терапии боли
Ультразвук для терапии боли Клинический случай
Клинический случай Логоритмика как средство коррекции речевых и неречевых нарушений
Логоритмика как средство коррекции речевых и неречевых нарушений Клинические проявления бронхиальной астмы
Клинические проявления бронхиальной астмы Ожирение как глобальная проблема человечества
Ожирение как глобальная проблема человечества Зубы и уход за ними
Зубы и уход за ними Дыхательная гимнастика для детей дошкольного возраста
Дыхательная гимнастика для детей дошкольного возраста Влияние радиации на здоровье человека
Влияние радиации на здоровье человека Современные подходы в лечении сахарного диабета 2 типа
Современные подходы в лечении сахарного диабета 2 типа Влияние компьютера на здоровье человека
Влияние компьютера на здоровье человека