Содержание
- 2. Острые лейкозы – гетерогенная группа клональных опухолевых заболеваний кроветворной ткани, характеризующаяся: - неконтролируемой пролиферацией, - нарушением
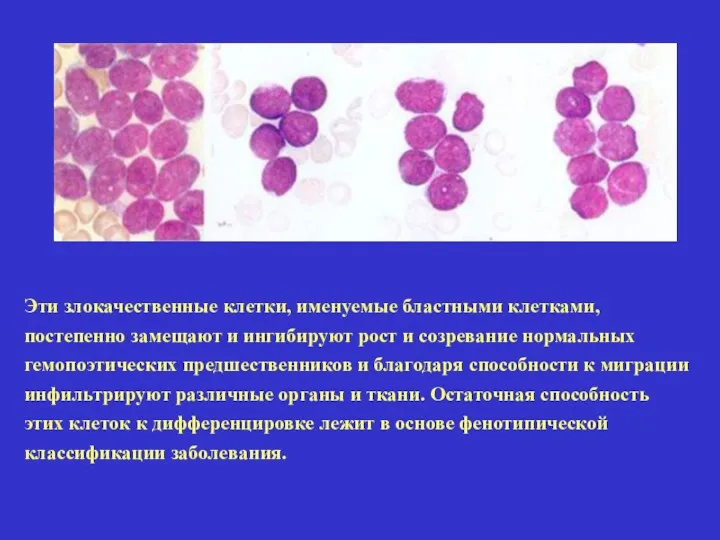
- 3. Эти злокачественные клетки, именуемые бластными клетками, постепенно замещают и ингибируют рост и созревание нормальных гемопоэтических предшественников
- 4. 1827 - Velpeau впервые описал лейкоз 1845 - Bennett ввел термин лейкоцитемия 1856 - Virchov использовал
- 5. Эпидемиология Острый лейкоз составляет 2-3% злокачественных опухолей человека. Заболеваемость острыми лейкозами составляет в среднем 3-5 случаев
- 6. Этиологические факторы 1. Генетическая предрасположенность и хромосомная нестабильность Вероятность возникновения острого лейкоза у ближайших родственников в
- 7. Нестабильность хромосомного аппарата при синдроме Дауна (трисомия или тетрасомия 21 хромосомы) в 10% случаев сопровождается развитием
- 8. 2. Вирусы Доказана роль РНК-ретровирусов и ДНК-вирусов в развитии лейкозов у птиц, приматов, коров. Доказана роль
- 9. 3. Ионизирующая радиация Увеличение заболеваемости острым лейкозом отмечено после взрыва атомной бомбы в Хиросиме Высокодозная лучевая
- 10. 4. Химиотерапия. Частота развития вторичных лейкозов и миелодисплазий у взрослых через 2-10 лет после достижения ремиссии
- 11. 5. Курение связь между курением и развитием острых миелоидных лейкозов у пожилых пациентов 6. Некоторые химические
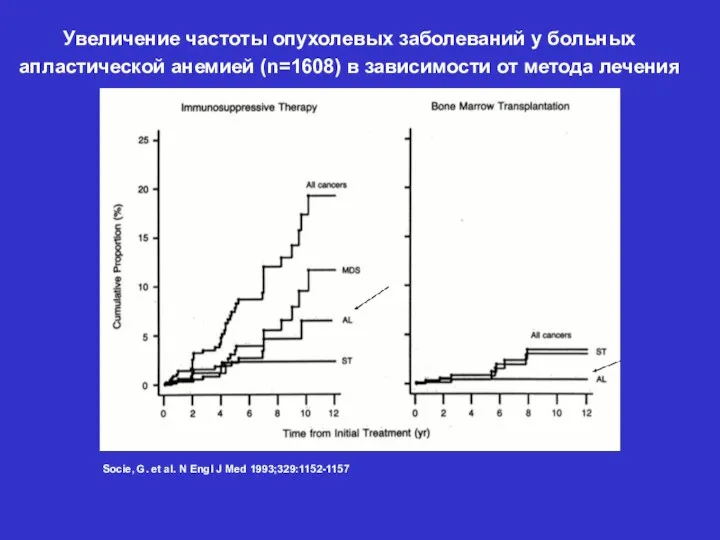
- 12. Socie, G. et al. N Engl J Med 1993;329:1152-1157 Увеличение частоты опухолевых заболеваний у больных апластической
- 13. Этиопатогенез Острый лейкоз является следствием повреждения – мутации в генетическом материале клоногенной кроветворной клетки. В результате
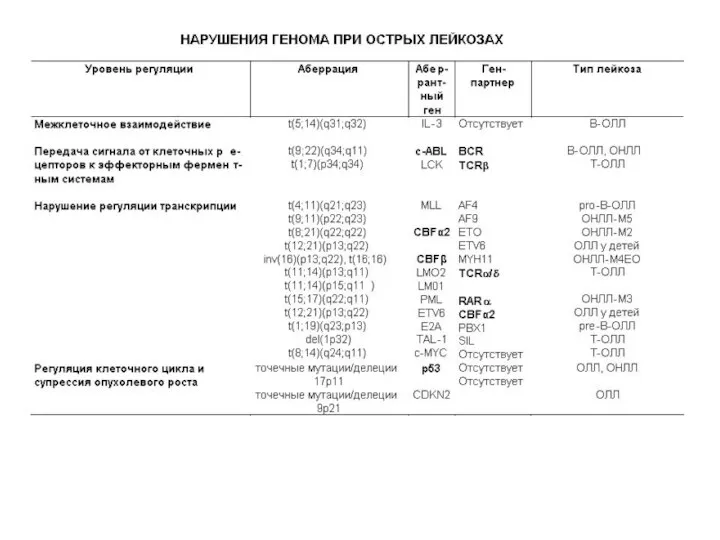
- 14. Нарушение регуляции клеточного деления и созревания, связанное с изменением функции протоонкогенов при лейкозах, может происходить на
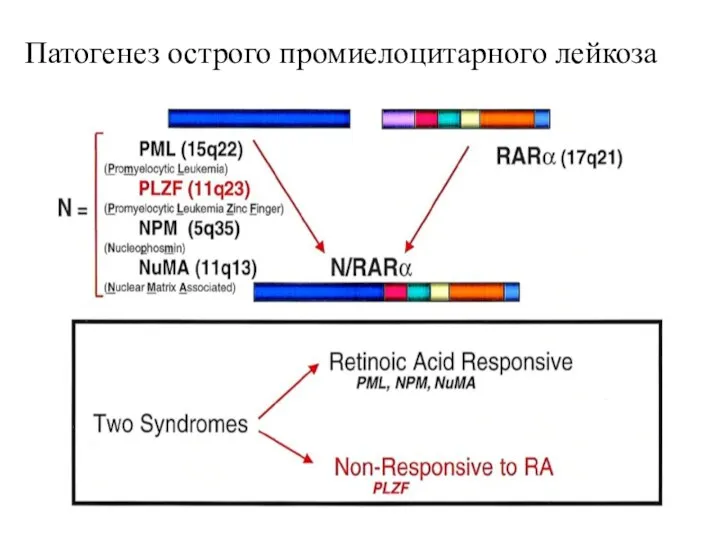
- 16. Патогенез острого промиелоцитарного лейкоза
- 17. Влияние RARα на гены, участвующие в дифференцировке миелоидных клеток Функциональные классы генов Мишени Регуляторы клеточного цикла
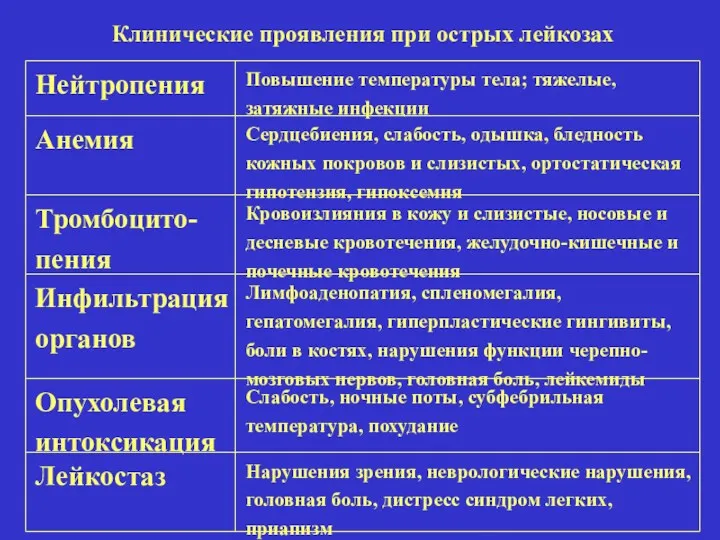
- 18. Клинические проявления при острых лейкозах Нейтропения Повышение температуры тела; тяжелые, затяжные инфекции Анемия Сердцебиения, слабость, одышка,
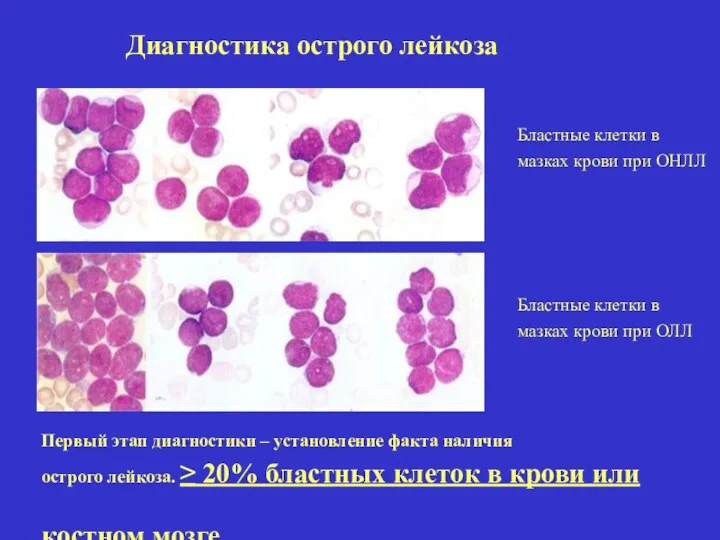
- 19. Диагностика острого лейкоза Первый этап диагностики – установление факта наличия острого лейкоза. ≥ 20% бластных клеток
- 20. Дифференциальный диагноз Бластный криз хронического миелолейкоза Лимфобластная лимфома Миелодиспластические синдромы Лейкемоидные реакции Инфекционный мононуклеоз
- 21. Второй этап диагностики – верификация формы острого лейкоза: а) определение миелоидной или лимфоидной направленности бластных клеток;
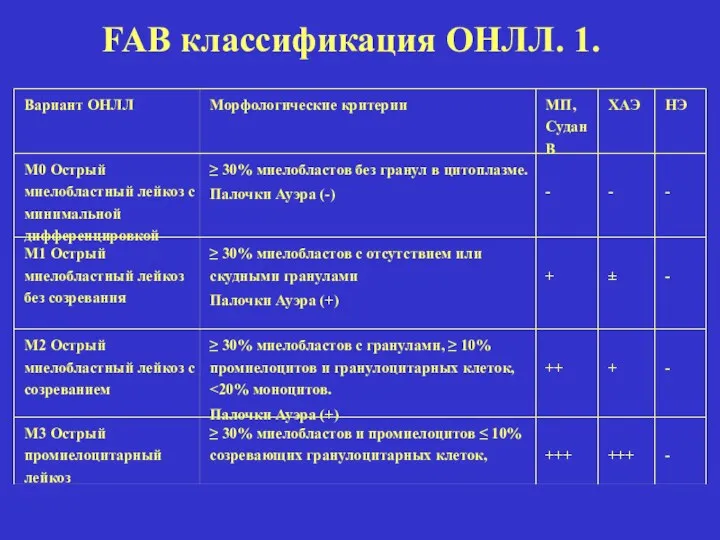
- 23. Вариант ОНЛЛ Морфологические критерии МП, Судан В ХАЭ НЭ М0 Острый миелобластный лейкоз с минимальной дифференцировкой
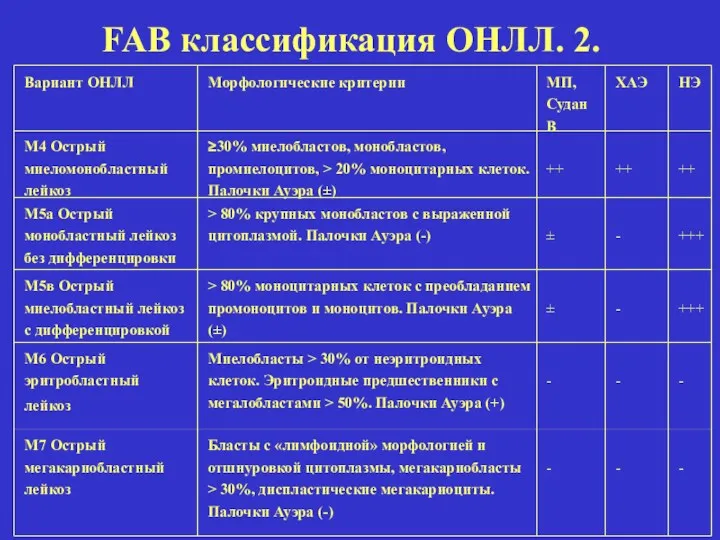
- 24. Вариант ОНЛЛ Морфологические критерии МП, Судан В ХАЭ НЭ М4 Острый миеломонобластный лейкоз ≥30% миелобластов, монобластов,
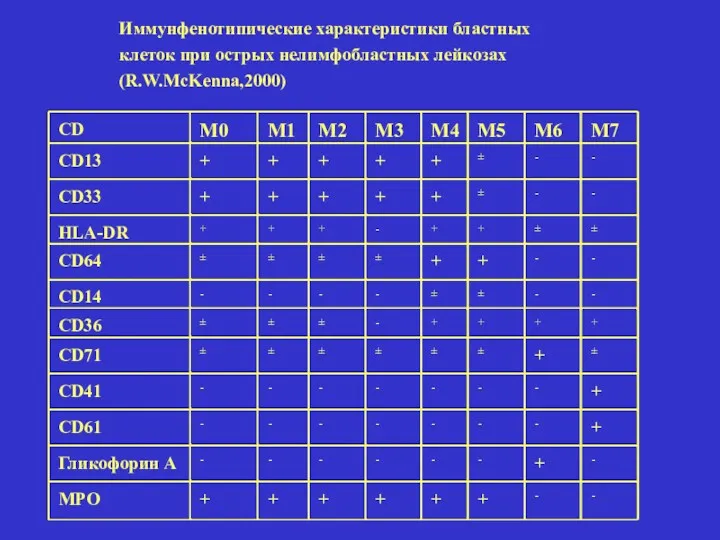
- 25. CD М0 М1 М2 М3 М4 М5 М6 М7 CD13 + + + + + ±
- 26. Значимость различных методов исследования в диагностике различных вариантов острых нелимфобластных лейкозов Цитологические методы - М3, М6
- 27. Вариант ОЛЛ Характерные маркеры Ранний пре-В CD10-,CD19+,cIg-, sIg-, cCD79a+, cCD22+ Common-ОЛЛ CD10+,CD19+,cIg-,sIg- Пре-В CD10+,CD19+,cIg+,sIg- В CD10+,CD19+,cIg-,sIg+
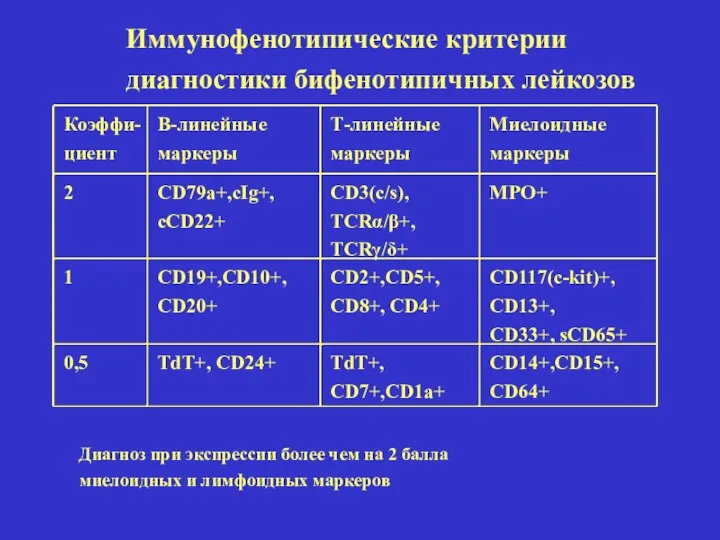
- 28. Коэффи- циент В-линейные маркеры Т-линейные маркеры Миелоидные маркеры 2 CD79a+,cIg+, cCD22+ CD3(c/s), TCRα/β+, TCRγ/δ+ MPO+ 1
- 29. КЛАССИФИКАЦИЯ ВОЗ ОСТРЫХ МИЕЛОИДНЫХ ЛЕЙКОЗОВ 1. ОМЛ с характерными цитогенетическими транслокациями ОМЛ с t(8;21)(q22;q22) AML1(CBFα/ETO) Острый
- 30. КЛАССИФИКАЦИЯ ВОЗ ОСТРЫХ МИЕЛОИДНЫХ ЛЕЙКОЗОВ 2. Другие ОМЛ ОМЛ с минимальной дифференцировкой ОМЛ без созревания ОМЛ
- 31. КЛАССИФИКАЦИЯ ВОЗ ОСТРЫХ ЛИМФОБЛАСТНЫХ ЛЕЙКОЗОВ Острые лимфобластные лейкозы из предшественников В-клеток (цитогенетические подгруппы) t(9;22)(q34;q11); BCR/ABL t
- 32. D. Hoelzer,2002
- 34. Клинические стадии и фазы заболевания первично-активная стадия - промежуток времени между первыми клиническими проявлениями заболевания, установлением
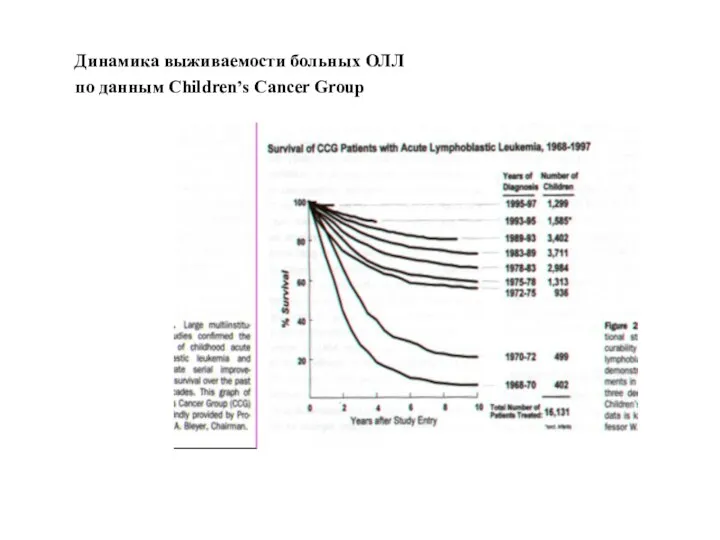
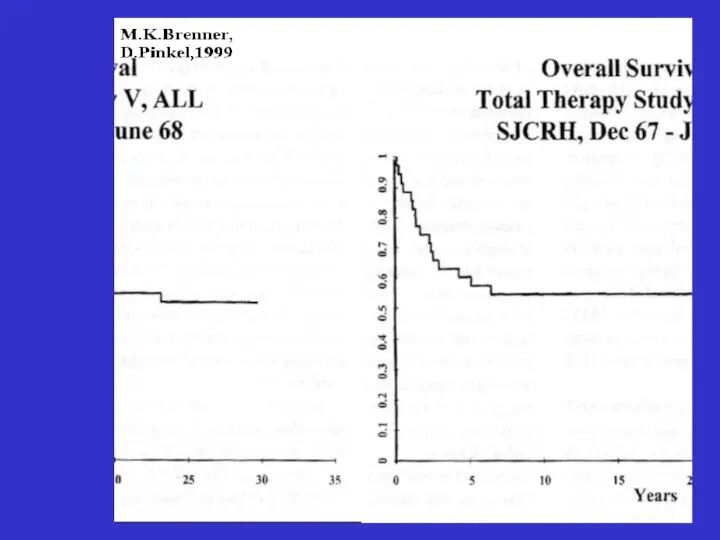
- 36. Динамика выживаемости больных ОЛЛ по данным Children’s Cancer Group
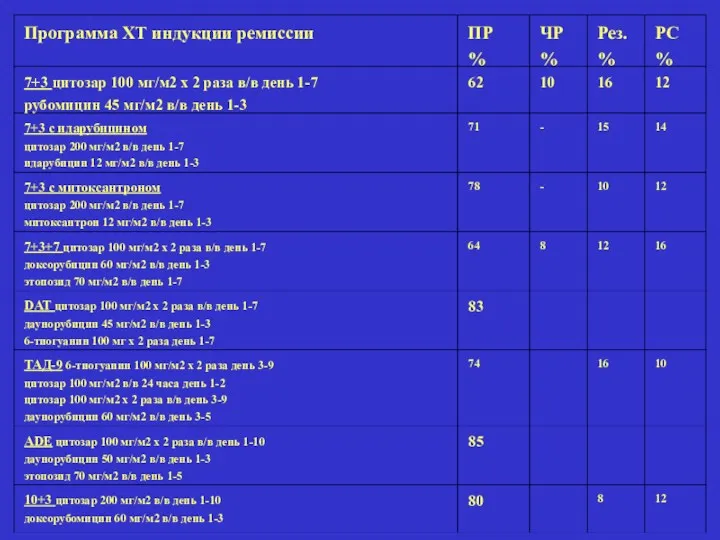
- 39. Программа ХТ индукции ремиссии ПР % ЧР % Рез. % РС % 7+3 цитозар 100 мг/м2
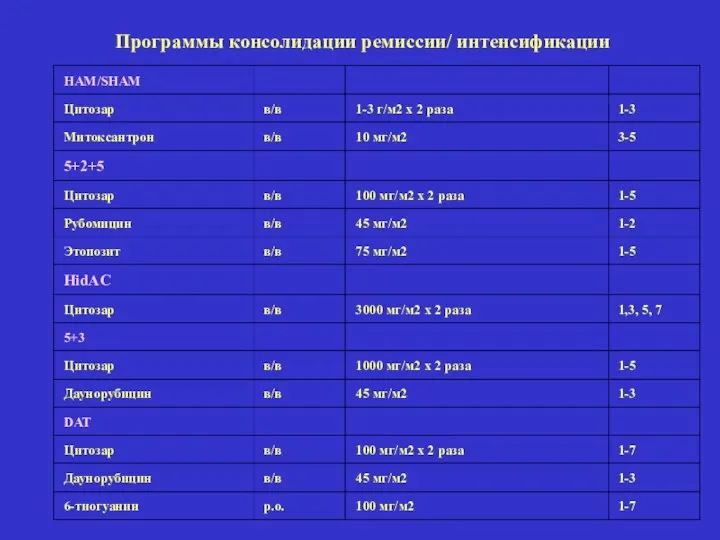
- 40. HAM/SHAM Цитозар в/в 1-3 г/м2 х 2 раза 1-3 Митоксантрон в/в 10 мг/м2 3-5 5+2+5 Цитозар
- 41. Протокол CALGB (США) Индукция ремиссии : 7+3 (1 курс) Консолидация ремиссии: Большие дозы цитозара (4 курса)
- 42. Основные принципы лечения острых лимфобластных лейкозов Длительная терапия («пролонг») Комбинация 5-8 цитостатических препаратов на этапе индукции
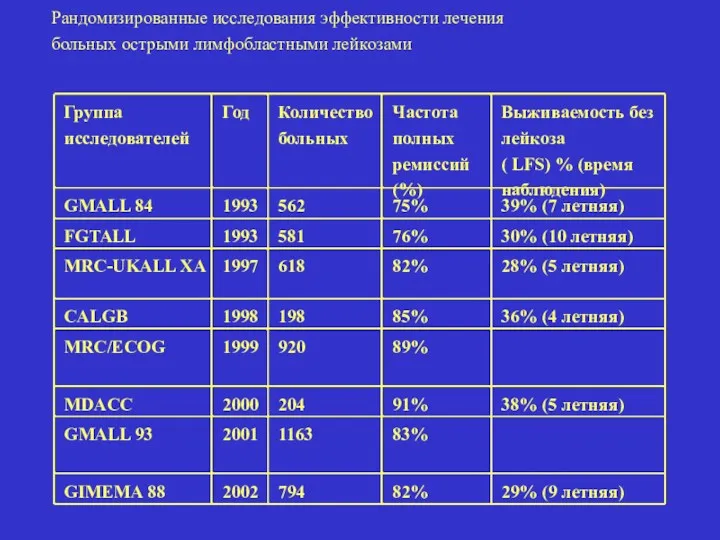
- 43. Группа исследователей Год Количество больных Частота полных ремиссий (%) Выживаемость без лейкоза ( LFS) % (время
- 44. Эффективность унифицированных протоколов лечения больных ОЛЛ CALGB протокол ПР - 85% Рефрактерность к терапии –7%, показатель
- 45. Эффективность унифицированных протоколов лечения больных ОЛЛ Протокол лечения ОЛЛ (РосНИИГиТ МЗ РФ) ПР - 91% .
- 46. Эффективность дифференцированных протоколов лечения больных ОЛЛ по протоколам GMALL В-ОЛЛ ПР - 74%, общая пятилетняя выживаемость
- 47. Программа индукции ремиссии при острых лимфобластных лейкозах "ВРП+L-аспарагиназа+циклофосфан-усиленная« 1 ступень - рубомицин 60 мг/м2 в/в 1-3
- 48. Основные компоненты сопроводительной терапии при проведении химиотерапии больным острыми лейкозами 1. Гемокомпонентная терапия в объеме, необходимом
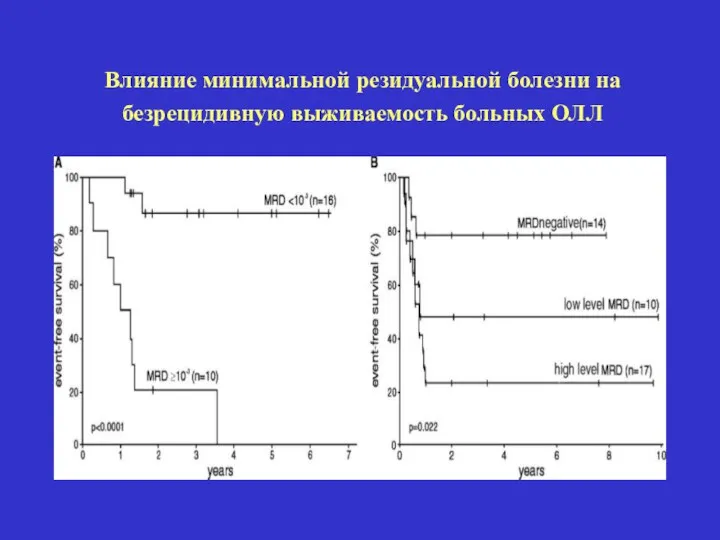
- 49. Минимальная резидуальная болезнь – сохраняющаяся в организме больного острым лейкозом после достижения полной клинико-гематологической ремиссии популяция
- 50. Влияние минимальной резидуальной болезни на безрецидивную выживаемость больных ОЛЛ
- 51. Методы лечения резидуальной болезни у больных острыми лейкозами Длительная химиотерапия поддержания ремиссии Ранняя и поздняя интенсификация
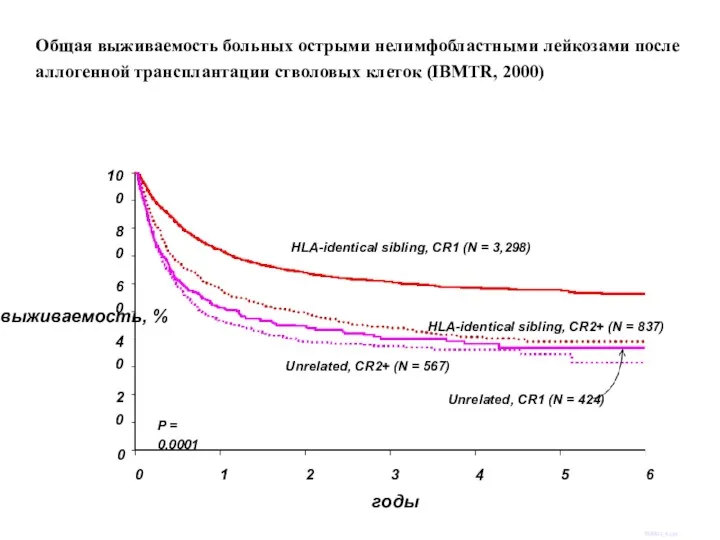
- 52. выживаемость, % 100 0 20 40 60 80 0 годы SUM02_4.ppt P = 0.0001 HLA-identical sibling,
- 54. Скачать презентацию


































 Раневые инфекции. Этиологическая структура
Раневые инфекции. Этиологическая структура Осложнения чрескожных коронарных вмешательств (ЧКВ)
Осложнения чрескожных коронарных вмешательств (ЧКВ) Reconstruction préprothétique par technique directe. Restaurer la dent deulpe
Reconstruction préprothétique par technique directe. Restaurer la dent deulpe Мышцы и фасции туловища (для массажиста)
Мышцы и фасции туловища (для массажиста) Металлы и сплавы в стоматологии
Металлы и сплавы в стоматологии Отравляющие вещества и АОХВ нервно-паралитического действия. Клиника, диагностика, лечение
Отравляющие вещества и АОХВ нервно-паралитического действия. Клиника, диагностика, лечение Urinary system
Urinary system Нерв жүйесінің тұқым қуалайтын –дегенеративті ауруларың жіктелуі
Нерв жүйесінің тұқым қуалайтын –дегенеративті ауруларың жіктелуі Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций
Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций Анализ опыта реализации отечественных и зарубежных программ по раннему вмешательству
Анализ опыта реализации отечественных и зарубежных программ по раннему вмешательству Дитячі інфекційні хвороби
Дитячі інфекційні хвороби Острые вирусные гепатиты
Острые вирусные гепатиты Триаж или медицинская сортировка. Первичный триаж в оборонительных войсках
Триаж или медицинская сортировка. Первичный триаж в оборонительных войсках Акушерлік-гинекологиялық көмекті ұйымдастыру
Акушерлік-гинекологиялық көмекті ұйымдастыру Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру
Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру Дифференциальная диагностика затемнений в легких
Дифференциальная диагностика затемнений в легких Иммунная система человека. Антигены. Антитела
Иммунная система человека. Антигены. Антитела Сосудистые анастомозы РУС
Сосудистые анастомозы РУС Асқорыту органдарының қатерсіз және қатерлі ісіктері
Асқорыту органдарының қатерсіз және қатерлі ісіктері Санаторно-курортное лечение
Санаторно-курортное лечение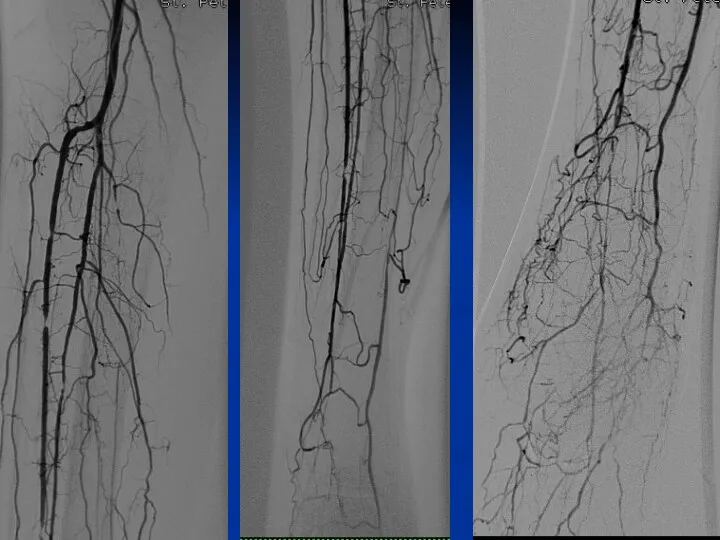 Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК
Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК Денсаулық сақтау ұйымдарының бастапқы медициналық құжаттама нысандарын бекіту туралы Қазақстан Республикасы
Денсаулық сақтау ұйымдарының бастапқы медициналық құжаттама нысандарын бекіту туралы Қазақстан Республикасы Жалпы сөйлеу тілінің жетіспеушілігі
Жалпы сөйлеу тілінің жетіспеушілігі Захворювання та профілактика серця
Захворювання та профілактика серця Исследование сердечной деятельности
Исследование сердечной деятельности Холера. Клиническая картина
Холера. Клиническая картина Center of vision correction ASTANA VISION
Center of vision correction ASTANA VISION Операціональна психодинамічна діагностика
Операціональна психодинамічна діагностика