Слайд 2

Острый бронхит – острое воспаление слизистой оболочки бронхов.
Причины:
инфекционные агенты (вирусы, бактерии);
раздражение
слизистой бронхов химическими веществами (пары щелочей, кислот, газов)
вдыхание холодного или горячего воздуха.
Слайд 3

Способствующие факторы:
охлаждение организма;
инфекции верхних дыхательных путей и пазух носа;
нарушение носового дыхания;
курение;
ослабление
реактивности организма в результате перенесенных заболеваний, операций или нерационального, бедного витаминами и белками питания.
Слайд 4

Здоровая слизистая бронхов
Патологический процесс
Слайд 5

Жалобы:
общая слабость, недомогание;
повышение температуры тела чаще до субфебрильных цифр;
сухой болезненный кашель,
на 2-3 день появляется выделение мокроты слизисто-гнойного характера;
чувство «саднения», боль за грудиной, возникающая при кашле
одышка при физической нагрузке;
При объективном исследовании:
При аускультации (делает врач): выслушиваются жесткое дыхание, сухие рассеянные хрипы.
Слайд 6

Лабораторные и инструментальные методы исследования:
клинический анализ крови – может быть незначительный
лейкоцитоз и увеличение СОЭ
анализ мокроты: повышение количества лейкоцитов.
посев мокроты на микрофлору и чувствительность к антибиотикам.
рентгенологическое исследование: иногда усиление легочного рисунка в прикорневой зоне.
Слайд 7

Хронический бронхит — диффузное воспаление слизистой оболочки бронхиального дерева, характеризующееся длительным
течением с периодическими обострениями.
Слайд 8

Лечение осуществляется в амбулаторных условиях.
необходимо создать комфортные условия в помещении: частое
проветривание, увлажнение воздуха, запрещение курения,
исключить применение химических веществ (краски, лаки, аэрозоли и др.).
обильное теплое питье (чай из липового цвета, чай с малиновым вареньем, мёдом, щелочные, минеральные воды, тёплое молоко),
полоскания с раствором бикарбоната натрия, настоями травы шалфея, цветов ромашки.
Слайд 9

Лекарственные препараты:
при сухом кашле - противокашлевые и успокаивающие средства: либексин, глаувент;
для
расширения бронхов и улучшения дыхательной проходимости – бронхолитики: эуфиллин (0,15) 3 раза в день, бронхолитин по 1 ст. л. 3 раза в день;
при выделении мокроты - отхаркивающие средства (мукалтин, бромгексин, термопсис, мать-мачеха, чабрец и т. д.)
антибиотики (при гнойном бронхите): ампицилин, ампиокс, эритромицин и др.;
витамины (аскорбиновая кислота);
Слайд 10

Ингаляции отваров трав: зверобоя, цветов ромашки, листьев эвкалипта.
Отвлекающая терапия: чередование горчичников
и банок на грудную клетку, теплые горчичные ножные ванны.
Слайд 11
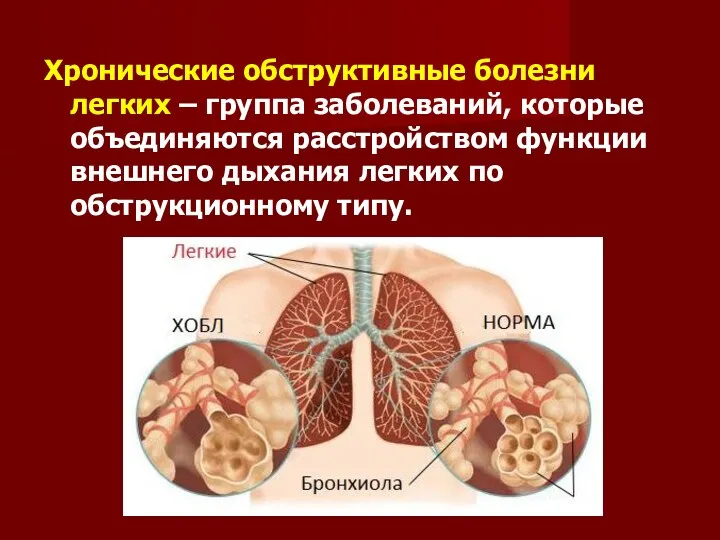
Хронические обструктивные болезни легких – группа заболеваний, которые объединяются расстройством функции
внешнего дыхания легких по обструкционному типу.
Слайд 12

В ХОБЛ входят хронические болезни органов дыхательной системы:
- хронический обструктивный
бронхит (88–90 %),
- бронхиальная астма тяжелого течения (8—10 %),
- эмфизема легких (1 %).
Слайд 13
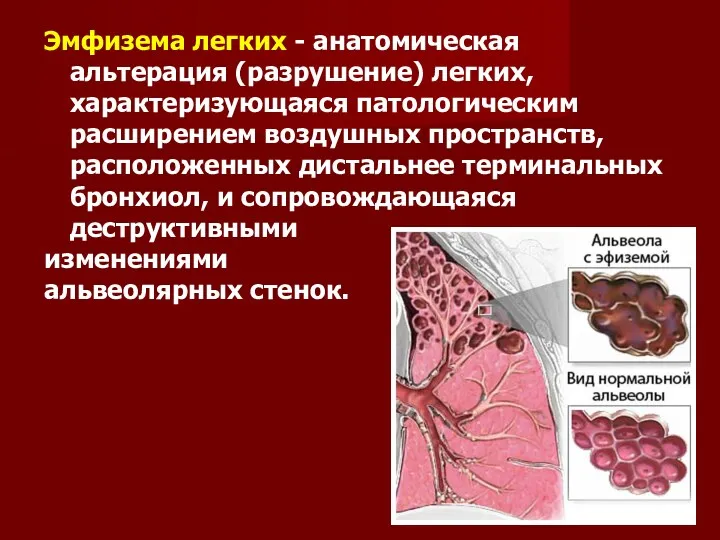
Эмфизема легких - анатомическая альтерация (разрушение) легких, характеризующаяся патологическим расширением воздушных
пространств, расположенных дистальнее терминальных бронхиол, и сопровождающаяся деструктивными
изменениями
альвеолярных стенок.
Слайд 14
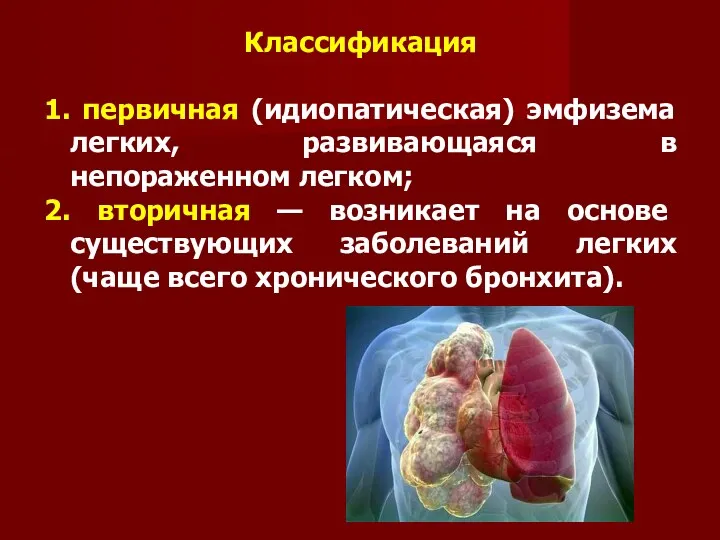
Классификация
1. первичная (идиопатическая) эмфизема легких, развивающаяся в непораженном легком;
2.
вторичная — возникает на основе существующих заболеваний легких (чаще всего хронического бронхита).
Слайд 15

Этиология
В последние годы формирование первичной эмфиземы связывается с дефицитом L1-антитрипсина. При
недостатке которого «избыточные» ферменты приводят к повреждению эластических волокон и разрыву альвеолярных перегородок.
Слайд 16

Из внешних факторов наибольшее значение имеют курение и производственные загрязнения, которые
обусловливают постепенное разрушение тонких структур респираторного отдела легких.
Слайд 17

Основной причиной вторичной эмфиземы легких является обструктивный бронхит.
Слайд 18

Основной жалобой пациентов с эмфиземой легких является одышка, которая в начале
заболевания может появляться только при физической нагрузке, а затем и в покое.
Слайд 19

Эмфизема легких постепенно прогрессирует и приводит к формированию хронического легочного сердца
и сердечной недостаточности.
Слайд 20

Лечение
борьба с дыхательной недостаточностью и лечение основного заболевания, вызвавшего развитие эмфиземы
легких.
В случае обострения хронического воспалительного процесса в легких назначают антибактериальные препараты
Слайд 21

При наличии бронхоспастического синдрома — бронхолитические средства (β2-агонисты, холинолитики, теофиллины, кортикостероиды).
Для улучшения отхождения мокроты - отхаркивающие препараты (ацетилцистеин — 600 мг в сутки)-
Слайд 22

Профилактика
1. Рациональное лечение острых и хронических бронхитов, пневмоний, бронхиальной астмы,
2.
Санация воспалительных очагов в носоглотке.
3. Борьба с курением, производственными загрязнениями,
4. Выявление и диспансеризация лиц с врожденной предрасположенностью к эмфиземе.
Слайд 23

Бронхиальная астма (БА) — заболевание, характеризующееся хроническим воспалением в воздухоносных путях,
приводящим к повышенной гиперреактивности в ответ на различные стимулы, и повторяющимися приступами бронхиальной обструкции, которые обратимы спонтанно или под влиянием соответствующего лечения.
Слайд 24
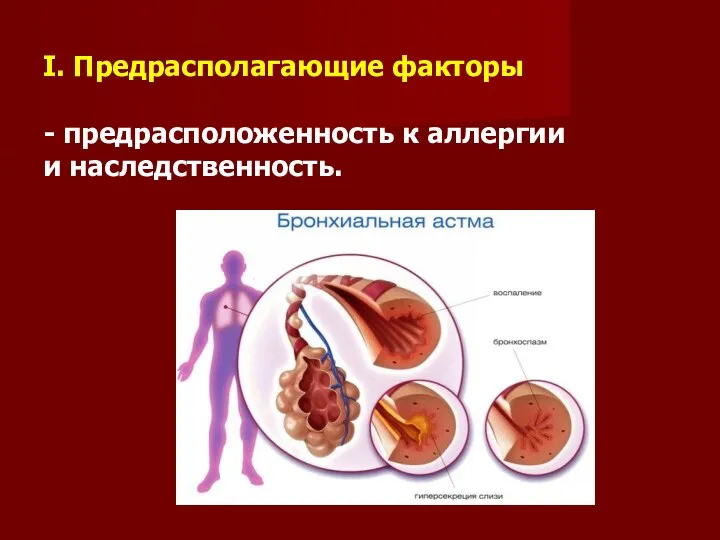
I. Предрасполагающие факторы
- предрасположенность к аллергии
и наследственность.
Слайд 25

II. Причинные факторы БА
- домашние аллергены (домашняя пыль, шерсть и перхоть
животных, тараканий аллерген, грибковый аллерген),
- внешние аллергены (пыльца растений),
- некоторые медикаменты (например, аспирин и другие НПВП),
- химические аллергены на рабочем месте (канифоль, соли платины, никеля, кобальта, хлорамин, формальдегид и др.).
Слайд 26

Слайд 27

III. Усугубляющие (способствующие) факторы, увеличивающие вероятность развития астмы:
- респираторные вирусные
инфекции,
- активное и пассивное курение,
- загрязнение воздуха,
- низкий вес при рождении,
- паразитарные инфекции.
Слайд 28

Факторы риска БА
которые обостряют течение БА
- респираторные вирусные инфекции,
- пищевые продукты,
- физическая нагрузка,
- погодные условия
- некоторые лекарственные препараты, особенно бета-блокаторы (пропранолол, анаприлин, атенолол и др.),
- предменструальный период
- беременность.
Слайд 29

Слайд 30

Клиническая картина.
В развитии приступа удушья при БА условно выделяют три
периода (предвестников, разгара, обратного развития).
В период предвестников возможны различные вазомоторные реакции со стороны слизистой оболочки носа, чихание, сухость в носовой полости, приступообразный кашель, общее возбуждение, бледность, холодный пот, учащенное мочеиспускание, зуд верхней части грудной клетки и шеи.
Слайд 31

Появление удушья — начало второго периода (разгар).
Может возникать и внезапно,
без предвестников, нередко среди ночи, достигая большой выраженности.
Слайд 32

Во время приступа пациент принимает вынужденное положение.
Выдох сопровождается громкими свистящими
хрипами, слышными на расстоянии.
Лицо бледное с синюшным оттенком, покрыто холодным потом, отражает страх и беспокойство.
Пациент с трудом отвечает на вопросы.
Слайд 33

Перкуторно над легкими коробочный звук.
При выслушивании - ослабленное везикулярное дыхание,
во время выдоха множество разнотональных сухих свистящих хрипов.
Пульс слабого наполнения, учащен.
Тоны сердца учащены, приглушены, акцент 2-го тона над легочной артерией.
Слайд 34

Приступ удушья может переходить в астматический статус с развитием комы, асфиксии,
слабости миокарда и смерти.
Слайд 35

Третий период (обратное развитие приступа) может протекать быстро (при легком течении),
но может затягиваться на длительное время.
К моменту стихания приступа, мокрота разжижается, лучше откашливается, количество высоких сухих хрипов над легкими уменьшается; появляются влажные хрипы.
Слайд 36
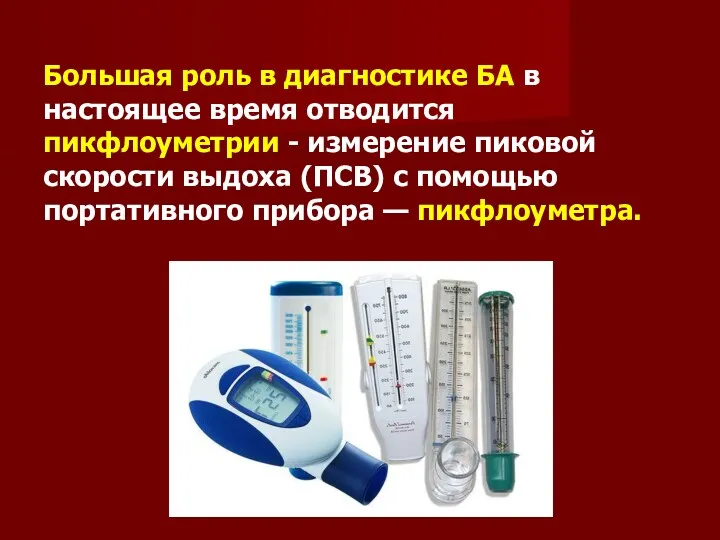
Большая роль в диагностике БА в настоящее время отводится пикфлоуметрии -
измерение пиковой скорости выдоха (ПСВ) с помощью портативного прибора — пикфлоуметра.
Слайд 37
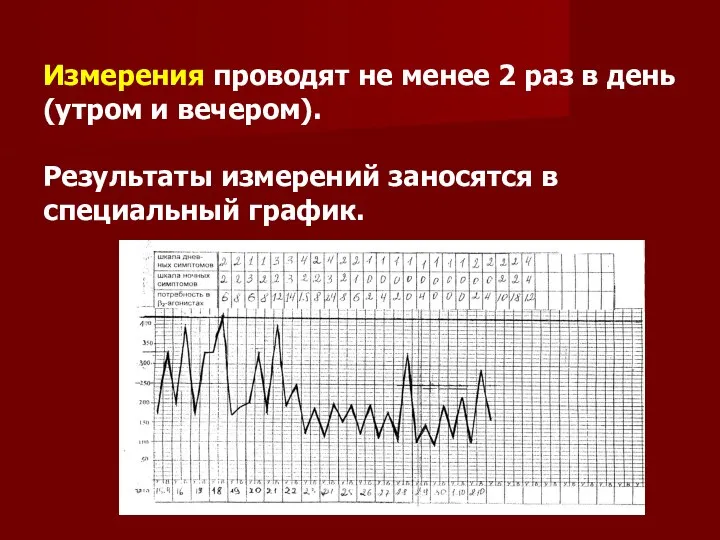
Измерения проводят не менее 2 раз в день (утром и вечером).
Результаты измерений заносятся в специальный график.
Слайд 38

Методика пикфлоуметрии
Показатель пикфлоуметрии напрямую зависит от того, насколько сужены бронхи.
Пикфлоуметры
Слайд 39

Техника измерения пиковой скорости
выдоха:
Выдох осуществляется в положении стоя, чтобы во
время выдоха активно работала диафрагма.
Необходимо сделать глубокий вдох.
Плотно обхватить мундштук
прибора губами.
Сделать полный
и резкий выдох.
Слайд 40

Техника измерения пиковой скорости
выдоха:(продолжение)
Отметить показания прибора.
Повторить измерения ещё
два раза и выбрать лучший.
Занести его в дневник, сравнить с предыдущими показателями.
Слайд 41

Общепринятым считается разграничение на 3 зоны, в соответствии с цветами светофора:
зеленая, желтая и красная зона.
Слайд 42

Зеленая зона: показатели ПСВ более 80% от лучших значений. При этом
самочувствие хорошее. Рекомендация: использовать свое обычное лечение.
Слайд 43

Желтая зона:
усиление одышки,
появление ночных приступов удушья,
увеличение
потребности в использовании бронхорасширяющих средств,
усиление одышки при небольших физических нагрузках.
ПСВ – 60-80% от лучшего значения.
Слайд 44

Рекомендация: удвоить дозу базисного препарата.
Необходимо проконсультироваться с врачом.
Слайд 45

Красная зона:
выраженная одышка, в том числе при обычной физической
нагрузке.
Каждую ночь приступы удушья.
Резко возрастает кратность применения бронхорасширяющих средств.
ПСВ – 40-60%, чаще ниже 50% от лучших значений.
.
Слайд 46

Рекомендация: нужна срочная консультация врача, вызвать скорую помощь.
Слайд 47

Лечение бронхиальной астмы
Различают лечение БА как заболевания (базисная терапия) и лечение
приступа удушья.
Слайд 48
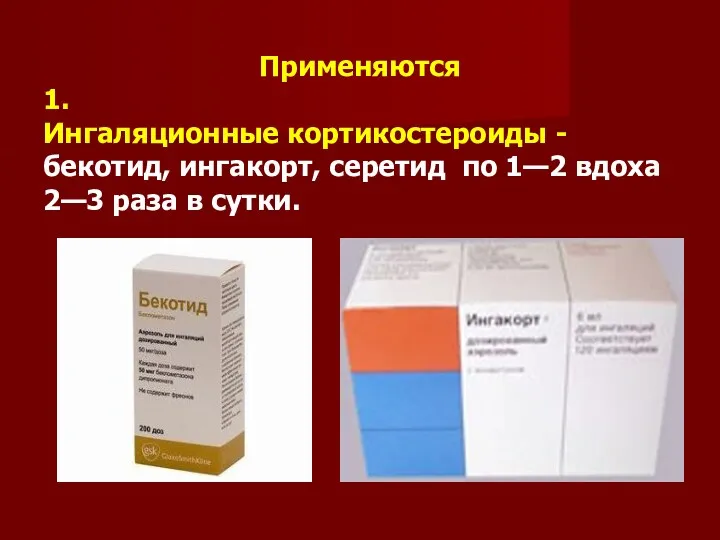
Применяются
1.
Ингаляционные кортикостероиды -
бекотид, ингакорт, серетид по 1—2 вдоха 2—3
раза в сутки.
Слайд 49
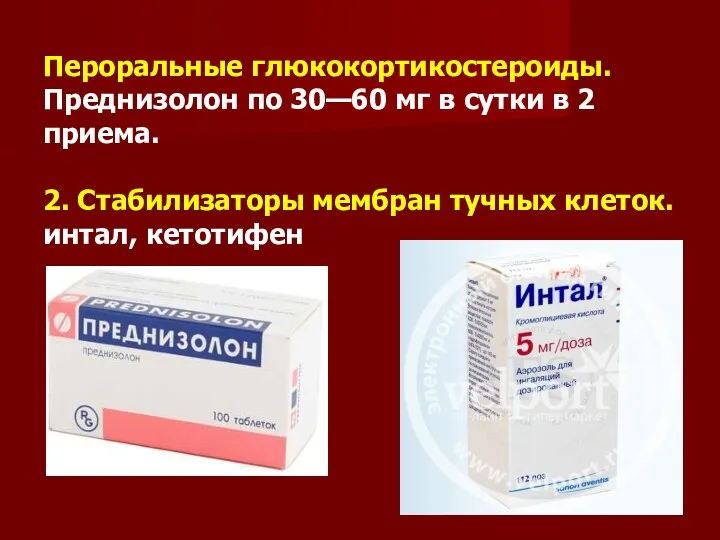
Пероральные глюкокортикостероиды.
Преднизолон по 30—60 мг в сутки в 2 приема.
2. Стабилизаторы
мембран тучных клеток.
интал, кетотифен
Слайд 50

3. Эуфиллин по 0,15 г З раза в день
5. Ингаляционные бета
2 агонисты
Сальбутамол 100—200 мкг 2 раза в сутки
Слайд 51

Ступенчатый подход к лечению астмы
Предусматривает выбор препаратов в зависимости от степени
тяжести заболевания.
Комплекс лечебных мероприятий, рекомендуемых для больных с определенной тяжестью течения БА, обозначается как соответствующая ступень.
Слайд 52

Немедикаментозное лечение бронхиальной астмы.
1. Специфическая иммунотерапия.
Начинают введение аллергена с
очень малой дозы, в дальнейшем ее постепенно увеличивают.
Слайд 53

2. Гемосорбция (прохождение крови через сорбент) способствует удалению токсинов.
3. Плазмаферез
— удаление плазмы крови больного (вместе удаляются реагины и аллергены).
4. Облучение крови лазером или ультрафиолетом снижает потребность в гормонах.
Слайд 54

Слайд 55

Профилактика бронхиальной астмы
Первичная профилактика
устранение факторов развития заболевания, таких как
- курение, загрязнение атмосферы, аллергизация.
- запрещение лицам с угрозой развития заболевания контактов с животными (кошки, собаки, хомяки и т.д.), птицами и сухим кормом для рыб.






















































 Рак предстательной железы
Рак предстательной железы Синдром Клайнфельтера
Синдром Клайнфельтера Школа здоровья для пациентов с ишемической болезнью сердца
Школа здоровья для пациентов с ишемической болезнью сердца Сущность и особенности оценки качества медицинской помощи. Формирование стандартов качества различных видов медицинской помощи
Сущность и особенности оценки качества медицинской помощи. Формирование стандартов качества различных видов медицинской помощи Экология микроорганизмов. Микрофлора почвы, воды, воздуха. Роль внешней среды в распространении и передаче патогенных микробов
Экология микроорганизмов. Микрофлора почвы, воды, воздуха. Роль внешней среды в распространении и передаче патогенных микробов Артериялық гипертензия
Артериялық гипертензия Быстропрогрессирующий гломерулонефрит
Быстропрогрессирующий гломерулонефрит Мезенхимальные дистрофии
Мезенхимальные дистрофии Боковой амиотрофический склероз
Боковой амиотрофический склероз Острый тяжелый панкреатит. Современные принципы диагностики и лечения
Острый тяжелый панкреатит. Современные принципы диагностики и лечения Классификация антибиотиков и механизмы их действия. БЛРС
Классификация антибиотиков и механизмы их действия. БЛРС Вірусні гепатити у дітей
Вірусні гепатити у дітей Monitorowanie układu krążenia
Monitorowanie układu krążenia Хронический гастрит
Хронический гастрит Здорове харчування. Поживні речовини
Здорове харчування. Поживні речовини Лоскуты в пластической хирургии головы и шеи
Лоскуты в пластической хирургии головы и шеи Острое инфекционное заболевание дифтерия
Острое инфекционное заболевание дифтерия Государственная политика и система здравоохранения в Российской Федерации
Государственная политика и система здравоохранения в Российской Федерации Первинний огляд новонародженої дитини
Первинний огляд новонародженої дитини Оценка эффективности оперативного вмешательства при ДГПЖ (доброкачественная гиперплазия предстательной железы)
Оценка эффективности оперативного вмешательства при ДГПЖ (доброкачественная гиперплазия предстательной железы)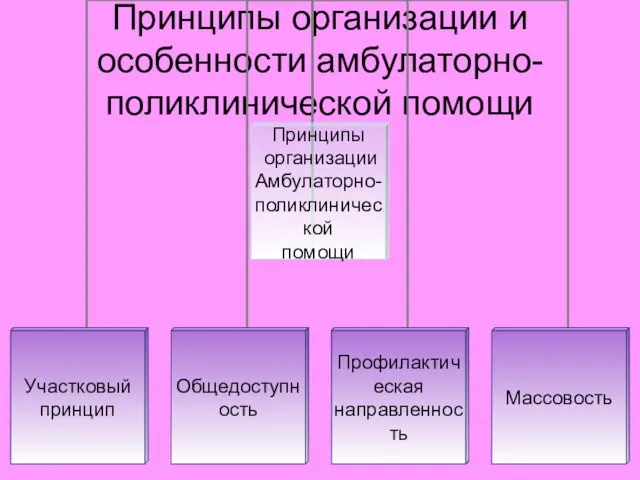 Принципы организации и особенности амбулаторно-поликлинической помощи
Принципы организации и особенности амбулаторно-поликлинической помощи Клиническая классификация туберкулеза
Клиническая классификация туберкулеза Основы детского массажа
Основы детского массажа Қызыл иектің ультраструктурасы, қызыл иек сайы,қызыл иек сұйықтығы
Қызыл иектің ультраструктурасы, қызыл иек сайы,қызыл иек сұйықтығы Первая медицинская помощь при неотложных состояниях
Первая медицинская помощь при неотложных состояниях Техника забора анализов, правила хранения и транспортировки
Техника забора анализов, правила хранения и транспортировки Жүрек гистологиясы. Жүректің өткізуші жүйесінің морфофункциялық ерекшеліктері
Жүрек гистологиясы. Жүректің өткізуші жүйесінің морфофункциялық ерекшеліктері Вирус папилломы человека (ВПЧ)
Вирус папилломы человека (ВПЧ)