Содержание
- 2. ОКС – понятие клиническое, любая группа клинических признаков, свидетельствующая об обострении ИБС, которые позволяют заподозрить развитие
- 3. Патогенез ОКС Атеротромбоз коронарной артерии, сопровождающийся изменением геоментрии АСБ, спазмом КА и эмболизацией ее дистальных участков
- 4. Основные факторы, определяющие развитие некроза миокарда у больных ОКС Выраженность и продолжительность ишемии миокарда Наличие и
- 5. Диагностика ОКС. ОКСпST Cимптомы острой ишемии миокарда, сочетающиеся с появлением стойких (более 20 мин) подъемов сегмента
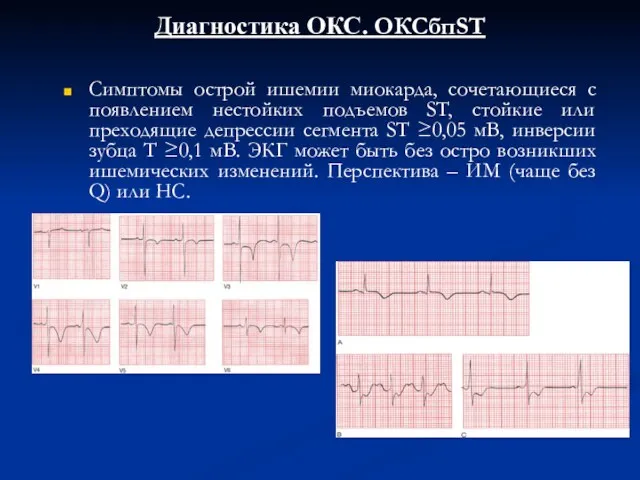
- 6. Диагностика ОКС. ОКСбпST Cимптомы острой ишемии миокарда, сочетающиеся с появлением нестойких подъемов ST, стойкие или преходящие
- 7. Диагностика ОКС. Маркеры некроза миокарда Тропонин Т или I при поступлении в стационар, при отрицательном результате
- 8. Диагностика ОКС Сердечные тропонины. Особенности: - сердечные тропонины повышаются в среднем через 3 час. от начала
- 9. Стратификация риска. Неблагоприятные симптомы Длительно сохраняющая или рецидивирующая ишемия миокарда при минимальной ФН/в покое Упорный болевой
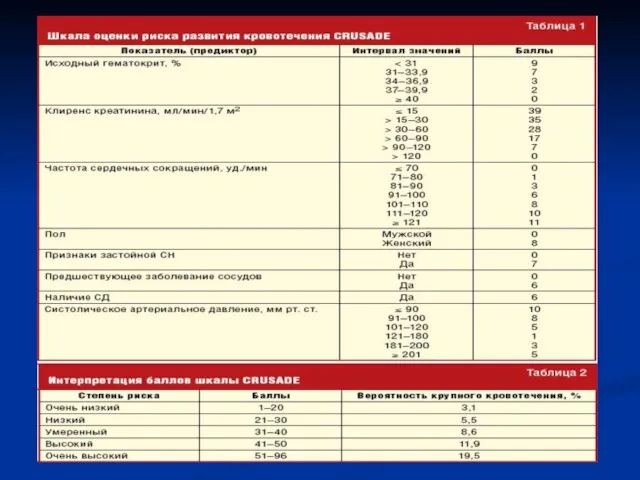
- 10. Стратификация риска при ОКСбпST Подъем и/или снижение уровня сердечного тропонина в крови (наличие ИМ) и динамические
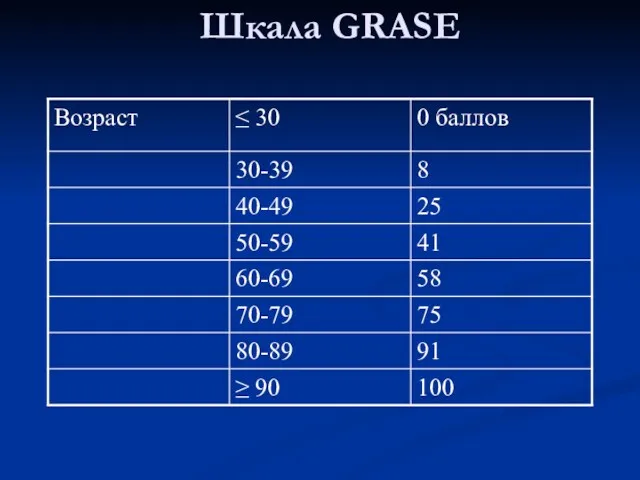
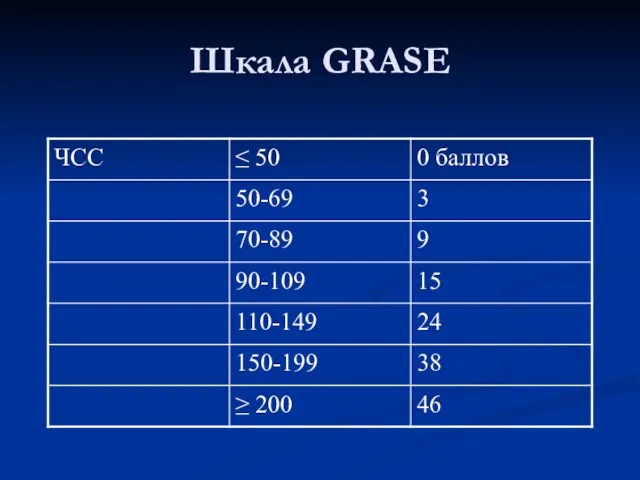
- 11. Шкала GRASE
- 12. Шкала GRASE
- 13. Шкала GRASE Анализируются возраст, ЧСС, САД, уровень креатинина, СН по Killip, наличие остановки сердца, девиации ST,
- 14. Оценка степени риска по шкале TIMI Возраст старше 65 лет Наличие 3 и более факторов риска
- 15. Оценка степени риска по шкале TIMI 0-2 балла- относительно невысокий риск 3-4 балла – умеренно-высокий 5-7
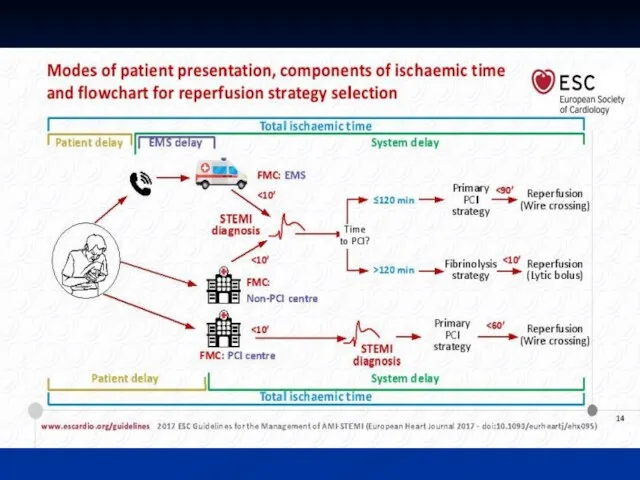
- 17. ОКСпST
- 18. ОКСпST Рекомендации ЕОК 2012г по лечению ОКС с подъемом ST Рекомендации ESC/EACTS по реваскуляризации миокарда 2014
- 20. Критерии диагностики ИМ (международные согласительные документы) 1. Определяется повышение и/или снижение уровня биохимических маркеров некроза миокарда
- 21. Критерии диагностики ИМ 2. Сердечная смерть на фоне симптомов, предполагающих ишемию миокарда, и предположительно новыми изменениями
- 22. Критерии диагностики ИМ 4. Тромбоз стента, приведший к развитию ИМ, диагнос- цированный при КАГ или на
- 23. Периодика ИМ (согласительный документ международных кардиологических сообществ 2007) Развивающийся ИМ 0-6 час. ОИМ – 6 час.-7
- 24. Лечение ОКСпST
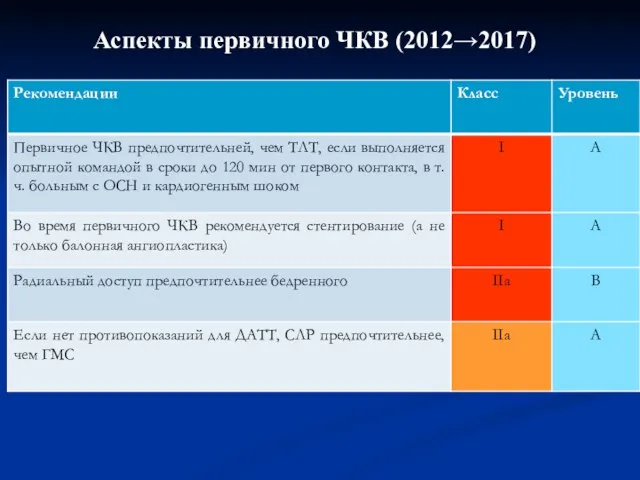
- 26. Аспекты первичного ЧКВ (2012→2017)
- 27. Аспекты первичного ЧКВ 2017 Четко сформулировано, что при определении стратегии отсчет времени идет от диагностики ОКС
- 28. Купирование боли, антиишемическая терапия Сублингвальное использование быстродействующих нитратов рекомендуется для облегчения симптомов, связанных с ишемией миокарда
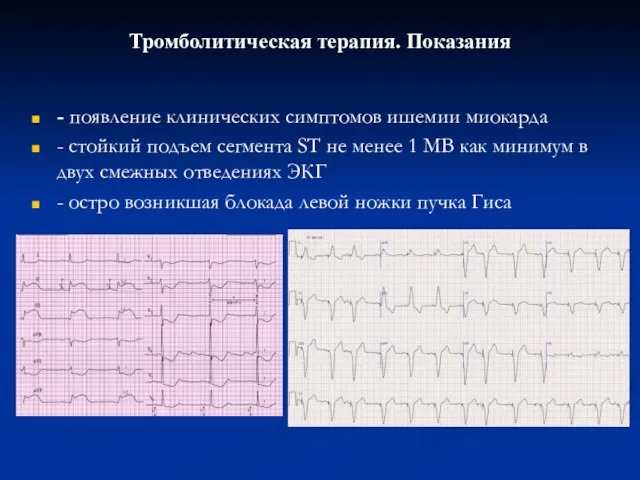
- 29. Тромболитическая терапия. Показания - появление клинических симптомов ишемии миокарда - стойкий подъем сегмента ST не менее
- 30. Аспекты ТЛТ (2012→2017)
- 31. Аспекты ТЛТ и фармакоинвазивной стратегии 2017 Время для применения болюса тромболитика сокращено с 30 до 10
- 32. Тромболитическая терапия. Противопоказания Абсолютные: - геморрагический инсульт неизвестной давности; - ишемический инсульт в предшествующие 6 месяцев;
- 33. Тромболитическая терапия. Противопоказания Относительные: - транзиторная ишемическая атака, перенесенная в последние 6 месяцев; - прием пероральных
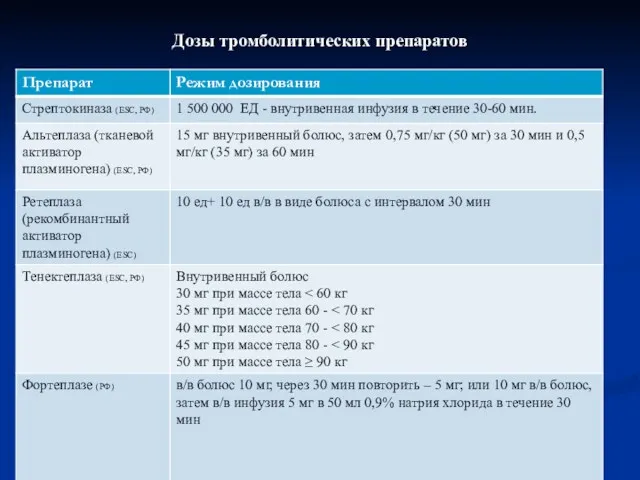
- 34. Дозы тромболитических препаратов
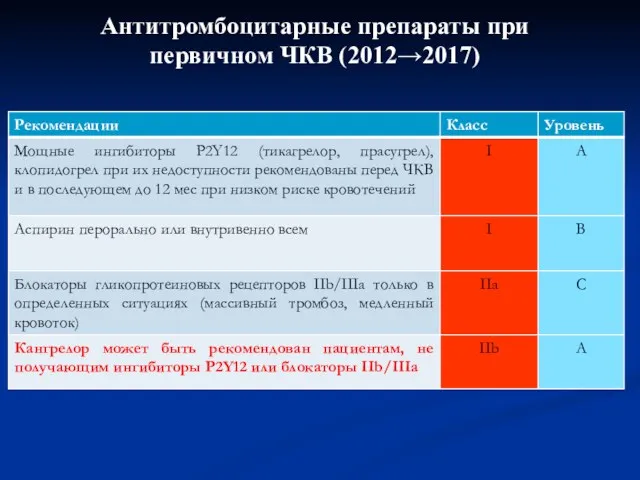
- 35. Антитромбоцитарные препараты при первичном ЧКВ (2012→2017)
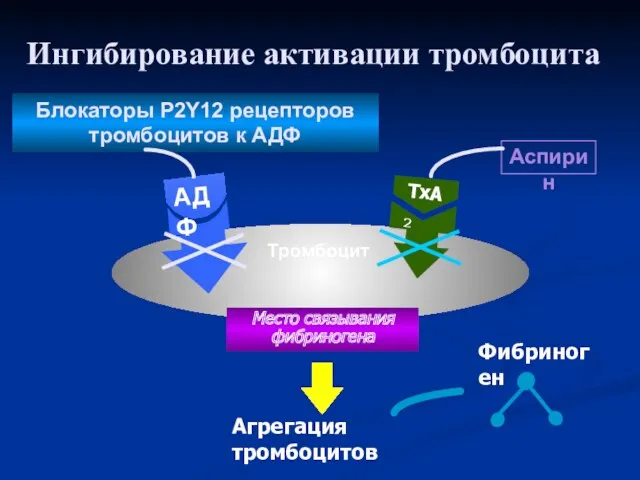
- 36. Ингибирование активации тромбоцита Агрегация тромбоцитов Фибриноген TxA2 Место связывания фибриногена АДФ Тромбоцит Блокаторы Р2Y12 рецепторов тромбоцитов
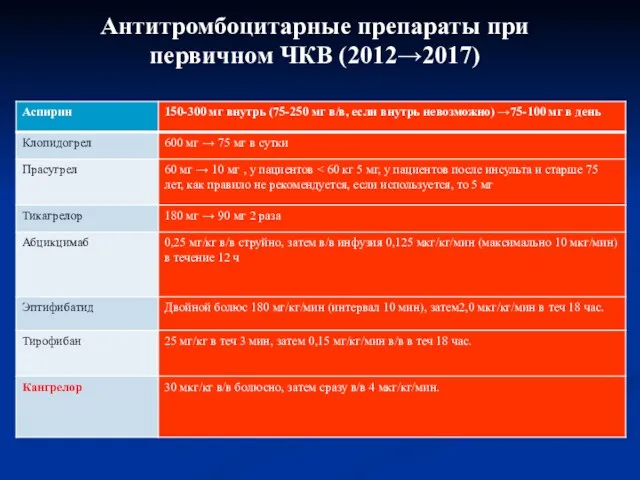
- 37. Антитромбоцитарные препараты при первичном ЧКВ (2012→2017)
- 38. «Новые» блокаторы Р2Y 12 рецепторов тромбоцитов к АДФ Прасугрель (Эффиент 10 мг)- пролекарство, необратимое ингибирование Р2Y
- 39. Triton-timi 38 Прасугрель или клопидогрель в сочетании с АСК при ОКС с ЧКВ: Прасугрель- эффективность выше:-19%
- 40. ESC 2011-2017 Прасугрель Относительные противопоказания из- за высокого риска кровотечений: -возраст старше 75 лет -недостаточная масса
- 41. «Новые» блокаторы Р2Y 12 рецепторов тромбоцитов к АДФ Тикагрелор (Брилинта 90 мг) Тикагрелор- не пролекарство, в
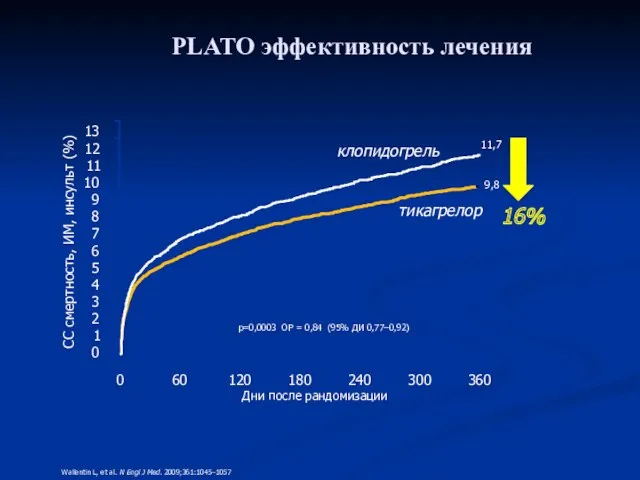
- 42. PLATO , 2009 г Тикагрелор в сравнении с комбинированной терапией аспирином и клопидогрелем в течение 12
- 43. PLATO эффективность лечения Дни после рандомизации 0 60 120 180 240 300 360 12 11 10
- 44. Антитромбоцитарные препараты при ТЛТ и у пациентов без реперфузии (2012→2017)
- 45. Антикоагулянты при первичном ЧКВ (2012→2017)
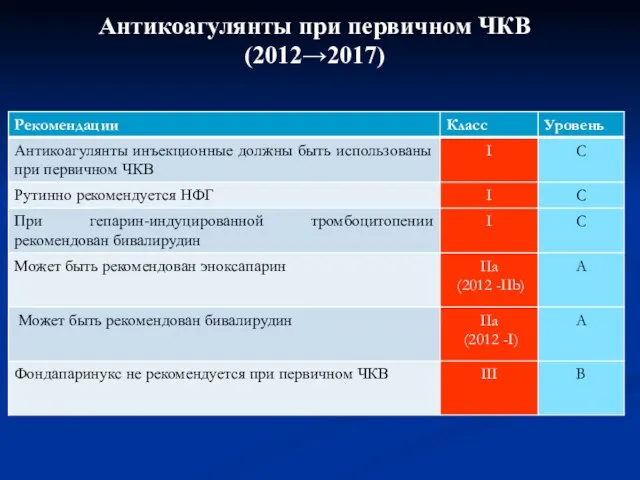
- 46. Антикоагулянты при первичном ЧКВ (2012→2017)
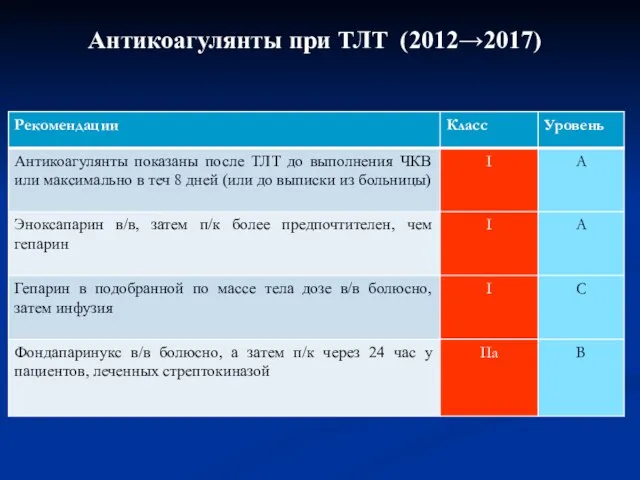
- 47. Антикоагулянты при ТЛТ (2012→2017)
- 48. Антикоагулянты при ТЛТ и у пациентов без реперфузии (2012→2017)
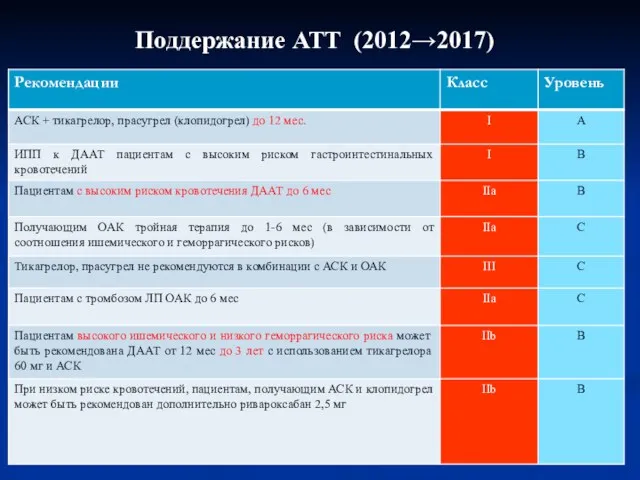
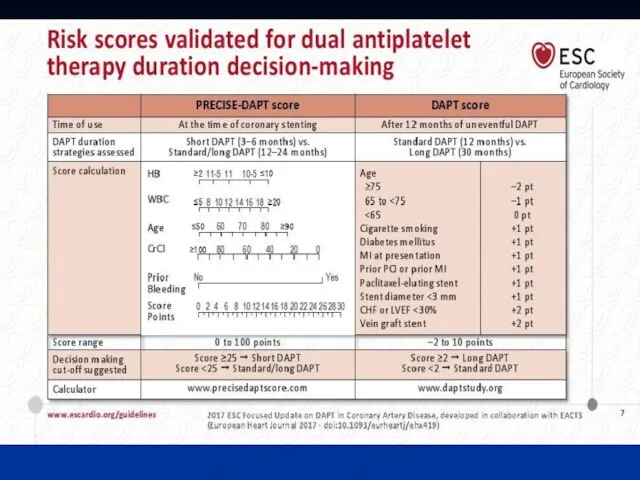
- 49. Поддержание АТТ (2012→2017)
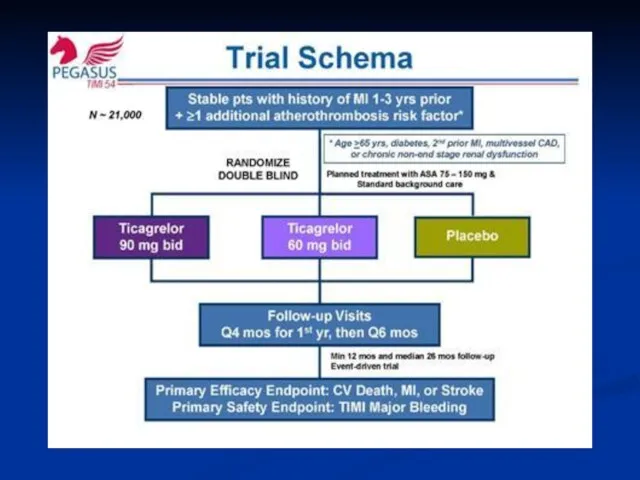
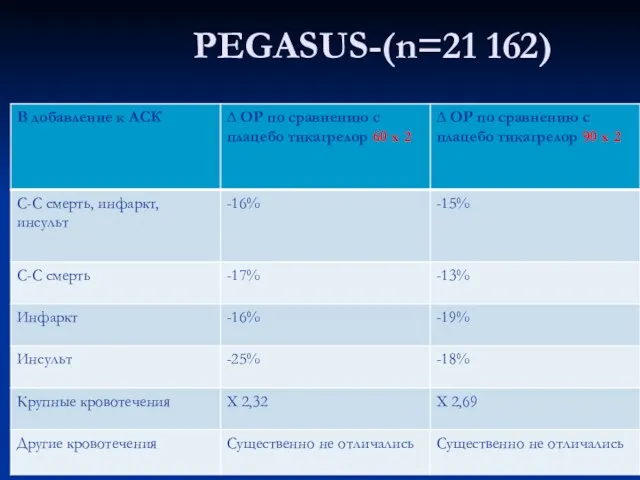
- 52. PEGASUS-(n=21 162) Cпонтанный ИМ давностью 1-3 г. у пациентов ≥ 50 лет в сочетании с 1
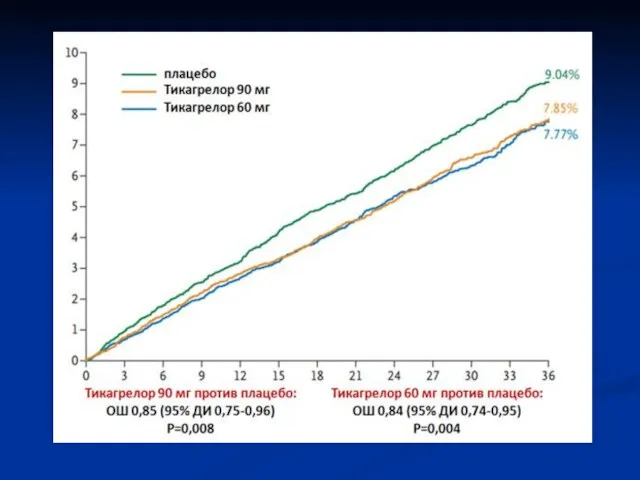
- 54. PEGASUS-(n=21 162)
- 55. АСК 75-150 и тикагрелор 90 х 2 с первого дня ИМ Хорошая переносимость ДАТТ и отсутствие
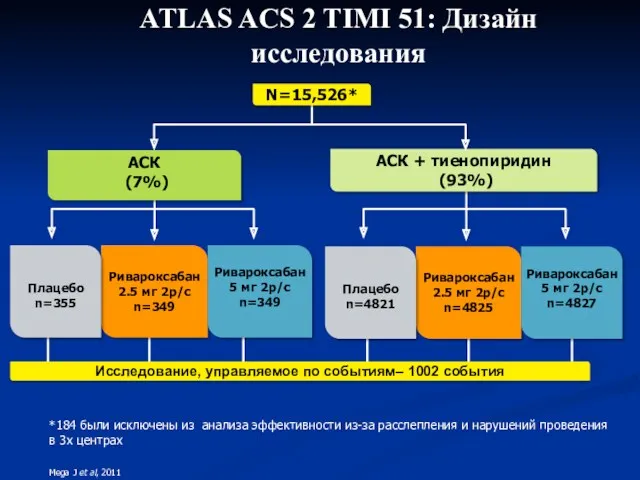
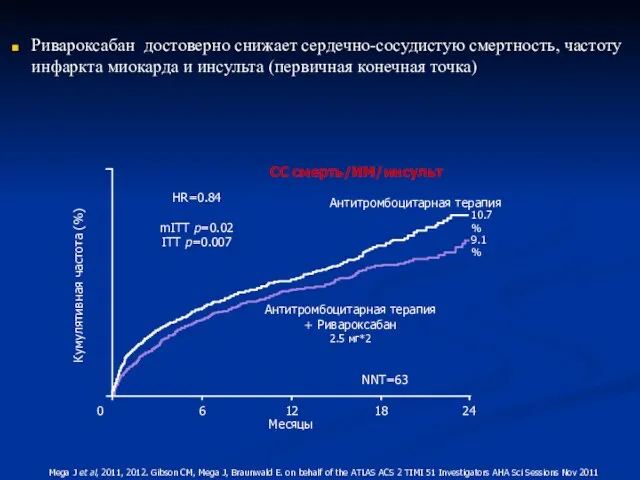
- 56. ATLAS ACS 2 TIMI 51: Дизайн исследования Ривароксабан 2.5 мг 2р/с n=4825 Плацебо n=4821 Ривароксабан 5
- 57. Mega J et al, 2011, 2012. Gibson СМ, Mega J, Braunwald E. on behalf of the
- 58. ATLAS ACS 2 TIMI 51 Не изучалась комбинация ривароксабана с прасугрелем или тикагрелором Максимальная продолжительность в
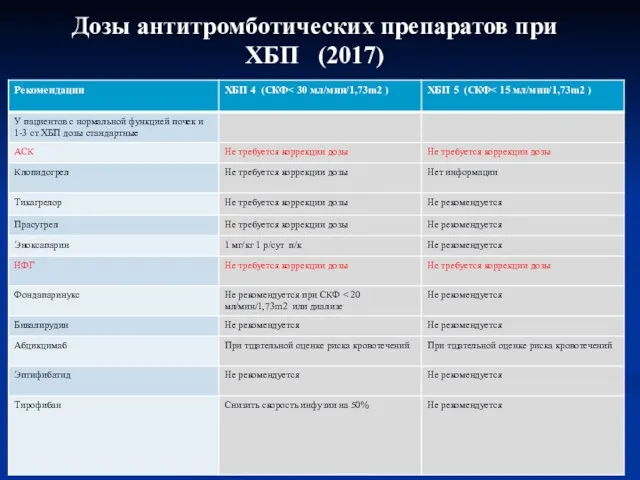
- 59. Дозы антитромботических препаратов при ХБП (2017)
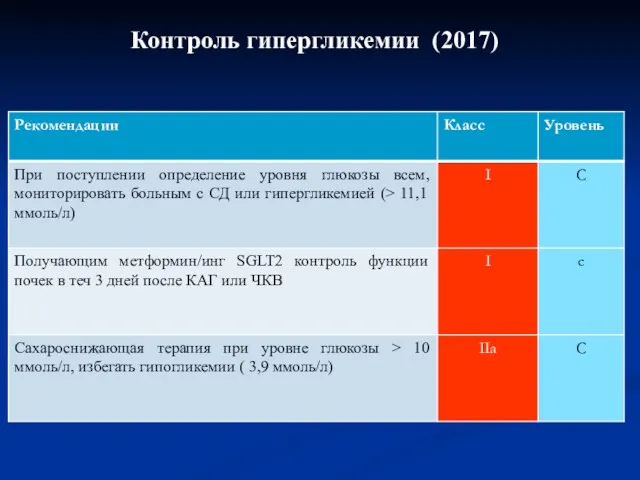
- 60. Контроль гипергликемии (2017)
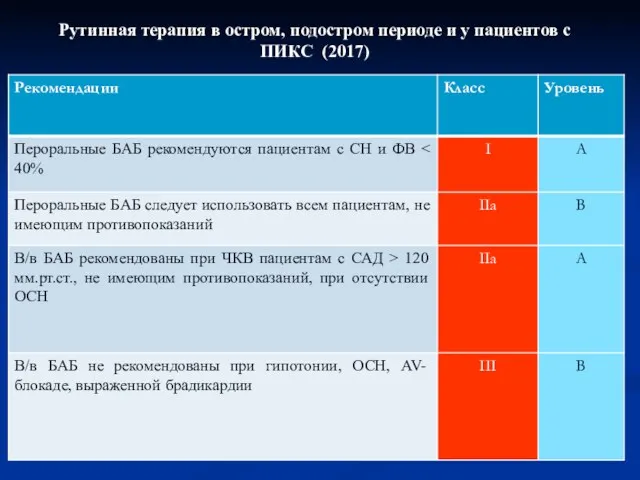
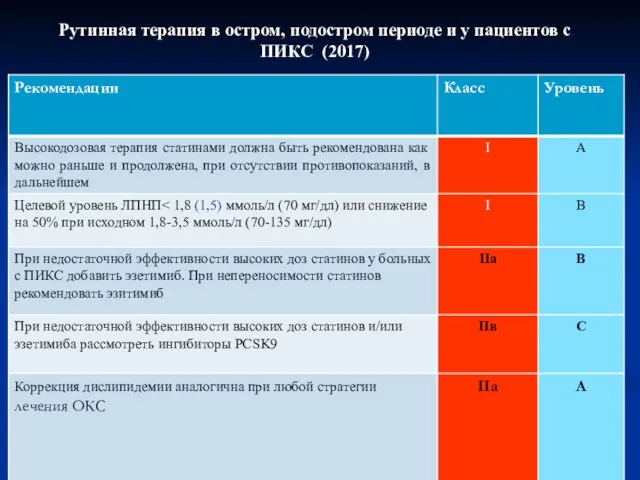
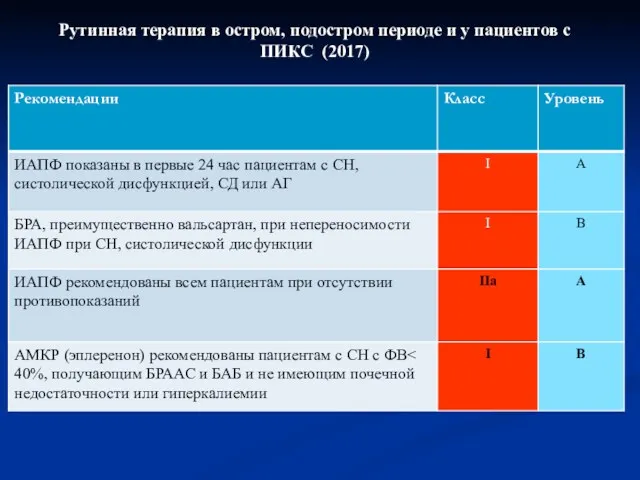
- 61. Рутинная терапия в остром, подостром периоде и у пациентов с ПИКС (2017)
- 62. Рутинная терапия в остром, подостром периоде и у пациентов с ПИКС (2017)
- 63. Рутинная терапия в остром, подостром периоде и у пациентов с ПИКС (2017)
- 64. Лечение ОКСбпST. Отличия в тактике ведения пациентов
- 65. ОКСбпST Рекомендации ЕОК 2015г по лечению ОКС без подъема ST Рекомендации ESC/EACTS по реваскуляризации миокарда 2014
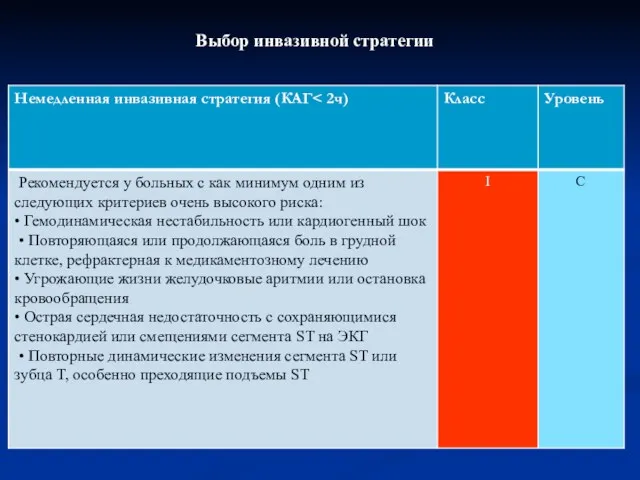
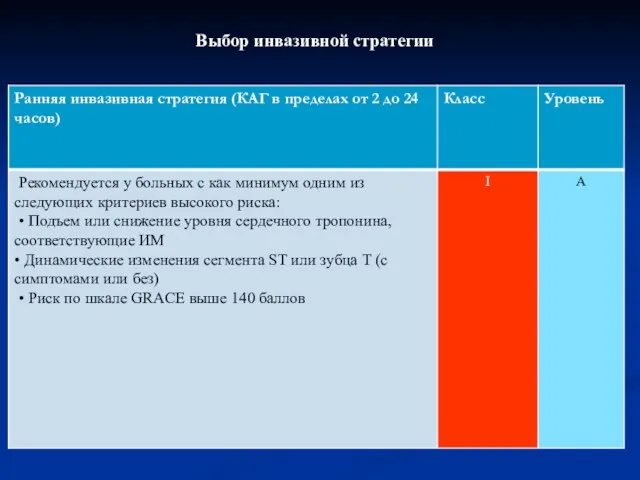
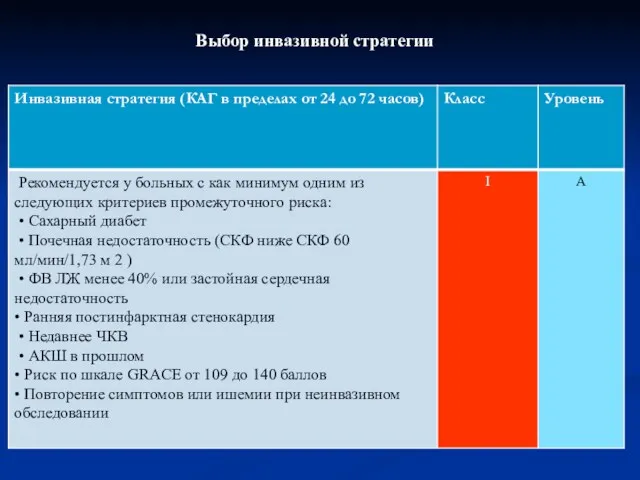
- 66. Выбор инвазивной стратегии
- 67. Выбор инвазивной стратегии
- 68. Выбор инвазивной стратегии
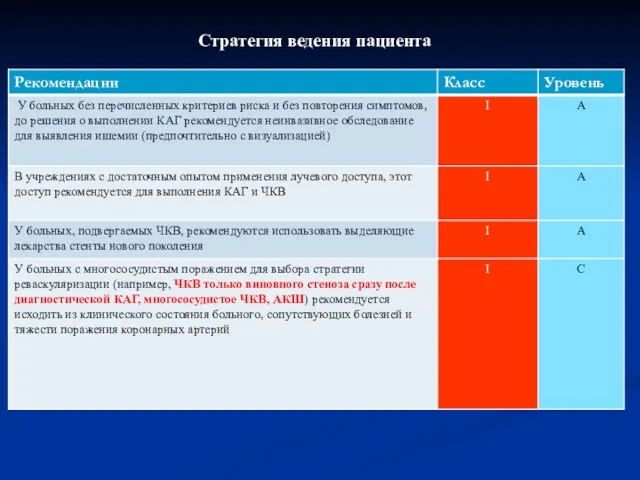
- 69. Стратегия ведения пациента
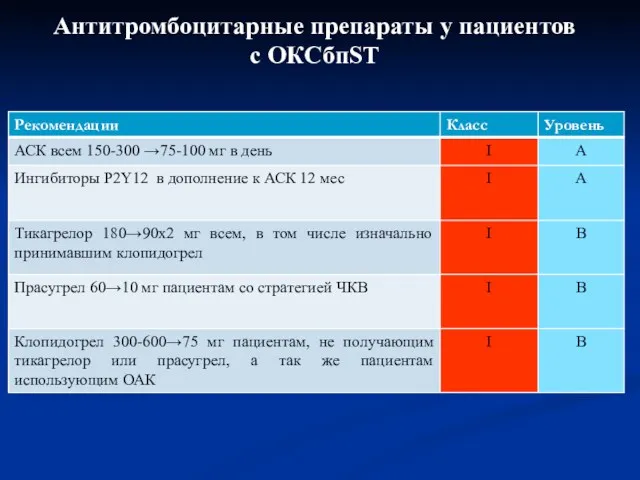
- 70. Антитромбоцитарные препараты у пациентов с ОКСбпST
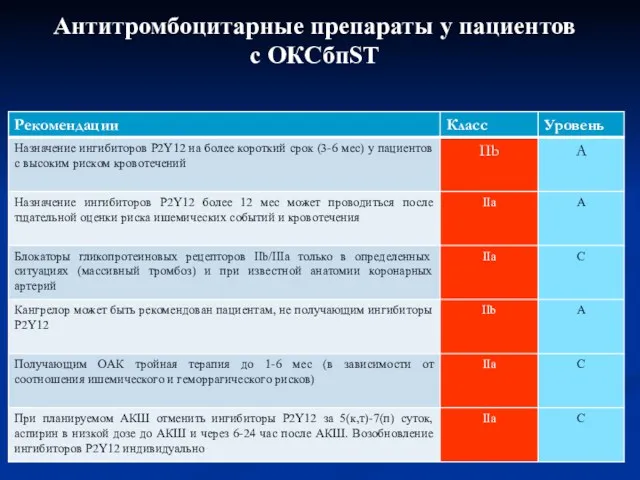
- 71. Антитромбоцитарные препараты у пациентов с ОКСбпST
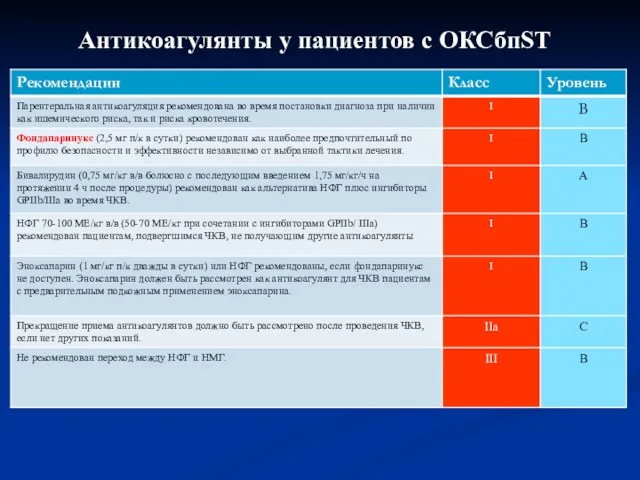
- 72. Антикоагулянты у пациентов с ОКСбпST
- 73. Лечение сердечной недостаточности и кардиогенного шока Классификация СН по Killip: К I — нет клинических признаков
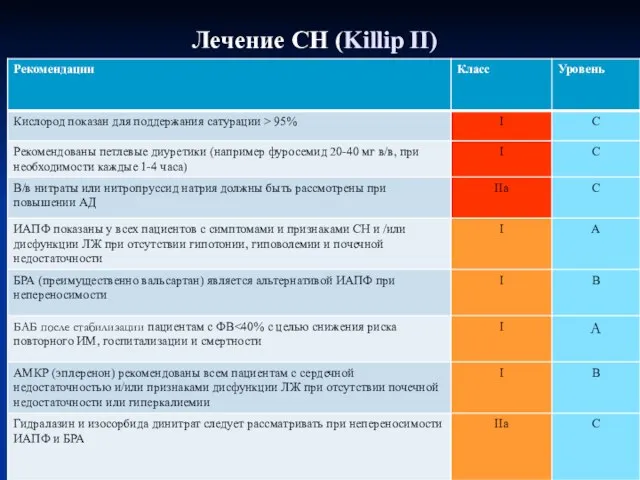
- 74. Лечение СН (Killip II)
- 75. Лечение СН (Killip III)
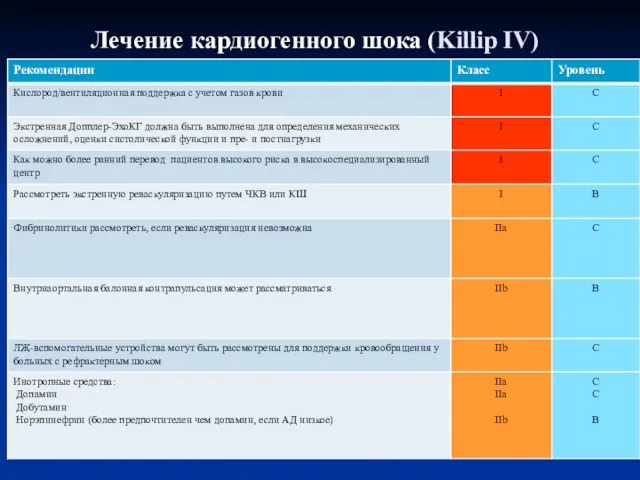
- 76. Лечение кардиогенного шока (Killip IV)
- 77. Лечение сердечной недостаточности и кардиогенного шока В/в инфузия нитроглицерина: начальная скорость 10 мкг/мин; может увеличиваться на
- 78. Лечение сердечной недостаточности и кардиогенного шока Добутамин: малые дозы – 2-10 мкг/кг/мин - умеренно выраженный периферический
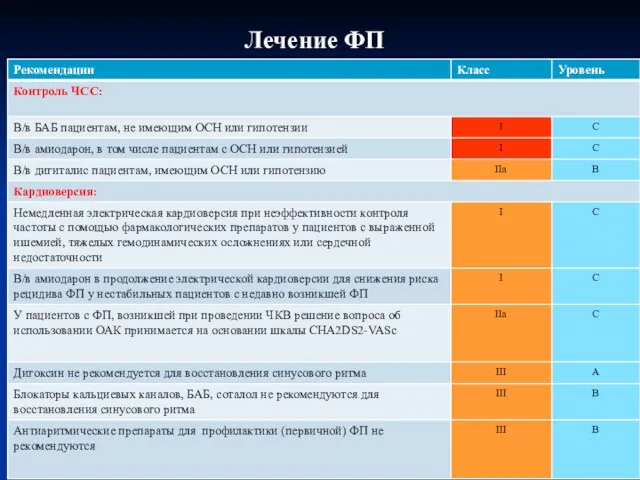
- 79. Лечение ФП
- 81. Лечение желудочковых нарушений ритма
- 82. Лечение синусовой брадикардии, A-V блокады, вызывающих гипотонию или СН
- 84. Скачать презентацию












































 Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру
Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру Тежеу түрлері
Тежеу түрлері ИБС: острый инфаркт миокарда
ИБС: острый инфаркт миокарда Фитотерапия при заболеваниях ЖКТ
Фитотерапия при заболеваниях ЖКТ Заболевания гортани
Заболевания гортани Деструктивные яды
Деструктивные яды Группы крови, резус-фактор
Группы крови, резус-фактор Средства, угнетающие холинергические синапсы
Средства, угнетающие холинергические синапсы Работа главной медицинской сестры по программе производственного контроля
Работа главной медицинской сестры по программе производственного контроля Внематочная Беременность
Внематочная Беременность Օստեոպորոզ
Օստեոպորոզ Невідкладна допомога при окремих патологічних станах у дітей на дошпитальному етапі
Невідкладна допомога при окремих патологічних станах у дітей на дошпитальному етапі Диета №9: лечебное питание при сахарном диабете
Диета №9: лечебное питание при сахарном диабете Виды бега и их влияние на здоровье человека
Виды бега и их влияние на здоровье человека Бүйрек туберкулезі
Бүйрек туберкулезі Оториноларингология. Заболевания глотки
Оториноларингология. Заболевания глотки Магнитно-резонансная томография
Магнитно-резонансная томография Молекулярно-генетические особенности у больных папилломатозом гортани
Молекулярно-генетические особенности у больных папилломатозом гортани Презентация_Жүктілік кезіндегі гипертензивті жағдайлар..pptx
Презентация_Жүктілік кезіндегі гипертензивті жағдайлар..pptx Ситуационные задачи: болезни уха
Ситуационные задачи: болезни уха Вирусы и бактерии
Вирусы и бактерии Хирургия және травматология кафедрасы
Хирургия және травматология кафедрасы The problem of multiple sclerosis
The problem of multiple sclerosis Антенатальная профилактика стоматологических заболеваний у детей
Антенатальная профилактика стоматологических заболеваний у детей Ответы на вопросы итогового тестирования-отбора на V Всероссийскую олимпиаду по оториноларингологии
Ответы на вопросы итогового тестирования-отбора на V Всероссийскую олимпиаду по оториноларингологии Основные принципы применения средств физической реабилитации в педиатрии и акушерско-гинекологической практике
Основные принципы применения средств физической реабилитации в педиатрии и акушерско-гинекологической практике Принципы терапии острых отравлений лекарственными препаратами
Принципы терапии острых отравлений лекарственными препаратами Аддиктивные формы поведения
Аддиктивные формы поведения