Содержание
- 2. Этапы развития медицинской помощи больным с ОИМ (M. Freed, C. Grines, R. Safian, 1997)
- 3. ОКС Временный рабочий диагноз, необходимый для первичной оценки стратификации риска, выбор тактики лечения у больных ИБС.
- 4. Эпидемиология ОКС ОКС БПST ОКС CПST Летальность госпитальная 5% 7 % Летальность через 6 мес. 13%
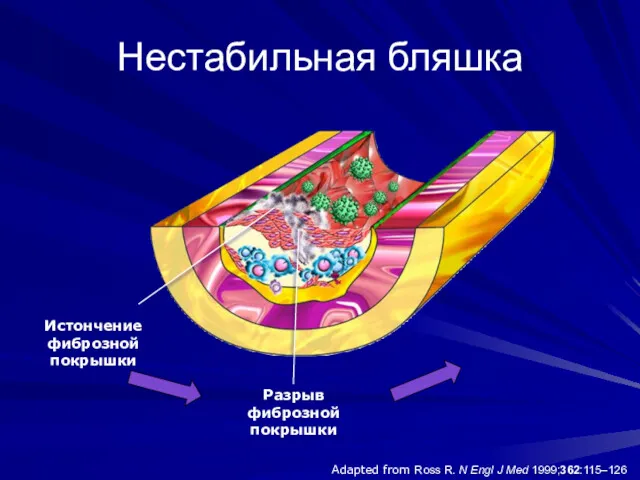
- 5. Adapted from Ross R. N Engl J Med 1999;362:115–126 Нестабильная бляшка Разрыв фиброзной покрышки Истончение фиброзной
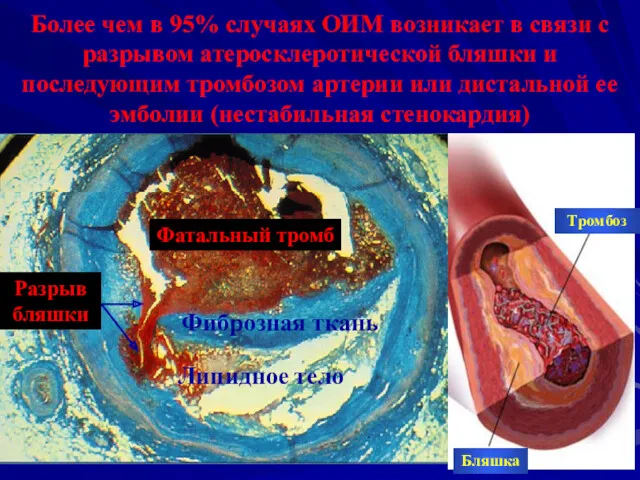
- 6. Более чем в 95% случаях ОИМ возникает в связи с разрывом атеросклеротической бляшки и последующим тромбозом
- 7. ОКС С точки зрения патогенеза и выработки тактики лечения удобно делить ОКС на 2 группы в
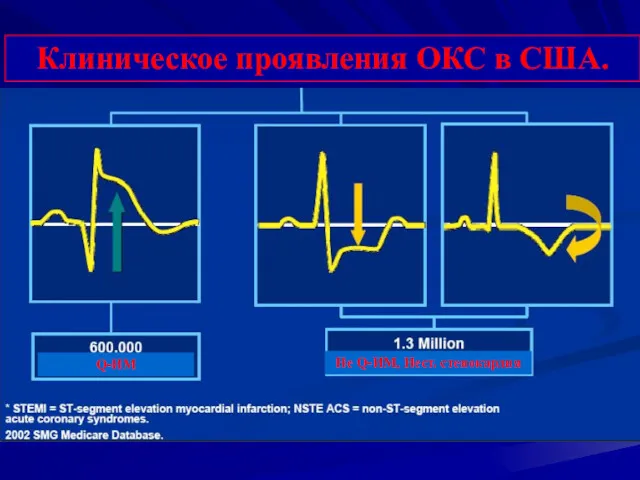
- 8. Клиническое проявления ОКС в США. Q-ИМ Не Q-ИМ, Нест. стенокардия
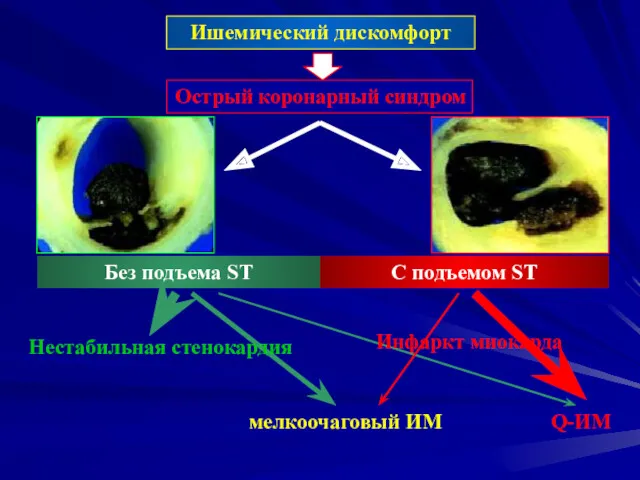
- 9. Ишемический дискомфорт Острый коронарный синдром C подъемом ST Без подъема ST мелкоочаговый ИМ Q-ИМ Нестабильная стенокардия
- 10. Эволюция инфаркта миокарда при окклюзии коронарной артерии Прогресс некроза миокарда по времени от начала окклюзии 4
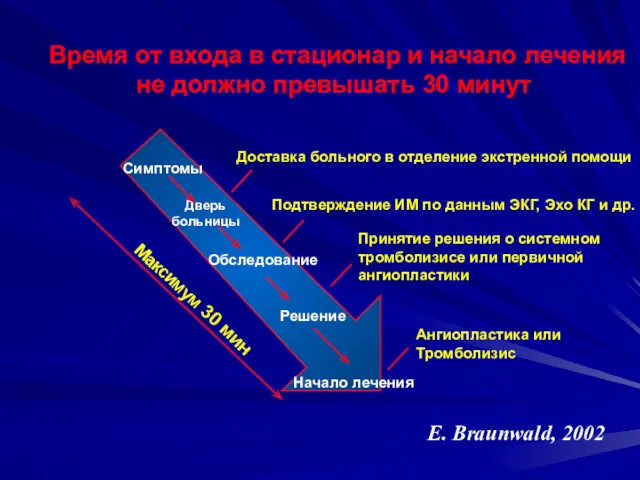
- 11. Время от входа в стационар и начало лечения не должно превышать 30 минут Максимум 30 мин
- 12. Классификация нестабильной стенокардии Впервые возникшая стенокардия (3-4 ф.кл.) Прогрессирующая стенокардия (не Стенокардия покоя (боль > 20
- 13. Классификация НС по Браунвальду По тяжести Класс I Впервые возникшая или прогрессирующая стенокардия Класс II Подострая
- 14. Классификация НС по Браунвальду По причинам возникновения: Класс А – Вторичная НС (развивается в присутствии экстракардиальных
- 15. Первичная оценка риска (Шкала TIMI) Требуется инвазивное вмешательство: Возраст старше 65 лет Более 3-х коронарных факторов
- 16. Дальнейшая оценка риска после госпитализации (Шкала TIMI) Требуется инвазивное вмешательство: Повторные эпизоды ишемии миокарда, либо повторяющаяся
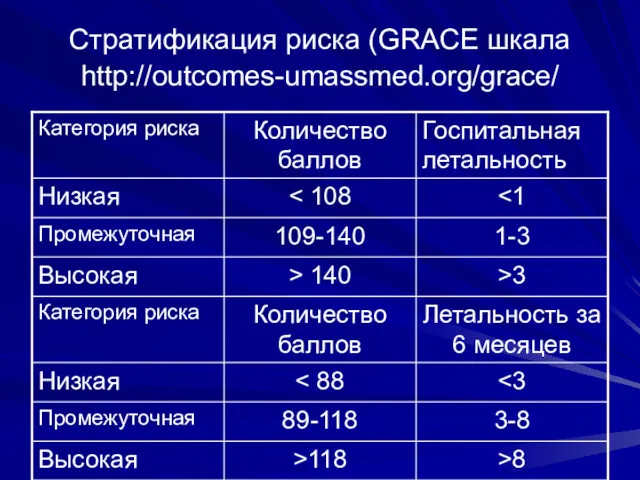
- 17. Стратификация риска (GRACE шкала http://outcomes-umassmed.org/grace/
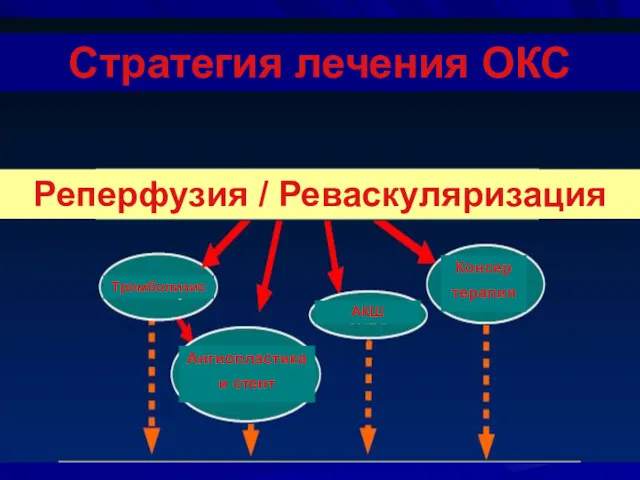
- 18. Стратегия лечения ОКС Реперфузия / Реваскуляризация Тромболизис Ангиопластика и стент АКШ Консер терапия
- 19. Инвазивная стратегия Ургентная Ранняя (меньше 72 часов) Нет/ избирательная
- 20. Ургентная инвазивная стратегия Непрекращающаяся или повторяющаяся стенокардия с изменениями сегмента ST (>2мм) или глубокими отрицательными зубцами
- 21. Показания к ЧКВ при ОКС без подъема сегмента ST Повторный болевой синдром в покое Изменения сегмента
- 22. Методы диагностики Клиническое исследование ЭКГ Биохимические маркеры ЭхоКГ КАГ
- 23. Дифференциальная диагностика Миокардит Перикардит Миоперикардит КМП Клапанные пороки Аневризма аорты Диссекция аорты Коарктация аорты ЦВЗ ТЭЛА
- 24. Дифференциальная диагностика Спазм пищевода Эзофагит Язва ЖКТ Панкреатит Холецистит Цервикальная дископатия Костно- мышечные воспаления и повреждения
- 25. Необходимые процедуры для тактики и оценки прогноза ЭКГ в течение 10 мин от первого контакта (через
- 26. Некоронарные причины для повышения уровня ферментов Миокардты, эндокардиты, перикардиты Гипертонический криз Тахи- и брадиаритмии ТЭЛА, легочная
- 27. Некоронарные причины для повышения уровня ферментов ХСН и ОСН Диссекция аорты Пороки аортального клапана ГКМП Ушиб
- 28. Лечение Антиишемические препараты Антикоагулянты Антиагреганты Коронарная реваскляризация (при промежуточном и высоком риске) Препараты для дальнейшего лечения
- 29. Рекомендации по антиишемическим препаратам Бета-блокаторы рекомендованы всем!!! Пациентам при отсутствии противопоказаний (особенно при наличии АГ и
- 30. Антикоагулянты НФГ НМГ (п/к) Фондапаринкус (п/к) Прямые ингибиторы тромбина (в/в) Антагонисты витамина К
- 31. Рекомендации по антикоагулянтам Антикоагулянты рекомендуются всем пациентам в сочетании с антиагрегантами ( I A) Антикоагулянты выбираются
- 32. Рекомендации по антиагрегантам Аспирин Тиклопидин или клопидогрель Блокаторы IIВ-IIIА рецепторов тромбоцитов
- 33. Рекомендации по антиагрегантам Аспирин в первоначальной дозе160-325 мг (не кишечнорастворимая форма), в дальнейшем 75-100мг IA Для
- 34. Рекомендации по IIB-IIIA ингибиторам рецепторов тромбоцитов У пациентов высокого риска (повышение тропонинов, диабет, изменения на ЭКГ)
- 35. Объединенные рекомендации Аспирин 160-325мг , затем 75-100 – 12мес Плавикс 300-600мг, затем 75 мг – 12мес
- 36. Долговременное лечение Статины всем пациентов в первые 1-4 дня при отсутствии противопоказаний до ЛПНП 2,6 ммоль/л
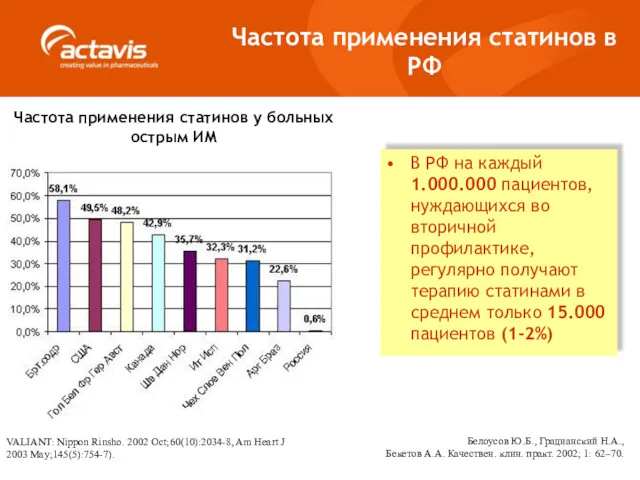
- 37. Частота применения статинов у больных острым ИМ VALIANT: Nippon Rinsho. 2002 Oct;60(10):2034-8, Am Heart J 2003
- 38. снижение уровня ХС ЛПНП на 1 ммоль/л снижает риск коронарных событий в течение 1 года на
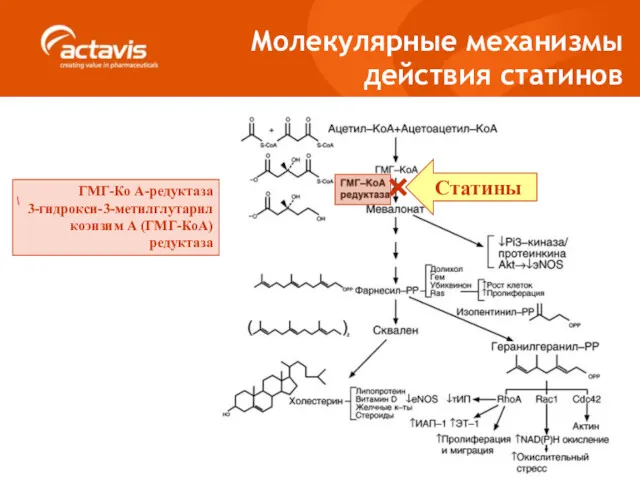
- 39. Молекулярные механизмы действия статинов ГМГ-Ко А-редуктаза 3-гидрокси-3-метилглутарил коэнзим А (ГМГ-КоА) редуктаза Статины
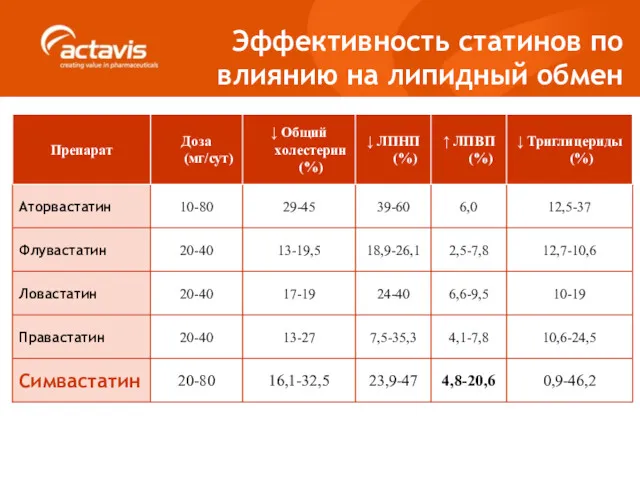
- 40. Эффективность статинов по влиянию на липидный обмен
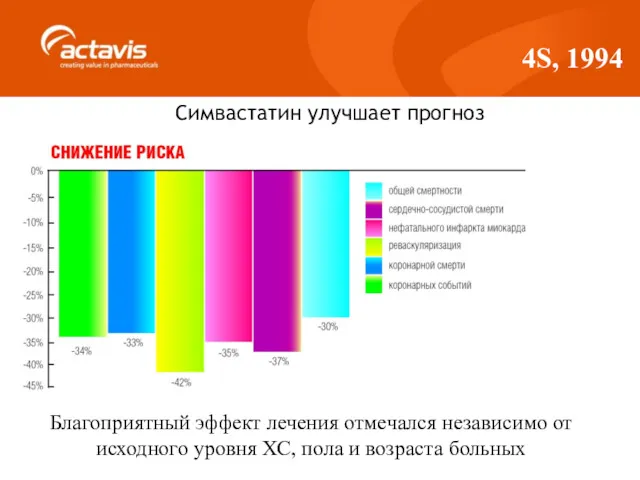
- 41. 4S, 1994 Симвастатин улучшает прогноз Благоприятный эффект лечения отмечался независимо от исходного уровня ХС, пола и
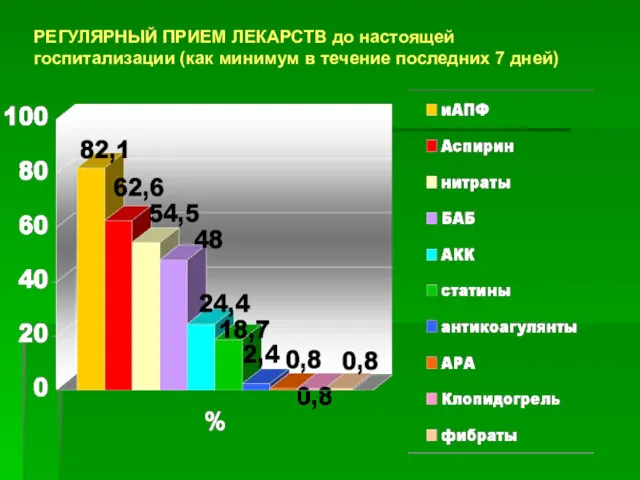
- 42. РЕГУЛЯРНЫЙ ПРИЕМ ЛЕКАРСТВ до настоящей госпитализации (как минимум в течение последних 7 дней)
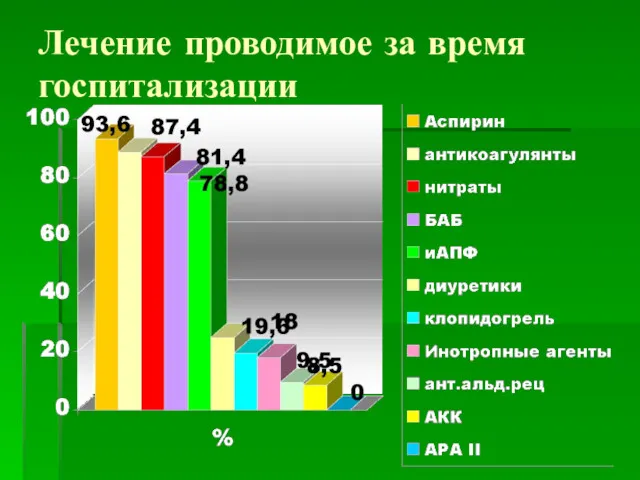
- 43. Лечение проводимое за время госпитализации
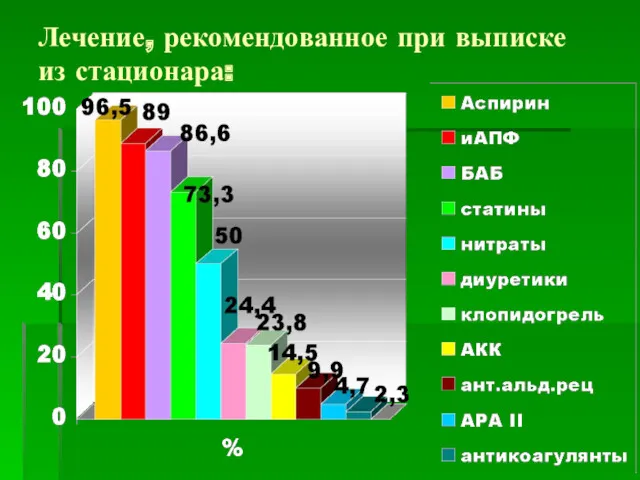
- 44. Лечение, рекомендованное при выписке из стационара:
- 45. Факторы риска кровотечений Возраст Женский пол ХПН Наличие кровотечений в анамнезе Среднее АД (снижение на 20
- 47. Скачать презентацию






























 Ортопедиялық стоматологиядағы менеджмент пен маркетинг негізі
Ортопедиялық стоматологиядағы менеджмент пен маркетинг негізі Гепатит A (Болезнью Боткин)
Гепатит A (Болезнью Боткин) Летняя оздоровительная кампания 2019 года
Летняя оздоровительная кампания 2019 года Патология сосудистой оболочки глаза
Патология сосудистой оболочки глаза Способы оплаты медицинских услуг
Способы оплаты медицинских услуг Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения
Оказание первой помощи при отсутствии сознания, остановке дыхания и кровообращения Маскированная депрессия
Маскированная депрессия Аллергия: диагностика, профилактика, лечение
Аллергия: диагностика, профилактика, лечение Сосудистый шов
Сосудистый шов Личностные особенности медицинской сестры и их влияние на профессиональное общение с пациентом
Личностные особенности медицинской сестры и их влияние на профессиональное общение с пациентом Законодательство России и стран мира в области молекулярных и цитогенетических исследований
Законодательство России и стран мира в области молекулярных и цитогенетических исследований Вред антибиотиков в продуктах питания
Вред антибиотиков в продуктах питания Гастро-эзофагеальді рефлюкстік аурулардың патофизиологиясы
Гастро-эзофагеальді рефлюкстік аурулардың патофизиологиясы Иммуноглобулины
Иммуноглобулины Форменные элементы крови
Форменные элементы крови Патологоанатомическая диагностика болезней сердца у кошек в ветеринарной клинике
Патологоанатомическая диагностика болезней сердца у кошек в ветеринарной клинике ХРОНОФАРМАКОЛОГИЯ
ХРОНОФАРМАКОЛОГИЯ Острая ревматическая лихорадка, ювенильный ревматоидный артрит, диффузные заболевания соединительной ткани
Острая ревматическая лихорадка, ювенильный ревматоидный артрит, диффузные заболевания соединительной ткани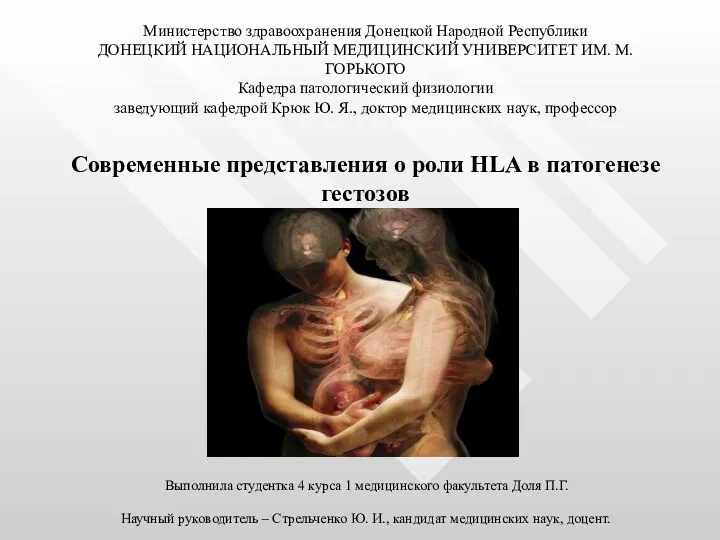 Современные представления о роли HLA в патогенезе гестозов
Современные представления о роли HLA в патогенезе гестозов Ұшық вирусы. Табиғи-ошақтық вирусты инфекциялардың қоздырғыштары
Ұшық вирусы. Табиғи-ошақтық вирусты инфекциялардың қоздырғыштары Молекулярно-биологические и генетические особенности зубчатых новообразований толстой кишки
Молекулярно-биологические и генетические особенности зубчатых новообразований толстой кишки Жизнь без кариеса
Жизнь без кариеса Фармакология
Фармакология :Вильмс ісігі немесе Нефробластома
:Вильмс ісігі немесе Нефробластома Республика Карелия. Санаторий Марциальные воды
Республика Карелия. Санаторий Марциальные воды Тромбоцитопения у беременности
Тромбоцитопения у беременности Өмір сүру ортасындағы қауіпті жағдайлар. (Лекция 7)
Өмір сүру ортасындағы қауіпті жағдайлар. (Лекция 7) Болезни сердечно-сосудистой системы. Артериосклероз. Артериальная гипертензия
Болезни сердечно-сосудистой системы. Артериосклероз. Артериальная гипертензия