Слайд 2

По данным литературы
50% летальности от острого аппендицита приходится на детский возраст
из-за диагностических ошибок
Особенно сложна диагностика острого аппендицита у детей до 3-летнего возраста
В соответствии с приказом МЗ № 160
«О дальнейшем улучшении хирургической помощи детям» обязательна госпитализация детей до 3 лет при наличии неясных болей в животе
Слайд 3

Среди масок
острого аппендицита
на первом месте -
кишечные
инфекции
(40, 3%)
Н. Ющук с соавт., 2000
Слайд 4

Диагностические трудности
при атипичном расположении червееобразного отростка
- 29, 9%
Слайд 5

На фоне острого инфекционного гастроэнтерита и энтероколита
о. аппендицит - 5-10%
С.
Стоногин с соавт, 2009
Слайд 6

У госпитализированных
с диагнозом ОКИ
острый аппендицит диагностируется в 3, 6%
случаев
Слайд 7

Особенно трудна диагностика острого аппендицита при клинически и лабораторно подтвержденной
кишечной инфекции
На фоне роста кишечных инфекций возрастает как гиподиагностика, так и гипердиагностика
Стихание болей и исчезновение локальных симптомов чаще говорит в пользу исключения диагноза острого аппендицита и требует обследования, наблюдения у инфекционистов, а при необходимости повторной консультации хирургов
Слайд 8

Цель исследования
Проанализировать распространенность проявлений «острого живота»
на фоне кишечной инфекции у
детей, госпитализированных в ГУЗ ДКИБ г.Перми, и долю подтвержденных диагнозов острого аппендицита
Слайд 9

Материалы и методы
Анализ историй болезни детей с ОКИ, переведенных в детское
хирургическое отделение
с подозрением на «острый живот»
и прооперированных по поводу острого аппендицита
(сплошная выборка)
Слайд 10
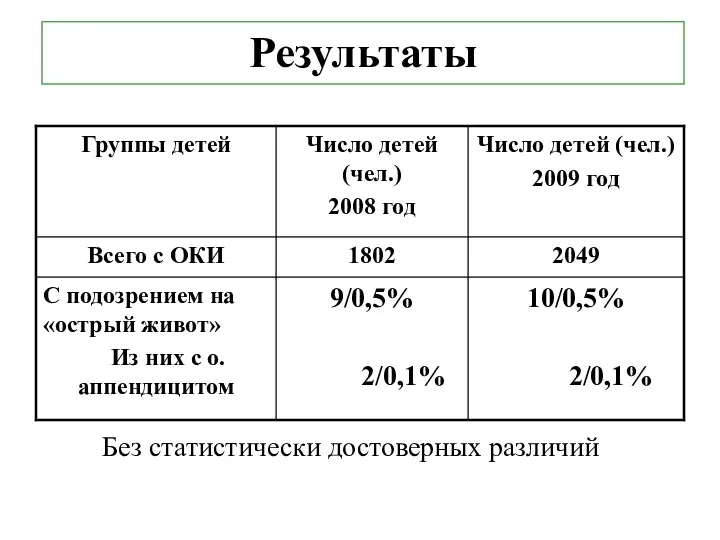
Результаты
Без статистически достоверных различий
Слайд 11
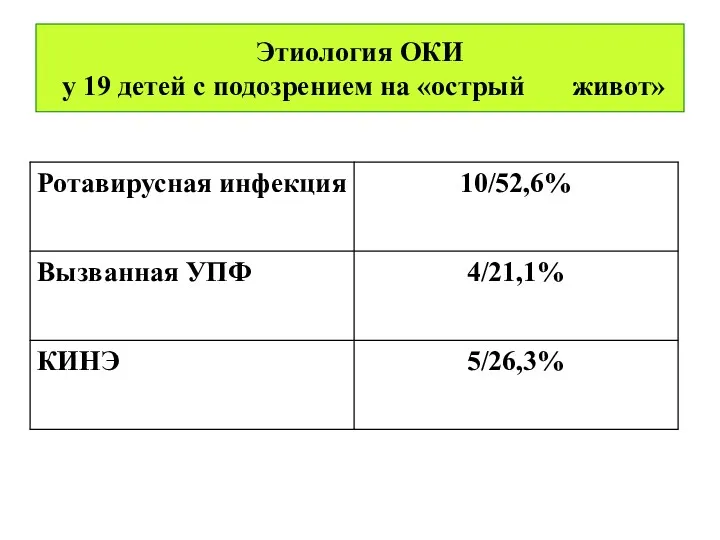
Этиология ОКИ
у 19 детей с подозрением на «острый живот»
Слайд 12

Дети, госпитализированные в ДКИБ,
в 92,4±2,7% случаев имеют клинические проявления синдрома нарушения
противоинфекционной защиты
и в 15,0±3,7% случаев – аллергического синдрома
Т. Щукина, 2005
Слайд 13

Пример 1
Необычная клиническая картина у иммунокомпрометированного подростка на фоне гемоколита неустановленной
этиологии
Слайд 14

Девочка Х.В. 14 лет
Заболела остро 28.11.08 в день выписки из
соматического отделения ДГКБ №15, где лечилась по поводу гастродуоденита
Появились многократная рвота,
жидкий стул со слизью 6 раз в сутки
Температура - 37,7 градусов.
На 7 сутки (5.12.08) доставлена в ДХО,
где диагноз острый аппендицит был исключен
Госпитализирована в ГУЗ ДКИБ
Слайд 15

Болевой синдром нетипичен:
болезненность в правом подреберьи
Увеличение печени до +1,5 см.
В общем анализе крови нейтропения :
1440 клеток в 1 мкл
(нижняя граница нормы 1500 в 1 мкл)
Слайд 16

Преморбидный фон
Рецидивирующий фурункулез
Скарлатина в анамнезе
Слайд 17

Через 3 суток на основании непрекращающихся,
но умеренных болей в животе,
на фоне гемоколита был заподозрен острый аппендицит, по поводу чего была прооперирована
Слайд 18

Пример 2
О. аппендицит при позднем поступлении на фоне этиотропного лечения
ОКИ (фуразолидон)
у иммунокомпрометированного больного с активацией оппортунистической герпесвирусной инфекции
Слайд 19

Мальчик К.Д. 9 лет
Позднее поступление на 5 сутки амбулаторного лечения (фуразолидон)
Диагноз
Клебсиеллезный энтероколит
Острый герпетический стоматит
Вторичная иммунная недостаточность, субкомпенсированная
Слайд 20

Болезненность живота умеренная
В общем анализе крови –
гиперлейкоцитоз
(17 200 клеток
в 1 мкл)
нейтрофильного характера
со сдвигом до миелоцитов,
увеличение СОЭ до 52 мм/ч.
Слайд 21

Прооперирован
на вторые сутки госпитализации по поводу флегмонозного аппендицита
Слайд 22

Заключение
Клиническое и лабораторное подтверждение кишечной инфекции
не должно служить аргументом отказа
от диагноза
«острый аппендицит»
Обязательной является
комплексная оценка состояния
с учетом характера иммунного ответа





















 Основы гипсовой техники. Использование гипса для лечения сломанных костей
Основы гипсовой техники. Использование гипса для лечения сломанных костей Акушерские кровотечения
Акушерские кровотечения Қартаюдың молекулярлыгенетикалық механизмдері
Қартаюдың молекулярлыгенетикалық механизмдері Острый коронарный синдром
Острый коронарный синдром Дифференциальная диагностика язвенного колита и Болезни Крона
Дифференциальная диагностика язвенного колита и Болезни Крона Клеточные популяции иммунной системы
Клеточные популяции иммунной системы Вагітність. Фізіологічні пологи
Вагітність. Фізіологічні пологи Pharmaceutical industry in Kazakhstan. Pharmacy services
Pharmaceutical industry in Kazakhstan. Pharmacy services Профилактика ОРВИ и гриппа
Профилактика ОРВИ и гриппа Актуальные вопросы организации медицинской помощи населению при отказе от потребления табака
Актуальные вопросы организации медицинской помощи населению при отказе от потребления табака Дыхательная недостаточнось
Дыхательная недостаточнось Методы диагностики гельминтов
Методы диагностики гельминтов Коклюш у детей раннего возраста
Коклюш у детей раннего возраста Нерациональное питание и его влияние на развитие различной патологии в детском возрасте
Нерациональное питание и его влияние на развитие различной патологии в детском возрасте Хронический ларингит
Хронический ларингит Общие понятия об иммунитете
Общие понятия об иммунитете Стоматологическое материаловедение. Классификация материалов, применяющихся в ортопедической стоматологии
Стоматологическое материаловедение. Классификация материалов, применяющихся в ортопедической стоматологии Иммунитет
Иммунитет Эректильді дисфункция
Эректильді дисфункция Гемобластозы. Лейкоз крупного рогатого скота
Гемобластозы. Лейкоз крупного рогатого скота Экстракорпоральная гемокоррекция печеночной недостаточности
Экстракорпоральная гемокоррекция печеночной недостаточности Введение в клиническую гемостазиологию
Введение в клиническую гемостазиологию Организация кабинета медицинского массажа. (Тема 1.1)
Организация кабинета медицинского массажа. (Тема 1.1) Курение во время беременности как фактор риска неблагоприятных акушерских и неонатальных исходов
Курение во время беременности как фактор риска неблагоприятных акушерских и неонатальных исходов Головная боль – любое неприятное ощущение в области от бровей до затылка
Головная боль – любое неприятное ощущение в области от бровей до затылка Проблемы организации догоспитальной медицинской помощи больным с острым коронарным синдромом (ОКС)
Проблемы организации догоспитальной медицинской помощи больным с острым коронарным синдромом (ОКС) Здоров’я людини і навколишне середовище
Здоров’я людини і навколишне середовище История, предмет и задачи гигиены и экологии человека
История, предмет и задачи гигиены и экологии человека