Слайд 2

В настоящее время ранения сердца не являются неизбежно летальными, однако в
прежние времена так не считали.
Известный хирург Т. Бильрот писал: «Хирург, который попытался бы сделать операцию на сердце, потерял бы всякое уважение своих коллег...».
Слайд 3

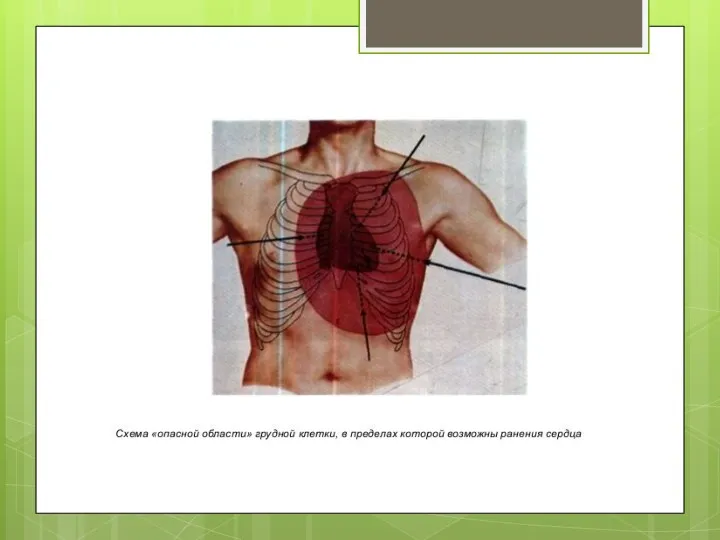
При ранениях сердца наиболее часто повреждается левый желудочек, далее - правый
желудочек, еще реже - предсердия.
Наиболее редко отмечены торакоабдоминальные ранения.
При ранениях сердца могут повреждаться все его структуры: венечные сосуды, проводящие пути, клапаны, перегородки сердца и другие образования.
Слайд 4
Слайд 5

Ранение сердца является абсолютным показанием к экстренной операции при наличии условий
и квалификации врача!!!
При абсолютной невозможности произвести операцию допустимы пункции перикарда для декомпрессии сердца с дренированием плевральной полости (при необходимости) и реинфузией крови.
При позднем поступлении пострадавшего с подозрением на ранение сердца, гемоперикард и тампонаду в специализированное лечебное учреждение (2 – 3 дня после ранения), также применимо консервативное лечение пункциями или перикардиоцентезом.
Слайд 6

Основным лечебным-диагностическим методом при тампонаде сердца остается пункция перикарда.
Способ Ларрея
– при положении пациента полусидя, под местным обезболиванием вколите иглу в угол между левым краем мечевидного отростка и общей хрящевой частью VII-X ребер, предпосылая анестетик, введите иглу на глубину 1,5 – 2 см, затем конец иглы направьте вверх параллельно грудине на глубину 3 – 4 см, при этом ощутите прокол перикарда. Игла оказывается в передненижнем синусе перикарда, в котором обычно скапливается эксудат, кровь и др.
Слайд 7
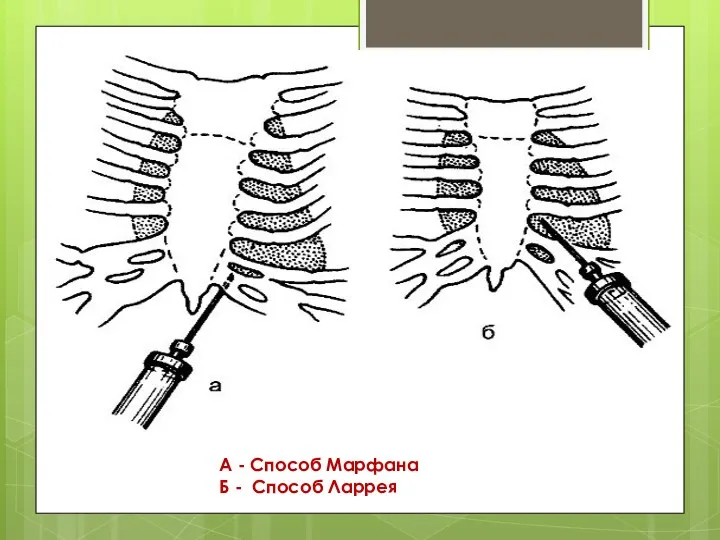
А - Способ Марфана
Б - Способ Ларрея
Слайд 8

Способ Марфана – при положении полусидя, под местным обезболиванием вколите
иглу под мечевидным отростком строго по средней линии, в зависимости от телосложения введите иглу на глубину 5 – 6 см у худощавых и 10 – 12 см у тучных.
Способ Пирогова-Делорма. Вкол иглы у самого края грудины слева на уровне IV – V межреберья на глубину 2 – 4 см. Модификация А.Р.Войнич- Сяноженцкого – вкол иглы справа от грудины.
Способ Куршмана. Делают прокол в пятом межреберном промежутке, отступя на 4—6 см от края грудины. Иглу продвигают косо внутрь, почти параллельно внутренней поверхности грудной клетки.
Слайд 9
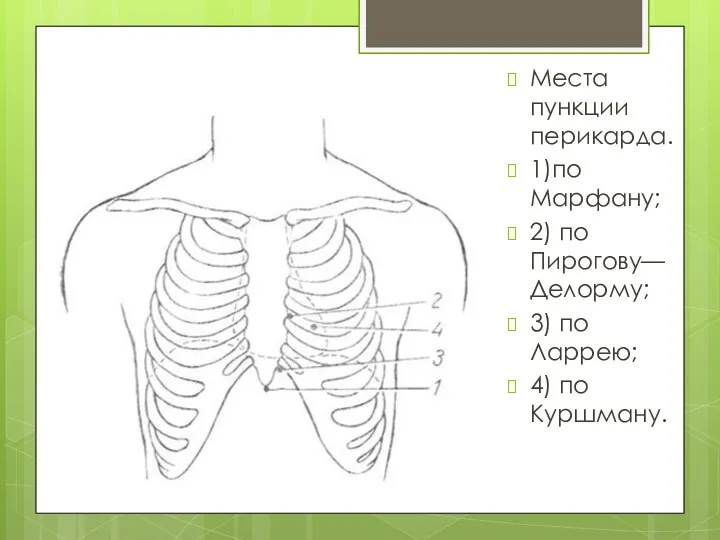
Места пункции перикарда.
1)по Марфану;
2) по Пирогову—Делорму;
3) по Ларрею;
4) по Куршману.
Слайд 10

Обезболивание: общее с интубацией трахеи и ИВЛ, желательно с мониторингом АД,
ЦВД, ЭКГ и сатурации кислорода.
Обязательно предусмотреть систему для реинфузии и аппарат для дефибрилляции сердца. Очень важна согласованная работа хирурга и анестезиолога, применение адреномиметиков должно быть ограничено (угроза фибрилляции желудочков).
При ушивании раны сердца не желательна тахикардия и артериальная гипо- или гипертония (угроза прорезывания швов), коррекцию АД проводите инфузионной терапией (после ликвидации тампонады), кортикостероидами, лидокаином.
Весьма желательна адекватная гемотрансфузия и коррекция кислотно-щелочного и электролитного состояния (избегать ацидоза и гипокалиемии).
Слайд 11

Техника операции:
Выполните передне-боковую торакотомию в IV-V межреберье.
При необходимости пересеките
хрящи двух соседних ребер и перевяжите ВГА. Перикард вскройте продольным разрезом на 10 мм кпереди от диафрагмального нерва, если экспозиция недостаточна, возможен крестообразный разрез перикарда без пересечения диафрагмального нерва.
Аспирируйте и реинфузируйте жидкую кровь, удалите сгустки.
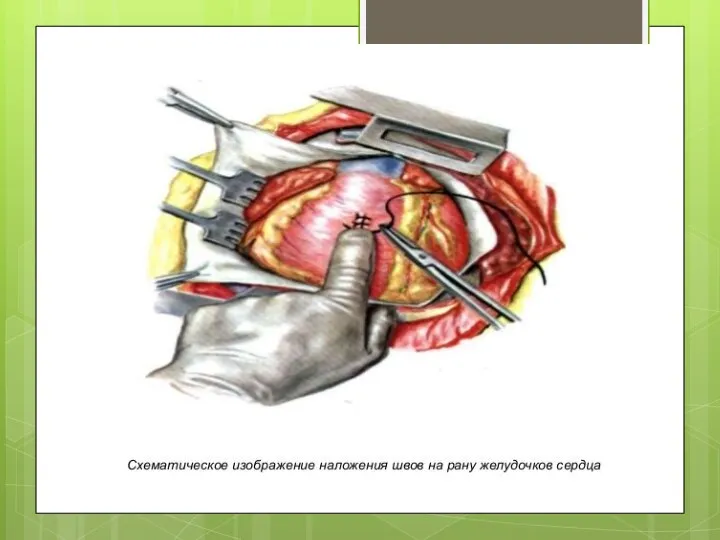
Для временной остановки кровотечения из раны желудочков примените прием Лиллехая – четыре пальца левой руки подведите под сердце, а первым пальцем левой руки бережно и аккуратно прижмите рану сердца, правая рука свободна для наложения шва.
Слайд 12

Слайд 13

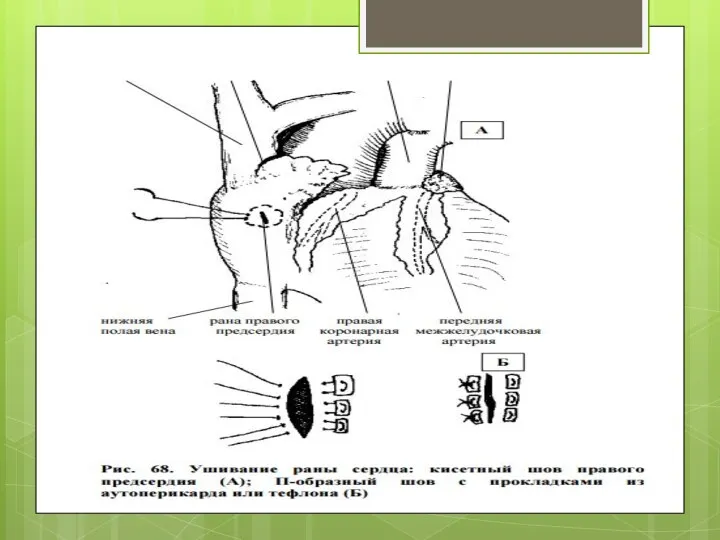
Рану сердца ушейте атравматической иглой и нерассасывающейся нитью (пролен 2/0 –
3/0).
Вколы и выколы производите на расстоянии 7 – 10 мм от края раны.
Вкол иглы для ушивания ран желудочков возможен на всю глубину.
Возможно применение:
непрерывного шва – для небольших ран желудочков,
П-образного с прокладками из аутоперикарда или тефлона для всех ран желудочков (наиболее предпочтительный шов),
кисетного – для ран предсердий (при боковом отжатии зажимом Сатинского).
Обязательно произведите ревизию задней стенки сердца!!!
Слайд 14

После наложения швов на рану сердца необходимо убедиться в отсутствии других
ран и тщательно очистить полость перикарда от крови и сгустков. Чтобы избежать опасности тампонады сердца при повторных кровотечениях, перикард ушивают редкими кетгутовыми узловыми швами.
Слайд 15
Слайд 16

Задняя поверхность сердца, также как область синусного узла (водитель ритма первого
порядка, расположен в борозде между верхней полой веной и правым предсердием), область коронарного синуса – рефлексогенные зоны, все манипуляции необходимо производить крайне бережно.
Слайд 17

Рану перикарда ушейте редкими швами (во-первых, для дренирования перикардиального экссудата в
плевральную полость, во-вторых, для того, чтобы избежать вывиха сердца).
Выполните ревизию легких и грудной стенки.
Послойно ушейте рану с оставлением толстого “активного” дренажа в плевральной полости.
Дренаж удалите через 1 – 2 суток (при нормальных рентгенограммах грудной клетки и минимальном выделении экссудата по дренажу).
Слайд 18
Слайд 19

Осложненные ранения сердца.
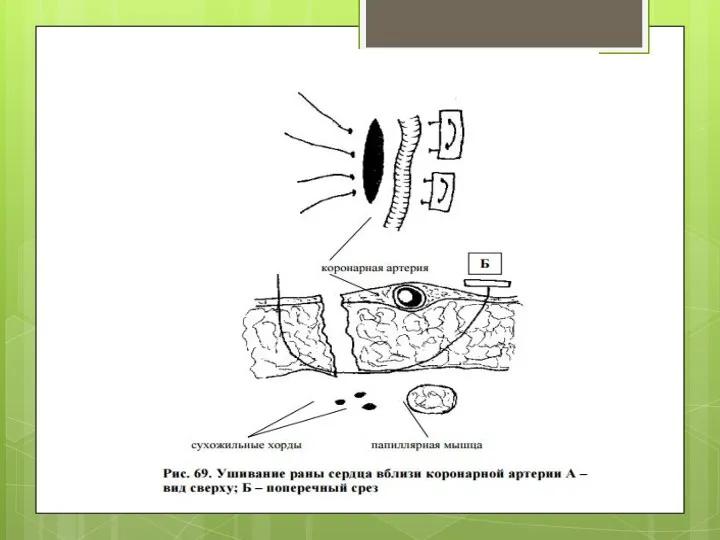
Раны вблизи коронарных артерий требуют особой тщательности наложения П-образных
швов.
При ранении коронарной артерии наложить сосудистый шов в общехирургической операционной не представляется возможным, но, так как пациент с поврежденной (как правило полный перерыв) артерией не погиб сразу “просеянный и пощаженный судьбой материал”, можно надеяться, что перевязка этой коронарной артерии не будет фатальной.
Но вначале пытайтесь пальцевым прижатием остановить кровотечение и наблюдайте за изменениями на ЭКГ, если не возникла фибрилляция желудочков и не появились монофазные изменения или другие признаки ишемии миокарда, выполните перевязку артерии.
Вполне вероятно, что пациенту в дальнейшем потребуется аорто-коронарное шунтирование, но вынужденная перевязка артерии - это единственный способ спасти жизнь раненому.
Слайд 20
Слайд 21

Повреждение внутрисердечных структур (клапанного аппарата, перегородок) также невозможно устранить в общехирургическом
отделении.
Если пациент успешно перенес ушивание раны стенки сердца, необходимо сделать все, чтобы срочно доставить его в кардиохирургический центр, так как, если посттравматический порок гемодинамически значим, возможно быстрое нарастание сердечной недостаточности.
Слайд 22

Завязывание швов на ране работающего сердца чрезвычайно важный момент. Прорезывание швов
грозит увеличением раны и существенно осложняет ход операции. Желательно, чтобы однорядный шов обеспечил адекватный гемостаз и прочность.
• “Уходить” из плевральной полости можно только после подъема артериального давления, чтобы избежать повторных кровотечений – “входить быстро, уходить медленно”.
Слайд 23

Угроза образования тромбов на нитях в просвете желудочков сильно преувеличена, необходимо
избежать попадания в шов внутрисердечных структур – папиллярных мышц и сухожильных хорд, так как это может привести к ятрогенной недостаточности клапана (митрального).
Слайд 24

Слайд 25

Послеоперационное ведение включает адекватное обезболивание, восполнение кровопотери, восстановление гемодинамики, антибиотикотерапию, ЛФК,
перевязки.
При появлении признаков послеоперационной тампонады или плеврита осуществляют пункцию этих серозных полостей.
Критериями показаний к активизации больных являются размеры и локализация раны, отсутствие ЭКГ-признаков ишемии и нарушений ритма, а также данные гемодинамики.
Обычно сроки, когда больным разрешают вставать составляют 8-25 сут. после операции.
Период реабилитации больных во многом идентичен таковому при инфаркте миокарда.
Слайд 26

Прогноз
Повреждение только одной камеры сердца, колотые раны, отсутствие значительных дефектов внутрисердечных
структур, стабильная гемодинамика при поступлении или ее быстрая стабилизация в результате реанимационных мероприятий, позволяющая перевести больного в операционную для торакотомии, статистически значимо повышают выживаемость больных.

























 Влияние геомагнитного поля на состояние сердечно-сосудистой системы человека в условиях космического полета
Влияние геомагнитного поля на состояние сердечно-сосудистой системы человека в условиях космического полета Кишечные инфекции
Кишечные инфекции Посттравматическое стрессовое расстройство
Посттравматическое стрессовое расстройство Диета при сердечно-сосудистых заболеваниях
Диета при сердечно-сосудистых заболеваниях Современный взгляд на проблему лечения инфекции нижних мочевыводящих путей
Современный взгляд на проблему лечения инфекции нижних мочевыводящих путей Дәрігер-мейірбике-науқас қарым-қатынасы
Дәрігер-мейірбике-науқас қарым-қатынасы Профессиональные заболевания медицинских работников
Профессиональные заболевания медицинских работников История развития Сестринского дела
История развития Сестринского дела Хроническая венозная недостаточность
Хроническая венозная недостаточность Сестринский уход при анемиях
Сестринский уход при анемиях Хирургиялық ақпараттар,компьютерлік технология және телемедицина
Хирургиялық ақпараттар,компьютерлік технология және телемедицина Мышцы верхних и нижних конечностей человека
Мышцы верхних и нижних конечностей человека Реанимация новорожденных
Реанимация новорожденных СУ при различных заболеваниях и состояниях. Клиническая фармакология
СУ при различных заболеваниях и состояниях. Клиническая фармакология Дәрілік заттар жарнамаcының дұрыс емеc жүргізілу белгілері
Дәрілік заттар жарнамаcының дұрыс емеc жүргізілу белгілері Сушка ЛРС
Сушка ЛРС Еңбек гигиенасындағы зертханалық зерттеулердің техникасы
Еңбек гигиенасындағы зертханалық зерттеулердің техникасы Тағамдық қауіпсіздік және оның бағалау критерийлері
Тағамдық қауіпсіздік және оның бағалау критерийлері Процессный анализ в деятельности врача. Обеспечение безопасности пациентов
Процессный анализ в деятельности врача. Обеспечение безопасности пациентов Секвенирование ДНК по Сэнгеру. Курс 3 ЦИОП Медицина будущего
Секвенирование ДНК по Сэнгеру. Курс 3 ЦИОП Медицина будущего Ингаляционная анестезия и мониторинг низкого потока
Ингаляционная анестезия и мониторинг низкого потока Язвенная болезнь желудка и двенадцатиперстной кишки
Язвенная болезнь желудка и двенадцатиперстной кишки Современные подходы к антибактериальной терапии при сесписе
Современные подходы к антибактериальной терапии при сесписе ВКР: Роль медицинской сестры в проведении реабилитационных мероприятий при заболеваниях органов дыхания у детей
ВКР: Роль медицинской сестры в проведении реабилитационных мероприятий при заболеваниях органов дыхания у детей Психотропные средства
Психотропные средства Общая фармакология. Фармакокинетика
Общая фармакология. Фармакокинетика Правила проведения коррекции частичного съемного протеза. Фазы адаптации к съемным протезам
Правила проведения коррекции частичного съемного протеза. Фазы адаптации к съемным протезам Валидация очистки оборудования. Отчет о валидации очистки оборудования
Валидация очистки оборудования. Отчет о валидации очистки оборудования