Содержание
- 2. «ГЛОБАЛЬНЫЙ УЩЕРБ ОТ СЕПСИСА» в год заболевают в год умирают выжившие имеют длительные осложнения в год
- 3. 2 анатомия центральных вен SURVIVING SEPSIS CAMPAIGN осложнения 2001 Барселона – декларация 2004 SSC Guideline 1
- 4. ДЕФИНИЦИИ Сепсис – жизнеугрожающая органная дисфункция, вызванная дисрегуляторным ответом организма на инфекцию. Септический шок – вариант
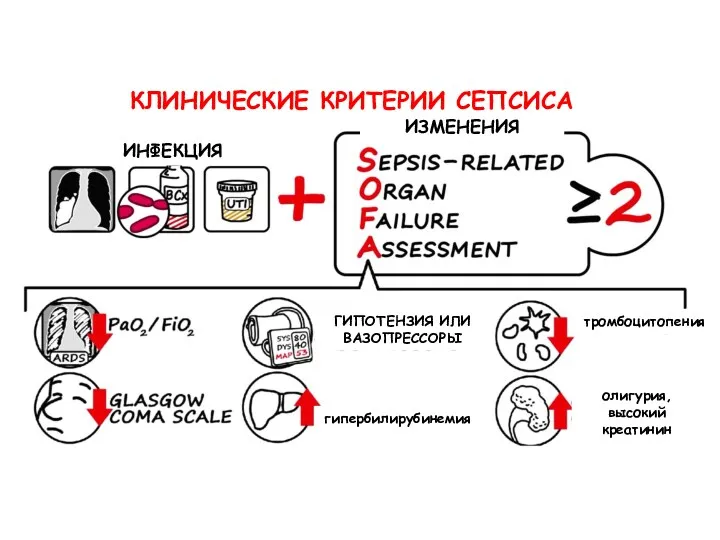
- 5. КЛИНИЧЕСКИЕ КРИТЕРИИ СЕПСИСА ИНФЕКЦИЯ ИЗМЕНЕНИЯ тромбоцитопения гипербилирубинемия олигурия, высокий креатинин ГИПОТЕНЗИЯ ИЛИ ВАЗОПРЕССОРЫ
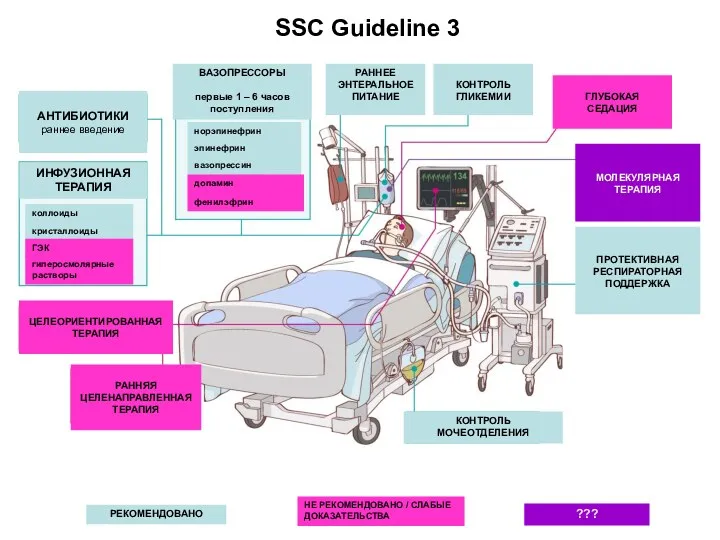
- 6. АНТИБИОТИКИ раннее введение ИНФУЗИОННАЯ ТЕРАПИЯ РАННЕЕ ЭНТЕРАЛЬНОЕ ПИТАНИЕ КОНТРОЛЬ ГЛИКЕМИИ КОНТРОЛЬ МОЧЕОТДЕЛЕНИЯ ГЛУБОКАЯ СЕДАЦИЯ ПРОТЕКТИВНАЯ РЕСПИРАТОРНАЯ
- 7. ПРИНЦИПЫ ТЕРАПИИ СЕПСИСА устранение очага инфекции коррекция нарушений органов и систем адекватная антимикробная терапия
- 8. АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ диагностика инфекции эмпирическая антибактериальная терапия целенаправленная антибактериальная терапия прекращение антибактериальной терапии
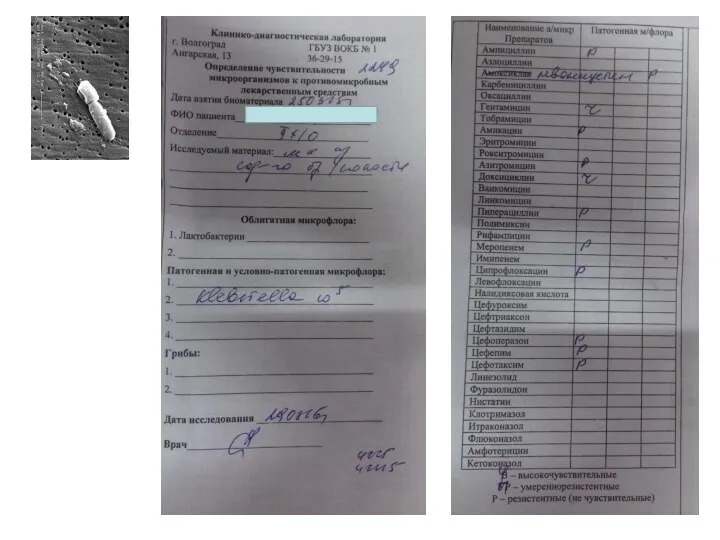
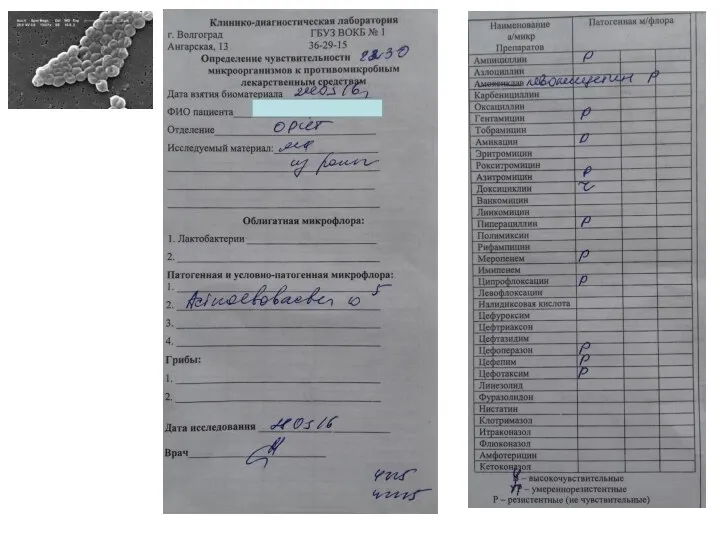
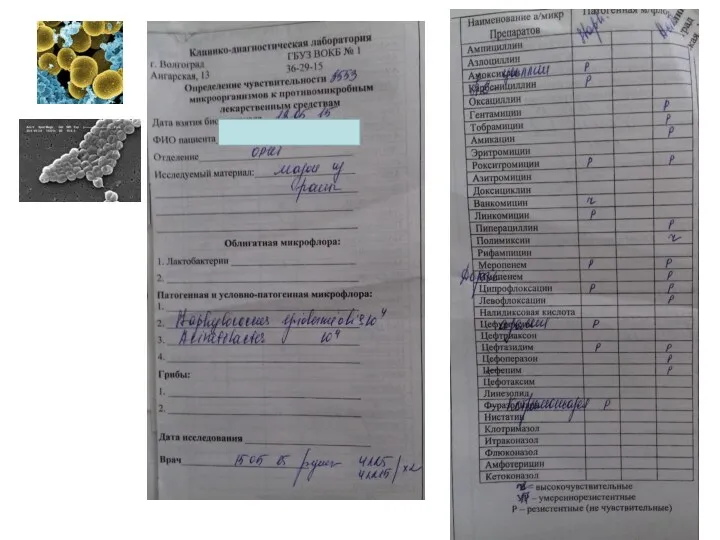
- 9. ДИАГНОСТИКА ИНФЕКЦИИ «Микробиологические культуры (включая кровь) должны быть исследованы, до начала антибактериальной терапии у пациентов с
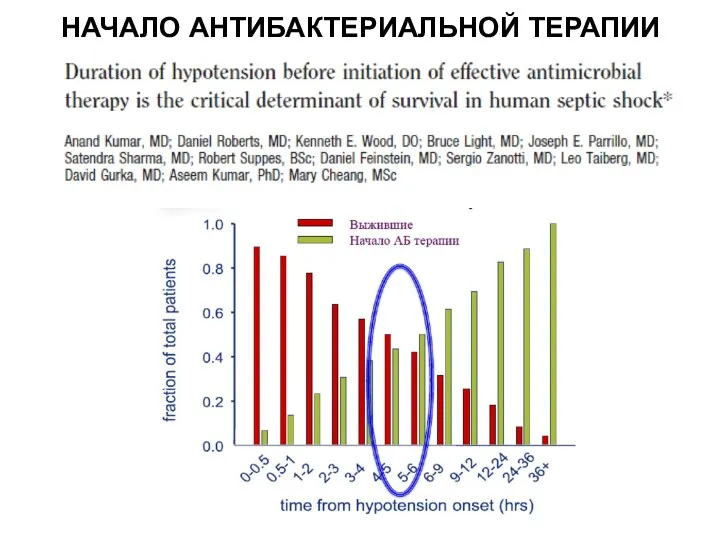
- 10. НАЧАЛО АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ
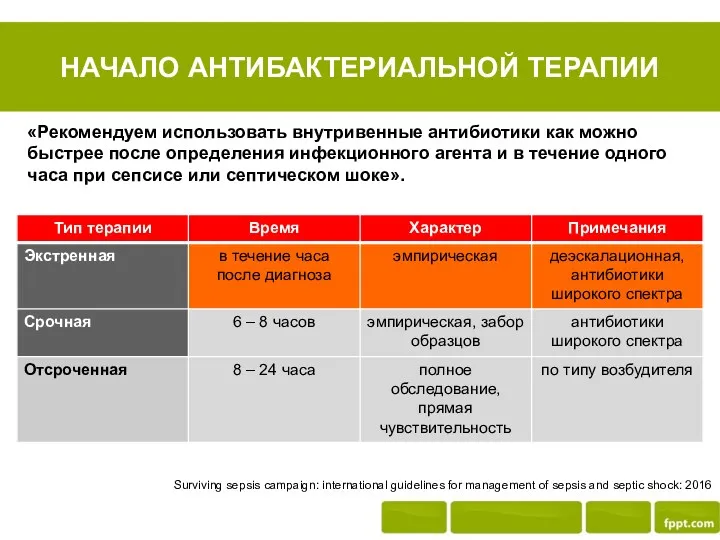
- 11. НАЧАЛО АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ Surviving sepsis campaign: international guidelines for management of sepsis and septic shock: 2016
- 12. ЭМПИРИЧЕСКАЯ АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ «Рекомендуем эмпирическую терапию антибактериальными препаратами широкого спектра действия, с одним или несколькими антибиотиками
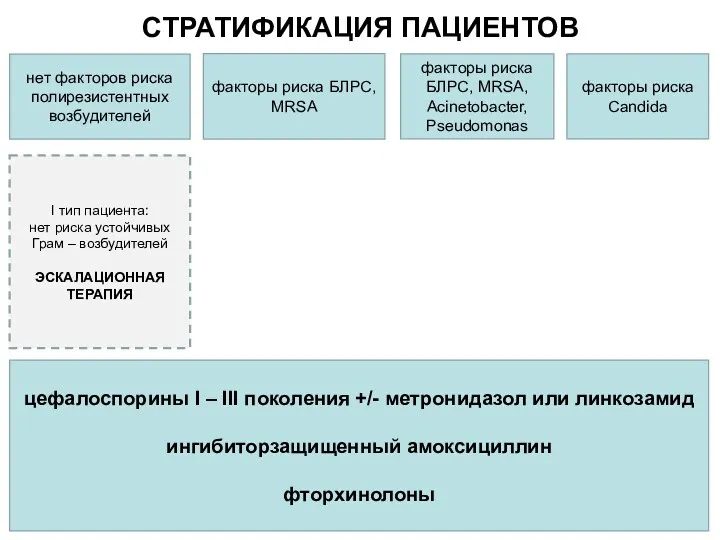
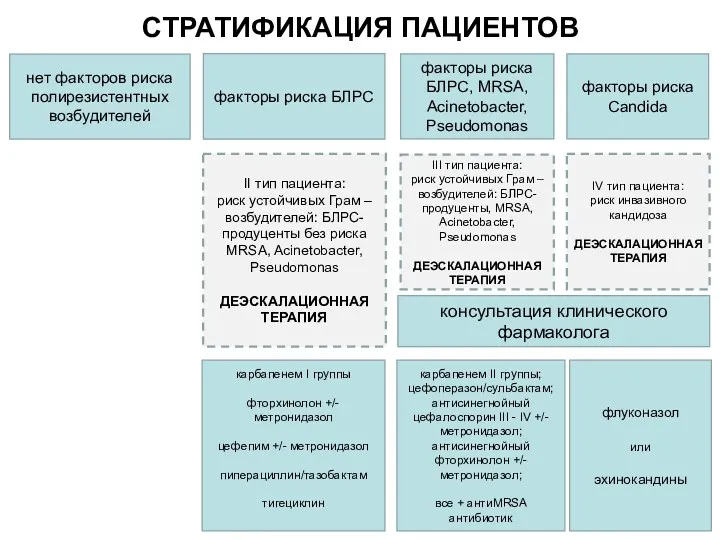
- 13. 3 СТРАТИФИКАЦИЯ ПАЦИЕНТОВ нет факторов риска полирезистентных возбудителей факторы риска БЛРС, MRSA факторы риска БЛРС, MRSA,
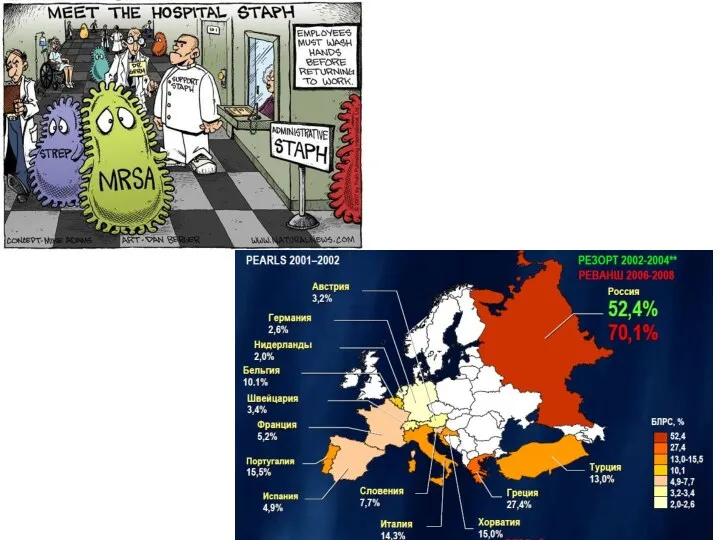
- 14. ПРОБЛЕМЫ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ глобальное нарастание уровня резистентной флоры появление карбапенем-резистентных штаммов появление MDR-штаммов во внешней среде
- 15. ПРОБЛЕМНАЯ ИНФЕКЦИЯ Концепция «No Escape»: E – Enteroccus faeceum S – Staphylococcus aureus K – Klebsiella
- 21. ОБЩИЕ ФАКТОРЫ РИСКА 1. Неадекватный инфекционный контроль: объем работы персонала контаминация оборудования 2. Инвазивные манипуляции: эндотрахеальная
- 24. ФАКТОРЫ РИСКА БЛРС длительная антибактериальная терапия, особенно цефалоспоринами нахождение в ОРИТ инфекции у иммунокомпрометированных пациентов инфекции
- 25. ФАКТОРЫ РИСКА MRSA пожилой возраст (> 65 лет) и сопутствующая патология АБТ в анамнезе (в предшествующие
- 26. ФАКТОРЫ РИСКА PSEUDOMONAS L.RU.MA.GM.08.2016.0942 интубация трахеи более 4 суток бронхоэктатическая болезнь ХОБЛ нейтропения длительный прием глюкокортикоидов
- 27. ФАКТОРЫ РИСКА ИНВАЗИВНЫХ КАНДИДОЗОВ L.RU.MA.GM.08.2016.0942 длительное (≥ 5 дней) пребывание в ОРИТ применение антибиотиков широкого спектра
- 28. 3 СТРАТИФИКАЦИЯ ПАЦИЕНТОВ нет факторов риска полирезистентных возбудителей факторы риска БЛРС факторы риска БЛРС, MRSA, Acinetobacter,
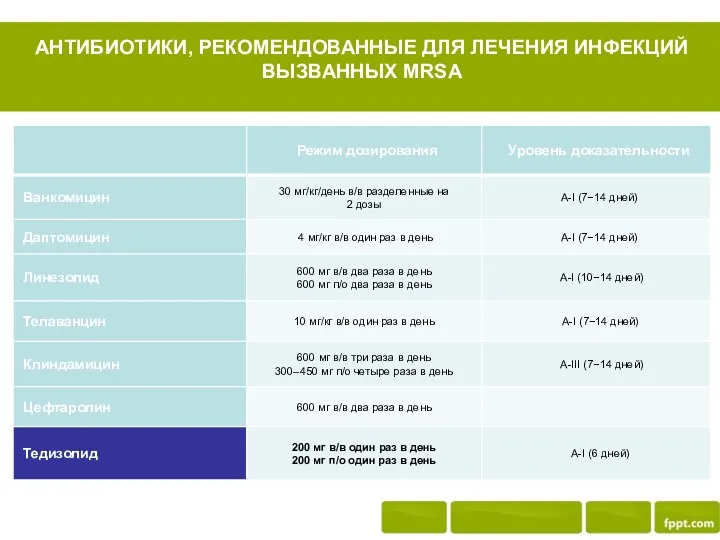
- 29. АНТИБИОТИКИ, РЕКОМЕНДОВАННЫЕ ДЛЯ ЛЕЧЕНИЯ ИНФЕКЦИЙ ВЫЗВАННЫХ МRSA
- 30. ВАНКОМИЦИН И ЛИНЕЗОЛИД – НАИБОЛЕЕ ЧАСТО ПРИМЕНЯЕМЫЕ АНТИБИОТИКИ, С АКТИВНОСТЬЮ В ОТНОШЕНИИ MRSA
- 31. ПРОБЛЕМЫ ВАНКОМИЦИНА медленный бактерицидный эффект длительное время эрадикации MRSA появление резистентных штаммов «ползучая» МПК недостаточно высокая
- 32. ЛИНЕЗОЛИД бактериостатик высокая концентрация в легких препарат выбора для лечения внебольничной MRSA-пневмонии есть в виде пероральных
- 33. ТИДЕЗОЛИД (СИВЕКСТРО) потенциал развития резистентности в 16 раз ниже, чем к линезолиду более высокая активность в
- 34. ЦЕФТАРОЛИН цефалоспорин V поколения единственный бета-лактам с анти-MRSA активностью не обладает синегнойной активностью!!! требует коррекции дозы
- 35. новый класс препаратов – липогликопептид два механизма действия бактерицидный имеет сродство к биопленкам требует коррекции дозы
- 36. ДАПТОМИЦИН новый класс препаратов бактерицидный уникальный механизм действия низкий риск резистентности активен в отношении (MRSA, MRSE,
- 37. КОМБИНИРОВАННАЯ ТЕРАПИЯ ПРОДУЦЕНТОВ КАРБАПЕНЕМАЗ L.RU.MA.GM.08.2016.0942 колистин + тигециклин цефтазидим/авибактам тигециклин + фосфомицин колистин + фосфомицин карбапенем
- 38. ТИГЕЦИКЛИН спектр активности: БЛРС-продуценты, MRSA, VRE, Acinetobacter baumani, Stenotrophomonas maltophilia самые высокие концентрации в билиарной системе
- 39. ЦЕФТАЗИДИМ / АВИБАКТАМ спектр активности: БЛРС-продуценты, карбапенемR, Pseudomonas (включая цефтазидим-резистентные штаммы), все энтеробактерии препарат выбора в
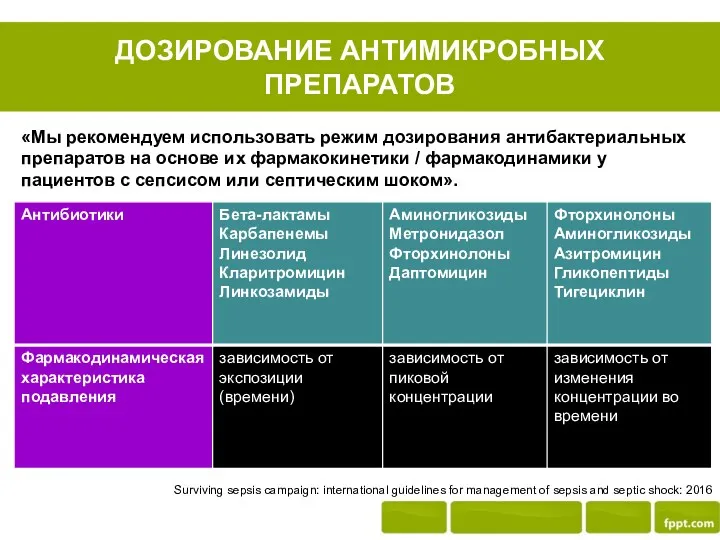
- 40. ДОЗИРОВАНИЕ АНТИМИКРОБНЫХ ПРЕПАРАТОВ «Мы рекомендуем использовать режим дозирования антибактериальных препаратов на основе их фармакокинетики / фармакодинамики
- 41. ОЦЕНКА ЭФФЕКТИВНОСТИ И СМЕНА ПРЕПАРАТА производится через 48 часов, после получения результатов бактериологического исследования + динамика
- 42. В СЛУЧАЕ ЭФФЕКТИВНОСТИ ТЕРАПИИ варианты: схема не меняется и применяется до 5 – 7 суток в
- 43. ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ «Продолжительность антибактериальной терапии в течение 7 – 10 дней, является адекватной для большинства
- 45. ДЛИТЕЛЬНОСТЬ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ (пример) Eckmann C. Antimicrobial therapy of intra-abdominal infections in the era of multiresistance.
- 46. РЕЗЮМЕ применение рекомендаций позволяет снизить летальность при сепсисе эмпирическая антибактериальная терапия должна быть своевременной и эффективной
- 49. Скачать презентацию
































 Продукция Wellness
Продукция Wellness Түбір өзегін өңдеуге арналған жаңа динамикалық жүйелер
Түбір өзегін өңдеуге арналған жаңа динамикалық жүйелер Мұрынның артқы тампонадасы
Мұрынның артқы тампонадасы Балаларда қантты диабеттің ерекшеліктері. Мориак синдромы
Балаларда қантты диабеттің ерекшеліктері. Мориак синдромы Гидроцефалия. Пороки развития нервной системы (микроцефалия, краниостеноз, черепно-мозговые и спинномозговые грыжи)
Гидроцефалия. Пороки развития нервной системы (микроцефалия, краниостеноз, черепно-мозговые и спинномозговые грыжи) Системная склеродермия
Системная склеродермия Жатыр миомасы
Жатыр миомасы Кранеофациальный метод идентификации личности
Кранеофациальный метод идентификации личности Профилактическая косметология
Профилактическая косметология Определения алалии
Определения алалии Учение об иммунитете. Тема 1.5
Учение об иммунитете. Тема 1.5 Корково-мышечные пути. Центральный и периферический парез. Паралич. Произвольные движения и их расстройства
Корково-мышечные пути. Центральный и периферический парез. Паралич. Произвольные движения и их расстройства Противоаритмические лекарственные средства
Противоаритмические лекарственные средства Метаболический синдром
Метаболический синдром Сахарный диабет типа I
Сахарный диабет типа I Ауру сезімі
Ауру сезімі Личная гигиена
Личная гигиена Современные технологии снижения материнской смертности при кровотечении
Современные технологии снижения материнской смертности при кровотечении Семиотика цвета кожи новорожденных. Желтухи
Семиотика цвета кожи новорожденных. Желтухи Функциональная морфология опорно–двигательного аппарата человека. (Лекция 1)
Функциональная морфология опорно–двигательного аппарата человека. (Лекция 1) Жергілікті жансыздандыруға арналған жаңа дәрі -дәрмектер құрамы,қасиеттері. Клиникалық жағыдайына қарай анестетиктерді таңдау
Жергілікті жансыздандыруға арналған жаңа дәрі -дәрмектер құрамы,қасиеттері. Клиникалық жағыдайына қарай анестетиктерді таңдау Хронический холецистит, дисфункция желчного пузыря, спазм сфинктера одди, хронческий панкреатит
Хронический холецистит, дисфункция желчного пузыря, спазм сфинктера одди, хронческий панкреатит Оказание первой помощи при кожных аллергических реакциях при процедуре окрашивание бровей и ресниц
Оказание первой помощи при кожных аллергических реакциях при процедуре окрашивание бровей и ресниц Економіка охорони здоров'я як наука і практика. Ціноутворення медичних послуг у стоматології
Економіка охорони здоров'я як наука і практика. Ціноутворення медичних послуг у стоматології Внутренние незаразные болезни животных
Внутренние незаразные болезни животных Acute and chronic glomerulonephritis
Acute and chronic glomerulonephritis Формирование нормальной электрокардиограммы. Электрокардиографический метод обследования
Формирование нормальной электрокардиограммы. Электрокардиографический метод обследования Комплексное очищение организма
Комплексное очищение организма