Содержание
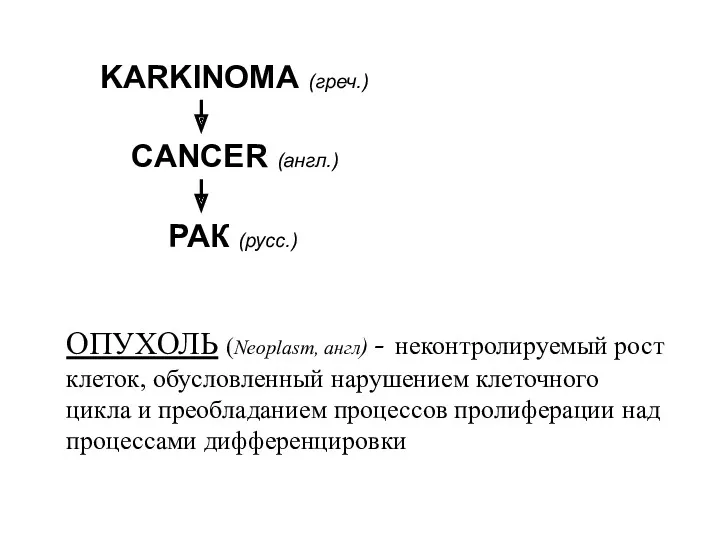
- 2. CANCER (англ.) KARKINOMA (греч.) РАК (русс.) ОПУХОЛЬ (Neoplasm, англ) - неконтролируемый рост клеток, обусловленный нарушением клеточного
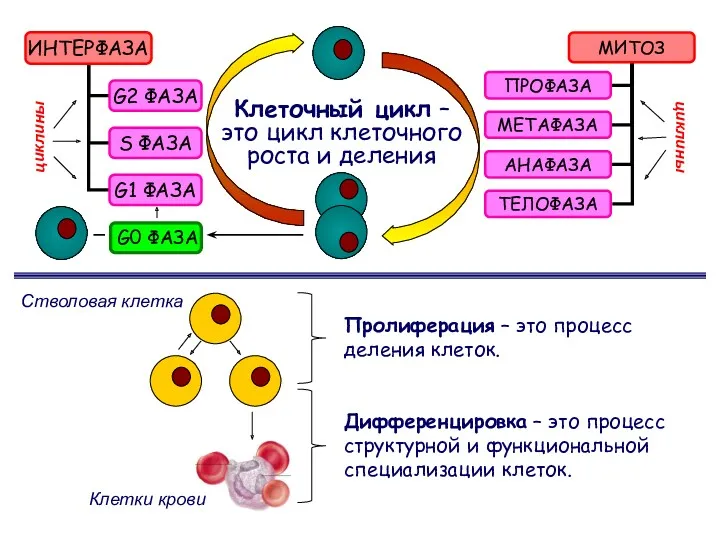
- 3. Клеточный цикл – это цикл клеточного роста и деления G0 ФАЗА
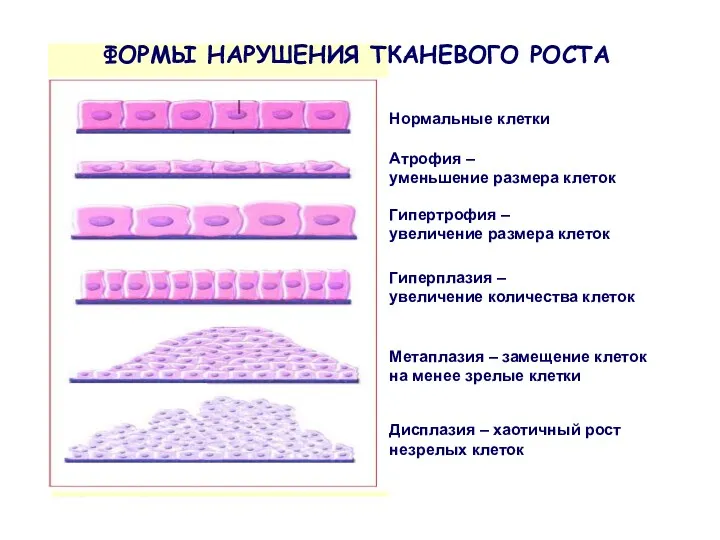
- 4. Атрофия – уменьшение размера клеток Гипертрофия – увеличение размера клеток Гиперплазия – увеличение количества клеток Метаплазия
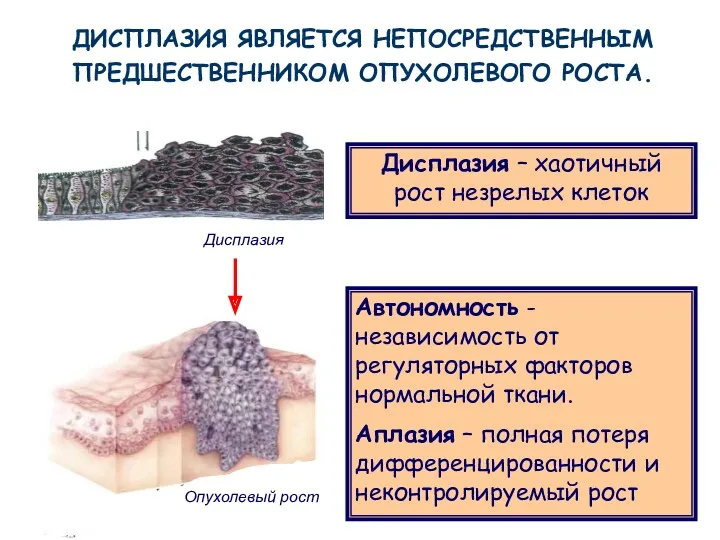
- 5. Опухолевый рост Автономность -независимость от регуляторных факторов нормальной ткани. Аплазия – полная потеря дифференцированности и неконтролируемый
- 6. клеточные структурные особенности биомаркеры метаболические свойства доброкачественные и злокачественные опухоли ХАРАКТЕРИСТИКА ОПУХОЛЕВОГО РОСТА
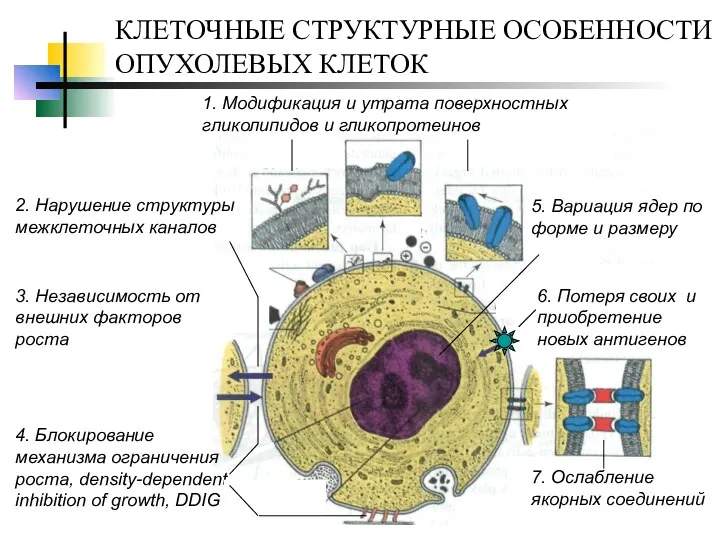
- 7. КЛЕТОЧНЫЕ СТРУКТУРНЫЕ ОСОБЕННОСТИ ОПУХОЛЕВЫХ КЛЕТОК
- 8. Характеристика развития опухоли - появление опухолевых маркеров Опухолевые маркеры – это вещества, которые синтезируются опухолью или
- 9. Характеристика опухоли – метаболический атипизм Метаболический атипизм проявляется в существенном изменении обмена нуклеиновых кислот, белков, углеводов,
- 10. ОТЛИЧИЯ МЕЖДУ ДОБРОКАЧЕСТВЕННЫМИ И ЗЛОКАЧЕСТВЕННЫМИ ОПУХОЛЯМИ Доброкачественная опухоль растет медленно, злокачественная быстро. Макро- и микроскопически доброкачественная
- 11. НОМЕНКЛАТУРА ОПУХОЛЕЙ Доброкачественные опухоли называют в соответствии с тканью из которой они происходят с добавлением суффикса
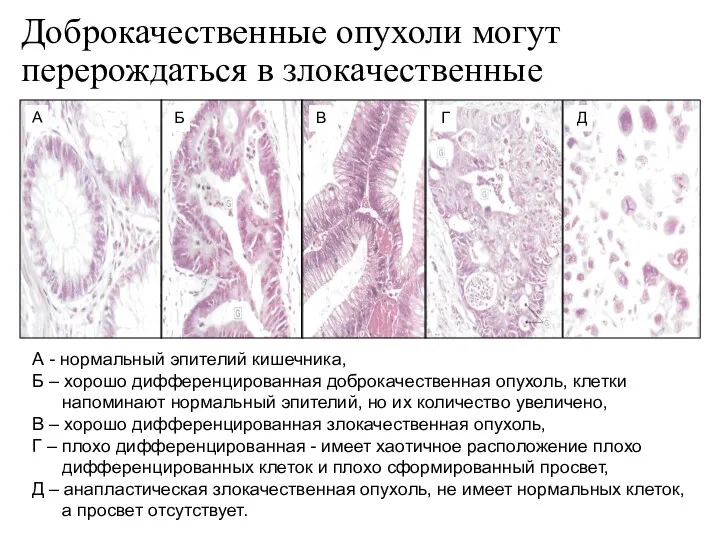
- 12. Доброкачественные опухоли могут перерождаться в злокачественные А - нормальный эпителий кишечника, Б – хорошо дифференцированная доброкачественная
- 13. ЧТО ВЫЗЫВАЕТ ТРАНСФОРМАЦИЮ КЛЕТОК: ЭТИОЛОГИЯ И ФАКТОРЫ РИСКА ОПУХОЛЕВОГО РОСТА К этиологическим факторам опухолевого роста относят
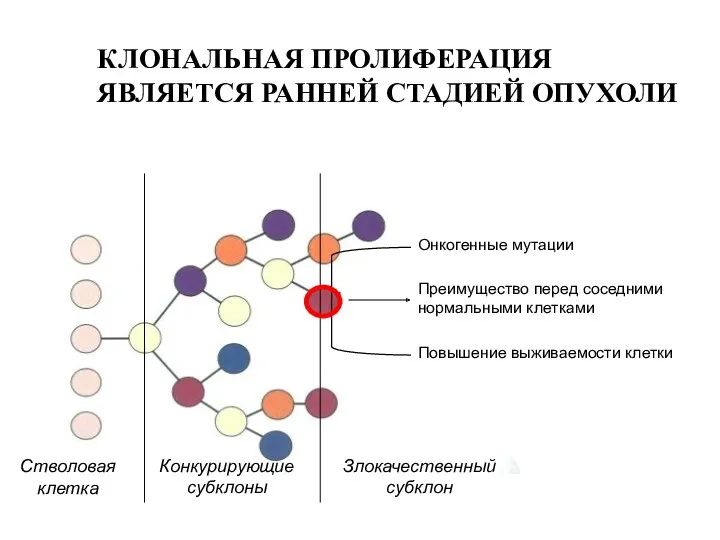
- 14. КЛОНАЛЬНАЯ ПРОЛИФЕРАЦИЯ ЯВЛЯЕТСЯ РАННЕЙ СТАДИЕЙ ОПУХОЛИ Стволовая клетка Конкурирующие субклоны Злокачественный субклон
- 15. В КАКИХ ГЕНАХ ДОЛЖНЫ ПРОИЗОЙТИ МУТАЦИИ, ЧТОБЫ РАЗВИЛСЯ РАК Мутации должны затронуть гены, которые контролируют шесть
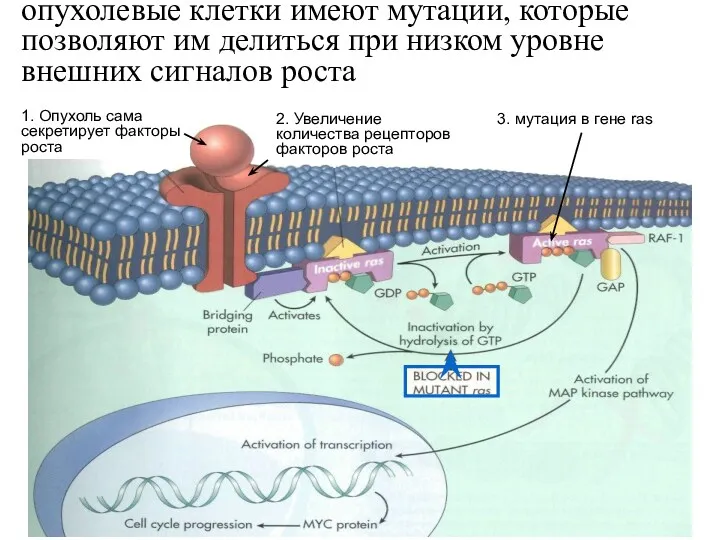
- 16. опухолевые клетки имеют мутации, которые позволяют им делиться при низком уровне внешних сигналов роста 1. Опухоль
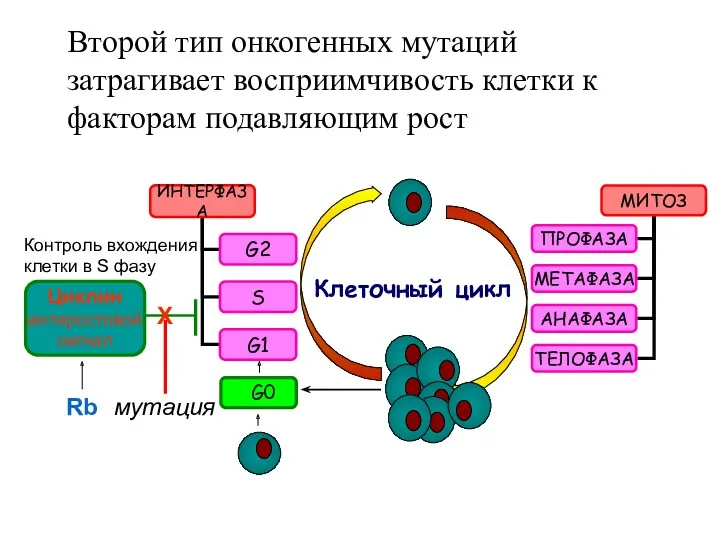
- 17. Второй тип онкогенных мутаций затрагивает восприимчивость клетки к факторам подавляющим рост Клеточный цикл G0 Циклин антиростовой
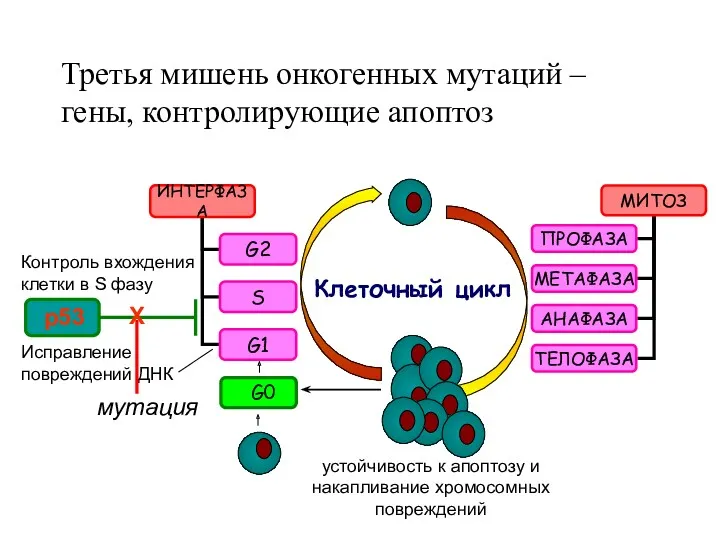
- 18. Третья мишень онкогенных мутаций – гены, контролирующие апоптоз Клеточный цикл G0 р53 Контроль вхождения клетки в
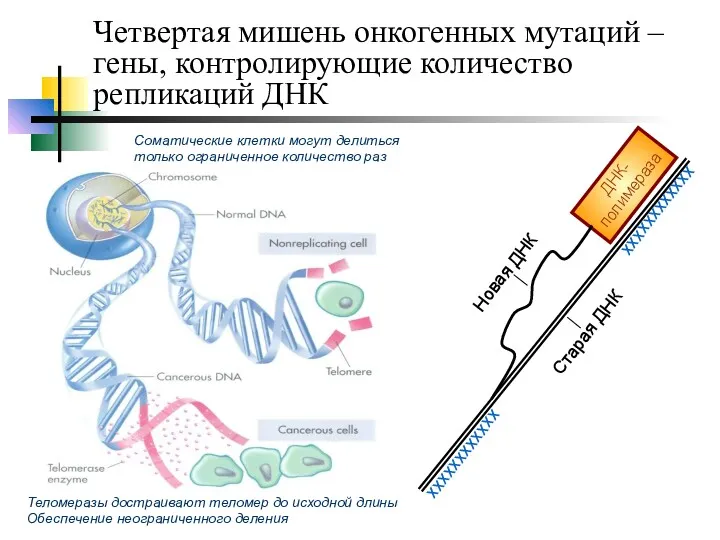
- 19. Четвертая мишень онкогенных мутаций – гены, контролирующие количество репликаций ДНК ДНК-полимераза хххххххххххх хххххххххххх Соматические клетки могут
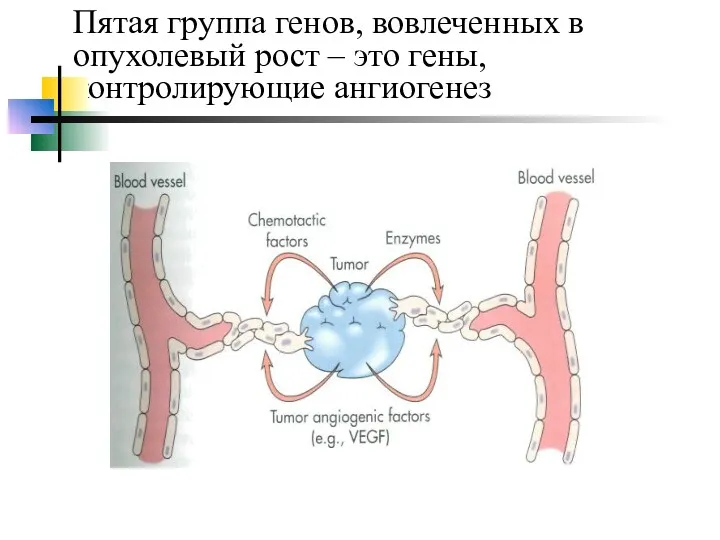
- 20. Пятая группа генов, вовлеченных в опухолевый рост – это гены, контролирующие ангиогенез
- 21. Шестая группа генов, это гены, мутации в которых приводят к метастазированию Во-первых, это мутации в генах
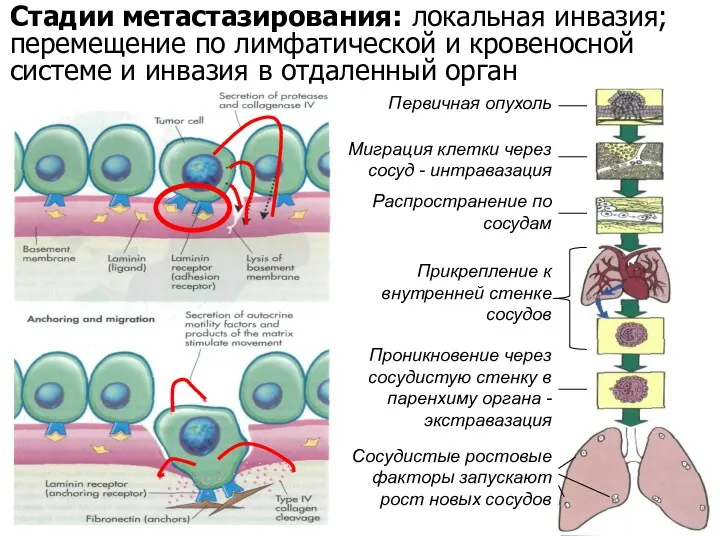
- 22. Стадии метастазирования: локальная инвазия; перемещение по лимфатической и кровеносной системе и инвазия в отдаленный орган
- 23. Что такое онкогены и антионкогены и какого рода мутации происходят в генах Онкогены – мутантные гены,
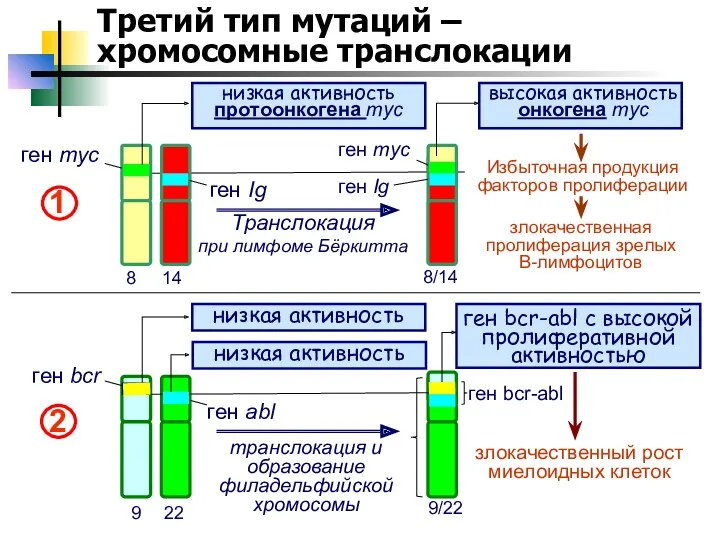
- 24. Третий тип мутаций – хромосомные транслокации 8 14 ген myc ген Ig ген myc ген Ig
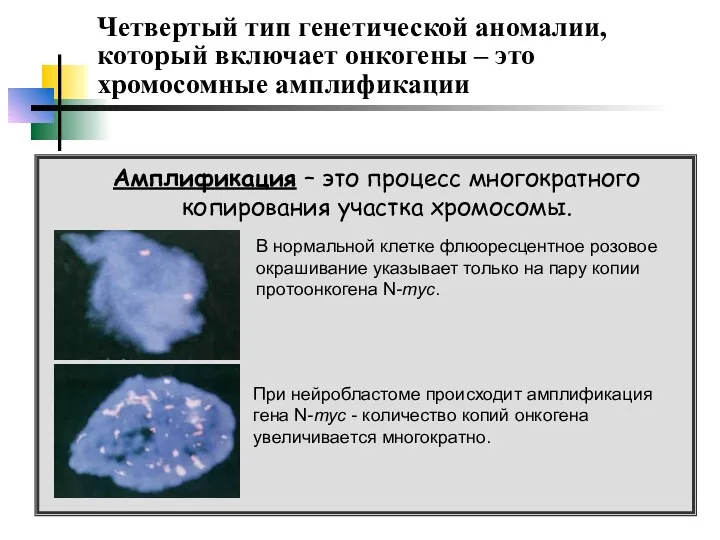
- 25. Четвертый тип генетической аномалии, который включает онкогены – это хромосомные амплификации
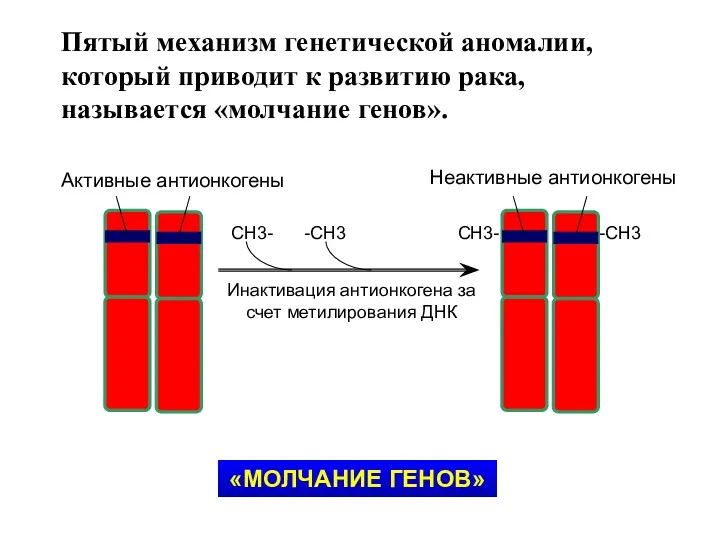
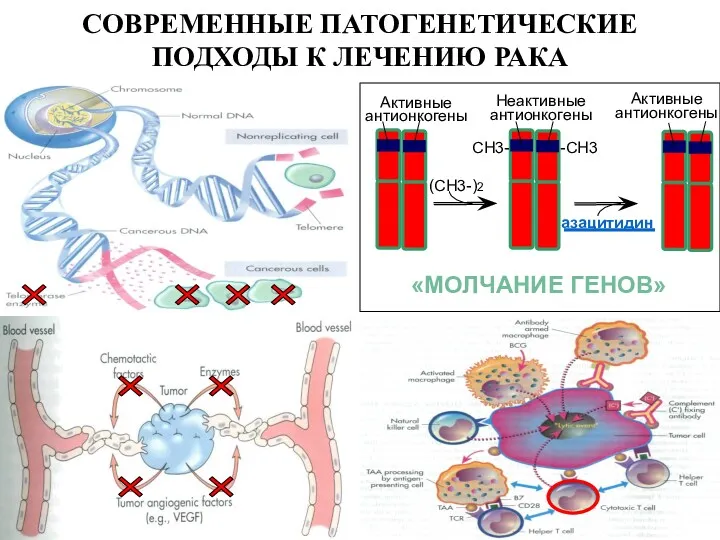
- 26. Пятый механизм генетической аномалии, который приводит к развитию рака, называется «молчание генов». Активные антионкогены Неактивные антионкогены
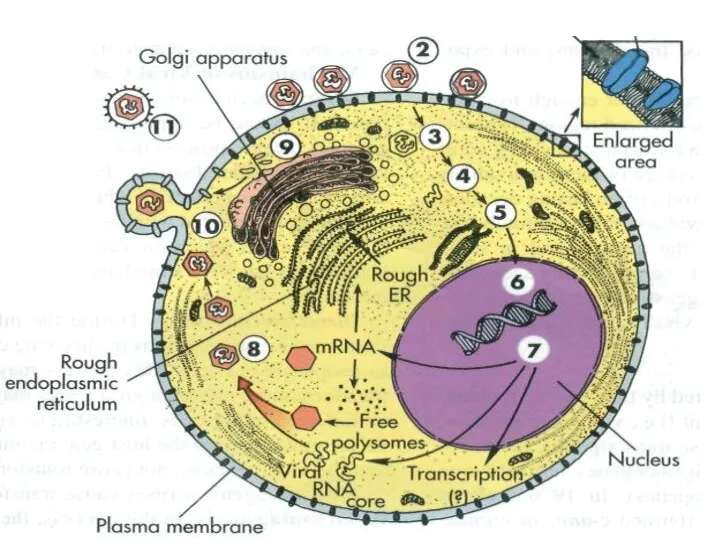
- 27. Шестой механизм, который провоцирует развитие опухоли – это вставка вирусного генетического материала в геном хозяина
- 28. ПРОТИВООПУХОЛЕВАЯ ЗАЩИТА ОРГАНИЗМА И ПОЧЕМУ ОНА БЫВАЕТ НЕЭФФЕКТИВНОЙ Две линии противоопухолевой защиты. Первая линия защиты направлена
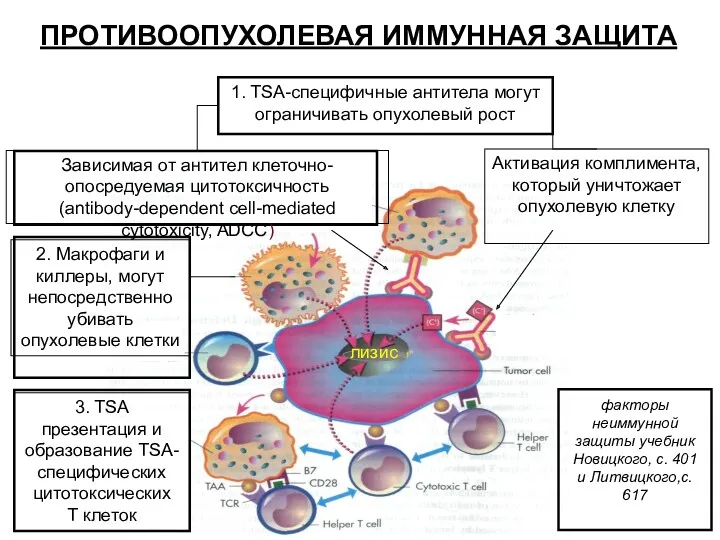
- 29. ПРОТИВООПУХОЛЕВАЯ ИММУННАЯ ЗАЩИТА Противоопухолевая иммунная защита основана на том что, на поверхности раковых клеток содержатся специфические
- 30. 1. TSA-специфичные антитела могут ограничивать опухолевый рост Зависимая от антител клеточно-опосредуемая цитотоксичность (antibody-dependent cell-mediated cytotoxicity, ADCC)
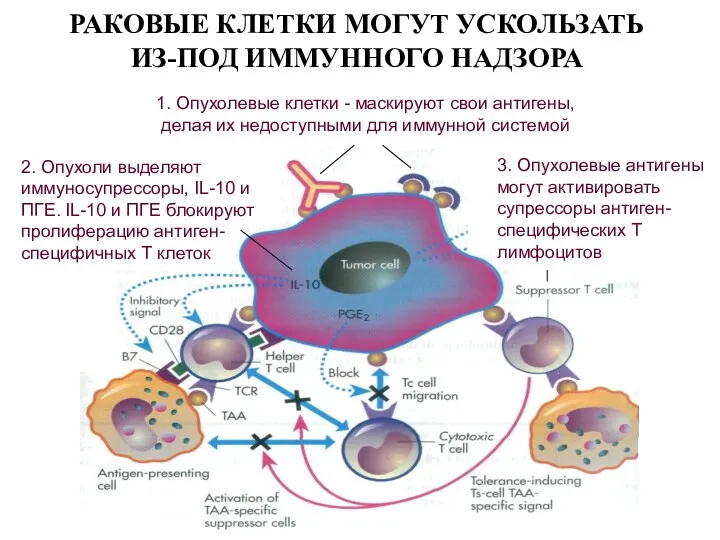
- 31. РАКОВЫЕ КЛЕТКИ МОГУТ УСКОЛЬЗАТЬ ИЗ-ПОД ИММУННОГО НАДЗОРА
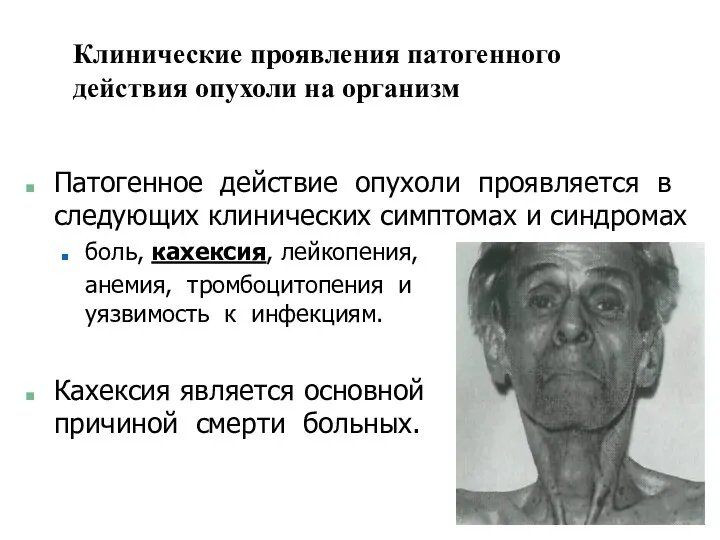
- 32. Клинические проявления патогенного действия опухоли на организм Патогенное действие опухоли проявляется в следующих клинических симптомах и
- 33. СИНДРОМ КАХЕКСИИ Изменение белкового, липидного, углеводного обмена Астения (значительная слабость) Анорексия (потеря аппетита) Плохая работоспособность Ранние
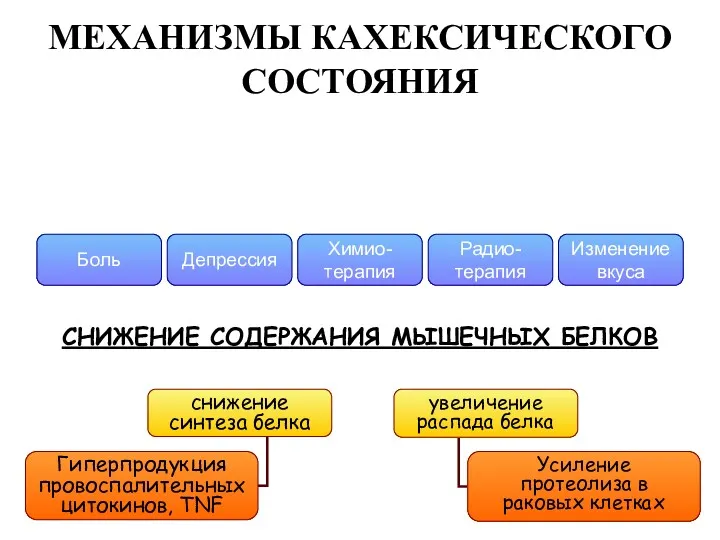
- 34. МЕХАНИЗМЫ КАХЕКСИЧЕСКОГО СОСТОЯНИЯ
- 35. ЧЕТЫРЕ ОСНОВНЫХ СПОСОБА ЛЕЧЕНИЯ ОПУХОЛИ Хирургический способ Лучевая терапия Химиотерапия Иммунотерапия
- 36. СОВРЕМЕННЫЕ ПАТОГЕНЕТИЧЕСКИЕ ПОДХОДЫ К ЛЕЧЕНИЮ РАКА
- 38. Скачать презентацию













 Науқастарға веналардың өткізгіштігін анықтайтын сынамаларды жүргізу
Науқастарға веналардың өткізгіштігін анықтайтын сынамаларды жүргізу Основы дерматологии
Основы дерматологии Комплексная программа реабилитации ребенка-инвалида
Комплексная программа реабилитации ребенка-инвалида Дәрігердің кәсіби мәдениеті мен әдебі
Дәрігердің кәсіби мәдениеті мен әдебі Тұрғындарға фармацевтикалық көмекті ұйымдастырудың заңнамалық базасы. Дәрілік заттар айналымы саласындағы халықаралық сапа
Тұрғындарға фармацевтикалық көмекті ұйымдастырудың заңнамалық базасы. Дәрілік заттар айналымы саласындағы халықаралық сапа Дети с задержкой психического развития и умственной отсталостью
Дети с задержкой психического развития и умственной отсталостью Доврачебная неотложная помощь при травмах и травматическом шоке. Тема 6
Доврачебная неотложная помощь при травмах и травматическом шоке. Тема 6 Брюшной тиф. Паратифы А и В
Брюшной тиф. Паратифы А и В Блокады сердца
Блокады сердца Система обращения с медицинскими отходами. Федеральный закон РФ
Система обращения с медицинскими отходами. Федеральный закон РФ Риккетсии
Риккетсии Балаларда ас корыту жуйесі бұзылыстарының семиотикасы мен синдромдары
Балаларда ас корыту жуйесі бұзылыстарының семиотикасы мен синдромдары Гистология, цитология и эмбриология
Гистология, цитология и эмбриология Пневмонии у детей: этиология, диагностика, лечение
Пневмонии у детей: этиология, диагностика, лечение Организация лечебного питания. Питание в пред- и послеоперационном периоде. Энтеральное и парентеральное питание
Организация лечебного питания. Питание в пред- и послеоперационном периоде. Энтеральное и парентеральное питание Формулярная система лечения заболеваний. Доказательная медицина
Формулярная система лечения заболеваний. Доказательная медицина Флегмона орбиты
Флегмона орбиты Иерсиниозы
Иерсиниозы Клеточный, гуморальный иммунитет и их роль в защите от инфекций
Клеточный, гуморальный иммунитет и их роль в защите от инфекций Синдром запора и диареи в общей врачебной практике
Синдром запора и диареи в общей врачебной практике Пероральные сахароснижающие ЛС
Пероральные сахароснижающие ЛС Қазіргі заманғы материалтану
Қазіргі заманғы материалтану Проблемы создания искусственных органов для трансплантологии
Проблемы создания искусственных органов для трансплантологии Гемодинамические расстройства
Гемодинамические расстройства Руменоцентез. Руменотомія великої рогатої худоби
Руменоцентез. Руменотомія великої рогатої худоби Синдром Марфана
Синдром Марфана Пиодемиты, чесотка, педикулез
Пиодемиты, чесотка, педикулез Особенности лечения ГПЭ в репродуктивном периоде
Особенности лечения ГПЭ в репродуктивном периоде