Содержание
- 2. Причины, виды и механизмы нарушения работы сердца: Нарушения автоматизма и ритма сердца Нарушение возбудимости миокарда Нарушение
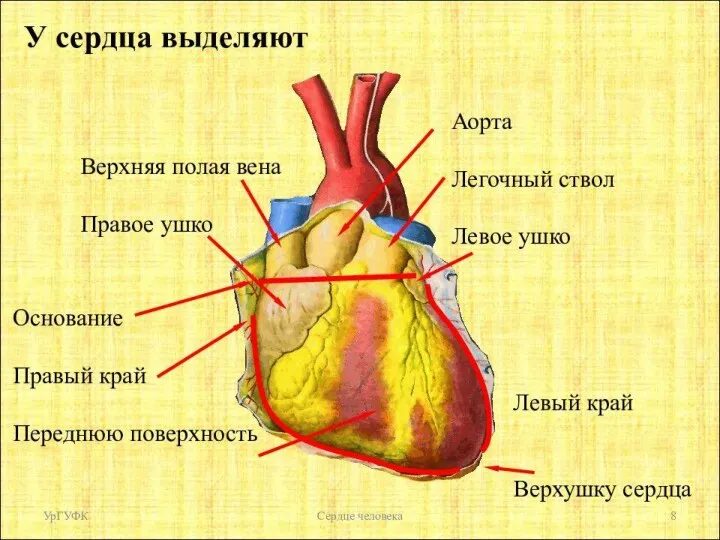
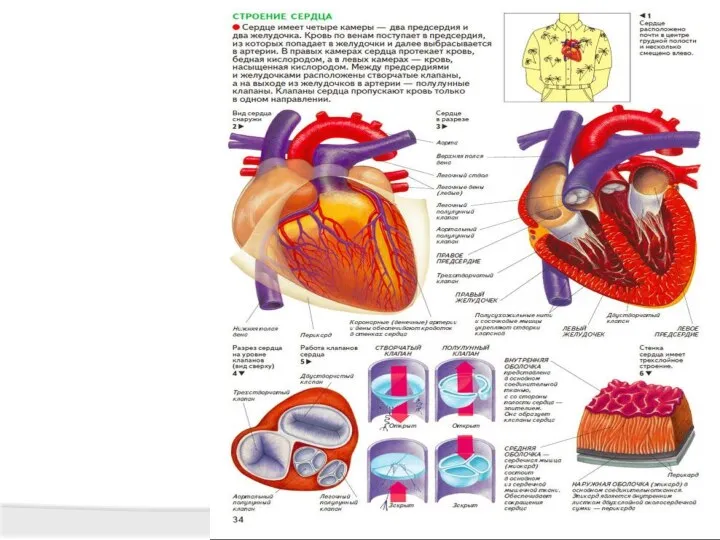
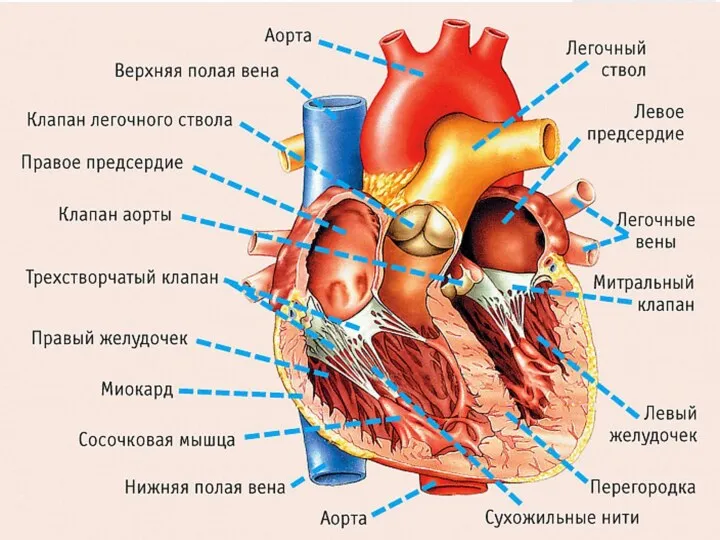
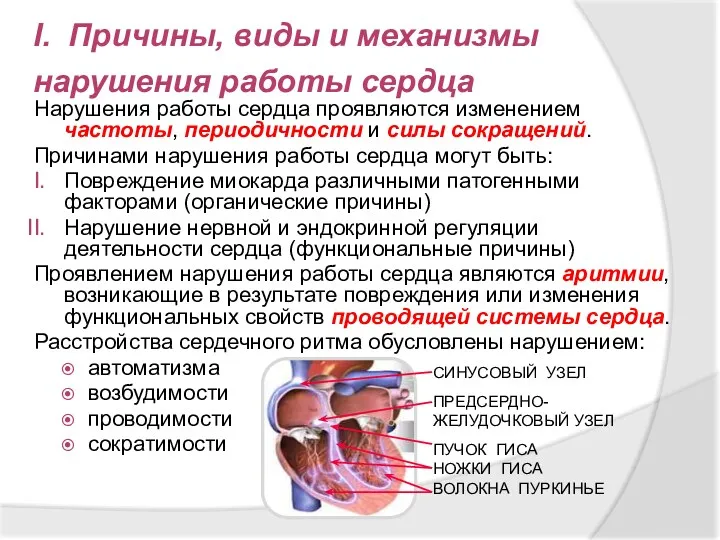
- 9. I. Причины, виды и механизмы нарушения работы сердца Нарушения работы сердца проявляются изменением частоты, периодичности и
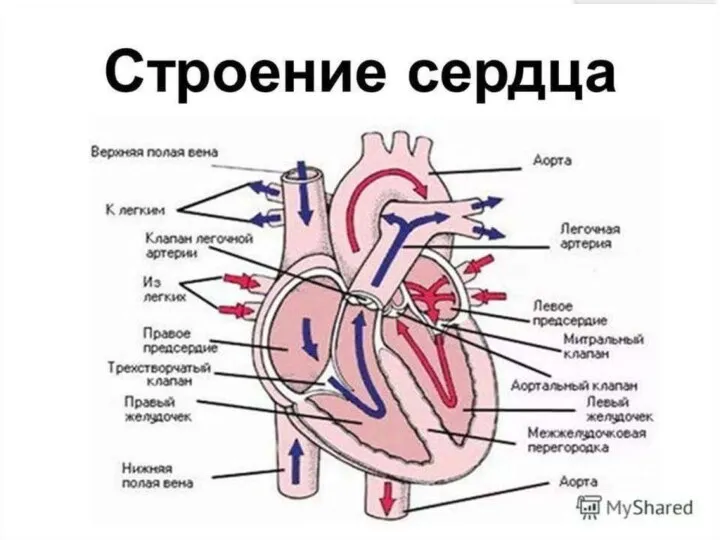
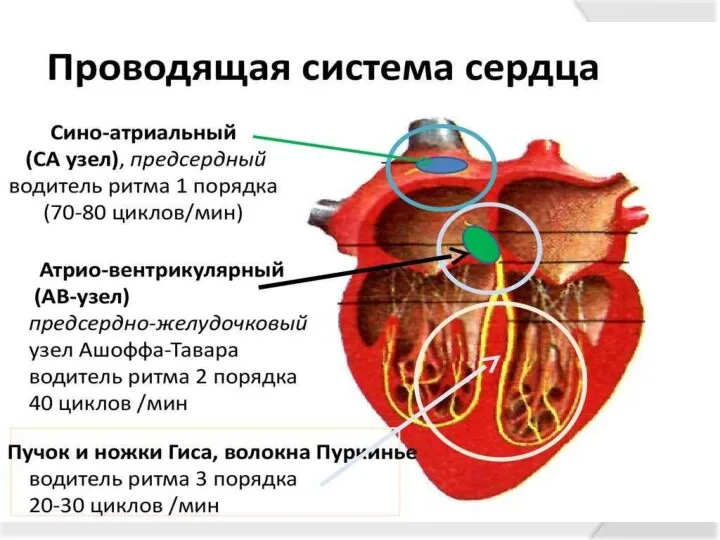
- 10. В нормальных условиях наиболее высоким автоматизмом обладает синусовый узел - центр автоматии I порядка, который является
- 11. В любом участке проводящей системы сердца могут возникать дополнительные - эктопические очаги возбуждения, способные вызвать внеочередное
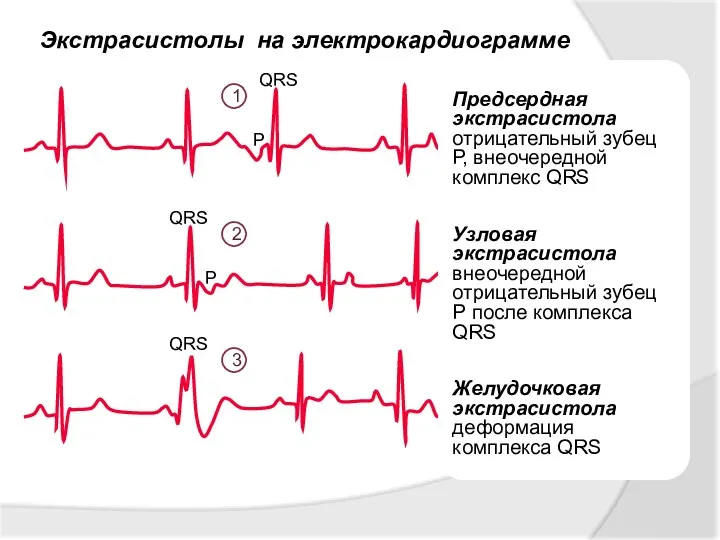
- 12. Экстрасистолы на электрокардиограмме 1 2 3 Предсердная экстрасистола отрицательный зубец Р, внеочередной комплекс QRS Узловая экстрасистола
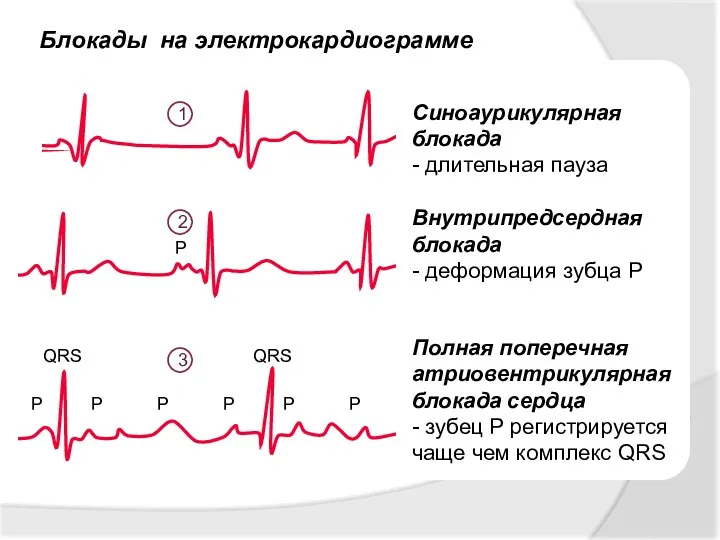
- 13. блокады сердца Нарушение проводимости Проявлением нарушения проводимости являются Нарушение проведения импульса от синусового узла к предсердиям
- 14. Синоаурикулярная блокада - длительная пауза Внутрипредсердная блокада - деформация зубца Р Полная поперечная атриовентрикулярная блокада сердца
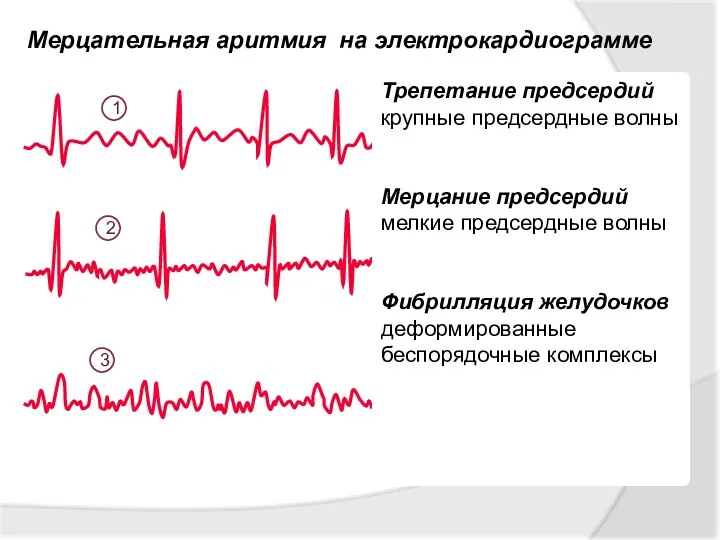
- 15. Смешанные аритмии Возникают при одновременном нарушении возбудимости и проводимости, их проявлением является мерцательная аритмия: Трепетание предсердий
- 16. Мерцательная аритмия на электрокардиограмме 1 2 3 Трепетание предсердий крупные предсердные волны Мерцание предсердий мелкие предсердные
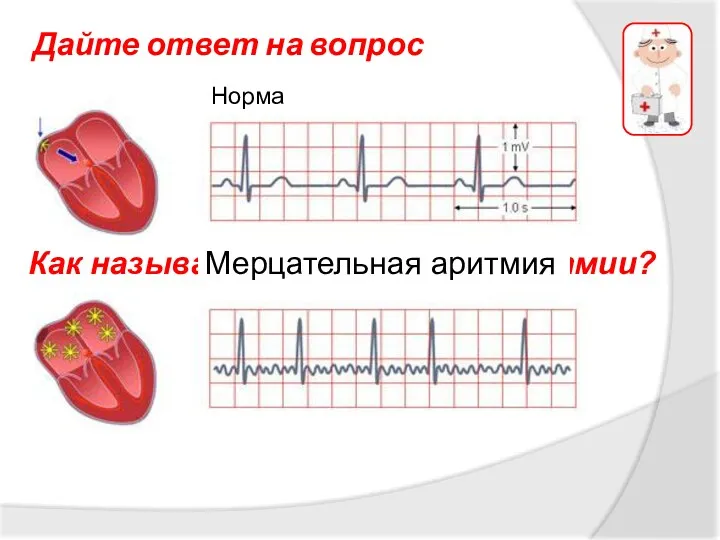
- 17. Мерцательная аритмия Дайте ответ на вопрос Как называется эта форма аритмии? Норма Мерцательная аритмия
- 18. II. Болезни системы кровообращения Заболевания сердечно-сосудистой системы занимают ведущее место среди болезней внутренних органов, они часто
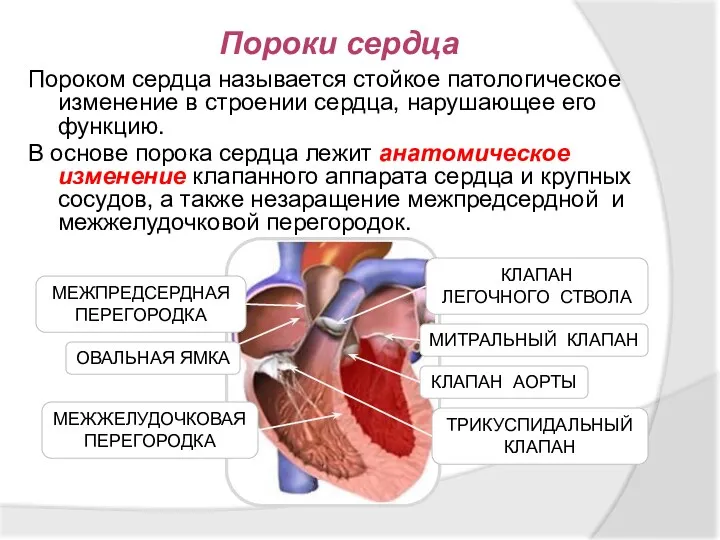
- 19. Пороки сердца Пороком сердца называется стойкое патологическое изменение в строении сердца, нарушающее его функцию. В основе
- 20. Врождённые пороки сердца Пороки сердца, имеющиеся у ребёнка при рождении Открытый артериальный (боталлов) проток Открытое овальное
- 21. Через дефект перегородки часть артериальной крови из левого предсердия попадает в правую половину сердца и в
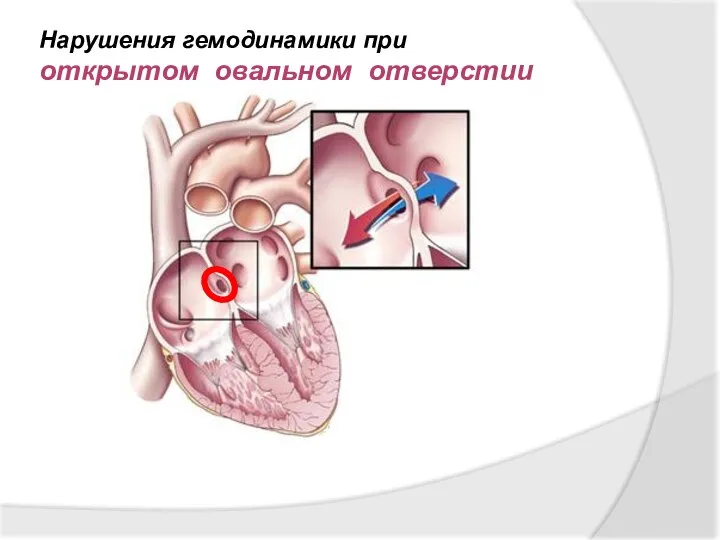
- 22. Нарушения гемодинамики при открытом овальном отверстии
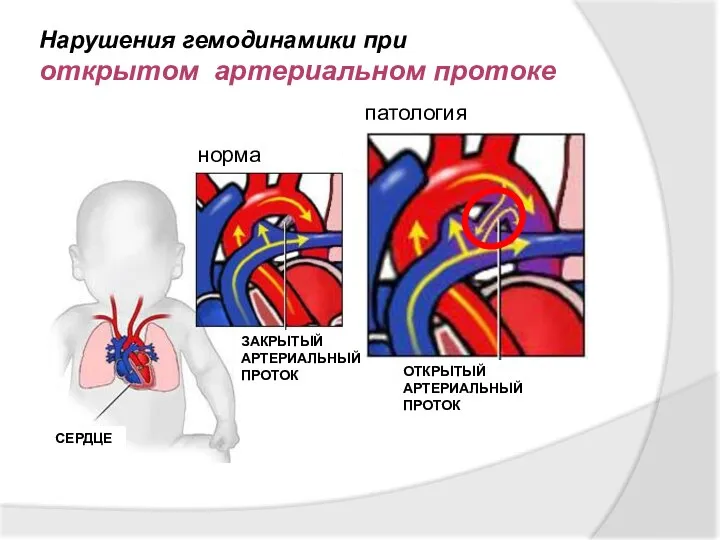
- 23. Нарушения гемодинамики при открытом артериальном протоке НОРМАЛЬНАЯ ЦИРКУЛЯЦИЯ ЗАКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК СЕРДЦЕ норма
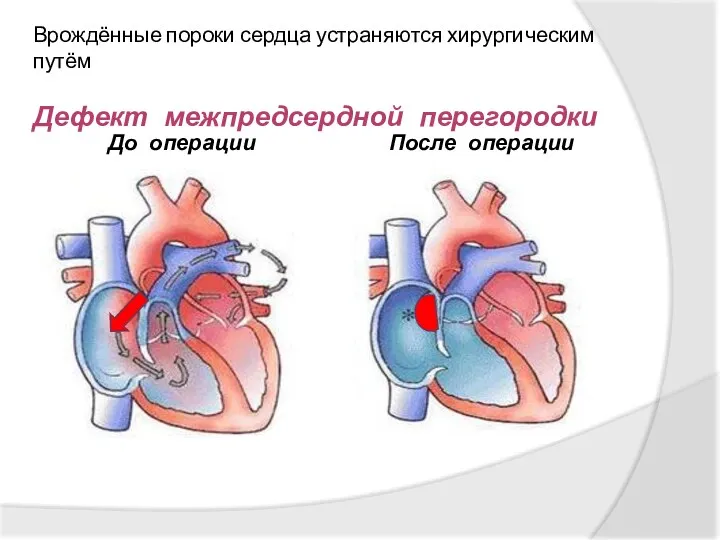
- 24. До операции После операции Врождённые пороки сердца устраняются хирургическим путём Дефект межпредсердной перегородки
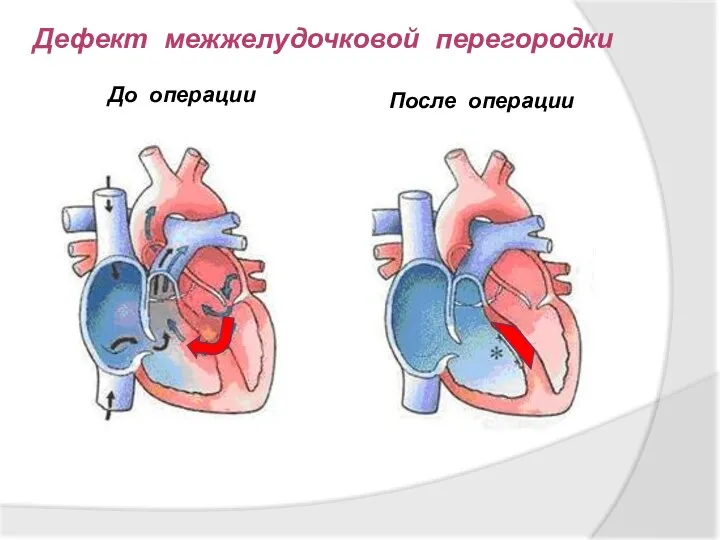
- 25. До операции После операции Дефект межжелудочковой перегородки
- 26. Приобретённые пороки сердца Возникают при жизни человека в результате какой-либо перенесённой болезни Сопровождаются нарушением гемодинамики, приводящей
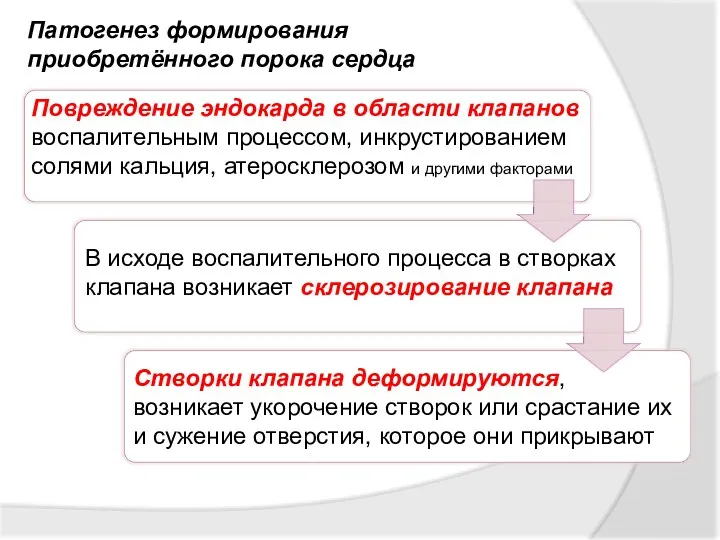
- 27. Повреждение эндокарда в области клапанов воспалительным процессом, инкрустированием солями кальция, атеросклерозом и другими факторами Патогенез формирования
- 28. Выделяют два основных типа изменения клапанного аппарата: Недостаточность клапана - несмыкание створок клапана, при этом возникает
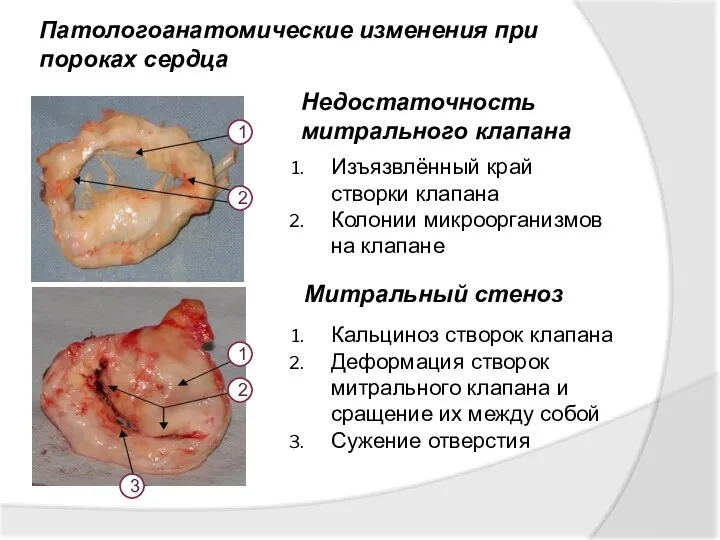
- 29. Патологоанатомические изменения при пороках сердца Изъязвлённый край створки клапана Колонии микроорганизмов на клапане Недостаточность митрального клапана
- 30. Патологоанатомические изменения при пороках сердца На створках клапана тромботические массы в виде полипов Некроз, изъязвление и
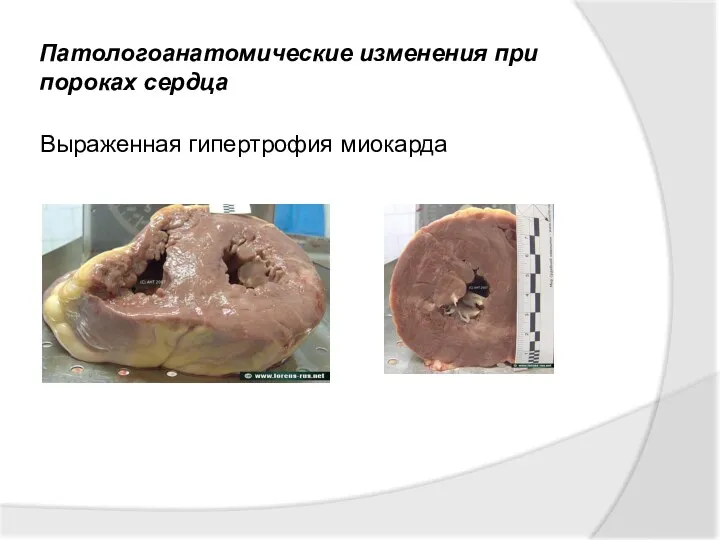
- 31. В результате дефекта клапанного аппарата миокард функционирует с повышенной нагрузкой, в результате развивается гипертрофия миокарда, которая
- 32. Патологоанатомические изменения при пороках сердца Выраженная гипертрофия миокарда
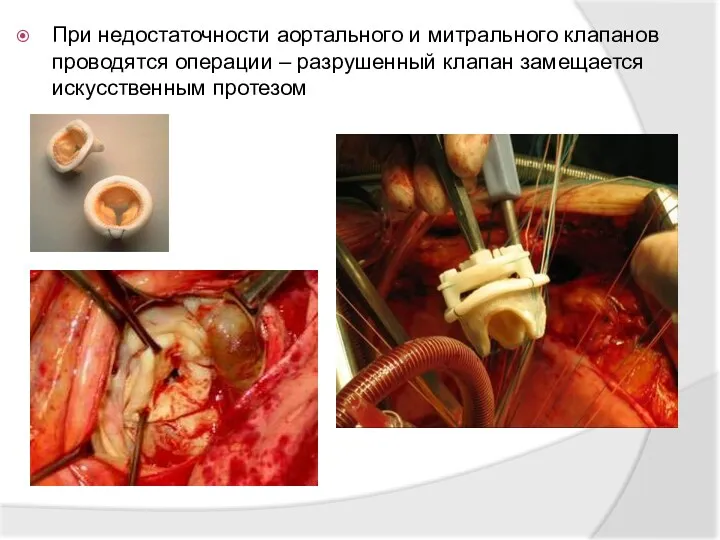
- 33. При недостаточности аортального и митрального клапанов проводятся операции – разрушенный клапан замещается искусственным протезом
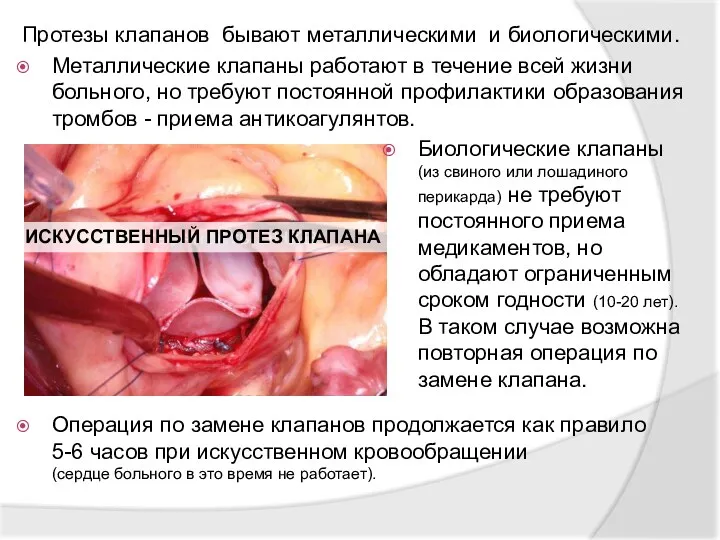
- 34. Протезы клапанов бывают металлическими и биологическими. Металлические клапаны работают в течение всей жизни больного, но требуют
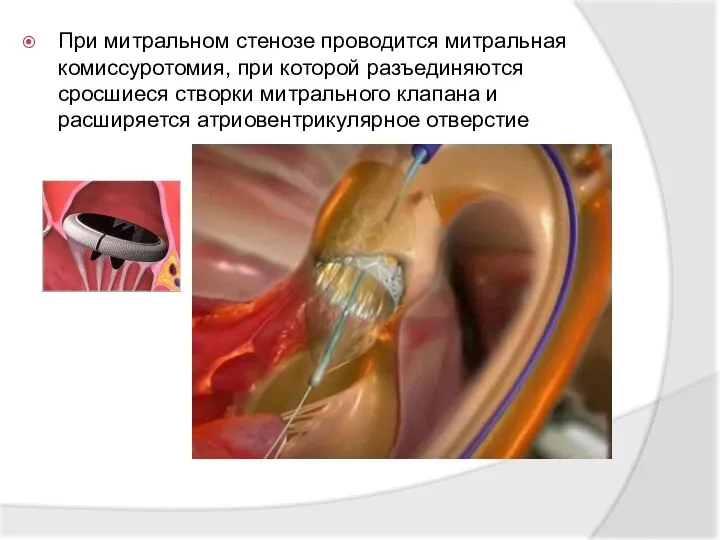
- 35. При митральном стенозе проводится митральная комиссуротомия, при которой разъединяются сросшиеся створки митрального клапана и расширяется атриовентрикулярное
- 36. РЕВМАТИЧЕСКИЕ БОЛЕЗНИ - болезни соединительной ткани с иммунными нарушениями К группе ревматических болезней относятся: ревматизм ревматоидный
- 37. Ревматизм- инфекционно-аллергическое заболевание с поражением сердца и сосудов; встречается у людей всех возрастов, чаще поражает детей.
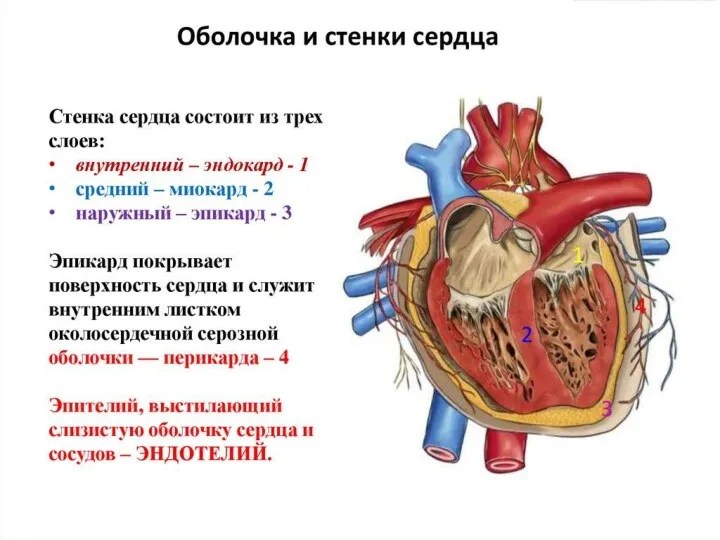
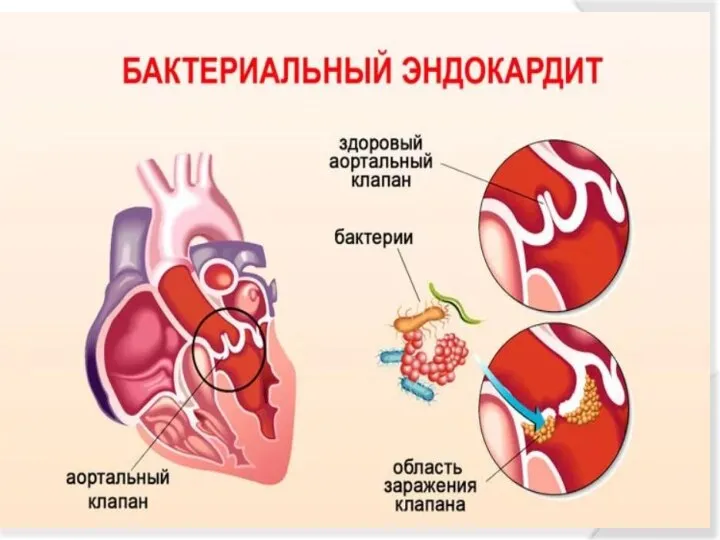
- 38. Эндокардит- поражение локализовано в клапанных участках. Возникают изменения в виде мукоидного и фибриноидного набухания. В исходе
- 40. Миокардит - поражение средней оболочки сердца; Характерно образование -очаги фиброзного некроза. Может развиться острая сосудистая недостаточность.
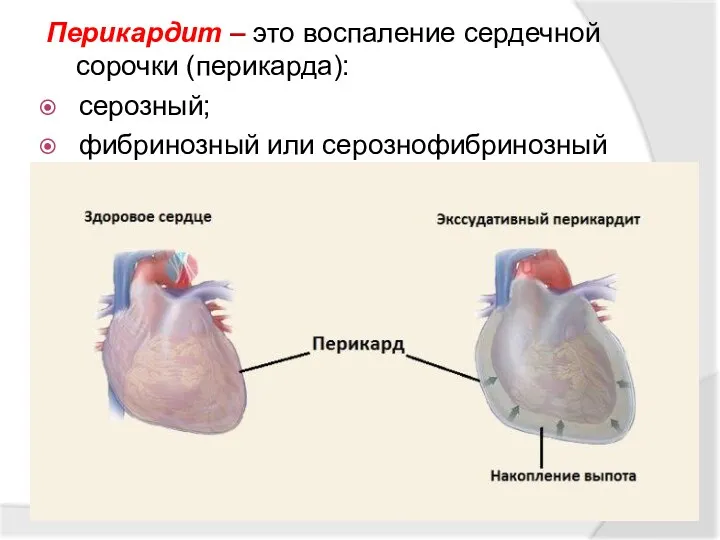
- 42. Перикардит – это воспаление сердечной сорочки (перикарда): серозный; фибринозный или серознофибринозный
- 43. фибринозный перикардит
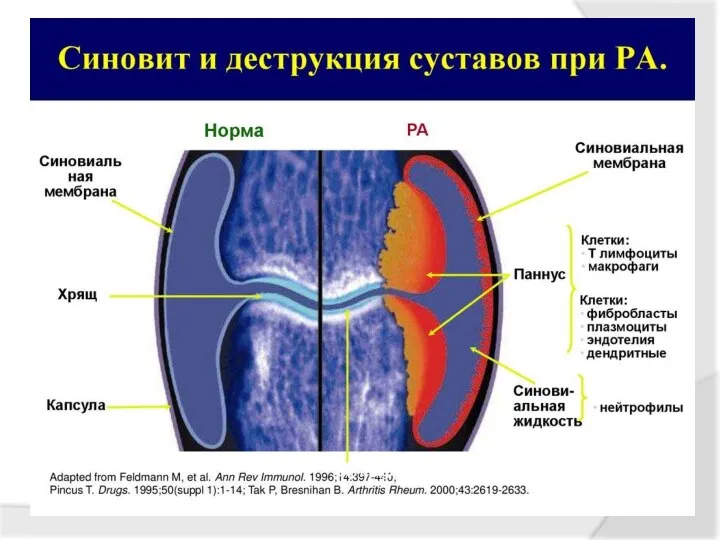
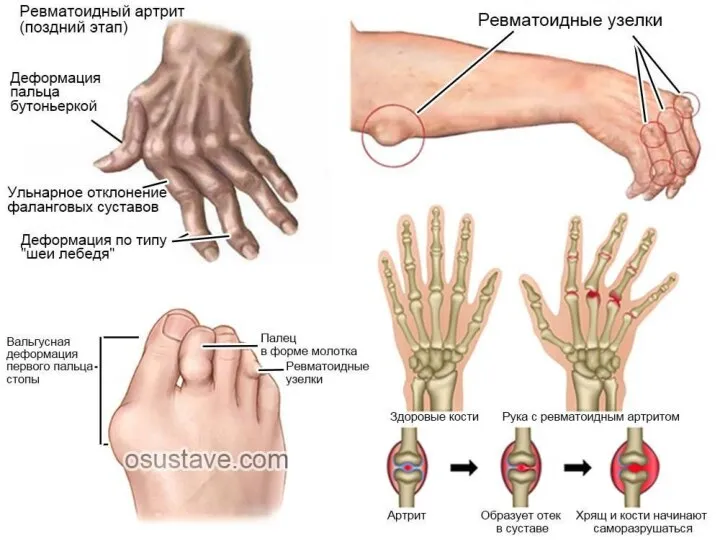
- 44. Ревматоидный артрит - хроническое заболевание, основу которого составляет приводящая к деформации прогрессирующая дезорганизация соединительной ткани, синовиальных
- 47. Склероз – болезненный процесс уплотнения ткани или органа вследствие уменьшения в них того или иного специфического
- 48. Атеросклероз – понятие, объединяющее все виды склероза артерий, независимо от причины и механизма его развития; Отражает
- 50. Патогенез Повреждение сосудов происходит при гиперлипидемии, стрессе, механических повреждениях, иммунных сбоях, действии токсинов, инфекционных агентов. Эндотелиальные
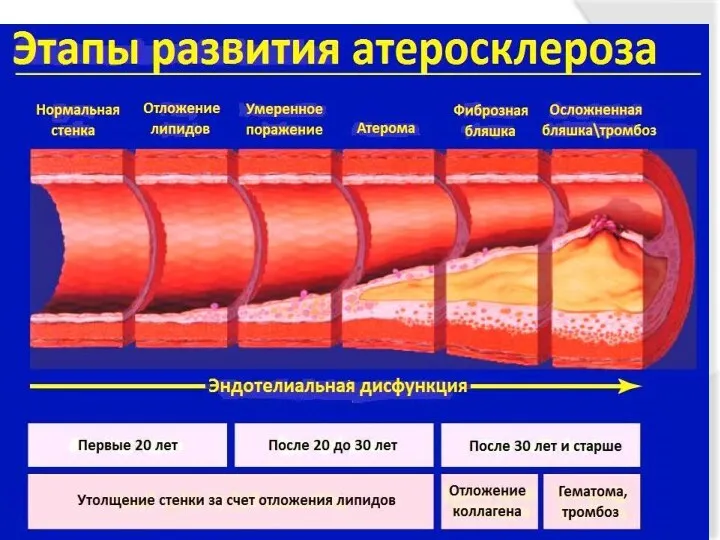
- 51. Стадии атеросклероза 1. долипидная стадия- в которой отмечаются дистрофические явления в стенках сосуда - увеличена проницаемость
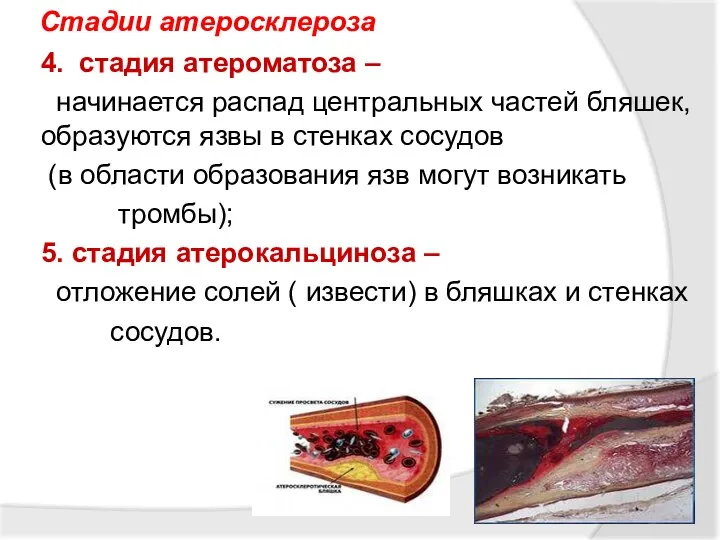
- 52. Стадии атеросклероза 4. стадия атероматоза – начинается распад центральных частей бляшек, образуются язвы в стенках сосудов
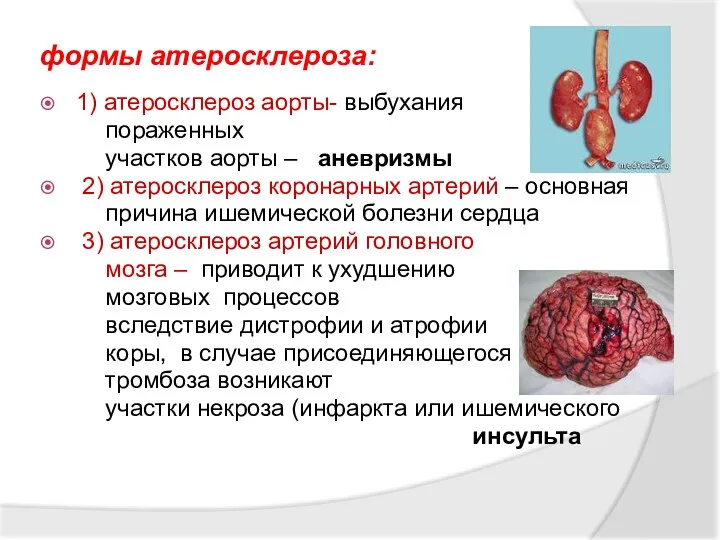
- 53. формы атеросклероза: 1) атеросклероз аорты- выбухания пораженных участков аорты – аневризмы 2) атеросклероз коронарных артерий –
- 54. формы атеросклероза: 4) атеросклероз почечных сосудов - может приводить к атрофии почечной паренхимы и разрастанию соединительной
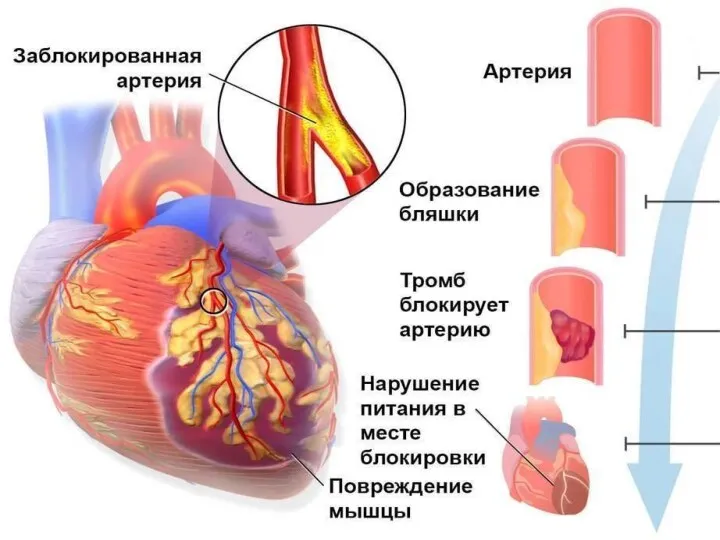
- 55. Ишемическая болезнь сердца ИБС– это заболевание сердца, развивается при атеросклерозе коронарных артерий (недостаточность коронарного кровообращения). Клинически
- 56. Инфаркт миокарда- некроз участка сердечной мышцы, вследствие стойкой остро наступившей ишемии из-за тромба коронарной артерии. Развивается
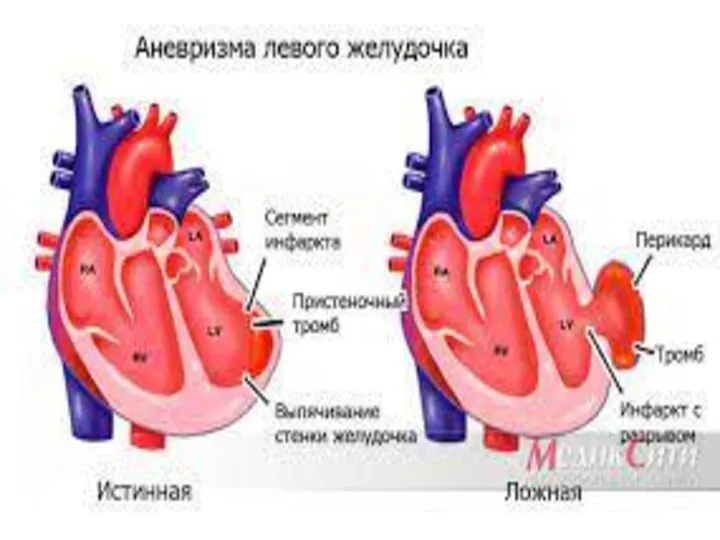
- 57. Инфаркт миокарда- Стадия организации инфаркта миокарда начинается сразу после развития некроза. Происходит постепенная замена участка некроза
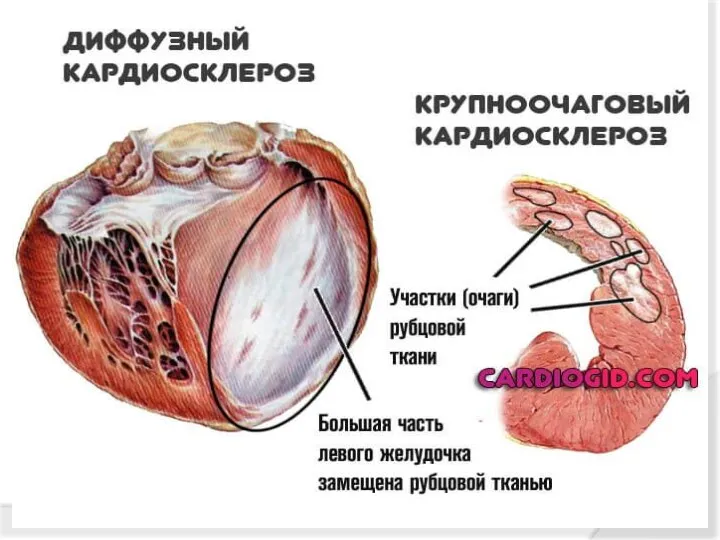
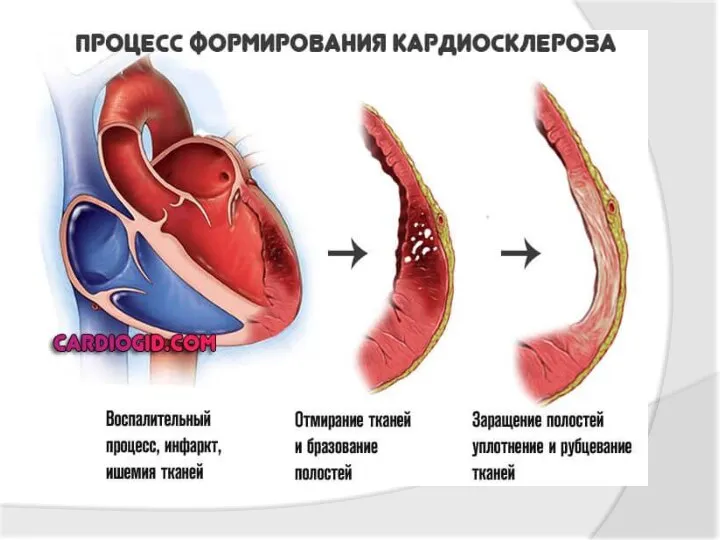
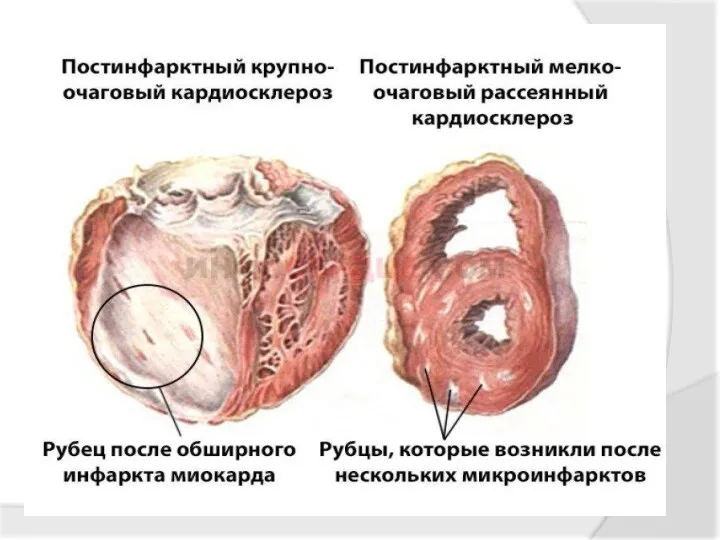
- 59. Кардиосклероз - заболевание, при котором в сердечной мышце разрастается соединительная ткань. Кардиосклероз может быть мелкоочаговым -
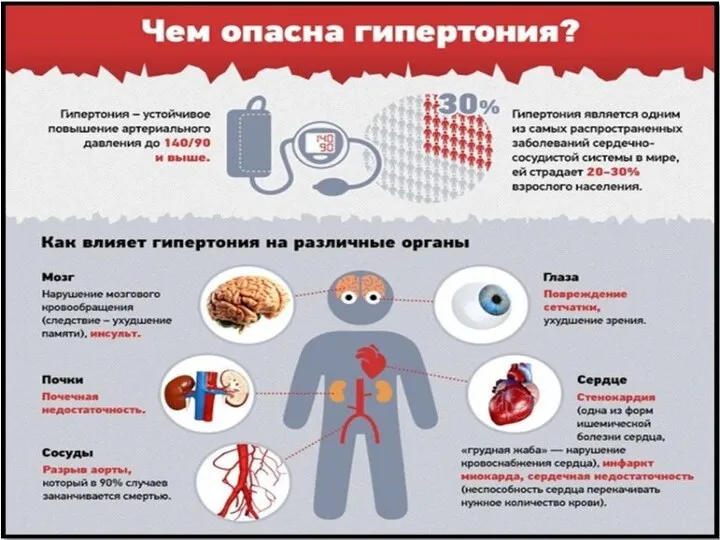
- 63. Гипертоническая болезнь сердца - это хроническое заболевание, клиническим проявлением которого является длительное и стойкое повышение АД:
- 64. стадии течения гипертонической болезни 1. функциональная стадия - характерны явления спазма артерий и гипертрофия их стенок.
- 65. стадии течения гипертонической болезни 3. стадия изменения органов (нарушение кровоснабжения, кислородное голодание и склероз органов со
- 66. формы гипертонической болезни На основания преобладания тех или иных изменений в организме принято выделять формы: Сердечная
- 68. В чём состоит профилактика врождённых пороков сердца? В чём состоит профилактика приобретённых пороков сердца? Какие рекомендации
- 69. Рекомендации к выполнению задания Обратите внимание на причины вызывающие данную патологию – этиологию заболевания Обратите внимание
- 71. Скачать презентацию
































 Профилактика заболеваний сердечно-сосудистой системы
Профилактика заболеваний сердечно-сосудистой системы Артериальные тромбозы и эмболии
Артериальные тромбозы и эмболии СПИД - чума XXI века. Все что должен знать каждый
СПИД - чума XXI века. Все что должен знать каждый Флегмона орбиты
Флегмона орбиты The problem of iodine deficiency: an epidemiological, clinical, social values. Solutions
The problem of iodine deficiency: an epidemiological, clinical, social values. Solutions Синдром задержки развития плода. Дистресс плода
Синдром задержки развития плода. Дистресс плода Об особенностях эпидемиологического процесса гриппа, ОРВИ и внебольничных пневмоний в сезон 2016-2017 годов
Об особенностях эпидемиологического процесса гриппа, ОРВИ и внебольничных пневмоний в сезон 2016-2017 годов Общие принципы проведения инфузионной терапиии при критических состояних. Общие принципы диагностики и ИТ эндо- и экзотоксикозов
Общие принципы проведения инфузионной терапиии при критических состояних. Общие принципы диагностики и ИТ эндо- и экзотоксикозов Автокөлікпен тез бұзылатын және қауіпті жүктерді тасымалдауға арналған санитарлық-эпидемиологиялық талаптар
Автокөлікпен тез бұзылатын және қауіпті жүктерді тасымалдауға арналған санитарлық-эпидемиологиялық талаптар Переломы костей плеча
Переломы костей плеча Семиотика урологической патологии
Семиотика урологической патологии Деменции. Современные подходы к диагностике и лечению
Деменции. Современные подходы к диагностике и лечению Костная система. Кость, как орган. Классификация костей. Классификация суставов и их общая характеристика
Костная система. Кость, как орган. Классификация костей. Классификация суставов и их общая характеристика Репродуктивное здоровье и профилактика
Репродуктивное здоровье и профилактика Организация общей врачебной практики в городах и в сельской местности
Организация общей врачебной практики в городах и в сельской местности Расстройства кровообращения и лимфообращения. Лекция №4
Расстройства кровообращения и лимфообращения. Лекция №4 Сестринский процесс при гнойных заболеваниях легких
Сестринский процесс при гнойных заболеваниях легких Возбудители инфекций верхних дыхательных путей, характеризующихся специфичностью патогенеза и клинической картины
Возбудители инфекций верхних дыхательных путей, характеризующихся специфичностью патогенеза и клинической картины Эпидемиологический мониторинг распространённости факторов риска хронических неинфекционных заболеваний в Республике Коми
Эпидемиологический мониторинг распространённости факторов риска хронических неинфекционных заболеваний в Республике Коми Цирроз печени
Цирроз печени Морально-этические проблемы аборта и контрацепции. Моральный статус эмбриона
Морально-этические проблемы аборта и контрацепции. Моральный статус эмбриона Ішектің қабыну ауруларының ажырату диагностикасы
Ішектің қабыну ауруларының ажырату диагностикасы Организационнотехнологические проблемы практики внедрения СГМ
Организационнотехнологические проблемы практики внедрения СГМ Профилактика химической и нехимической зависимости
Профилактика химической и нехимической зависимости Токсикология. Развитие отравлений. (Лекция 3)
Токсикология. Развитие отравлений. (Лекция 3) Особенности поражения сердечно-сосудистой системы при экстракардиальной патологии. Алкогольная кардиомиопатия
Особенности поражения сердечно-сосудистой системы при экстракардиальной патологии. Алкогольная кардиомиопатия Гипогликемическая кома у детей
Гипогликемическая кома у детей Современные клещевые инфекции
Современные клещевые инфекции