Содержание
- 2. Пневмонія – це гостре неспецифічне запалення легеневої тканини, в основі якого лежить інфекційний токсикоз, дихальна недостатність,
- 3. Епідеміологія Хвороби органів дихання у дітей 1-го року життя у структурі захворювань займають 1 місце. Пневмонії
- 4. Актуальність Існує проблема гіпердіагностики пневмонії. Оскільки багато захворювань ОД мають подібну клінічну картину, то, нерідко, необгрунтовано
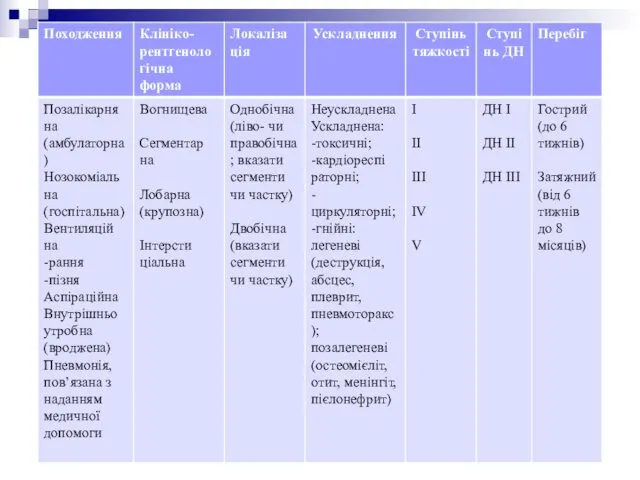
- 5. Класифікація пневмонії у дітей Наказ МОЗ України № 04.01.12-8-1178 від 14.12.2009 затверджена 12-м з’їздом педіатрів України
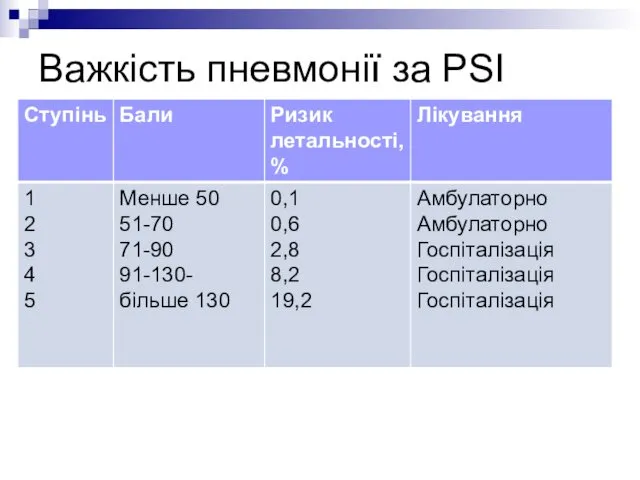
- 7. Індекс важкості пневмонії (PSI)
- 8. Важкість пневмонії за PSI
- 9. ЗРАЗОК ДІАГНОЗУ Позалікарняна двобічна вогнищева пневмонія, гострий перебіг, 3-го ступеня важкості, ДН 1ст, неускладнена форма. Нозокоміальна
- 10. Етіологія пневмонії бактерії віруси (RS -віруси, віруси грипу, парагрипу, аденовіруси і ін.) вірусо-бактеріальні асоціації гриби внутрішньоклітинні
- 11. У більшості випадків-захворювання починається із симптомів ГРВІ, потім до вірусів приєднується назофарінгеальна бактеріальна мікрофлора. Роль вірусів:
- 12. Етіологія позалікарняної (амбулаторної) пневмонії 1-6 міс. Типові збудники (фебрильні пневмонії, з чіткою інфільтративною тінню на рентгенограмі):
- 13. 6 міс.–5 років Пневмококи (Strept. рneumonie) – 70-85% Гемофільна паличка Стафілококи (aureus), Мікоплазми, хламідії – рідко.
- 14. Етіологія госпітальної (нозокоміальної) пневмонії Синьогнійна паличка (Pseudomonas aeruginosa) - 5,8-44%. Інша Гр(-) флора: кишкова паличка, клебсіела,
- 15. Особливості внутрішньолікарняної пневмонії відрізняються спектром збудників резистентністю збудників до АБ-терапії ускладненнями більш високими показниками летальності.
- 16. ПАТОГЕНЕЗ Шляхи контамінації легенів патогенною флорою: Аспірація вмісту ротоглотки (мікроаспірація уві сні – основний шлях у
- 17. Головний патогенетичний чинник пневмонії – кисневе голодування. Виникає унаслідок: - недостатнього вмісту кисню у повітрі, яке
- 18. Порушення газообміну призводять до метаболічних розладів → ацидозу. Ацидоз + токсикоз + компенсаторна гіперкатехоламінемія → вазоконстрикція
- 19. Характеристика ДН при пневмонії
- 20. КЛІНІКА ПНЕВМОНІЇ
- 21. Клініко-діагностичні критерії пневмонії у дітей (прийняті ВООЗ) Температура тіла вище 38,5 град. упродовж 3-х і більше
- 22. Клінічні особливості вогнищевої пневмонії Найбільш поширена – зустрічається у 30% хворих. Частіше у дітей раннього віку.
- 23. Пневмонічний статус у дітей раннього віку синдром інтоксикації (лихоманка, кволість, анорексія) задишка без ознак бронхообструкції глибокий
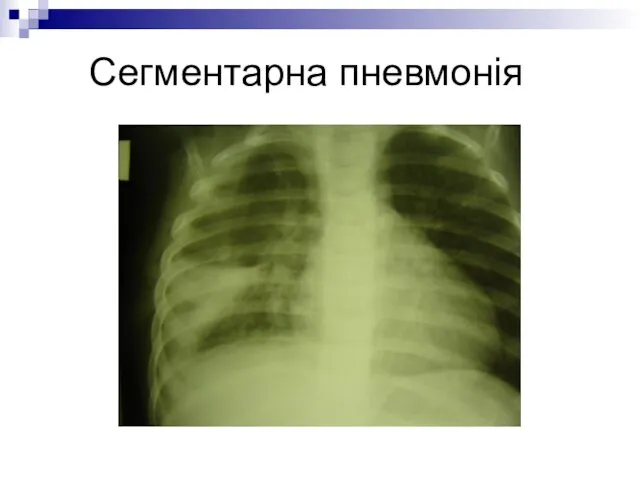
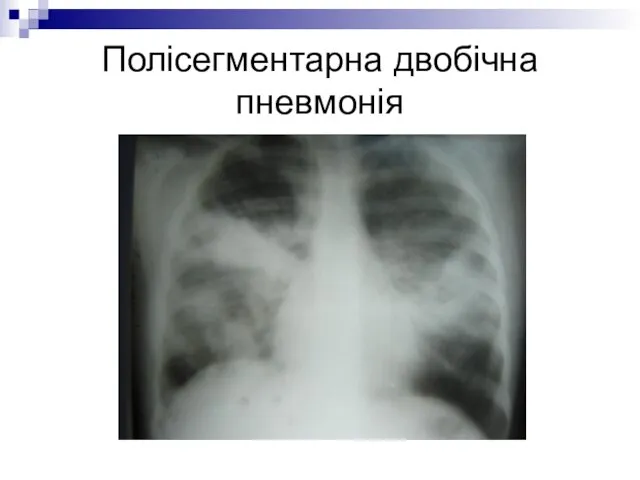
- 24. Клінічні особливості сегментарної (полісегментарної) пневмонії Зустрічається у 25% хворих Частіше у дітей дошкільного і шкільного віку
- 25. При об'єктивному обстеженні симптоми ДН синдром інтоксикації блідість шкіри , ціаноз відставання відповідної половини грудної клітки
- 26. Сегментарна пневмонія
- 27. Полісегментарна двобічна пневмонія
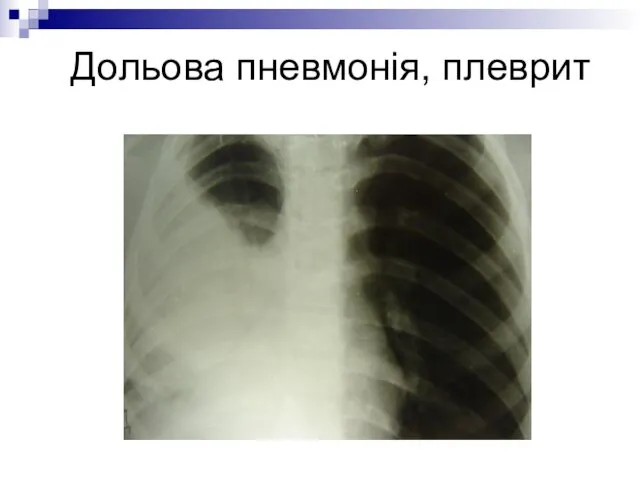
- 28. Крупозна пневмонія Розвивається у дітей дошкільного і шкільного віку, попередньо сенсибілізованних пневмококом, стрептококом Вражається ціла частка
- 29. Дольова пневмонія, плеврит
- 30. Клінічні особливості інтерстиціальної пневмонії Частота - близько 1% Розвивається у дітей перших місяців життя, у яких
- 31. Додаткові методи дослідження при пневмонії
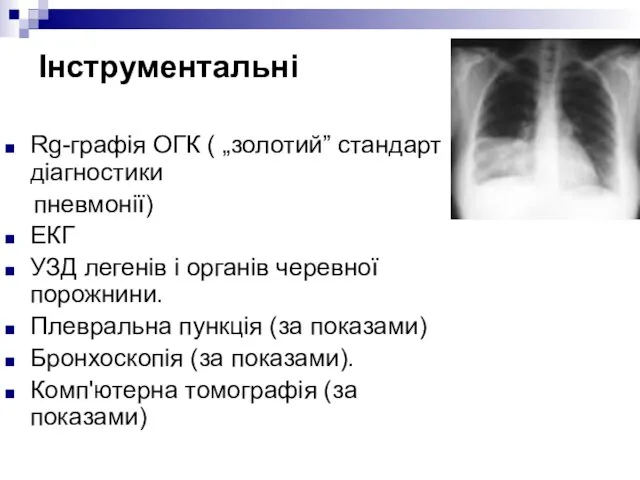
- 32. Інструментальні Rg-графія ОГК ( „золотий” стандарт діагностики пневмонії) ЕКГ УЗД легенів і органів черевної порожнини. Плевральна
- 33. Лабораторні Загальний аналіз крові. Загальний аналіз сечі. Мікробіологічне дослідження харкотиння (з глибоких відділів бронхіального дерева у
- 34. Принципи лікування пневмонії Режим – ліжковий або палатний (індивідуально, залежно від важкості захворювання), з достатньою аерацією
- 35. Покази до госпіталізації вік до 3-х років; ускладнений перебіг пневмонії; наявність ДН 2-3 ступеня, нестабільна гемодинаміка;
- 36. Принципи антибактеріальної терапії при пневмонії Антибіотикотерапія повинна бути етіотропною, з урахуванням виду збудника (по клінічній картині,
- 37. Оцінка ефективності антибактеріальної терапії Повний ефект – зниження температури тіла Частковий ефект – збереження лихоманки довше
- 38. Групи антибіотиків, які використовуються у лікуванні пневмонії у дітей Бета-лактамні антибіотики I – пеніциліни II –
- 39. I ГРУПА: ПЕНІЦИЛІНИ Природні – бензилпеніциліну Nа сіль - 100тис. ОД/кг м.т./ добу, в/м, 4 р.
- 40. Сучасні напівсинтетичні амінопеніциліни – амоксил, амоксицилін, флемоксин, оспамокс - 30-60мг/кг м.т./добу, 2-3 р., усередину Антисиньогнійні: -карбоксіпеніциліни
- 41. Інгібіторозахищені пеніциліни: амоксицилін з клавулановою кислотою - амоксициліну/клавуланат (амоксіклав, флемоклав солютаб, аугментин) - 40-60 мг/кг/ добу
- 42. ІІ група: цефалоспорини І покоління Цефазолін, цефалексин - не застосовують ІІ покоління ∙парентеральні – цефуроксим, цефамандол
- 43. ІІІ покоління ∙ парентеральні – цефотаксим, цефтріаксон, цефтазидим (Зацеф), цефоперазон - 100мг/кг/добу, в/в, в/м, 2-3 р.
- 44. ІІІ група: Карбапенеми ∙ Іміпенем (Тієнам) – 60-100 мг/кг/добу, в/в крап., 3 рази ∙ Меропенем (Меронем)
- 45. Аміноглікозиди 2 покоління: бруламіцин, сизоміцин - 6-8 мг/кг/добу, в/в,в/м, 2-3 р. 3 покоління: амікацин, нетілміцин -
- 46. Фторхінолони 2 покоління: ципрофлоксацин (Ципринол) –20-30 мг/кг/добу, парент.,2 рази 3 покоління: пенетрекс – 10 мг/кг/добу, парент.,
- 47. Сучасні підходи до проведення АБ-терапії пневмонії Оскільки збудник пневмонії у більшості випадків - невідомий, АБ-терапія призначається
- 48. Тактика АБ-терапії позалікарняної пневмонії Стартова емпірична АБ-терапія: Амінопеніциліни або „захищені” амінопеніциліни Цефалоспорини ІІ покоління Нові макроліди
- 49. Альтернативні антибіотики Парентерально „захищені” амінопеніциліни Цефалоспорини – ІІ (якщо не застосовувались як стартова АБ-терапія) у комбінації
- 50. Тактика АБ-терапії госпітальної пневмонії Стартова АБ-терапія: - парентерально „захищені”амінопеніциліни, в т.ч. антисиньогнійні (тіментин, тазоцин) - цефалоспорини
- 51. Альтернативні антибіотики - цефалоспорини 4 покоління (якщо не використовувалися як стартова АБ-терапія) - респіраторні фторхінолони (левофлоксацин,
- 52. Тривалість АБ-терапії при адекватному виборі антибіотика: 7-10 днів - при неускладненій пневмонії. 10-14 днів і довше
- 53. ПАТОГЕНЕТИЧНЕ ЛІКУВАННЯ 1. Оксигенотерапія – при ДН ІІ-ІІІ ст. 2. Детоксикаційна терапія: - оральна регідратація -
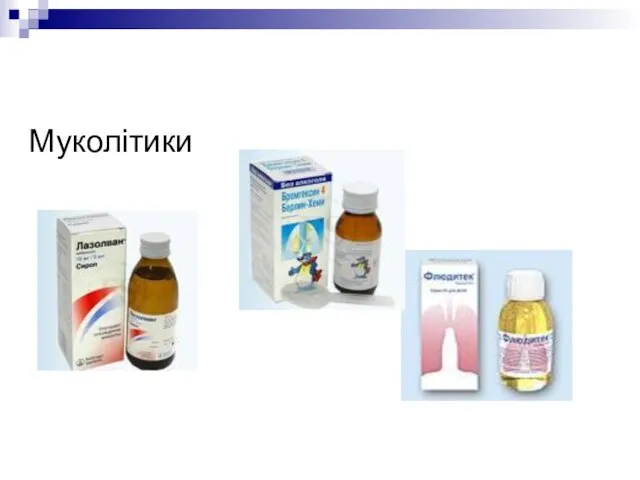
- 54. Муколітики
- 55. Покази до інфузійної терапії виражений токсикоз ексикоз порушення гемодинаміки загроза ДВЗ-синдрому Об'єм інфузійної терапії – 30
- 56. Фізіотерапевтичне лікування Аерозольтерапія з фіз. розчином, муколітиками Лазеротерапія на грудну клітку Масаж грудної клітки (при N
- 57. У період реконвалісценції -реабілітаційна терапія: Полівітамінні комплекси з мікроелементами (мультітабс, піковіт) ЛФК Масаж грудної клітки Дихальна
- 59. Скачать презентацию

















































 Радиология Мосвы
Радиология Мосвы Изготовление зубных протезов методом фрезерования и гальванопластики
Изготовление зубных протезов методом фрезерования и гальванопластики Моделировочные материалы
Моделировочные материалы Инородные тела в организме человека
Инородные тела в организме человека Хронический панкреатит. Хронический холецистит
Хронический панкреатит. Хронический холецистит Синдром Прадера- Вилли
Синдром Прадера- Вилли Нарушения свёртывания крови у хирургических больных и методы их коррекции
Нарушения свёртывания крови у хирургических больных и методы их коррекции Ишемическая болезнь сердца (ИБС). Стабильные формы
Ишемическая болезнь сердца (ИБС). Стабильные формы Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Шок. Шок дамуының 3 стадиясын ажыратады
Шок. Шок дамуының 3 стадиясын ажыратады Школа здоровья Ожирение
Школа здоровья Ожирение Синдром воспаления и повышенной сосудистой проницаемости
Синдром воспаления и повышенной сосудистой проницаемости Аналитикалық эпидемиология зерттеу. Оқиға бақылау, когорттық, және кәлденелік зерттеу
Аналитикалық эпидемиология зерттеу. Оқиға бақылау, когорттық, және кәлденелік зерттеу Қалқанша безінің ауруы
Қалқанша безінің ауруы Жедел жүрек-қантамыр жетіспеушілік кезіндегі реанимация және интенсивті терапия
Жедел жүрек-қантамыр жетіспеушілік кезіндегі реанимация және интенсивті терапия Социальная ответственность аптечного бизнеса
Социальная ответственность аптечного бизнеса Профилактика инфицирования медицинского персонала гриппом и другими ОРВИ
Профилактика инфицирования медицинского персонала гриппом и другими ОРВИ Балалардағы гипертермия кезінде шұғыл көмек
Балалардағы гипертермия кезінде шұғыл көмек Передраки і рак СОПР
Передраки і рак СОПР проект №17
проект №17 Балалар стоматологиялық тәжірибесіндегі ART-әдіс
Балалар стоматологиялық тәжірибесіндегі ART-әдіс Основы реабилитации. Физиотерапия. Электролечение: постоянные и импульсные токи
Основы реабилитации. Физиотерапия. Электролечение: постоянные и импульсные токи Муковисцидоз (кистозный фиброз)
Муковисцидоз (кистозный фиброз) Хорея Сиденгама
Хорея Сиденгама Гормоны надпочечников и половых желёз
Гормоны надпочечников и половых желёз Первая помощь при травмах скелета и мышц
Первая помощь при травмах скелета и мышц Организация работы прививочного кабинета поликлиники
Организация работы прививочного кабинета поликлиники Эпилепсия және құрыспалы ұстамалар
Эпилепсия және құрыспалы ұстамалар