Содержание
- 2. Тяжелое диспноэ Тахипноэ Цианоз, рефрактерный к кислородотерапии Сниженная растяжимость легких Диффузная альвеолярная инфильтрация на рентгенограмме
- 3. Определение «…синдром воспаления и повышенной сосудистой проницаемости, включающий клинические, рентгенологические и физиологические изменения, которые не могут
- 4. Заболеваемость и летальность Частота развития ОРДС в Германии варьирует от 1,5 до 9,3 случаев на 100
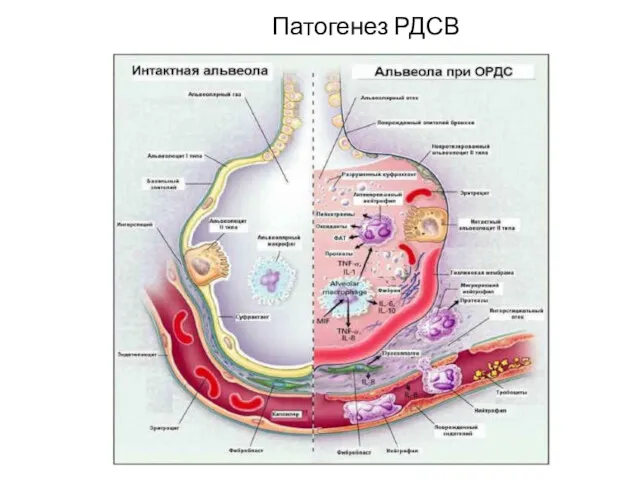
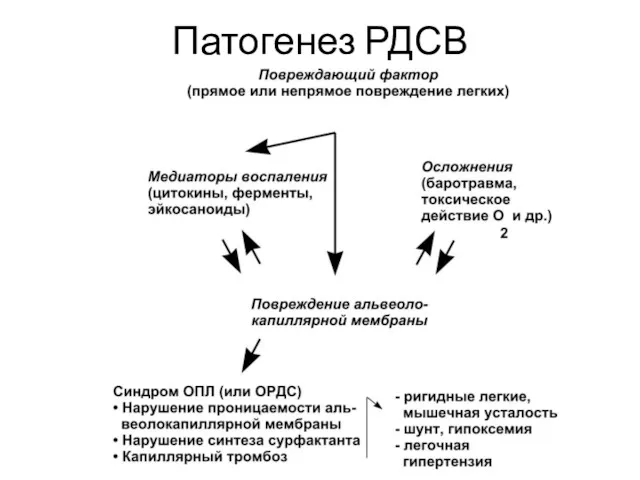
- 5. Патогенез развития ОРДС снижение капиллярного кровотока, задержка легочным эндотелием агрегатов, образование микроагрегатов тромбоцитов и микроэмболов с
- 6. Патогенез РДСВ
- 7. Механизмы артериальной гипоксемии Нарушение отношения вентиляция-перфузия (V/Q); Сброс (шунтирование) венозной крови в артериальное русло; Нарушение диффузии
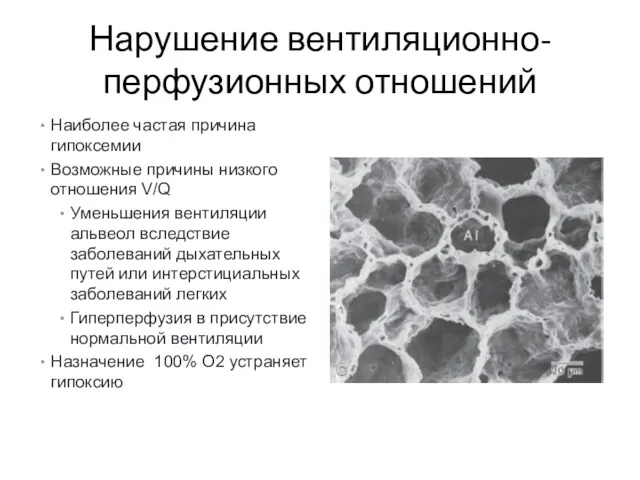
- 8. Нарушение вентиляционно-перфузионных отношений Наиболее частая причина гипоксемии Возможные причины низкого отношения V/Q Уменьшения вентиляции альвеол вследствие
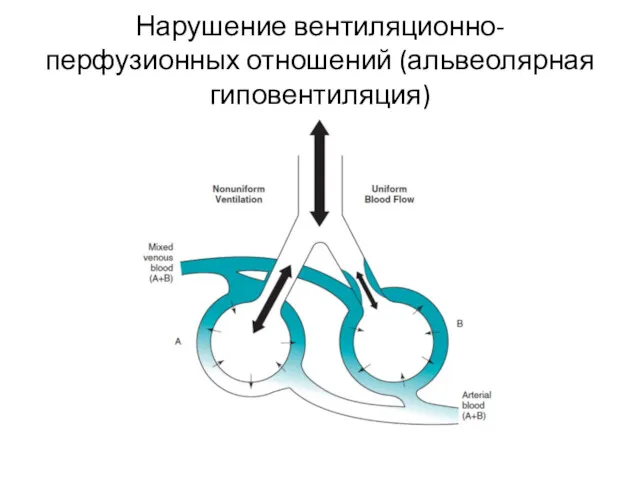
- 9. Нарушение вентиляционно-перфузионных отношений (альвеолярная гиповентиляция)
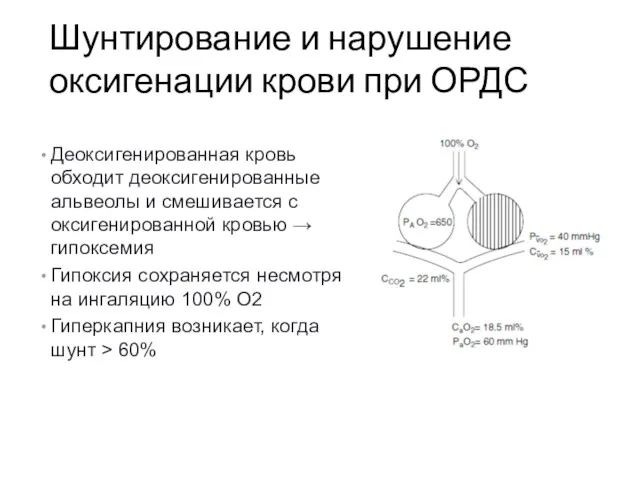
- 10. Шунтирование и нарушение оксигенации крови при ОРДС Деоксигенированная кровь обходит деоксигенированные альвеолы и смешивается с оксигенированной
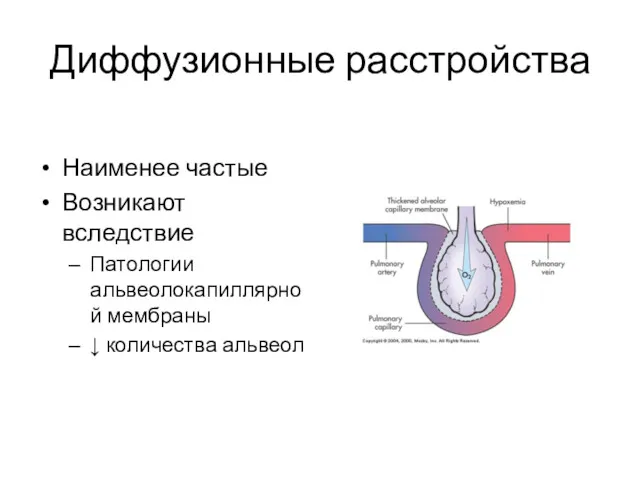
- 11. Диффузионные расстройства Наименее частые Возникают вследствие Патологии альвеолокапиллярной мембраны ↓ количества альвеол
- 12. Патогенез РДСВ
- 13. Факторы риска ОПЛ (ОРДС) Прямые Аспирация Пневмония Контузия легких Ингаляционные повреждения Жировая эмболия (множественные переломы двух
- 14. Факторы риска ОПЛ (ОРДС) (продолжение) Непрямые Сепсис Тяжелая неторакальная травма Массивные гемотрансфузии Ожоги Острый панкреатит Геморрагических
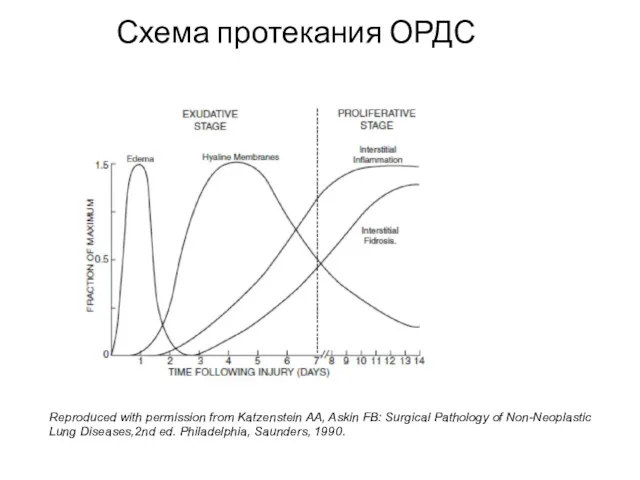
- 15. Морфологические стадии ОРДС Экссудативная Пролиферативную Фиброзную
- 16. Reproduced with permission from Katzenstein AA, Askin FB: Surgical Pathology of Non-Neoplastic Lung Diseases,2nd ed. Philadelphia,
- 17. Наличие гиалиновых мембран плюс, по крайней мере, один из следующих признаков: некроз альвеолоцитов первого типа или
- 18. Диагностические критерии ОПЛ и ОРДС (Специальная Американо-Европейская Согласительная конференция по ОРДС, 1994) острое начало; двусторонняя инфильтрация
- 19. Дифференциальная диагностика ALI или ARDS Кардиогенный отек Двусторонняя аспирационная пневмония Долевой ателектаз или ателектаз обеих долей
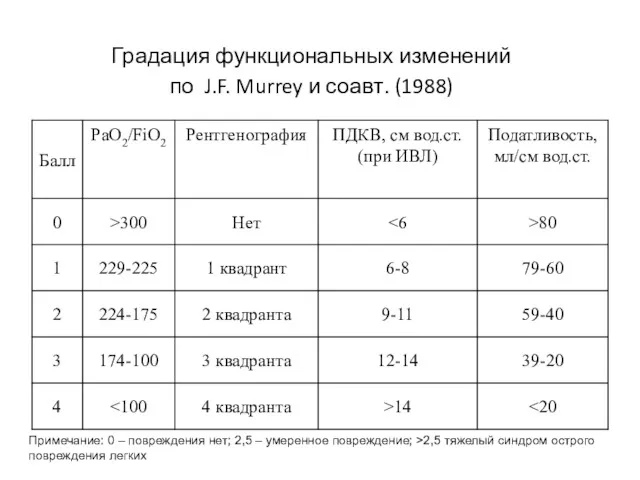
- 20. Градация функциональных изменений по J.F. Murrey и соавт. (1988) Примечание: 0 – повреждения нет; 2,5 –
- 21. Берлинские критерии постановки диагноза ОРДС
- 22. Берлинские критерии постановки диагноза ОРДС 1. Временной интервал: возникновение синдрома (новые симптомы или усугубление симптомов поражения
- 23. Берлинские критерии постановки диагноза ОРДС 4. Нарушение оксигенации (гипоксемия): 4.1. Легкая: 200 мм рт.ст. = 5
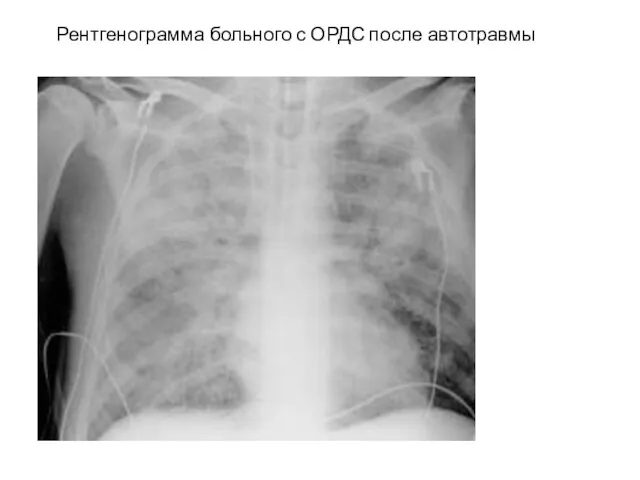
- 24. Рентгенограмма больного с ОРДС после автотравмы
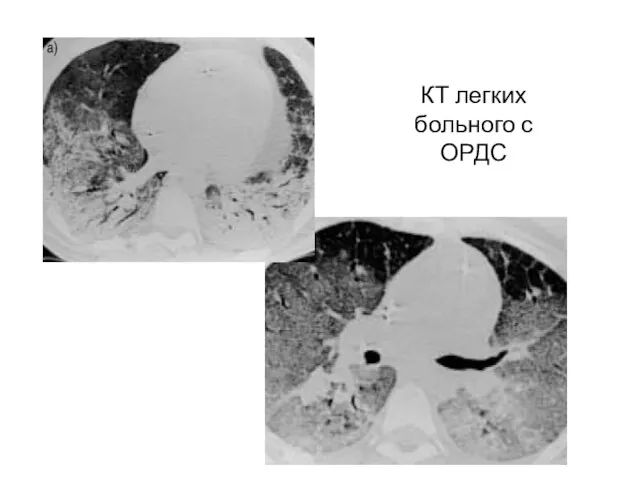
- 25. КТ легких больного с ОРДС
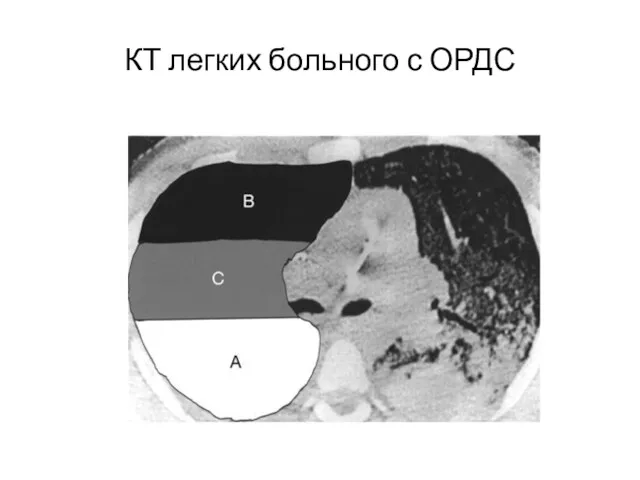
- 26. КТ легких больного с ОРДС
- 27. Повреждения легких, вызванные искусственной вентиляцией легких Баротравма (внеальвеолярный газ) Травма объемом (диффузное поражение альвеол из-за перерастяжения)
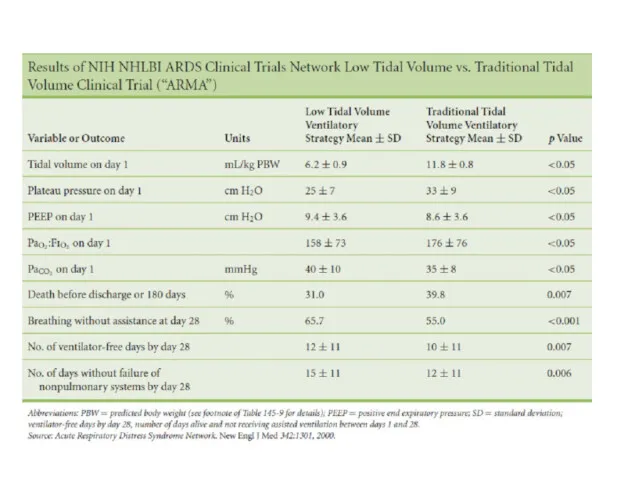
- 28. Цели респираторной поддержки Цель Ключевой параметр Допустимые пределы Вентиляция/СО2 клиренс рН 7.20 Оксигенация SaO2 > 90
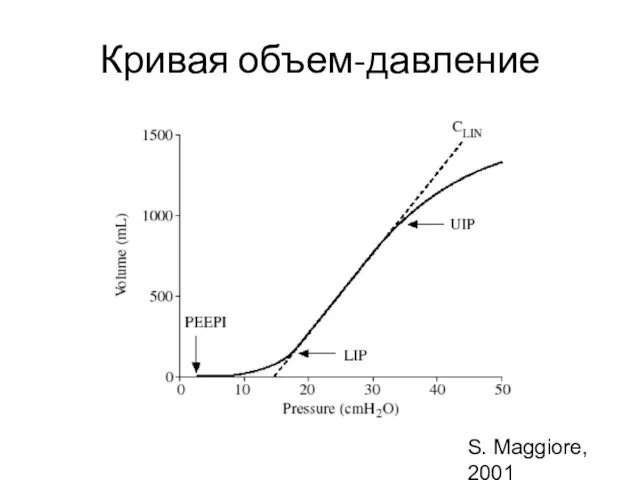
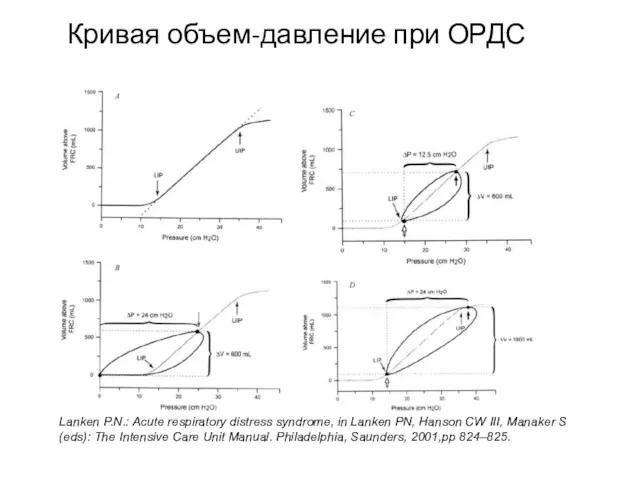
- 29. Кривая объем-давление S. Maggiore, 2001
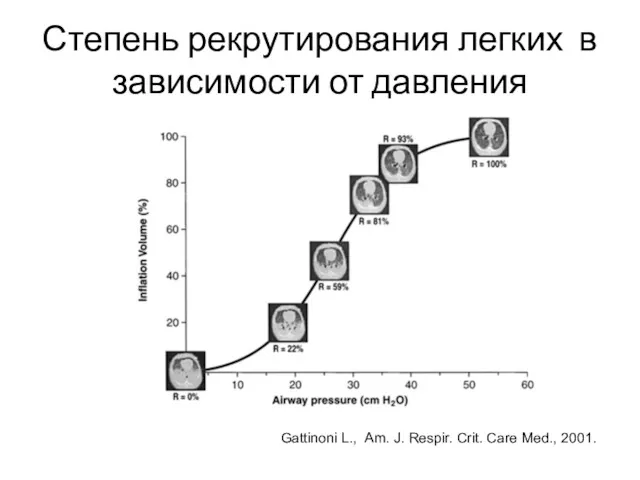
- 30. Степень рекрутирования легких в зависимости от давления Gattinoni L., Am. J. Respir. Crit. Care Med., 2001.
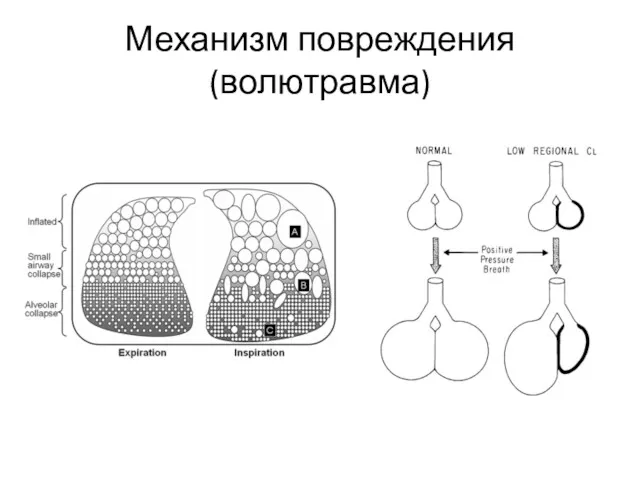
- 31. Механизм повреждения (волютравма)
- 32. Стратегия применения ПДКВ (Mechanical ventilation /[edited by] Neil R. Macintyre, Richard D.Branson W.B. Saunders Company 2001
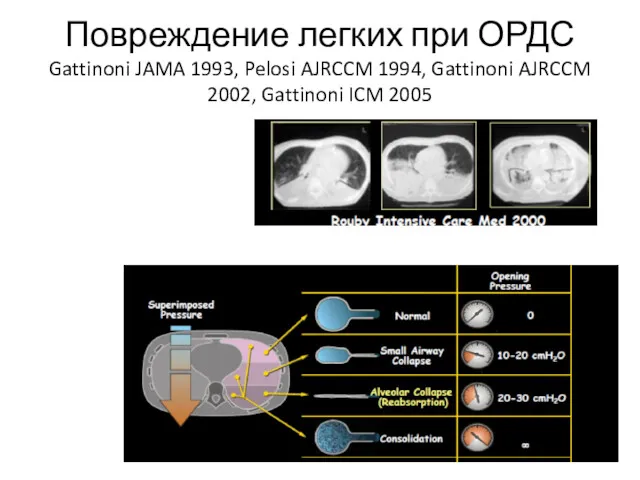
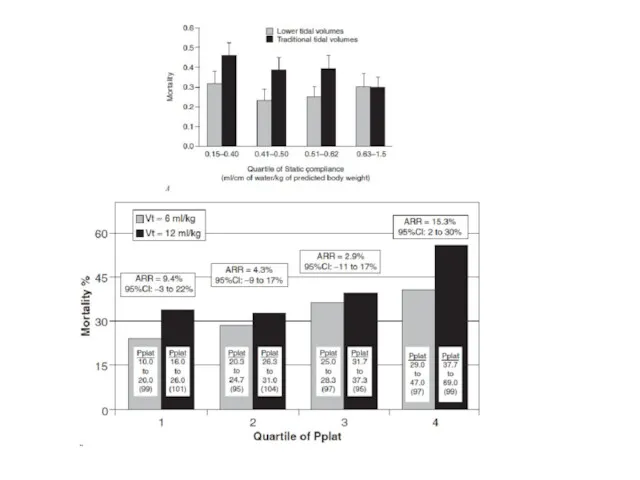
- 33. Повреждение легких при ОРДС Gattinoni JAMA 1993, Pelosi AJRCCM 1994, Gattinoni AJRCCM 2002, Gattinoni ICM 2005
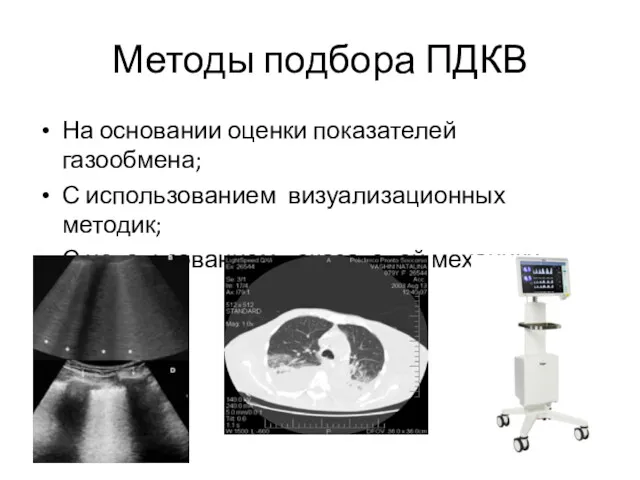
- 37. Методы подбора ПДКВ На основании оценки показателей газообмена; С использованием визуализационных методик; С использованием показателей механики
- 38. Lanken P.N.: Acute respiratory distress syndrome, in Lanken PN, Hanson CW III, Manaker S (eds): The
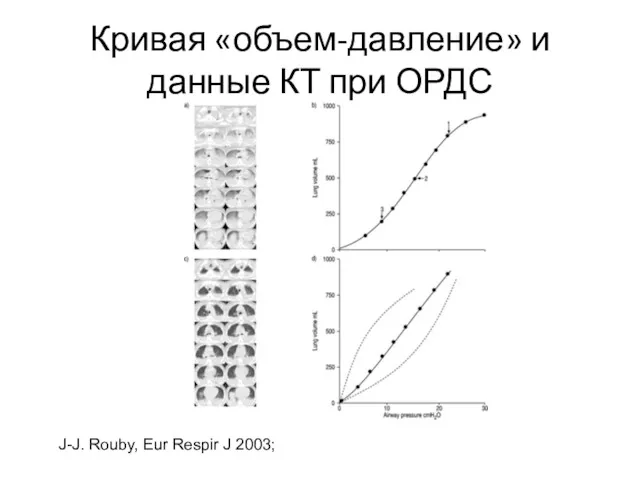
- 39. Кривая «объем-давление» и данные КТ при ОРДС J-J. Rouby, Eur Respir J 2003;
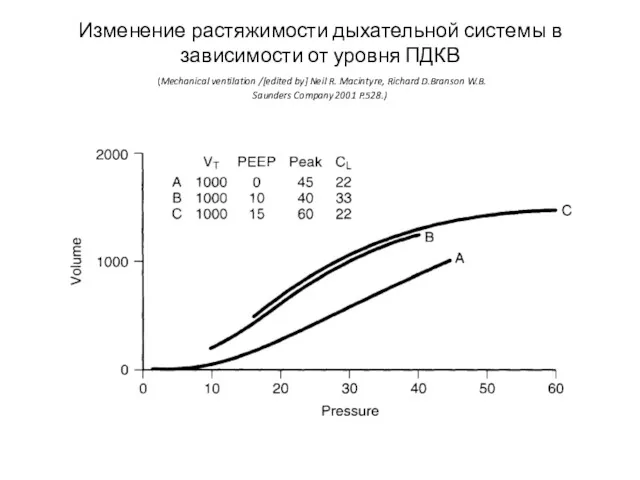
- 40. Изменение растяжимости дыхательной системы в зависимости от уровня ПДКВ (Mechanical ventilation /[edited by] Neil R. Macintyre,
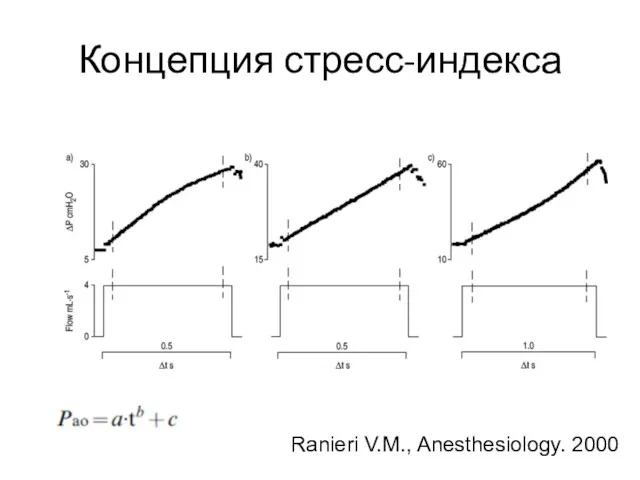
- 41. Концепция стресс-индекса Ranieri V.M., Anesthesiology. 2000
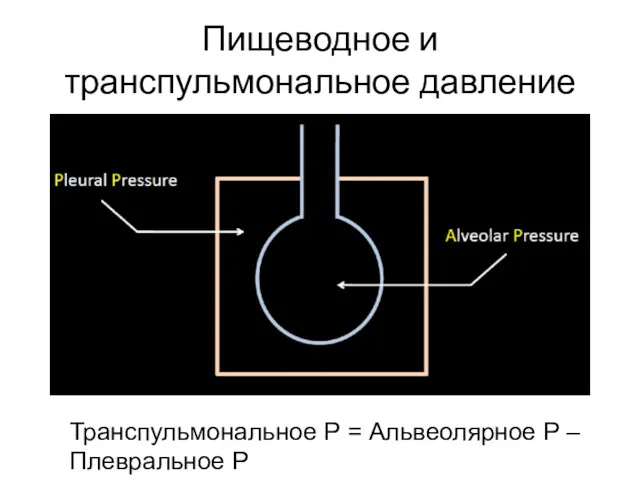
- 42. Пищеводное и транспульмональное давление Транспульмональное Р = Альвеолярное Р – Плевральное Р
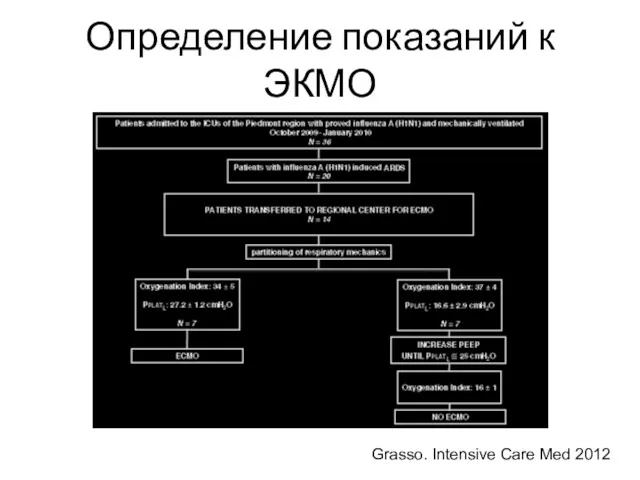
- 43. Определение показаний к ЭКМО Grasso. Intensive Care Med 2012
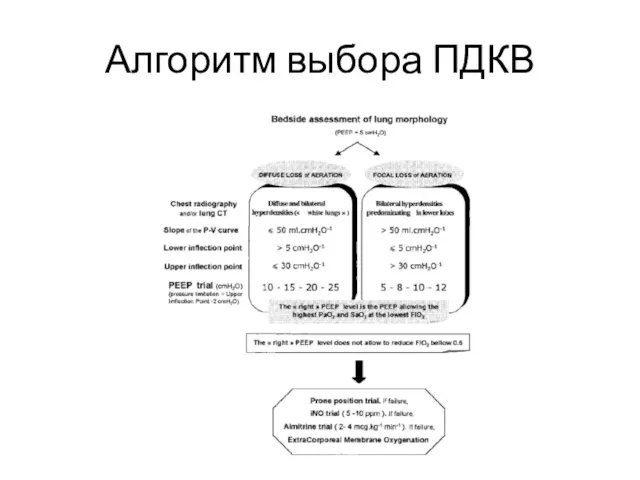
- 44. Алгоритм выбора ПДКВ
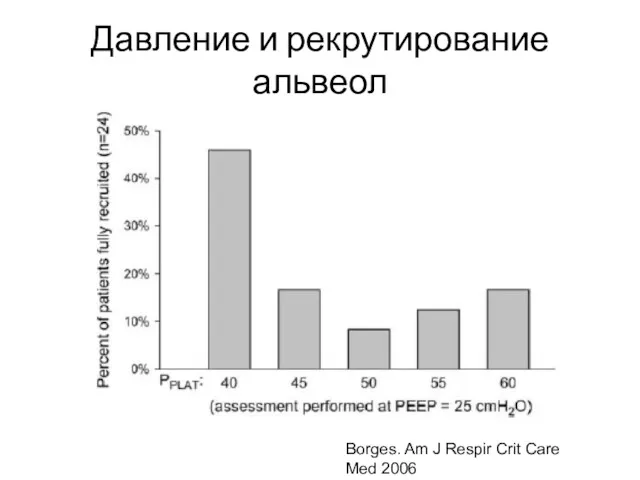
- 45. Давление и рекрутирование альвеол Borges. Am J Respir Crit Care Med 2006
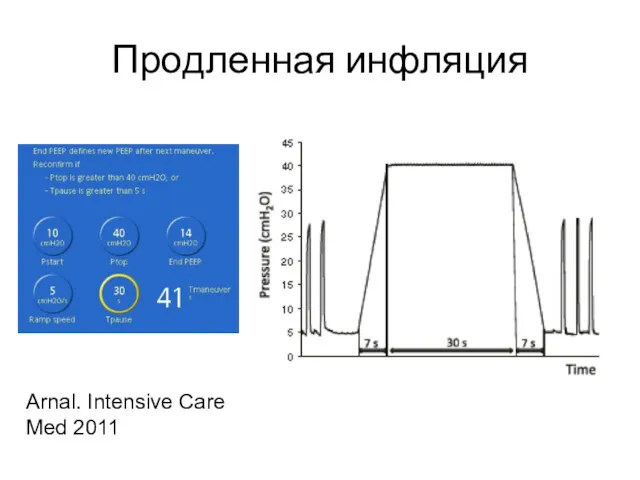
- 46. Продленная инфляция Arnal. Intensive Care Med 2011
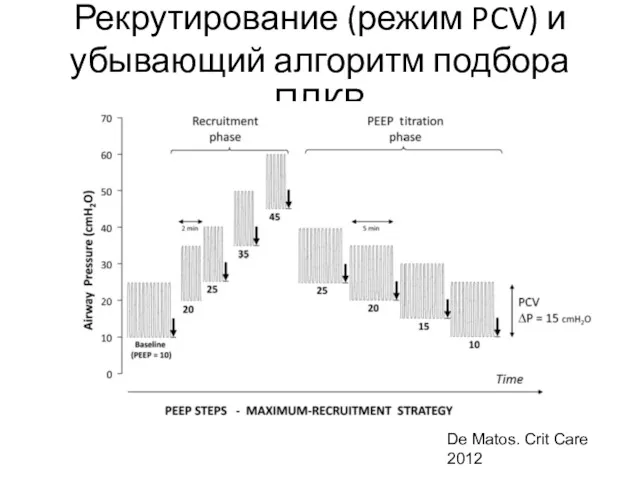
- 47. Рекрутирование (режим PCV) и убывающий алгоритм подбора ПДКВ De Matos. Crit Care 2012
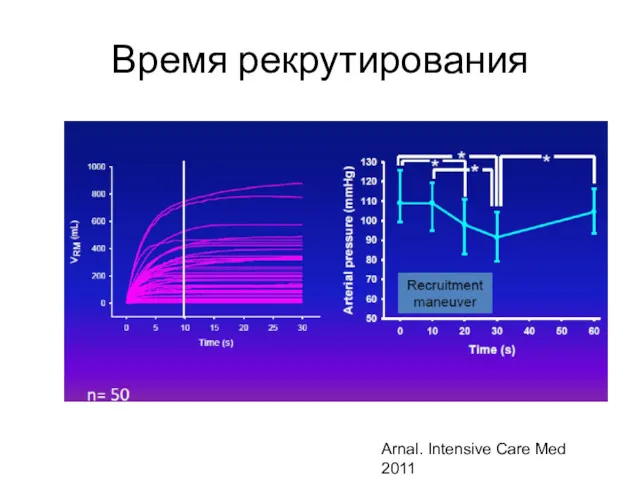
- 48. Время рекрутирования Arnal. Intensive Care Med 2011
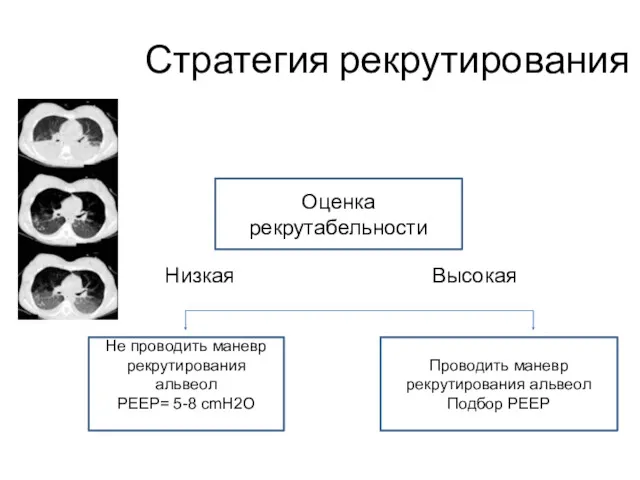
- 49. Стратегия рекрутирования Оценка рекрутабельности Низкая Высокая Не проводить маневр рекрутирования альвеол PEEP= 5-8 cmH2O Проводить маневр
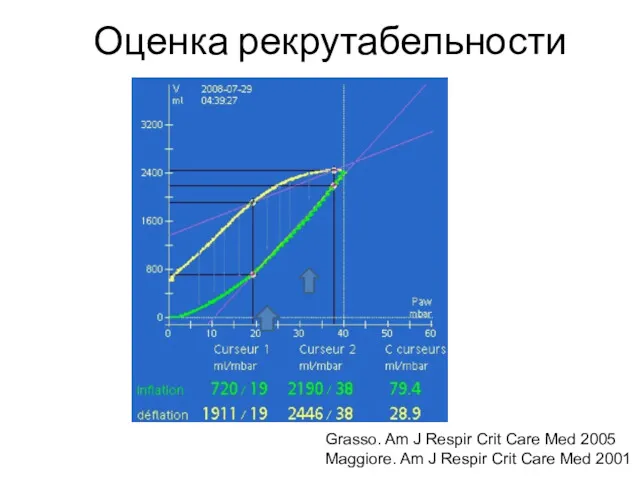
- 50. Оценка рекрутабельности Grasso. Am J Respir Crit Care Med 2005 Maggiore. Am J Respir Crit Care
- 51. Оценка рекрутабельности
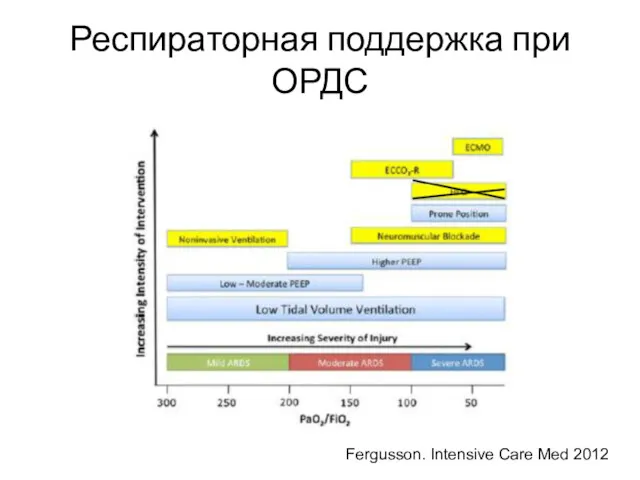
- 52. Респираторная поддержка при ОРДС Fergusson. Intensive Care Med 2012
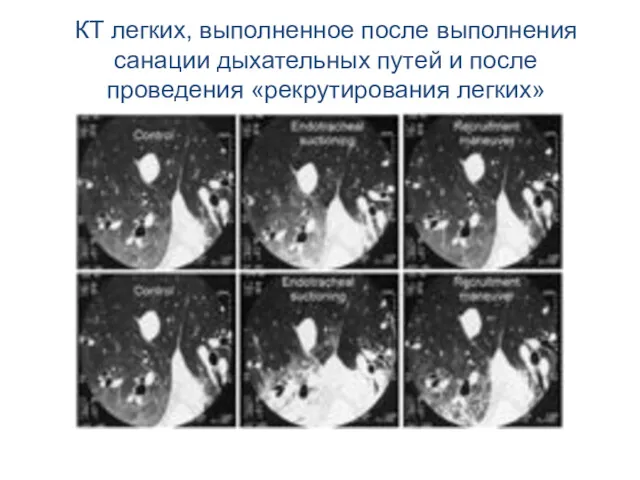
- 53. КТ легких, выполненное после выполнения санации дыхательных путей и после проведения «рекрутирования легких»
- 54. Дополнительные методы лечения «Жидкостная» вентиляция; Высокочастотная вентиляция; Прон-позиция Экстракорпоральная мембранная оксигенация (ЭКМО); Сурфактантная терапия; Ингаляционное применение
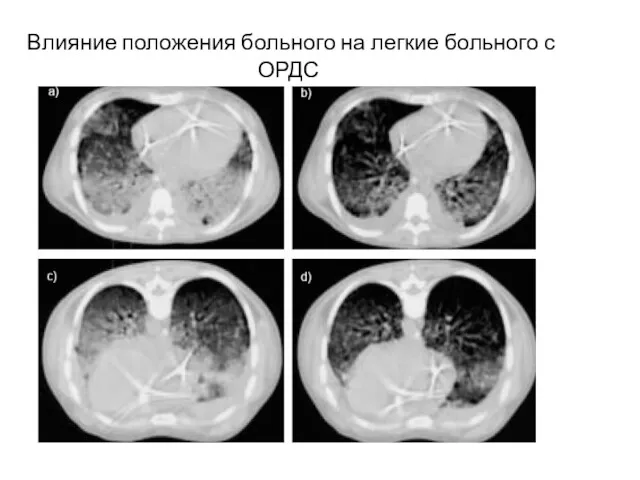
- 55. Влияние положения больного на легкие больного с ОРДС
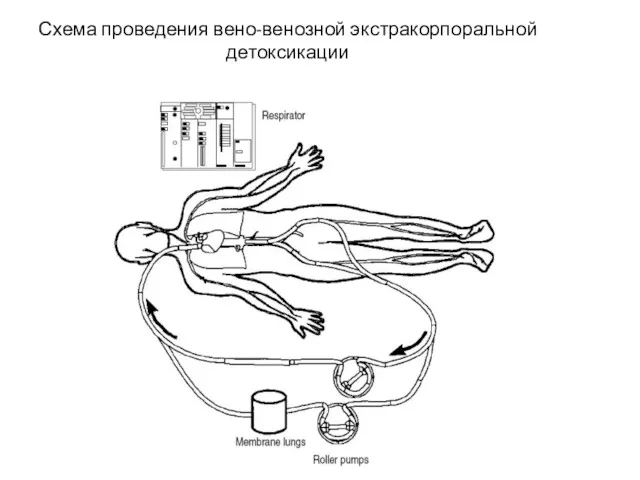
- 56. Схема проведения вено-венозной экстракорпоральной детоксикации
- 58. Скачать презентацию
















![Стратегия применения ПДКВ (Mechanical ventilation /[edited by] Neil R. Macintyre,](/_ipx/f_webp&q_80&fit_contain&s_1440x1080/imagesDir/jpg/128509/slide-31.jpg)



 История развития отечественной неврологии. Морфогенез и гистогенез нервной системы
История развития отечественной неврологии. Морфогенез и гистогенез нервной системы Профилактика послеродовых кровотечений. Активное ведение третьего периода родов. Краниотомия
Профилактика послеродовых кровотечений. Активное ведение третьего периода родов. Краниотомия Перитонит у детей
Перитонит у детей Показания к плановому кесареву сечению во время беременности
Показания к плановому кесареву сечению во время беременности Сепсис: история
Сепсис: история Психостимуляторы. Ноотропные средства. Болеутоляющие средства
Психостимуляторы. Ноотропные средства. Болеутоляющие средства Лекарственные растения, обладающие противовоспалительными и противоязвенными свойствами
Лекарственные растения, обладающие противовоспалительными и противоязвенными свойствами Нарушения речи и особенности их коррекции у детей с интеллектуальной недостаточностью
Нарушения речи и особенности их коррекции у детей с интеллектуальной недостаточностью Роль вакцинации в профилактике инфекционных заболеваний
Роль вакцинации в профилактике инфекционных заболеваний Kurs przed Lekarskim Egzaminem Końcowym Reumatologia
Kurs przed Lekarskim Egzaminem Końcowym Reumatologia Страхование здоровья в Грузии. Страховая компания Полис Меди
Страхование здоровья в Грузии. Страховая компания Полис Меди Послеродовый период. Уход за родильницей
Послеродовый период. Уход за родильницей Приобретенные пороки сердца
Приобретенные пороки сердца Медицинская генетика
Медицинская генетика Нуклеопротеидтер алмасуының бұзылуы: подагра, несеп тас ауруы, несеп қышқыл, инфаркт
Нуклеопротеидтер алмасуының бұзылуы: подагра, несеп тас ауруы, несеп қышқыл, инфаркт Логопедическая коррекция в комплексе медико-педагогической и социальной реабилитации детей с церебральным параличом
Логопедическая коррекция в комплексе медико-педагогической и социальной реабилитации детей с церебральным параличом Гигиена зрения. Предупреждение глазных болезней
Гигиена зрения. Предупреждение глазных болезней Топографическая анатомия в области надплечья и плеча. (Занятие 2)
Топографическая анатомия в области надплечья и плеча. (Занятие 2) Менингит дегеніміз не?
Менингит дегеніміз не? Celiac disease
Celiac disease Влияние вредных факторов на плод
Влияние вредных факторов на плод Острая гнойная инфекция костей и суставов
Острая гнойная инфекция костей и суставов Эритроцитурия (дифференциальная диагностика)
Эритроцитурия (дифференциальная диагностика) Требования к организации и проведению профилактической дератизации и дезинсекции
Требования к организации и проведению профилактической дератизации и дезинсекции Прогресс в медицине за 50 лет
Прогресс в медицине за 50 лет Острая ревматическая лихорадка (болезнь Сокольского – Буйо)
Острая ревматическая лихорадка (болезнь Сокольского – Буйо) Жедел және созылмалы бронхит
Жедел және созылмалы бронхит Болезнь Альцгеймера
Болезнь Альцгеймера