Содержание
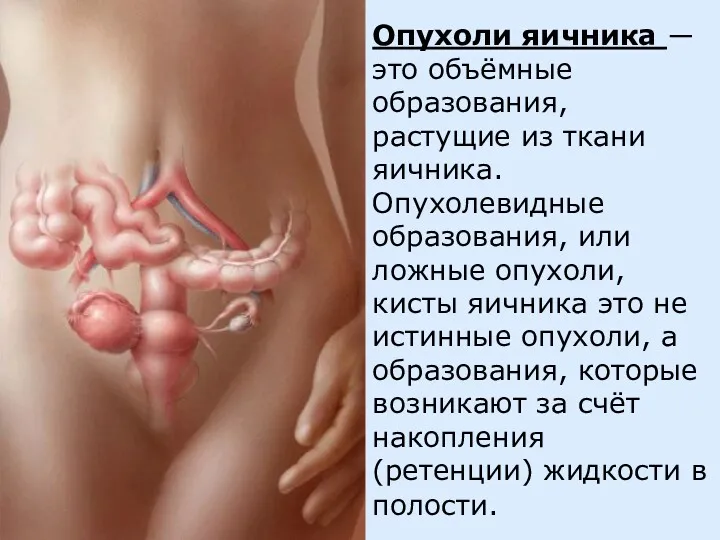
- 2. Опухоли яичника ― это объёмные образования, растущие из ткани яичника. Опухолевидные образования, или ложные опухоли, кисты
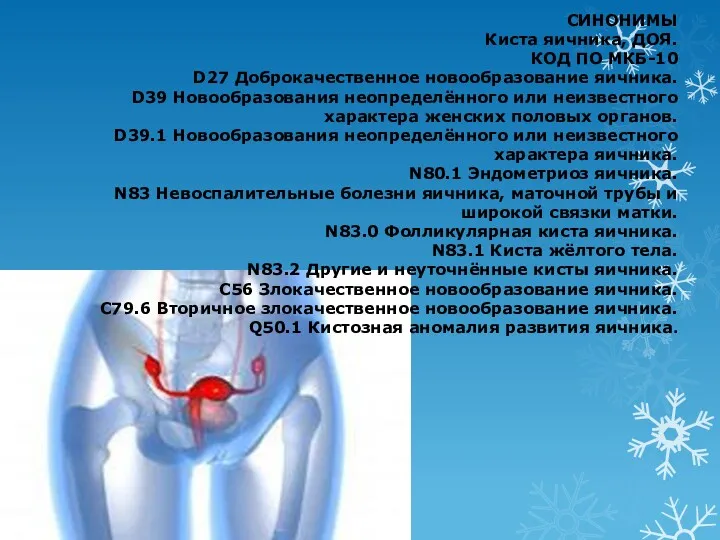
- 3. СИНОНИМЫ Киста яичника, ДОЯ. КОД ПО МКБ-10 D27 Доброкачественное новообразование яичника. D39 Новообразования неопределённого или неизвестного
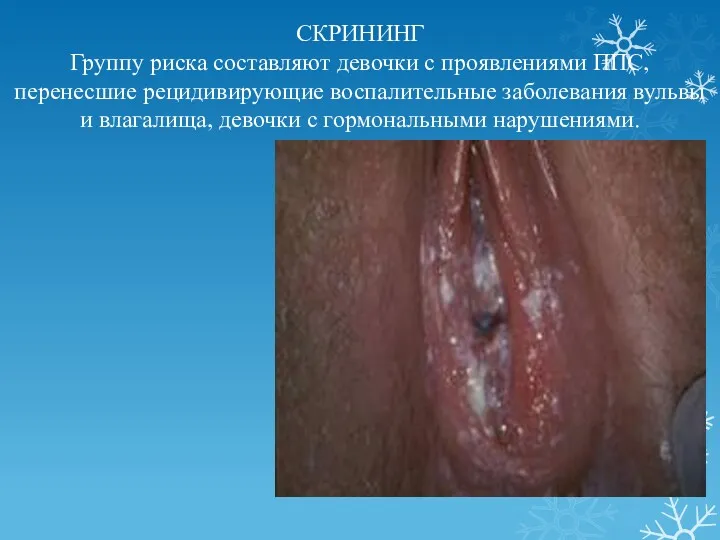
- 4. СКРИНИНГ Группу риска составляют девочки с проявлениями ППС, перенесшие рецидивирующие воспалительные заболевания вульвы и влагалища, девочки
- 5. Отягощенный гинекологический (кисты и истинные опухоли яичников) и акушерский (эклампсия, перенесенные вирусные заболевания во время беременности,
- 6. Классификация ВОЗ (2003) опухолей и опухолевидных образований яичников, наиболее часто встречающихся в детском возрасте: •1. Опухолевидные
- 7. Краткая характеристика наиболее часто встречающихся форм опухолей и опухолевидных образований яичников у девочек и подростков: Фолликулярные
- 8. Эндометриоидные кисты яичников (наружный генитальный эндометриоз яичников) образуются в результате доброкачественного разрастания ткани в морфологически и
- 9. Истинные эпителиальные опухоли составляют от 15,4 до 26,7% всех яичниковых образований у детей и подростков, занимая,
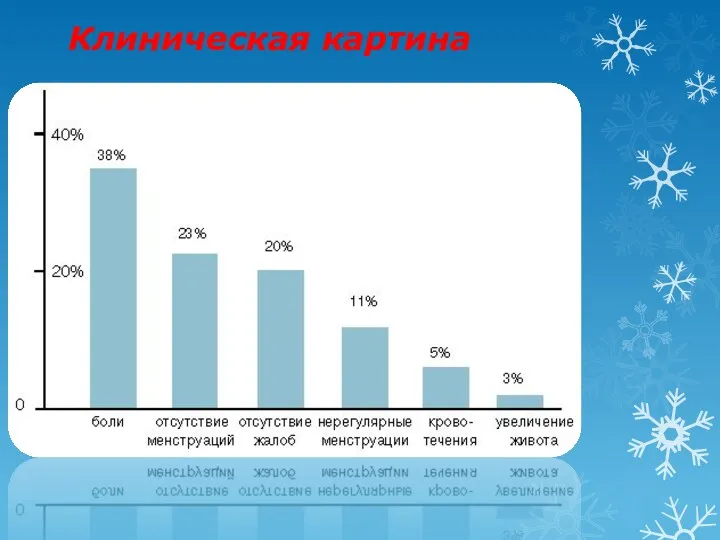
- 10. Клиническая картина
- 11. Особенности клинической картины неосложненного течения опухолей и опухолевидных образований яичников у детей Наиболее яркую клиническую картину
- 12. К основным осложнениям опухолей и опухолевидных образований яичников относят: перекрут ножки опухоли; разрыв капсулы; нагноение; кровоизлияние
- 13. Диагностика опухолей и опухолевидных образований яичников у девочек и подростков анализ клинико-анамнестических данных (основные жалобы приведены
- 14. ДИАГНОСТИКА Для диагностики прежде всего необходимы: сбор анамнестических данных с акцентом на события, предшествовавшие появлению жалоб
- 15. ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ Иммунологический метод ранней диагностики рака путём определения в крови Аг СА125 недостаточно чувствителен и
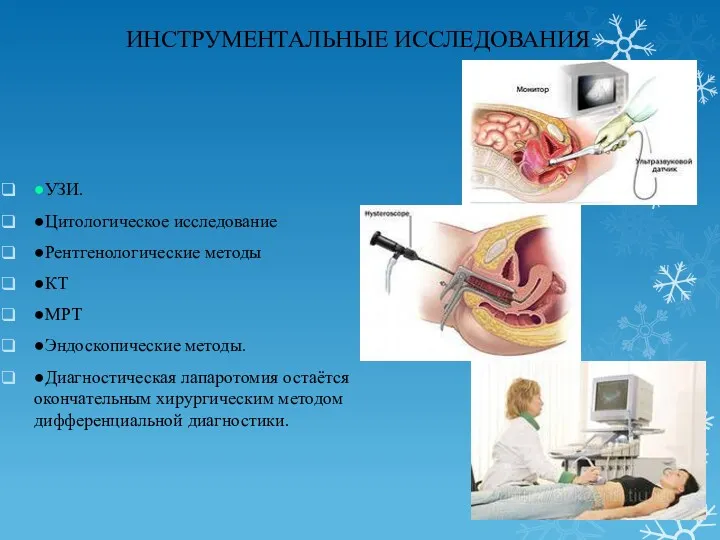
- 16. ИНСТРУМЕНТАЛЬНЫЕ ИССЛЕДОВАНИЯ ●УЗИ. ●Цитологическое исследование ●Рентгенологические методы ●КТ ●МРТ ●Эндоскопические методы. ●Диагностическая лапаротомия остаётся окончательным хирургическим
- 17. Дифференциальную диагностику опухолей и опухолевидных образований яичников следует проводить со следующими состояниями: объёмными экстрагенитальными образованиями (в
- 18. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ При наличии симптомов, соответствующих картине «острого живота», необходима экстренная госпитализация. При подозрении на
- 19. МЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ Медикаментозному лечению подлежат только длительно существующие или рецидивирующие функциональные кисты яичников. Гормональную терапию в
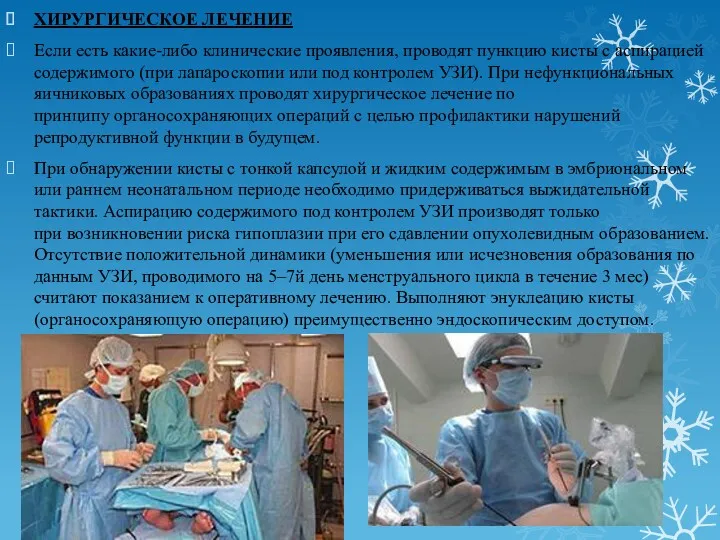
- 20. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ Если есть какие-либо клинические проявления, проводят пункцию кисты с аспирацией содержимого (при лапароскопии или
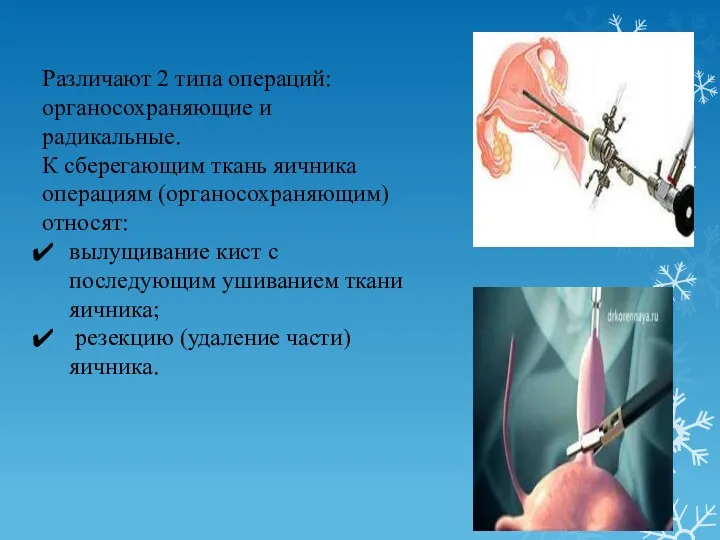
- 21. Различают 2 типа операций: органосохраняющие и радикальные. К сберегающим ткань яичника операциям (органосохраняющим) относят: вылущивание кист
- 22. Лечение эпителиальных ДОЯ хирургическое, поскольку независимо от размера опухоли существует опасность озлокачествления. Во время операции проводят
- 23. Заключение Опухоли и опухолевидные образования придатков матки у детей и подростков представляют собой актуальную проблему в
- 25. Скачать презентацию













 Лекарственные средства для лечения ишемической болезни сердца
Лекарственные средства для лечения ишемической болезни сердца Синдром эндогенной интоксикации в хирургии
Синдром эндогенной интоксикации в хирургии Жалпы этиология. Патогенез
Жалпы этиология. Патогенез Детское зубное протезирование
Детское зубное протезирование Медициналық сақтандырудың ерекшеліктері
Медициналық сақтандырудың ерекшеліктері Аномалии зубных рядов
Аномалии зубных рядов Акушерские щипцы. Вакуум-экстракция плода
Акушерские щипцы. Вакуум-экстракция плода Вакцинация
Вакцинация Грип. Типи вірусу
Грип. Типи вірусу Psoriasis and lichen
Psoriasis and lichen Поствакцинальные реакции и осложнения
Поствакцинальные реакции и осложнения Побочные действия при длительном приеме глюкокортикостероидов у детей с нефротическим синдромом
Побочные действия при длительном приеме глюкокортикостероидов у детей с нефротическим синдромом Лазерное излучение
Лазерное излучение Сүйек және буын туберкулезі
Сүйек және буын туберкулезі Туберкулезді алдын алу
Туберкулезді алдын алу Эффективность влияния ноотропов на когнитивные функции
Эффективность влияния ноотропов на когнитивные функции Применение антимикробных препаратов при беременности и у пожилых
Применение антимикробных препаратов при беременности и у пожилых Жарақат және жарақат түрлері
Жарақат және жарақат түрлері Умственная отсталость
Умственная отсталость Методичні рекомендації з організації інтернатури для керівників лікарів – інтернів за фахом „педіатрія”
Методичні рекомендації з організації інтернатури для керівників лікарів – інтернів за фахом „педіатрія” Инфекционная заболеваемость в РФ за 2015 год
Инфекционная заболеваемость в РФ за 2015 год Особенности сестринского обследования и ухода, при остром лейкозе у детей
Особенности сестринского обследования и ухода, при остром лейкозе у детей Өкпеден қан кету
Өкпеден қан кету Медицинская реабилитация при сколиозе
Медицинская реабилитация при сколиозе Вирусы коксаки А и В. ECHO вирусы. Энтеровирусы человека 68-71 типа
Вирусы коксаки А и В. ECHO вирусы. Энтеровирусы человека 68-71 типа Компоненты сердечно-сосудистой системы и их функции
Компоненты сердечно-сосудистой системы и их функции Науқастың операция алдындағы дайындалуы. Анестезия техникасы, бет жақ операциядағы тыныс демалуының прфилактикасы
Науқастың операция алдындағы дайындалуы. Анестезия техникасы, бет жақ операциядағы тыныс демалуының прфилактикасы Цитомегаловирус. Вирус герпеса
Цитомегаловирус. Вирус герпеса