Принципи первинної реанімації новонароджених. Інтенсивна терапія перинатальної асфіксії новонароджених презентация
Содержание
- 2. Наказ Міністерства охорони здоров’я України від 28.03.2014 року № 225 «Початкова, реанімаційна і післяреанімаційна допомога новонародженим
- 3. Відповідно до даних ВООЗ, близько 10% усіх новонароджених потребують принаймні часткової медичної допомоги в пологовому залі,
- 4. Підготовка до реанімації: чинники ризику Більшість, але не всі випадки реанімації новонароджених можуть бути передбачені за
- 5. Допологові чинники ризику, пов’язані з потребою реанімації новонароджених Цукровий діабет у матері Артеріальна гіпертензія вагітних Хронічна
- 6. Інтранатальні чинники ризику, пов’язані з потребою реанімації новонароджених Невідкладний кесарський розтин Накладання щипців або вакуум-екстракція плода
- 7. Забезпечення адміністративної підтримки Адміністрація акушерської установи несе відповідальність за організацію і забезпечення реанімаційної допомоги новонародженим в
- 8. Забезпечити присутність відповідного персоналу На кожних пологах низького ризику потрібна присутність принаймні одного медичного працівника (лікаря,
- 9. Забезпечити присутність відповідного персоналу Якщо очікуються пологи високого ризику, необхідна присутність принаймні 2 осіб, – один
- 10. 3- Приготування до реанімації Температура приміщень Реанімаційний столик Зібрати обладнання Перевірити обладнання © 2000 AAP/AHA
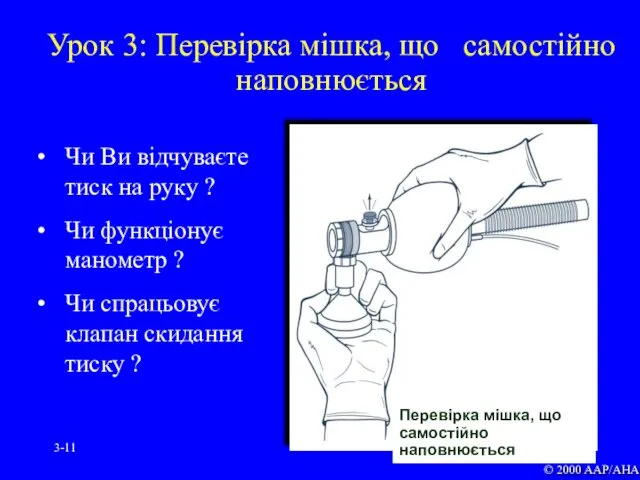
- 11. 3- Урок 3: Перевірка мішка, що самостійно наповнюється Чи Ви відчуваєте тиск на руку ? Чи
- 12. Заходи після народження дитини Реанімаційну допомогу надають усім дітям, народженим живими. Усі дії медичного персоналу після
- 13. Підготовка до реанімації: персонал і обладнання На кожних пологах має бути присутньою хоча б одна особа,
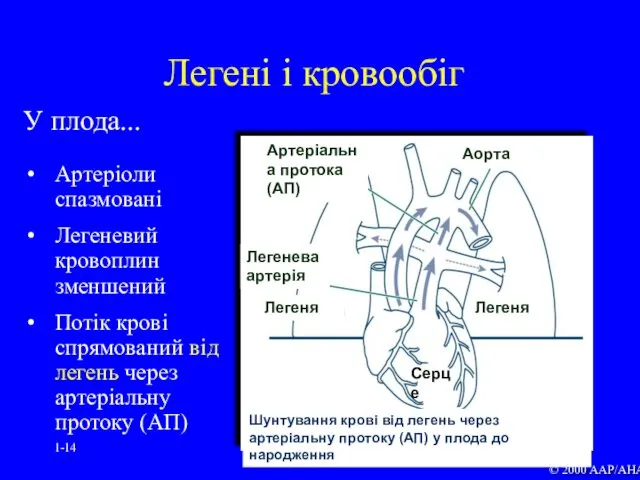
- 14. 1- У плода... Артеріоли спазмовані Легеневий кровоплин зменшений Потік крові спрямований від легень через артеріальну протоку
- 15. 1- Після народження... Легені наповнюються повітрям Фетальна легенева рідина залишає альвеоли Легені і кровообіг © 2000
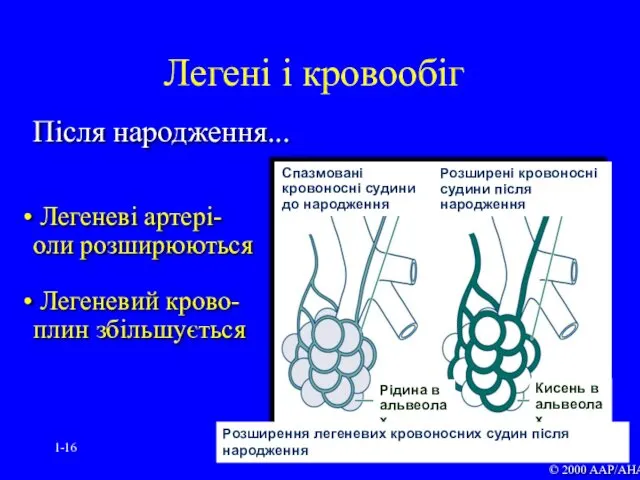
- 16. 1- Після народження... Легеневі артері- оли розширюються Легеневий крово- плин збільшується Легені і кровообіг © 2000
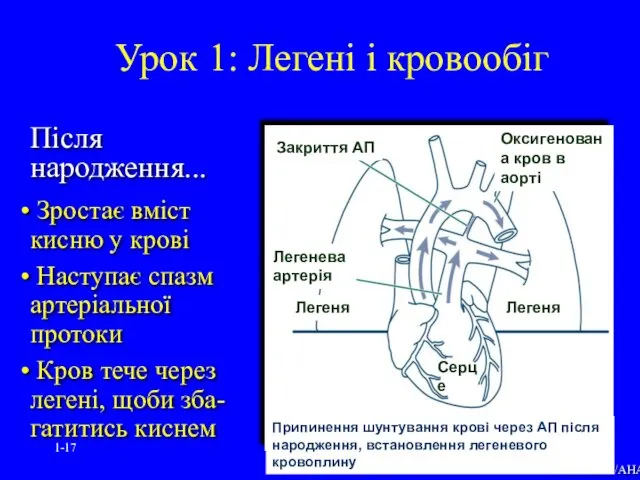
- 17. 1- Після народження... Зростає вміст кисню у крові Наступає спазм артеріальної протоки Кров тече через легені,
- 18. 1- Протягом кількох секунд після народ-ження відбуваються такі важливі зміни: Рідина в альвеолах всмоктується Наступає спазм
- 19. 1- Звільнення легенів плода від рідини... Поліпшується за рахунок пологової діяльності до народження дитини Полегшується завдяки
- 20. 1- Легеневий кровоплин... Зменшується на фоні гіпоксемії і ацидозу, які спричиняють спазм легеневих судин Збільшується на
- 21. 1- Функція серця і компенсаторні механізми на фоні асфіксії Початкова відповідь на дію гіпоксії Спазм судин
- 22. Урок 1: Які проблеми можуть виникнути під час постнатальної адаптації ? Недостатня вентиляція і/або порушення прохідності
- 23. Внутрішньоутробні перинатальні порушення Первинне апное Коли у плода/новонародженого починає розвиватися гіпоксемія, за початковим періодом прискореного дихання
- 24. Урок 1: Порушення нормальної адаптації: АПНОЕ Первинне апное Період прискореного дихання Зупинка дихання Частота серцевих скорочень
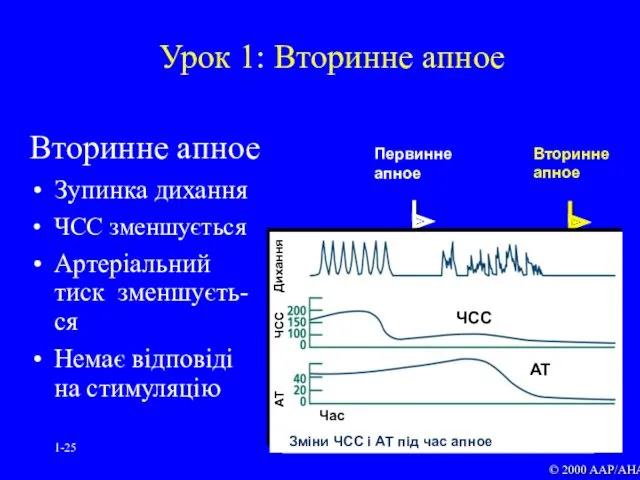
- 25. 1- Урок 1: Вторинне апное Вторинне апное Зупинка дихання ЧСС зменшується Артеріальний тиск зменшуєть-ся Немає відповіді
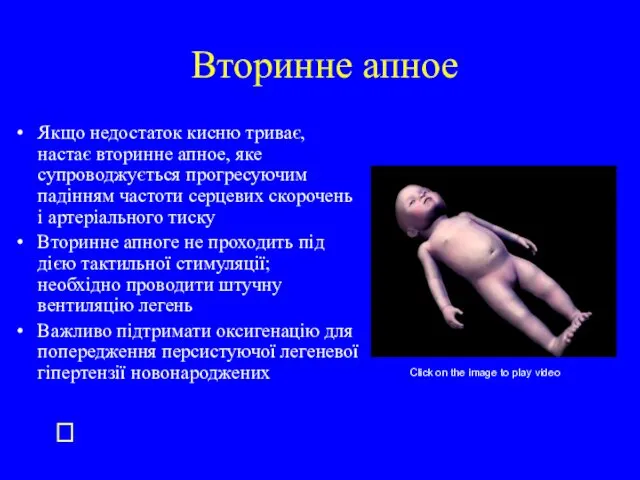
- 26. Вторинне апное Якщо недостаток кисню триває, настає вторинне апное, яке супроводжується прогресуючим падінням частоти серцевих скорочень
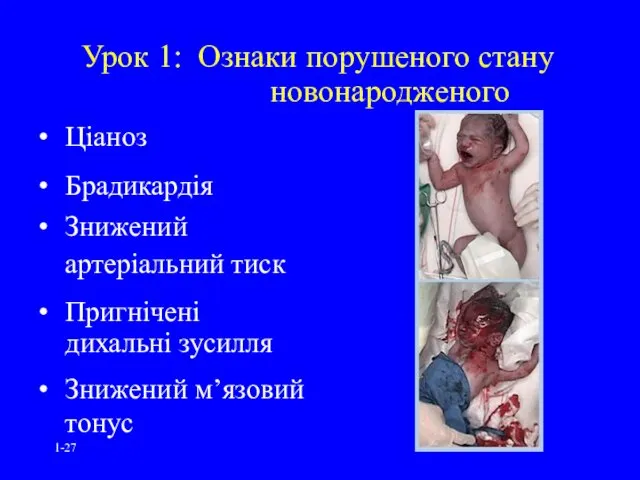
- 27. 1- Урок 1: Ознаки порушеного стану новонародженого Ціаноз Брадикардія Знижений артеріальний тиск Пригнічені дихальні зусилля Знижений
- 28. Перші 30 сек. життя
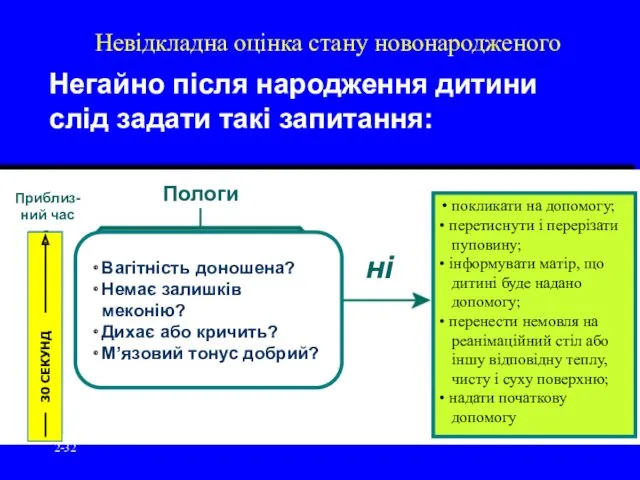
- 29. 2- Урок 2: Невідкладна оцінка стану новонародженого Негайно після народження дитини слід задати такі запитання:
- 30. 2- Тактильна стимуляція © 2000 AAP/AHA Прийнятні методи стимуляції дихання новонародженого
- 31. 2- Потенційно небезпечні форми стимуляції Поплескування по спині Стискання грудної клітки Натискування стегнами на живіт Розширення
- 32. 2- Невідкладна оцінка стану новонародженого Негайно після народження дитини слід задати такі запитання:
- 33. Необхідність реанімаційної допомоги дітям, народженим за допомогою кесарського розтину визначають за тими самими принципами, оглядаючи їх
- 34. Недоношену дитину ( • у разі відсутності самостійного дихання швидко декілька разів «відтискають» кров, що міститься
- 35. 2- Початкові кроки перші 30 сек. Зігріти Забезпечити правильне положення; звільнити дихальні шляхи * (за потребою
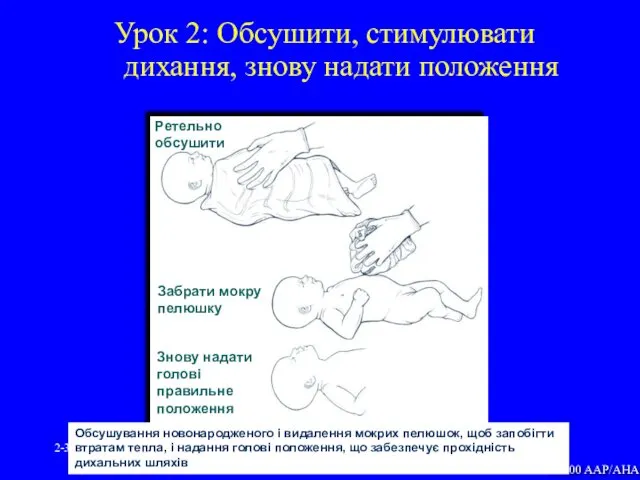
- 36. 2- Урок 2: Зігріти Запобігти втратам тепла Поміщенням новонародженого під променевий обігрівач Ретельним обсушуванням (витиранням) Забиранням
- 37. 2- Урок 2: Обсушити, стимулювати дихання, знову надати положення © 2000 AAP/AHA Обсушування новонародженого і видалення
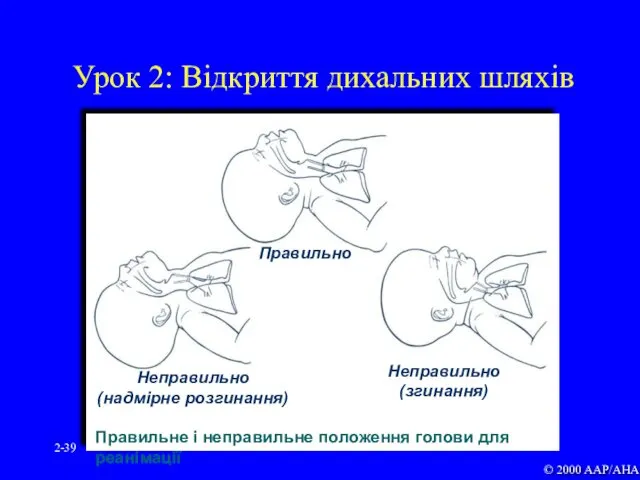
- 38. 2- Забезпечити прохідність дихальних шляхів Положенням дитини на спині або боці Помірним витяганням шиї Наданням положення
- 39. 2- Урок 2: Відкриття дихальних шляхів © 2000 AAP/AHA
- 40. 30 – 60 сек. життя
- 41. Після надання початкової допомоги Оцінити : наявність й адекватність самостійного дихання; ЧСС (у дитини з адекватним
- 42. Приєднайте пульсоксиметр! До правої руки дитини
- 43. Американська Академія Педіатрії Американська Кардіологічна Асоціація Програма реанімації новонароджених Коли розпочинати вентиляцію мішком і маскою Накладання
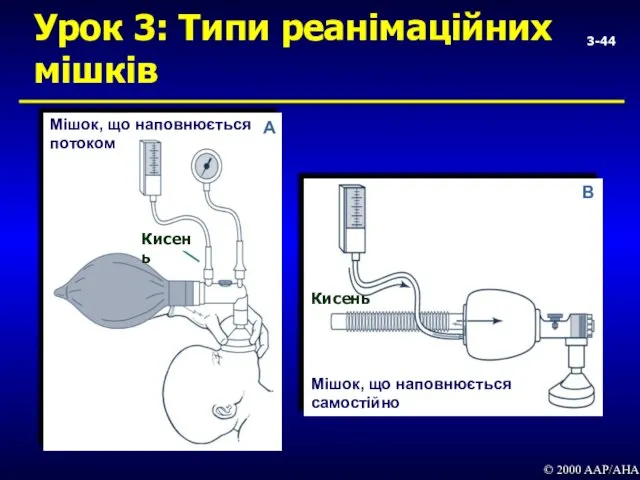
- 44. 3- Урок 3: Типи реанімаційних мішків © 2000 AAP/AHA
- 45. 3- Урок 3: Мішок, що наповнюється самостійно Відновлює об’єм навіть без джерела стисненого газу Наявний клапан
- 46. Урок 3: Загальні характеристики мішків і масок для реанімації новонароджених Об’єм мішка (200-750 мл) Здатність забезпечити
- 47. 3- Урок 3: Мішок, що наповнюється самостійно: основні частини © 2000 AAP/AHA
- 48. Урок 3: Мішок, що самостійно наповнюється: контроль концентрації кисню Без резервуара: Подає пацієнту лише 40% кисень.
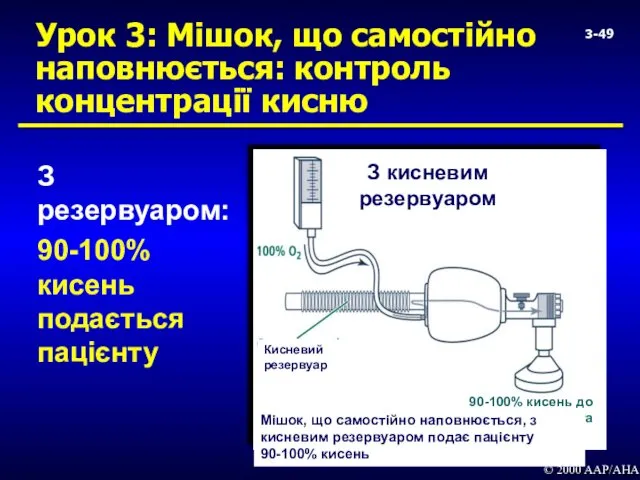
- 49. Урок 3: Мішок, що самостійно наповнюється: контроль концентрації кисню З резервуаром: 90-100% кисень подається пацієнту ©
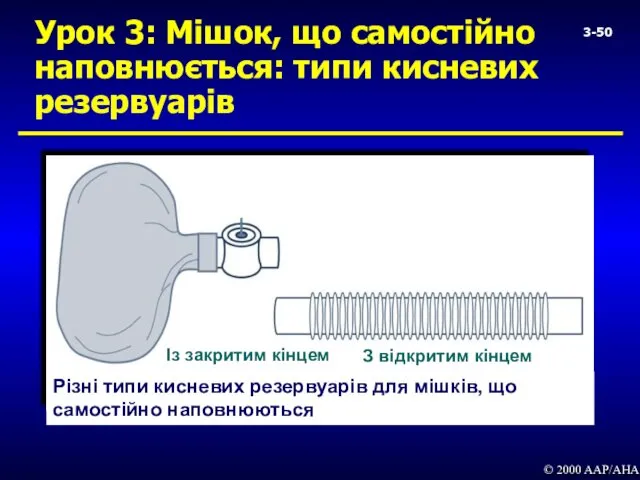
- 50. Урок 3: Мішок, що самостійно наповнюється: типи кисневих резервуарів © 2000 AAP/AHA Різні типи кисневих резервуарів
- 51. 3- Урок 3: Мішок, що самостійно наповнюється: тиск Величина тиску, що створюється мішком, залежить від таких
- 52. 3- Урок 3: Реанімаційні мішки: механізми безпеки Будь-який мішок повинен бути оснащений принаймні одним механізмом безпеки,
- 53. 3- Урок 3: Мішок, що самостійно наповнюється, з клапаном скидання тиску © 2000 AAP/AHA Клапан обмеження
- 54. 3- Урок 3: Реанімаційні мішки: вільний потік кисню Вільний потік кисню Можна подавати мішком, що наповнюється
- 55. 3- Урок 3: Мішок і маска: обладнання Маски Краї М’які Тверді Форма Кругла Анатомічна Розмір Малий
- 56. 3- Урок 3: Мішок і маска: обладнання Маска повинна накривати Край підборіддя Рот Ніс © 2000
- 57. 3- Урок 3: Контрольний перелік Перед початком допоміжної вентиляції мішком, Виберіть маску потрібного розміру Забезпечте прохідність
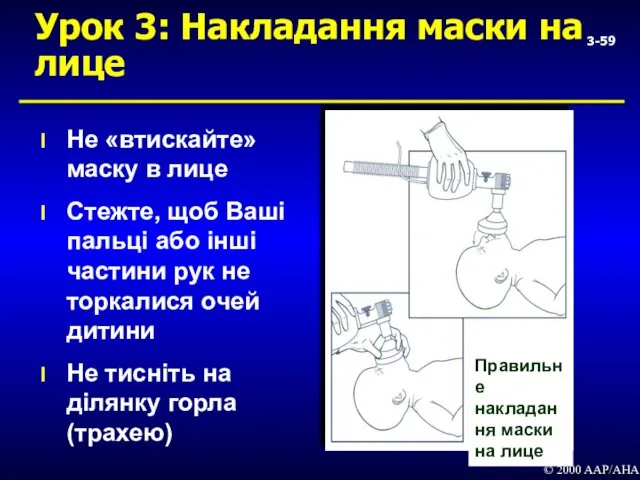
- 58. 3- Урок 3: Накладання маски на лице © 2000 AAP/AHA Маска правильного розміру накриває рот, ніс
- 59. 3- Урок 3: Накладання маски на лице Не «втискайте» маску в лице Стежте, щоб Ваші пальці
- 60. 3- Урок 3: Контакт лиця з маскою Герметичність контакту винятково важлива для того, щоб створити позитивний
- 61. 3- Урок 3: Наскільки сильно стискувати мішок Помітні екскурсії грудної клітки Симетричне дихання під час аускультації
- 62. 3- Урок 3: Перенаповнення легень Якщо здається, що дитина робить дуже глибокі вдихи, Використовується занадто великий
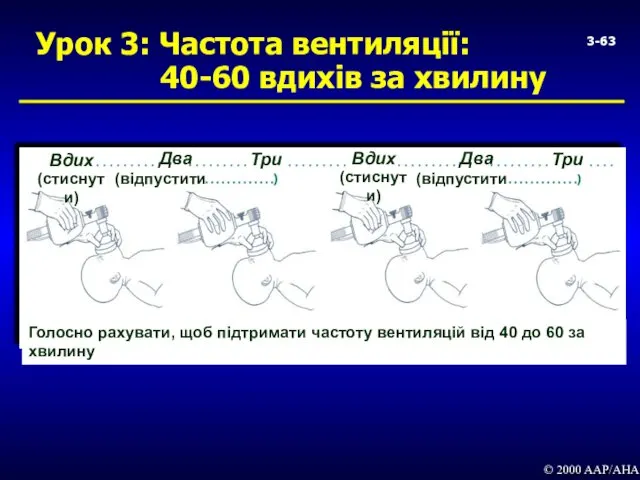
- 63. 3- Урок 3: Частота вентиляції: 40-60 вдихів за хвилину © 2000 AAP/AHA
- 64. 3- Урок 3: Тиск на вдосі Перші 3-5 вдохів 30-40 см вод ст Наступні вдохи 15-20
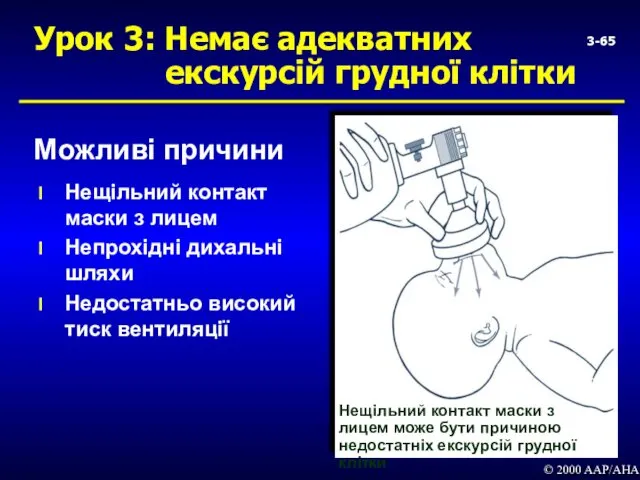
- 65. 3- Урок 3: Немає адекватних екскурсій грудної клітки Можливі причини Нещільний контакт маски з лицем Непрохідні
- 66. 3- Урок 3: Неадекватні екскурсії грудної клітки: причини і дії © 2000 AAP/AHA
- 67. 3- Урок 3: Ознаки поліпшення Зростання ЧСС Поява самостійного дихання Визначення сатурації / Поліпшення кольору шкіри
- 68. 3- Урок 3: Тривала вентиляція мішком і маскою Потрібно ввести ротошлунковий зонд, щоби зменшити розтягнення шлунка.
- 69. 3- Урок 3: Уведення ротошлункового зонда Обладнання Шлунковий зонд 8F Шприц об’ємом 20 мл Лейкопластир ©
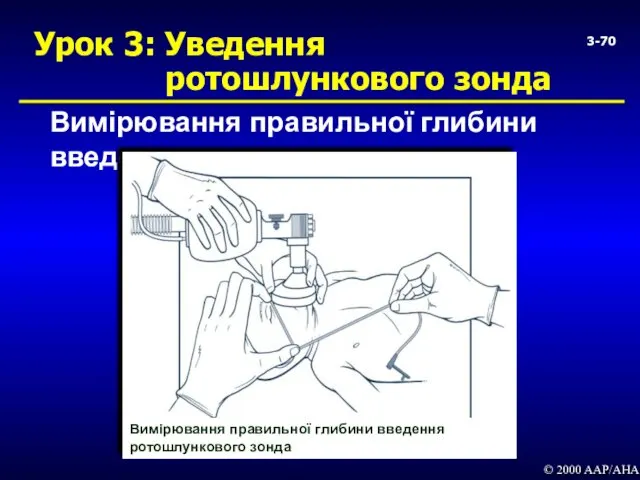
- 70. 3- Урок 3: Уведення ротошлункового зонда Вимірювання правильної глибини введення © 2000 AAP/AHA Вимірювання правильної глибини
- 71. 3- Урок 3: Уведення ротошлункового зонда. Техніка Вводити зонд краще через рот, а не через ніс
- 72. 3- Урок 3: Стан новонародженого не поліпшується Перевірте кисень, мішок, прилягання маски і тиск вентиляції Чи
- 73. Другий сценарій 30-60 сек життя: ДР або стійкий ціаноз (10 хв) Правильне положення Звільнення дихальних шляхів
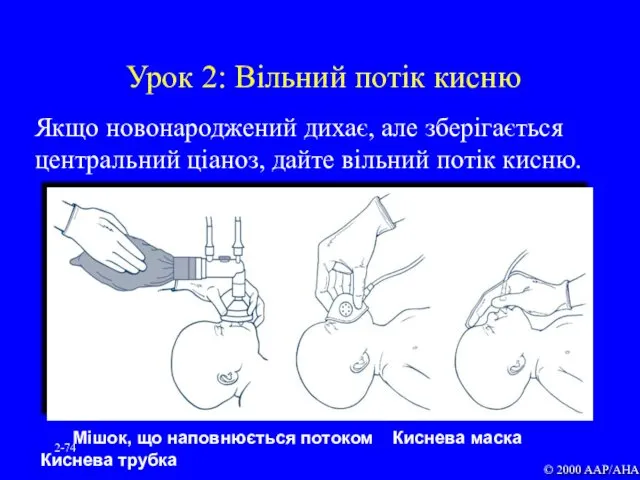
- 74. 2- Урок 2: Вільний потік кисню Якщо новонароджений дихає, але зберігається центральний ціаноз, дайте вільний потік
- 75. 2- Урок 2: Подавання вільного потоку кисню Підігрітий і зволожений (якщо подається довше кількох хвилин) Швидкість
- 76. Застосування кисневої терапії контролювати SpO2, спостерігати за станом дитини, кольором шкіри тулуба і слизових оболонок: •
- 77. Алгоритм подальших дій після 30 с початкової вентиляції маскою
- 78. Якщо ЧСС ≥ 100 за 1 хв. і наявне адекватне самостійне дихання: поступово припиняти ШВЛ, зменшуючи
- 79. Якщо ЧСС ≥ 100 за 1 хв. і наявне адекватне самостійне дихання (2) Спостереження − кожні
- 80. 2. Якщо ЧСС ≥ 100 за 1 хв. і відсутнє самостійне дихання: продовжити ШВЛ протягом наступних
- 81. Якщо ЧСС ≥ 100 за 1 хв., наявне адекватне самостійне дихання, однак після припинення ШВЛ з’явився
- 82. Якщо ЧСС продовжувати ШВЛ; • додатково оцінити ефективність ШВЛ; • передбачити потребу інтубувати трахею
- 83. Якщо ЧСС негайно розпочати непрямий масаж серця з частотою 90 компресій за 1 хв.; • продовжувати
- 85. Скачать презентацию
































































 Контрольно-разрешительная система обеспечения качества лекарственных средств
Контрольно-разрешительная система обеспечения качества лекарственных средств Диагностика болезни Альцгеймера
Диагностика болезни Альцгеймера Мутацияның молекулалық негіздері
Мутацияның молекулалық негіздері Дистрофії у дітей. Гіпотрофія
Дистрофії у дітей. Гіпотрофія Углеводный обмен, глюкоза, гликозилированный гемоглобин, инсулин
Углеводный обмен, глюкоза, гликозилированный гемоглобин, инсулин Биоритмы и сон
Биоритмы и сон Іріңді тендовагинит
Іріңді тендовагинит Коронавирусная инфекция, клиника, диагностика, профилактика
Коронавирусная инфекция, клиника, диагностика, профилактика Специфическая профилактика туберкулеза. Иммунодиагностика туберкулеза
Специфическая профилактика туберкулеза. Иммунодиагностика туберкулеза Гигиена кожи
Гигиена кожи Салон красоты Все включено
Салон красоты Все включено Метаболический синдром и НАЖБП в современных условиях. Актуальность коморбидности
Метаболический синдром и НАЖБП в современных условиях. Актуальность коморбидности Созылмалы қайталамалы автозды стоматит. Көптүрлі жалқықты эритема. Ауыз қуысындағы көрінісі
Созылмалы қайталамалы автозды стоматит. Көптүрлі жалқықты эритема. Ауыз қуысындағы көрінісі Комы при эндокринных заболеваниях
Комы при эндокринных заболеваниях Информатизация медицины. Форма №30: сведения о медицинской организации
Информатизация медицины. Форма №30: сведения о медицинской организации Hygiene of work
Hygiene of work Судебно-медицинская деонтология. Юридическая ответственность медицинских работников
Судебно-медицинская деонтология. Юридическая ответственность медицинских работников Остеохондроз позвоночника. Факторы риска, патогенез, неврологические проявления, диагностика и лечение
Остеохондроз позвоночника. Факторы риска, патогенез, неврологические проявления, диагностика и лечение Секреты адипоцитов, эволюция представлений
Секреты адипоцитов, эволюция представлений Звукотерапия – лечение звуком
Звукотерапия – лечение звуком Патофизиология щитовидной железы
Патофизиология щитовидной железы Этические аспекты генетики и эпидемиологии
Этические аспекты генетики и эпидемиологии Ауыл тұрғындарына медициналық көмек көрсетудің біріншілік звено қызметі және құрылымы. Ұйымдастыру-әдістемелік жұмысының
Ауыл тұрғындарына медициналық көмек көрсетудің біріншілік звено қызметі және құрылымы. Ұйымдастыру-әдістемелік жұмысының Хронический гастрит у детей
Хронический гастрит у детей Клеточные факторы врождённого иммунитета. Фагоцитоз и его стадии
Клеточные факторы врождённого иммунитета. Фагоцитоз и его стадии Нарушения обмена углеводов
Нарушения обмена углеводов Нарушение сердечного ритма
Нарушение сердечного ритма Синдром длительного сдавления
Синдром длительного сдавления