Содержание
- 2. Наш опыт За 2017 год пролечено 350 пациентов с инфекционными осложнениями различной локализации 87 пациентов с
- 3. Определение сепсиса Сепсис – это угрожающая жизни дисфункции органов, вызванная дезрегуляцией реакции организма хозяина на инфекцию.
- 4. Септический шок является вариантом сепсиса при котором базовые кровеносной и клеточные / метаболические нарушения являются достаточно
- 5. Эпидемиология сепсиса Заболеваемость населения в диапазоне от 38 до 110 на 100000 человек Летальность от 22%
- 6. Эпидемиология сепсиса Сепсис является глобальной проблемой общественного здравоохранения. Хотя летальности показатели варьируются между странами, за последние
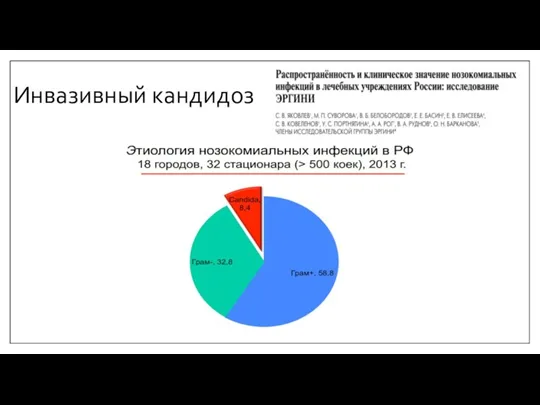
- 7. Инвазивный кандидоз
- 8. Инвазивный кандидоз Инвазивный кандидоз (ИК) представляет собой состояние, при котором грибы рода Candida выделяются из стерильных
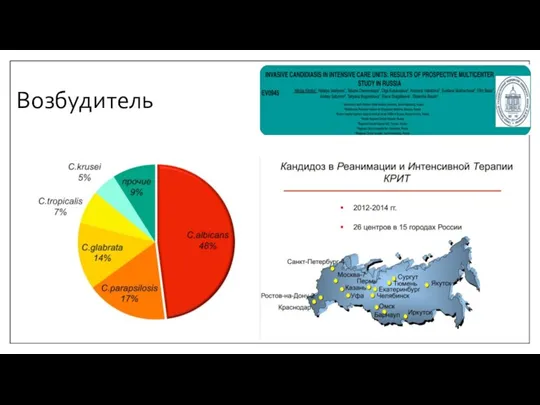
- 9. Возбудитель
- 10. Возбудитель По данным исследования КРИТ, в российских ОРИТ основными возбудителями кандидемии и ОДК являются: C. albicans(48%),
- 11. Кандидемия, острый диссеминированный кандидоз Кандидемия и ОДК (кандидемия в сочетании с очагом/ очагами диссеминации или множественные
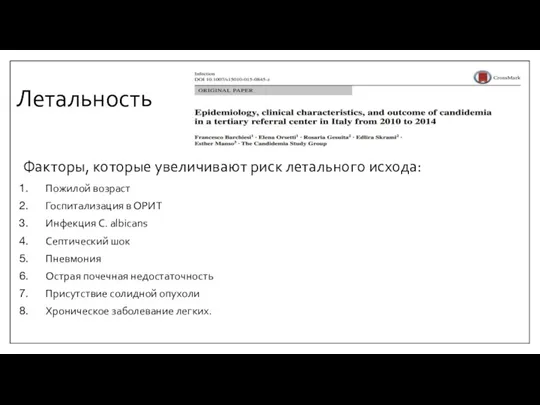
- 12. Летальность Инвазивный кандидоз и кандидемия связаны с высокой смертностью При возникновении кандидемии вероятность летального исхода во
- 13. Летальность Факторы, которые увеличивают риск летального исхода: Пожилой возраст Госпитализация в ОРИТ Инфекция C. albicans Септический
- 14. Летальность Факторы, которые увеличивают риск летального исхода: Возраст Артериальный катетер, Инфекция C. albicans Позднее начало противогрибковой
- 15. MDR Появление инвазивных микозов с множественной лекарственной устойчивостью ( MDR)- является одной из глобальных проблем
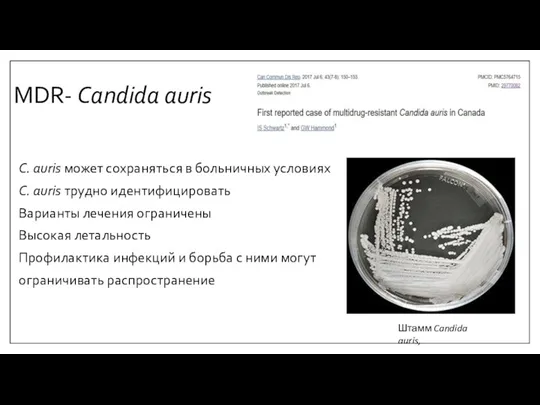
- 16. MDR-Новая угроза Candida auris- новый патоген, первоначально описанный в Японии в 2009 году О вспышках C.
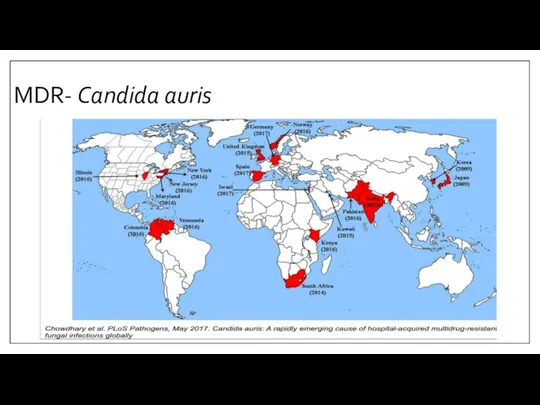
- 17. MDR- Candida auris C. auris может сохраняться в больничных условиях C. auris трудно идентифицировать Варианты лечения
- 18. MDR- Candida auris
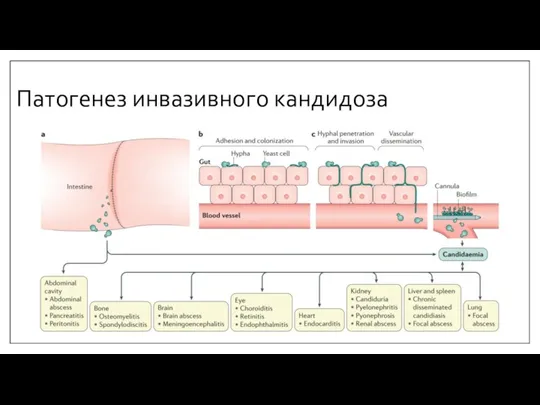
- 19. Патогенез инвазивного кандидоза
- 20. Группы риска: Пациенты в отделениях реанимации и интенсивной терапии (ОРИТ); Пациенты с нейтропенией (гемобластозы, трансплантация кроветворных
- 21. Факторы риска в ОРИТ
- 22. Прогнозирования риска развития ИК у пациентов в ОРИТ «Candida score»: Сепсис (2 балла), Хирургическое вмешательство (1
- 23. Проблемы в клинической практике Профилактика, Диагностика Быстрое начало соответствующей системной противогрибковой терапии.
- 24. Когда необходима ранняя противогрибковая терапия ИК у пациентов в ОРИТ? Необходимо выделить два ключевых пункта, которые
- 25. Когда необходима ранняя противогрибковая терапия ИК у пациентов в ОРИТ? Эхинокандины, учитывая их высокую фунгицидную активность,
- 26. Эхинокандины показаны в ОРИТ : тяжелый или гемодинамически нестабильный пациент; терапия азолами в анамнезе; нет возможности
- 28. Выявление факторов риска инфицирования резистентными штаммами
- 29. Интраабдоминальные инфекции Эмпирическая схема антибактериальной терапии для пациентов с тяжелыми нозокомиальными интраабдоминальными инфекциями IAI. Нормальная почечная
- 30. Антифунгальная профилактика после хирургических операций Не должна быть рутинной. Следует проводить в отделениях с высокой частотой
- 31. Устойчивость к противомикробным препаратам Устойчивость к антибиотикам является сегодня одной из наиболее серьезных угроз для здоровья
- 32. A global health guardian: climate change, air pollution, and antimicrobial resistance Кризис такого масштаба требует эффективного
- 33. Атрибутивная летальность от MDR возбудителей http://www.who.int/drugresistance/ru/
- 34. Меры улучшения инфекционной обстановки в ОРИТ Образование Гигиена рук Изоляция пациента Обработка поверхностей Микробиологический мониторинг
- 35. ИСМП (HAls) Руки медицинских работников являются основным источником передачи патогенных микроорганизмов. От 20 до 40% нозокомиальных
- 36. Кампания ВОЗ «Спасайте человеческие жизни: соблюдайте чистоту рук» С 2005 года идет программа ВОЗ «Чистота —
- 37. Окружающая среда Проблема бактериального загрязнения наиболее актуальна в ОРИТ, где сконцентрированы пациенты с MDR. Высокие стандарты
- 38. Окружающая среда В отделениях интенсивной терапии (ОРИТ) поверхности и оборудование могут быть загрязнены нозокомиальными патогенами, в
- 39. В исследовании повторное бактериальное загрязнение высококонтактных поверхностей в ОИТ происходило через 4 часа после стандартных мер
- 40. Загрязнение оборудования Установлена связь между инвазивными устройствами и нозокомиальными инфекциями .
- 41. MDR- Candida auris Рекомендации по профилактике и контролю инфекций у Candida auris Изоляция пациента Гигиена рук
- 42. Меры улучшения инфекционной обстановки в ОРИТ Использование закрытых систем на всех уровнях работы с пациентом
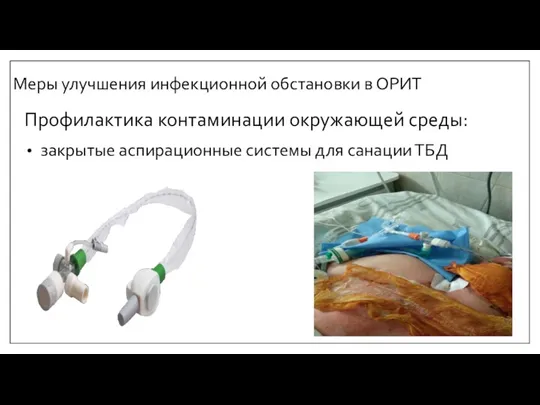
- 43. Меры улучшения инфекционной обстановки в ОРИТ Профилактика контаминации окружающей среды: закрытые аспирационные системы для санации ТБД
- 44. Закрытые аспирационные системы для санации ТБД Использование закрытых аспирационных систем уменьшило частоту ВАП
- 45. Меры улучшения инфекционной обстановки в ОРИТ Профилактика контаминации окружающей среды: Закрытые системы “катетер Фоллея-мочеприемник”
- 46. Меры улучшения инфекционной обстановки в ОРИТ Профилактика контаминации окружающей среды: Закрытые системы отведения фекальных масс
- 48. Скачать презентацию






































 Раневые инфекции. Этиологическая структура
Раневые инфекции. Этиологическая структура Осложнения чрескожных коронарных вмешательств (ЧКВ)
Осложнения чрескожных коронарных вмешательств (ЧКВ) Reconstruction préprothétique par technique directe. Restaurer la dent deulpe
Reconstruction préprothétique par technique directe. Restaurer la dent deulpe Мышцы и фасции туловища (для массажиста)
Мышцы и фасции туловища (для массажиста) Металлы и сплавы в стоматологии
Металлы и сплавы в стоматологии Отравляющие вещества и АОХВ нервно-паралитического действия. Клиника, диагностика, лечение
Отравляющие вещества и АОХВ нервно-паралитического действия. Клиника, диагностика, лечение Urinary system
Urinary system Нерв жүйесінің тұқым қуалайтын –дегенеративті ауруларың жіктелуі
Нерв жүйесінің тұқым қуалайтын –дегенеративті ауруларың жіктелуі Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций
Сестринский процесс при нейрохирургических операциях, операциях на сосудах, урологических операций Анализ опыта реализации отечественных и зарубежных программ по раннему вмешательству
Анализ опыта реализации отечественных и зарубежных программ по раннему вмешательству Дитячі інфекційні хвороби
Дитячі інфекційні хвороби Острые вирусные гепатиты
Острые вирусные гепатиты Триаж или медицинская сортировка. Первичный триаж в оборонительных войсках
Триаж или медицинская сортировка. Первичный триаж в оборонительных войсках Акушерлік-гинекологиялық көмекті ұйымдастыру
Акушерлік-гинекологиялық көмекті ұйымдастыру Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру
Денсаулық сақтау жүйесі үлгілері: мемлекеттік,жеке меншіктік, медициналық сақтандыру Дифференциальная диагностика затемнений в легких
Дифференциальная диагностика затемнений в легких Иммунная система человека. Антигены. Антитела
Иммунная система человека. Антигены. Антитела Сосудистые анастомозы РУС
Сосудистые анастомозы РУС Асқорыту органдарының қатерсіз және қатерлі ісіктері
Асқорыту органдарының қатерсіз және қатерлі ісіктері Санаторно-курортное лечение
Санаторно-курортное лечение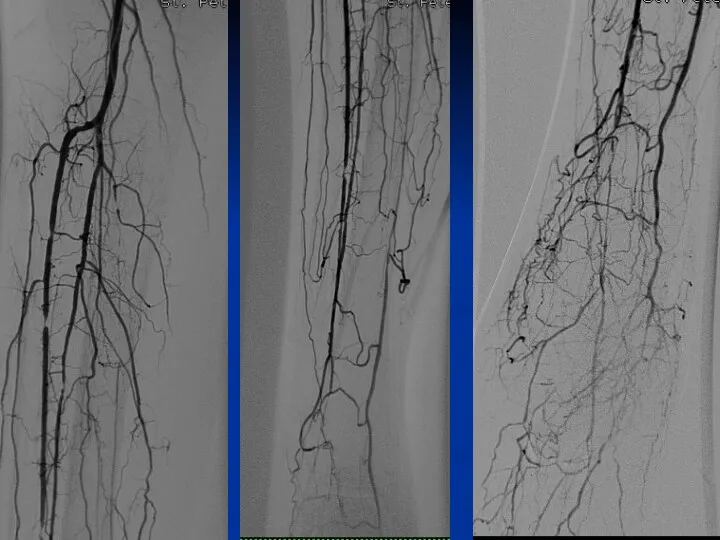 Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК
Артериальные доступы, используемые для выполнения ПАП у пациентов с КИНК Денсаулық сақтау ұйымдарының бастапқы медициналық құжаттама нысандарын бекіту туралы Қазақстан Республикасы
Денсаулық сақтау ұйымдарының бастапқы медициналық құжаттама нысандарын бекіту туралы Қазақстан Республикасы Жалпы сөйлеу тілінің жетіспеушілігі
Жалпы сөйлеу тілінің жетіспеушілігі Захворювання та профілактика серця
Захворювання та профілактика серця Исследование сердечной деятельности
Исследование сердечной деятельности Холера. Клиническая картина
Холера. Клиническая картина Center of vision correction ASTANA VISION
Center of vision correction ASTANA VISION Операціональна психодинамічна діагностика
Операціональна психодинамічна діагностика