Содержание
- 2. Пороки сердца врожденные или приобретенные аномалии и деформации клапанов сердца, отверстий или перегородок между камерами сердца
- 3. Приобретенные пороки сердца состояния, развившиеся в течение жизни больного в результате заболеваний или травматических повреждений сердца
- 4. Клинические проявления порока Синдром патологического процесса, вызвавшего развитие порока сердца Синдром клапанного поражения Синдром нарушения кровообращения
- 5. Синдром патологического процесса Хроническая ревматическая болезнь сердца Инфекционный эндокардит Сифилис Диффузные заболевания соединительной ткани Амилоидоз Карциноидный
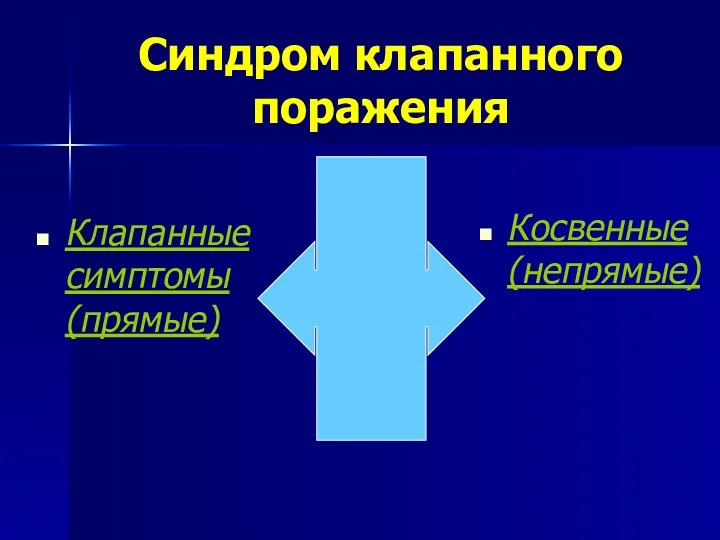
- 6. Синдром клапанного поражения Клапанные симптомы (прямые) Косвенные (непрямые)
- 7. Клапанные симптомы обусловлены нарушением функционирования клапана и изменением вследствие этого кровотока через соответствующее отверстие Пальпаторные: систолическое
- 8. Косвенные симптомы обусловлены: развивающейся компенсаторной гипертрофией и дилатацией различных отделов сердца нарушением кровотока (ослабление или усиление)
- 9. Косвенные симптомы отсутствие или малая выраженность всех симптомов этой группы не должны служить препятствием к постановке
- 10. Синдром нарушения кровообращения Причины сердечной недостаточности (СН) перегрузка миокарда с последующим развитием «синдрома изнашивания миокарда» обострение
- 11. Синдром нарушения кровообращения Факторы, способствующие развитию СН неадекватная ФН беременность и роды неправильное питание интеркуррентные заболевания
- 12. Выделяют два типа пороков сердца: Органические – нарушения в/сердечной гемодинамики обусловлены деформацией створок клапанов в сочетании
- 13. Классификация приобретенных пороков сердца По локализации: Пороки митрального клапана Пороки аортального клапана Пороки трикуспидального клапана Пороки
- 14. Классификация приобретенных пороков сердца Стеноз – это сужение отверстия клапана с уменьшением его площади степень стеноза
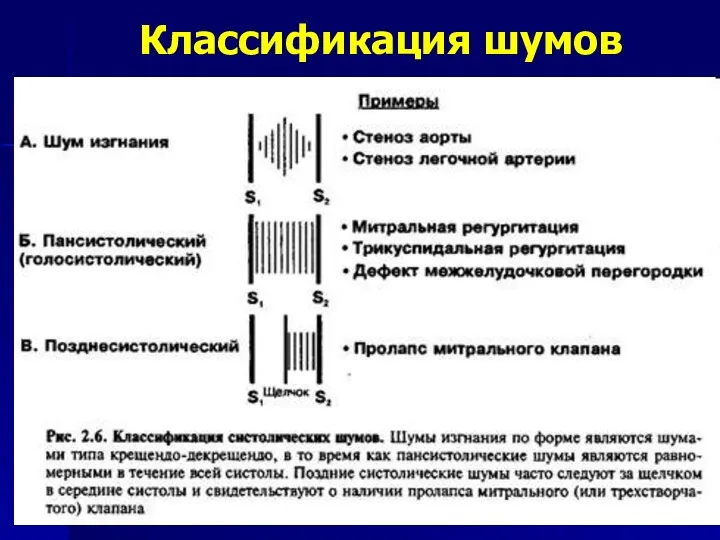
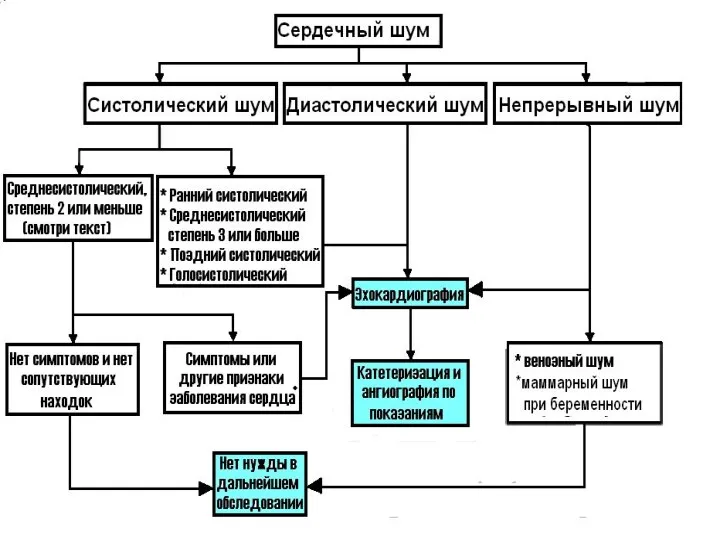
- 15. Классификация шумов
- 17. БОЛЕЗНИ МИТРАЛЬНОГО КЛАПАНА
- 18. ПОРОКИ МИТРАЛЬНОГО КЛАПАНА Недостаточность МК Митральный стеноз Митральный порок с преобладанием недостаточности Митральный порок с преобладанием
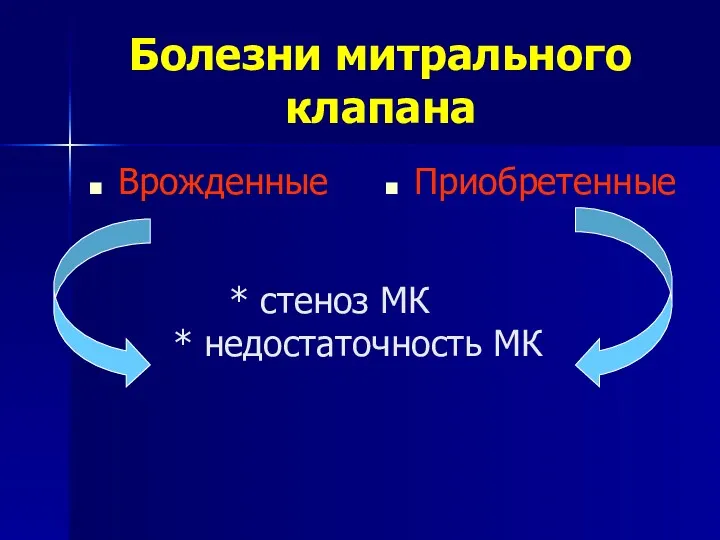
- 19. Болезни митрального клапана Врожденные Приобретенные * стеноз МК * недостаточность МК
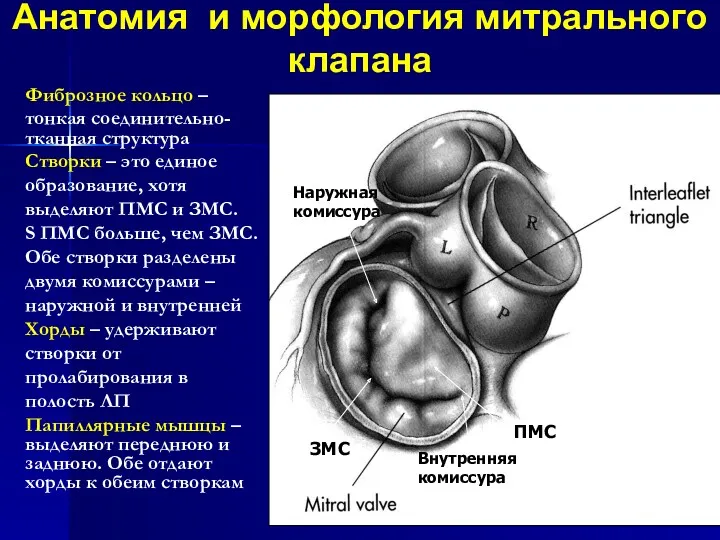
- 20. Анатомия и морфология митрального клапана Наружная комиссура Внутренняя комиссура ЗМС ЗМС ПМС Фиброзное кольцо – тонкая
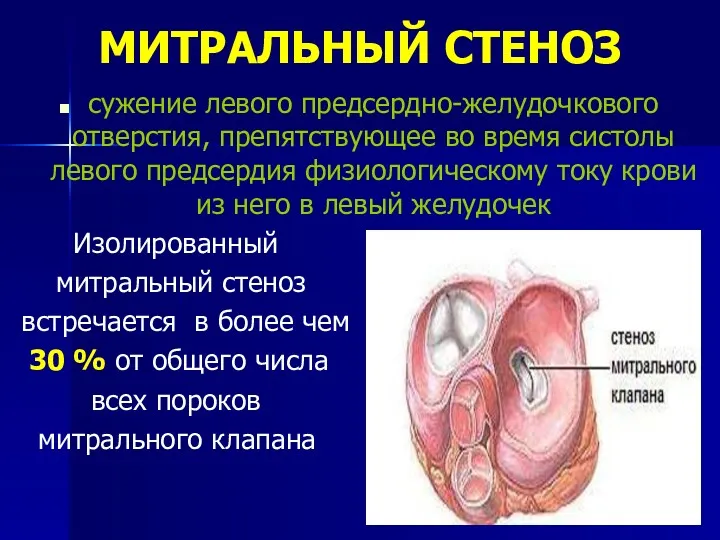
- 21. МИТРАЛЬНЫЙ СТЕНОЗ сужение левого предсердно-желудочкового отверстия, препятствующее во время систолы левого предсердия физиологическому току крови из
- 22. Э т и о л о г и я Приобретенный МС ревматическая лихорадка СКВ, РА инф.
- 23. П а т о г е н е з МС В норме площадь митрального отверстия составляет
- 24. П а т о г е н е з МС Умеренное повышение давления в легочной артерии
- 25. П а т о г е н е з МС При длительно существующей легочной гипертензии возникают
- 26. ПРИЧИНЫ ЛЕГОЧНОЙ ГИПЕРТЕНЗИИ ПРИ МИТРАЛЬНОМ СТЕНОЗЕ Пассивная передача давления из ЛП в систему легочных вен Спазм
- 27. П а т о г е н е з МС Нарушения внутрисердечной гемодинамики при этом пороке
- 28. П а т о г е н е з МС в случаях чистого митрального стеноза левый
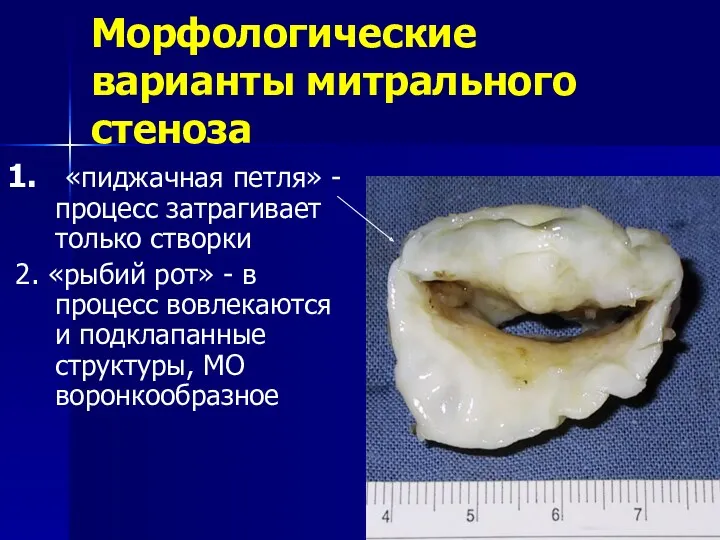
- 29. Морфологические варианты митрального стеноза 1. «пиджачная петля» - процесс затрагивает только створки 2. «рыбий рот» -
- 30. Клиническая картина митрального стеноза В стадии компенсации порока жалобы отсутствуют: больные в состояние выполнять значительную физическую
- 31. Клиническая картина митрального стеноза появляется при уменьшении S мо до 2,5 см2 Слабость, утомляемость, одышка, сердцебиение
- 32. Клиническая картина митрального стеноза Физикальное обследование Акроцианоз при нагрузке и «facies mitralis» Эпигастральная пульсация, «сердечный горб»
- 33. Клиническая картина митрального стеноза Аускультация: на верхушке: (прямые признаки) I тон усилен, «хлопающий» (при выраженном фиброзе,
- 34. Клиническая картина митрального стеноза Аускультация: на легочной артерии: усиление (акцент) и расщепление II тона шум Грэхема-Стилла
- 35. Диагностика митрального стеноза ЭКГ ЭХО-КГ Рентгенография органов грудной клетки
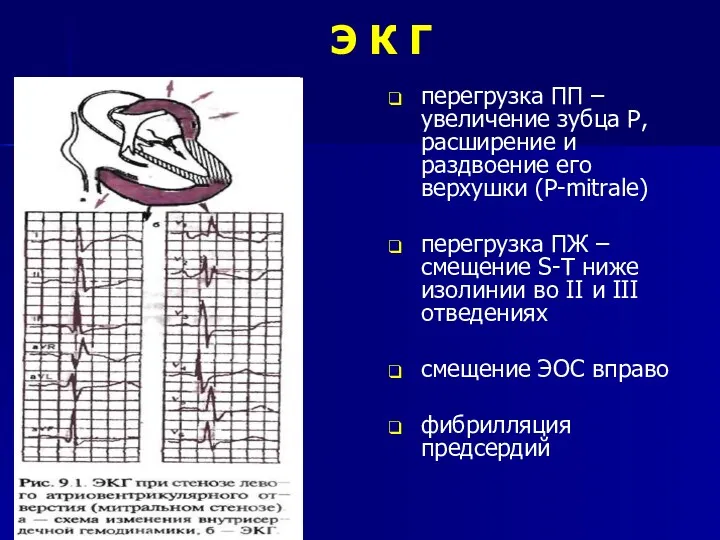
- 36. Э К Г перегрузка ПП – увеличение зубца Р, расширение и раздвоение его верхушки (Р-mitrale) перегрузка
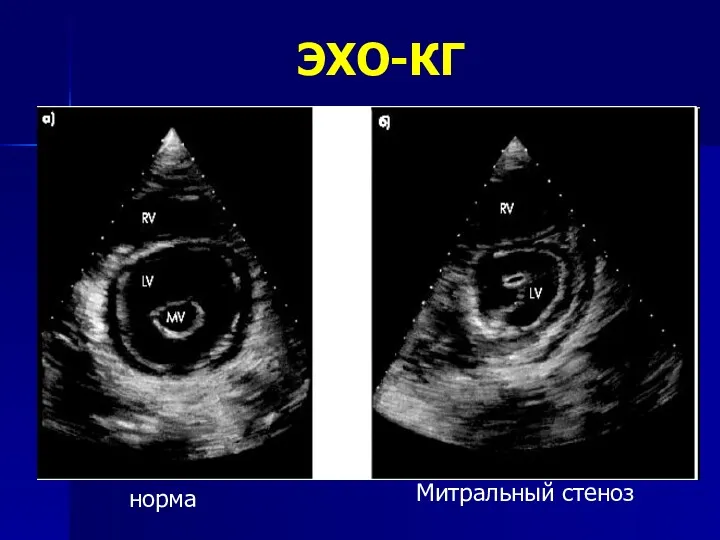
- 37. ЭХО-КГ Тень МК утолщена и кальцинирована, противофазы нет Створки ограничены в подвижности Уменьшена S МО, наличие
- 38. ЭХО-КГ норма Митральный стеноз
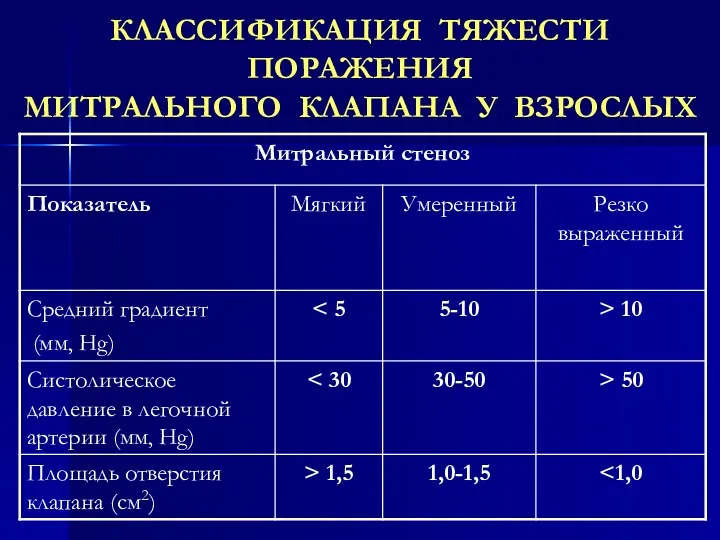
- 39. КЛАССИФИКАЦИЯ ТЯЖЕСТИ ПОРАЖЕНИЯ МИТРАЛЬНОГО КЛАПАНА У ВЗРОСЛЫХ
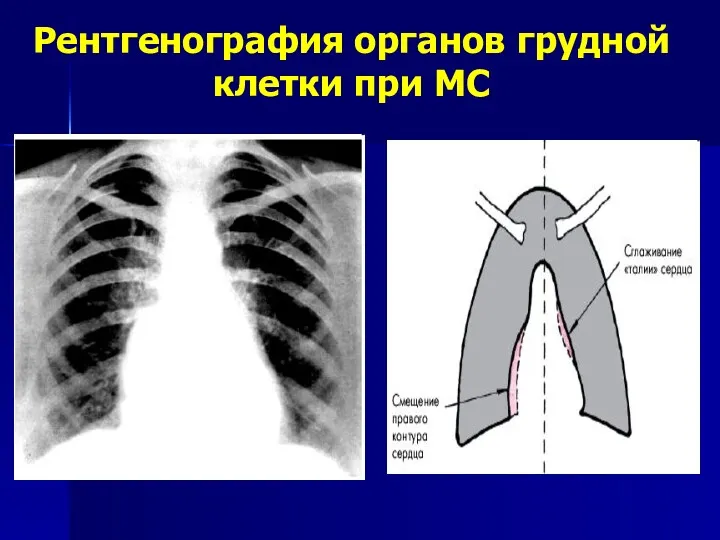
- 40. Рентгенография органов грудной клетки при МС
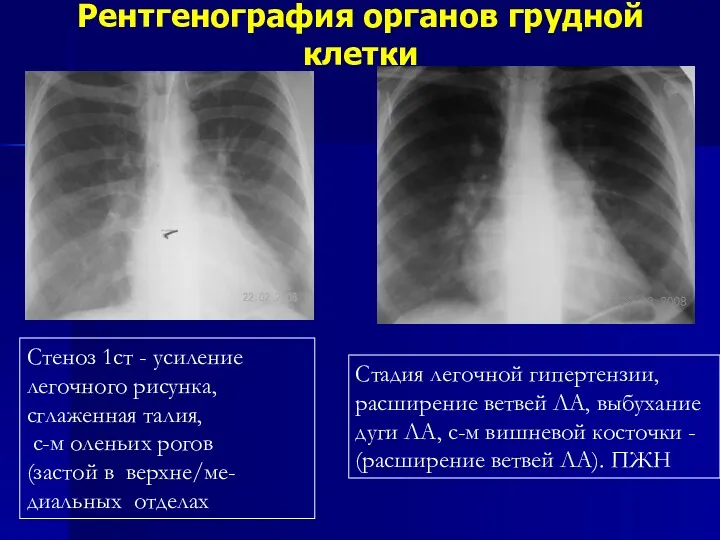
- 41. Рентгенография органов грудной клетки Стеноз 1ст - усиление легочного рисунка, сглаженная талия, с-м оленьих рогов (застой
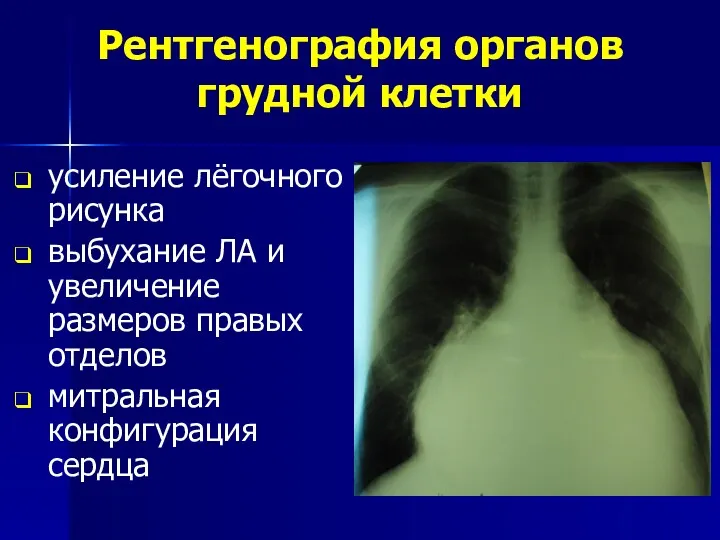
- 42. Рентгенография органов грудной клетки усиление лёгочного рисунка выбухание ЛА и увеличение размеров правых отделов митральная конфигурация
- 43. Стадии митрального стеноза 1 период – компенсации 2 период – легочной гипертензии и гиперфункции ПЖ 3
- 44. Осложнения МС 1 группа – следствие застойных явлений в малом круге: кровохарканье отек легких высокая легочная
- 45. Осложнения МС 2 группа- следствие развития дилатации некоторых отделов сердца: нарушение сердечного ритма в виде фибрилляции
- 46. ПОКАЗАНИЯ к ГОСПИТАЛИЗАЦИИ Отсутствие адекватного контроля в амбулаторных условиях Прогрессирующее увеличение размеров сердца или снижение сократительной
- 47. Лечение МС Специфических консервативных методов лечения не существует При развитии ХСН: мочегонные средства и-АПФ бета-адреноблокаторы спиронолактон
- 48. Лечение МС профилактика ревматической лихорадки при активном ревматическом процессе НПВС глюкокортикоиды профилактика инф. эндокардита
- 49. Показания к оперативному лечению площадь поперечного сечения МК градиент давления на клапане > 16 мм.рт.ст. клиническая
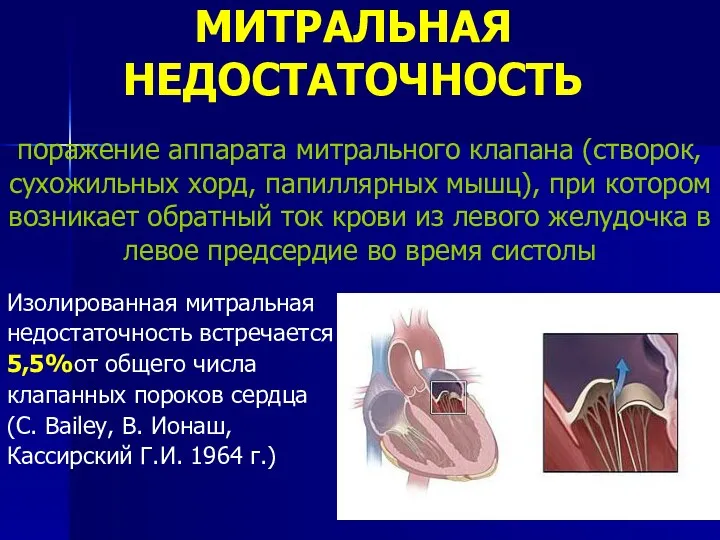
- 50. МИТРАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Изолированная митральная недостаточность встречается в 5,5%от общего числа клапанных пороков сердца (С. Bailey, В.
- 51. Э т и о л о г и я МН: врожденная приобретенная Хроническая МН миксоматозная дегенерация
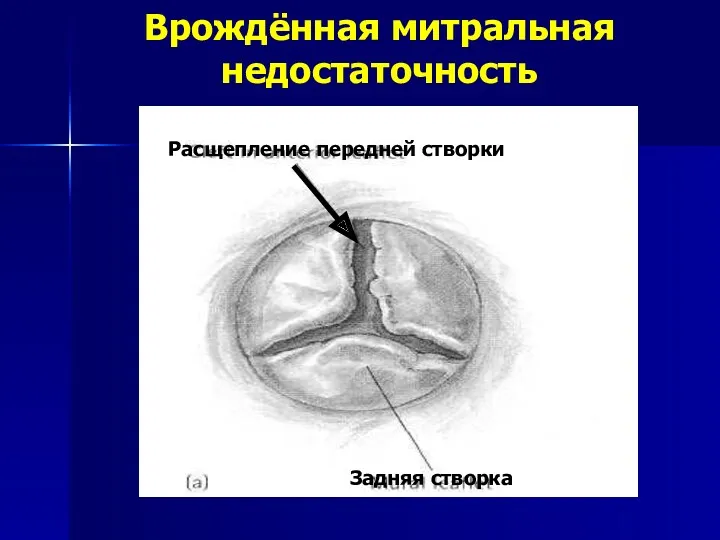
- 52. Врожденная митральная недостаточность Частота встречаемости – 0,6% от всех ВПС 1 вариант – расщепление одной из
- 53. Врождённая митральная недостаточность Задняя створка Расщепление передней створки
- 54. Патоморфология МН Ревматическая болезнь (очень часто сочетается со стенозом) действие этиологического фактора слипаются и створки и
- 55. Патоморфология МН Эндокардит – перфорация и надрыв створок, разрыв хорд. Регургитация возникает через дефекты или за
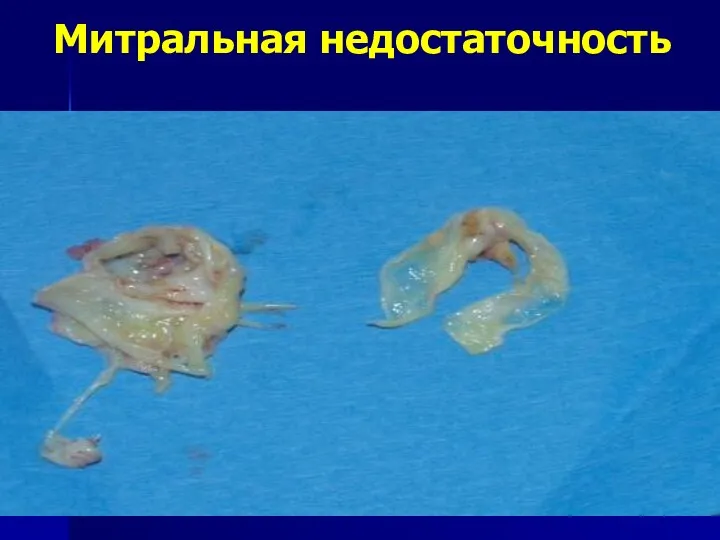
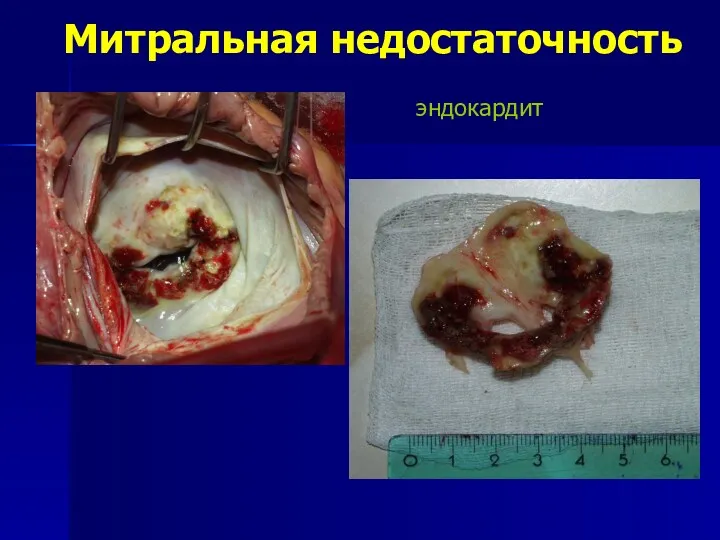
- 56. Митральная недостаточность
- 57. Митральная недостаточность эндокардит
- 58. Нарушение гемодинамики при хронической МН регургитация в ЛП дилатация ЛП компенсаторная эксцентрическая гипертрофия ЛЖ затем компенсаторная
- 59. Клиническая картина МН в стадии компенсации жалоб нет при снижении ФВ появляются: одышка, тахикардия при нагрузках
- 60. Больной А, 13 лет; НМК fаcies mitralis
- 61. Клиническая картина МН Физикальные данные fаcies mitralis расширение границ сердца влево верхушечный толчок смещен влево, разлитой
- 62. Клиническая картина МН Аускультация: на верхушке: ослабление I тона; расщепление II тона; наличие III тона; редко
- 63. Характеристика систолического шума МН Систолический шум – занимает часть или всю систолу (пансистолический) – интенсивность коррелирует
- 64. Острая митральная недостаточность симптоматика кардиогенного шока или отека легких голосистолический шум на верхушке, проводящийся в левую
- 65. Диагностика МН ЭХО-КГ ЭКГ Рентгенография органов грудной клетки Левая вентрикулография
- 66. Э К Г гипертрофия ЛП и ЛЖ отклонение ЭОС влево у 30-35% мерцательная аритмия
- 67. ЭХО-КГ пролабирование створок в ЛП расширение ФК, ЛЖ и ЛП отрыв хорд, вегетации на створках регургитация
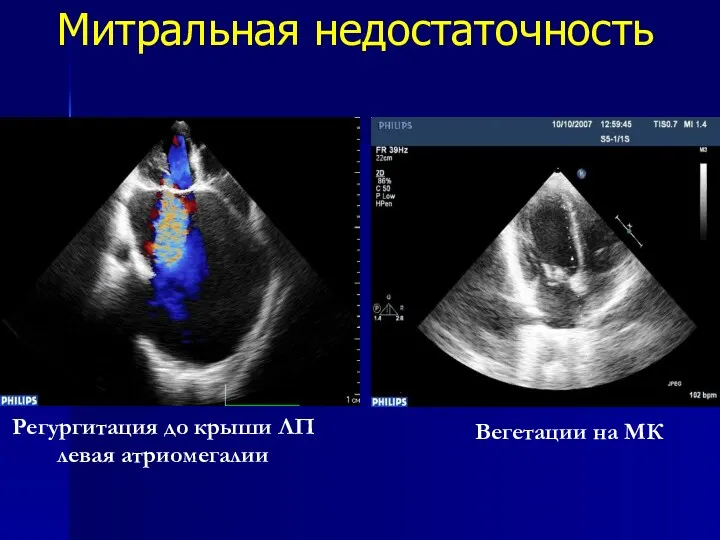
- 68. Митральная недостаточность Регургитация до крыши ЛП левая атриомегалии Вегетации на МК
- 69. Степень митральной регургитации I ст. Незначительная (+) /струя доходит до середины ЛП, не заходит в УЛВ/
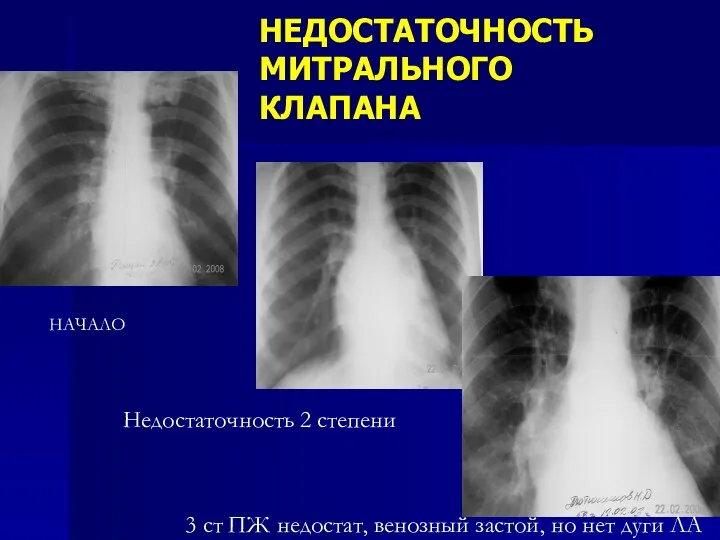
- 70. НЕДОСТАТОЧНОСТЬ МИТРАЛЬНОГО КЛАПАНА 3 ст ПЖ недостат, венозный застой, но нет дуги ЛА НАЧАЛО Недостаточность 2
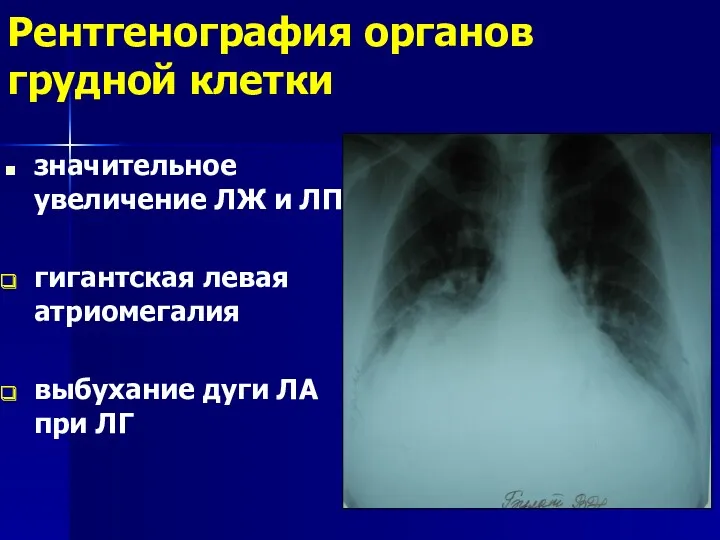
- 71. Рентгенография органов грудной клетки значительное увеличение ЛЖ и ЛП гигантская левая атриомегалия выбухание дуги ЛА при
- 72. ЦЕЛИ ЛЕЧЕНИЯ Улучшение прогноза - предотвращение дисфункции ЛЖ, тромбоэмболических осложнений Облегчение симптомов заболевания
- 73. ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ Легкая МР без дилатации и дисфункции ЛЖ, ЛГ – ежегодные посещения, при появлении первой
- 74. ДИНАМИЧЕСКОЕ НАБЛЮДЕНИЕ При ревматической природе профилактика рецидивов ОРЛ – бензатин бензилпеницил-лин 2.4 млн ЕД в/м ежемесячно
- 75. ПОКАЗАНИЯ ГОСПИТАЛИЗАЦИИ Подозрение на острую МН Определение тяжести и установление возможной этиологии клапанной дисфункции Исключение сопутствующего
- 76. Единственным эффективным методом лечения пороков митрального клапана является хирургическое лечение
- 77. Оперировать пороки митрального клапана нужно не раньше чем необходимо и не позже чем возможно
- 78. Показания к оперативному лечению при МН Клиническая картина заболевания - недостаточность кровообращения - фибрилляция предсердий Признаки
- 79. Хирургическое лечение пороков МК
- 80. Митральная балонная комиссуротомия Баллон для чрезкожной баллонной митральной комиссуротомии (PTMC ballon(Inoue) предназначен для расширения стенозированного митрального
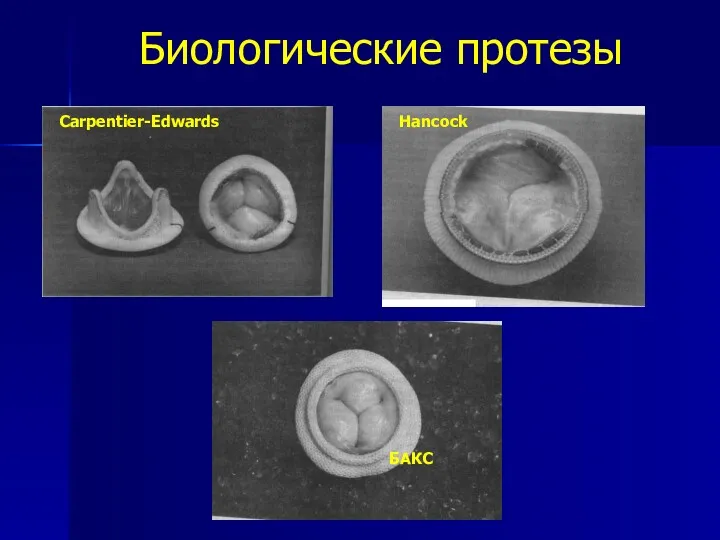
- 81. Биологические протезы Carpentier-Edwards Hancock БАКС
- 82. Механические протезы шариковый дисковый двустворчатый
- 83. Искусственный МК Один из лучших современных протезов для замены митрального клапана - двухстворчатый протез SuMit (США).
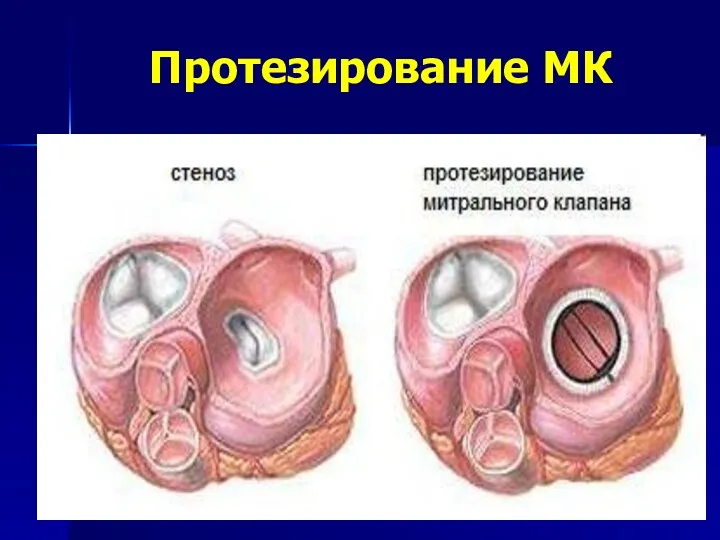
- 84. Протезирование МК
- 85. От чего зависит тип клапанного протеза Возраст пациента Нежелательность антикоагулянтной терапии Географическая удалённость места жительства пациента
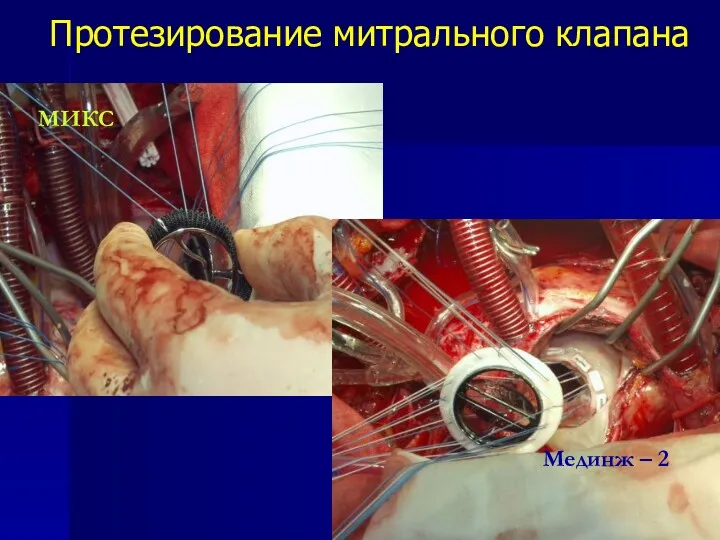
- 86. Протезирование митрального клапана МИКС Мединж – 2
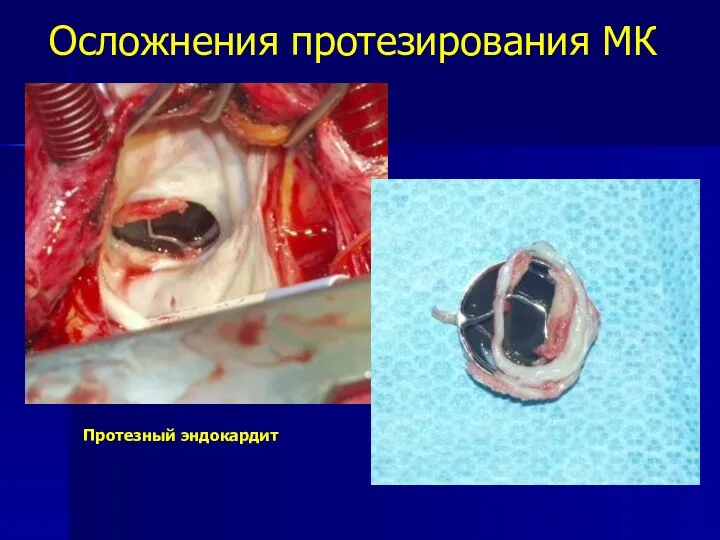
- 87. Осложнения протезирования МК Тромбоэмболические осложнения (1 - 3%) Кровотечение (1-4%) Инфекционный эндокардит (1% в год) Парапротезные
- 88. Осложнения протезирования МК Протезный эндокардит
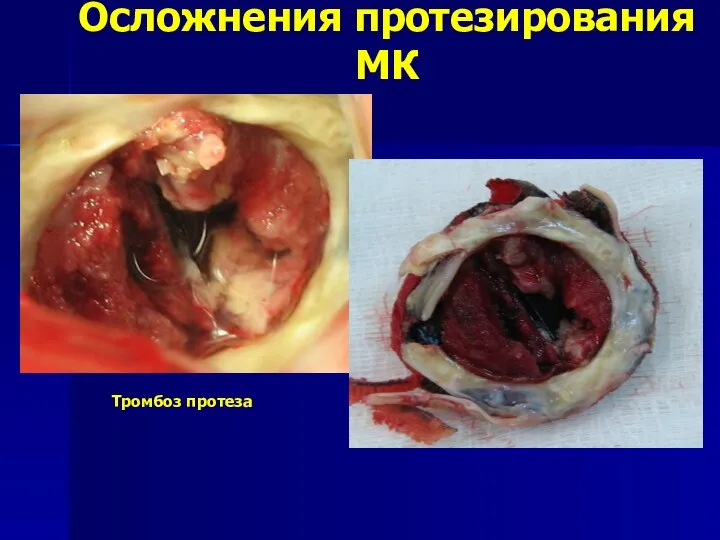
- 89. Осложнения протезирования МК Тромбоз протеза
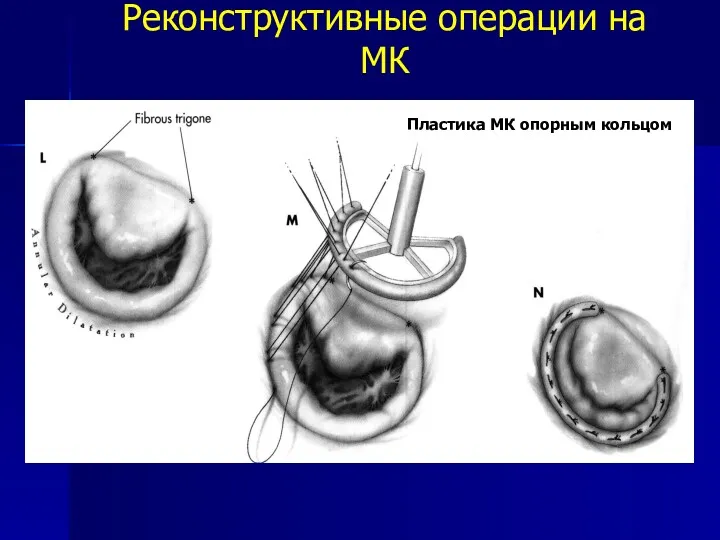
- 90. Реконструктивные операции на МК Пластика МК опорным кольцом
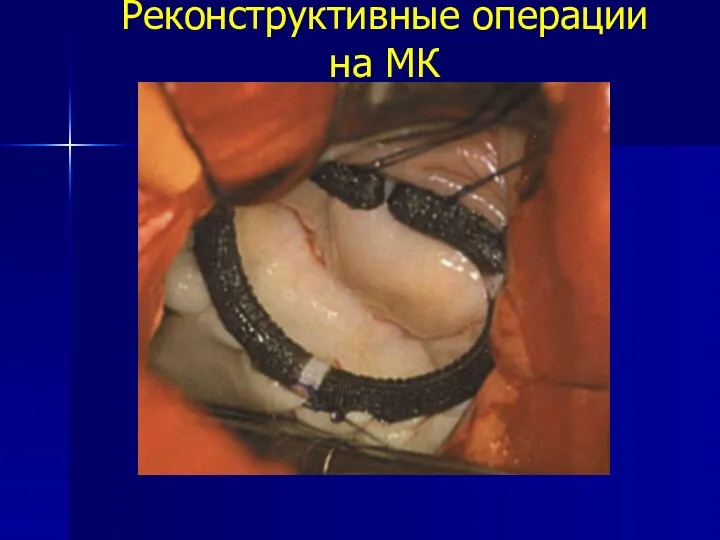
- 91. Реконструктивные операции на МК
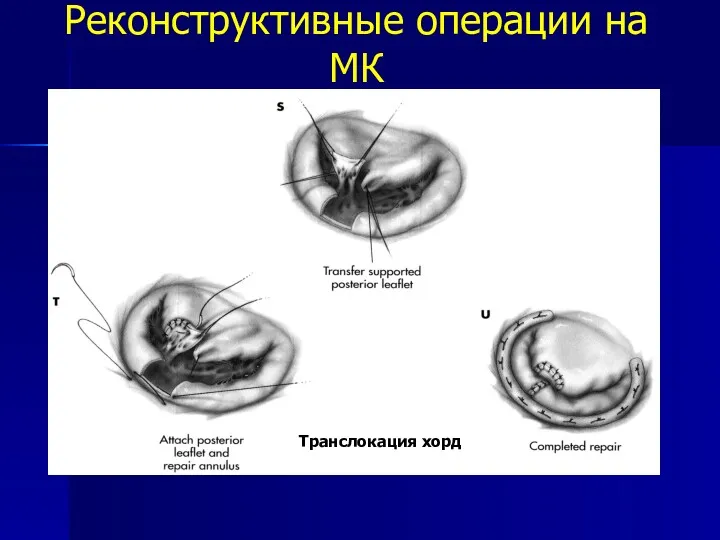
- 92. Реконструктивные операции на МК Транслокация хорд Транслокация хорд
- 93. БОЛЕЗНИ АОРТАЛЬНОГО КЛАПАНА
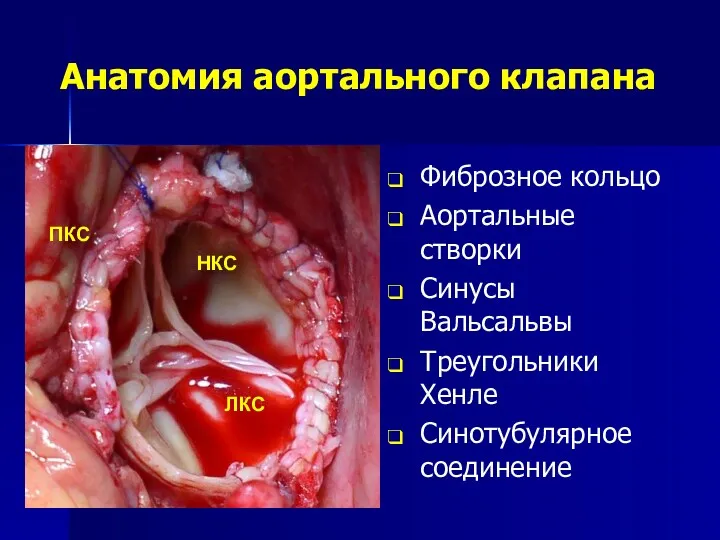
- 94. Анатомия аортального клапана Фиброзное кольцо Аортальные створки Синусы Вальсальвы Треугольники Хенле Синотубулярное соединение НКС ПКС ЛКС
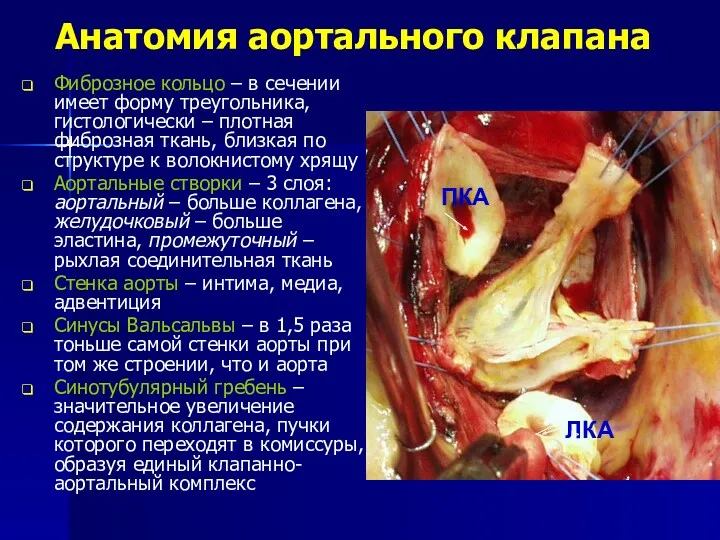
- 95. Анатомия аортального клапана Фиброзное кольцо – в сечении имеет форму треугольника, гистологически – плотная фиброзная ткань,
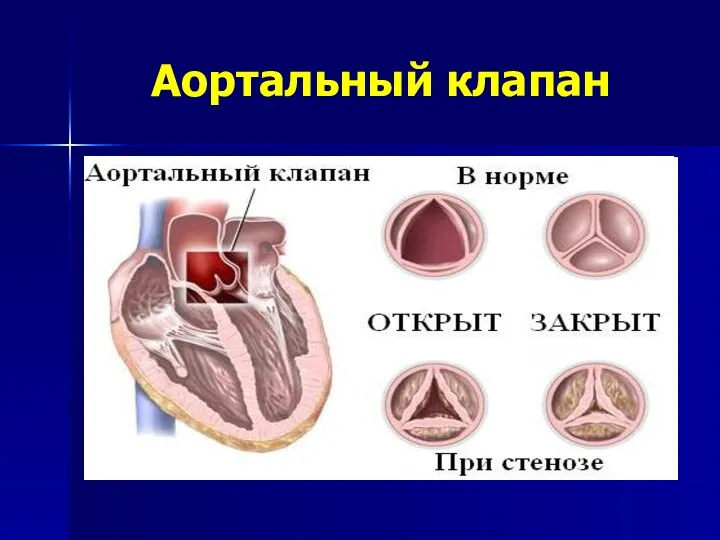
- 96. Аортальный клапан
- 97. Болезни аортального клапана Врожденные Стеноз аорты надклапанный подклапанный клапанный Недостаточность АК врожденная двустворчатый АК Приобретенные Стеноз
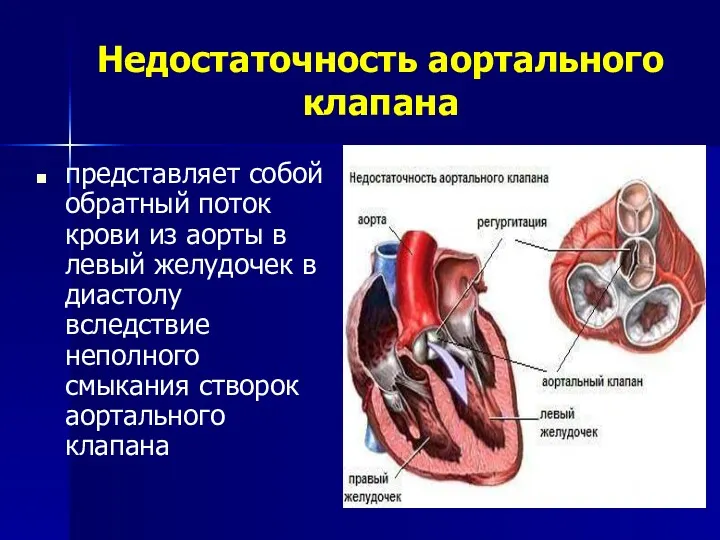
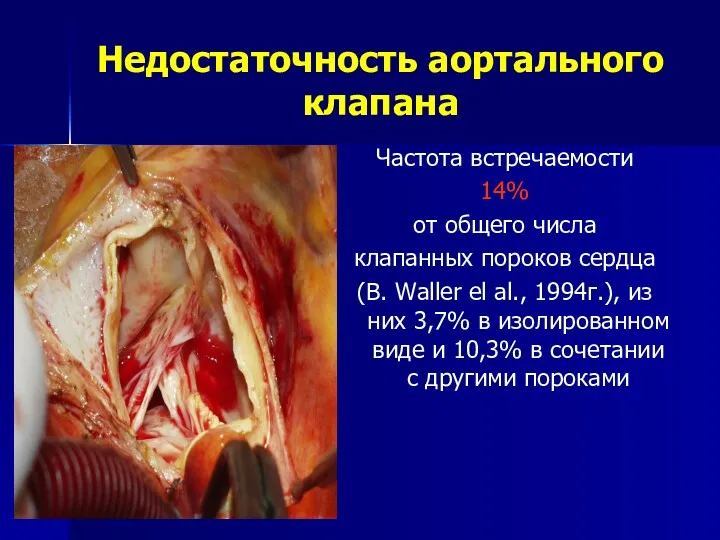
- 98. Недостаточность аортального клапана представляет собой обратный поток крови из аорты в левый желудочек в диастолу вследствие
- 99. Недостаточность аортального клапана Частота встречаемости 14% от общего числа клапанных пороков сердца (B. Waller el al.,
- 100. Э т и о л о г и я
- 101. Основные причины аортальной недостаточности Острые инф. эндокардит разрыв аневризмы синуса Вальсальвы расслаивающая аневризма аорты травма Хронические
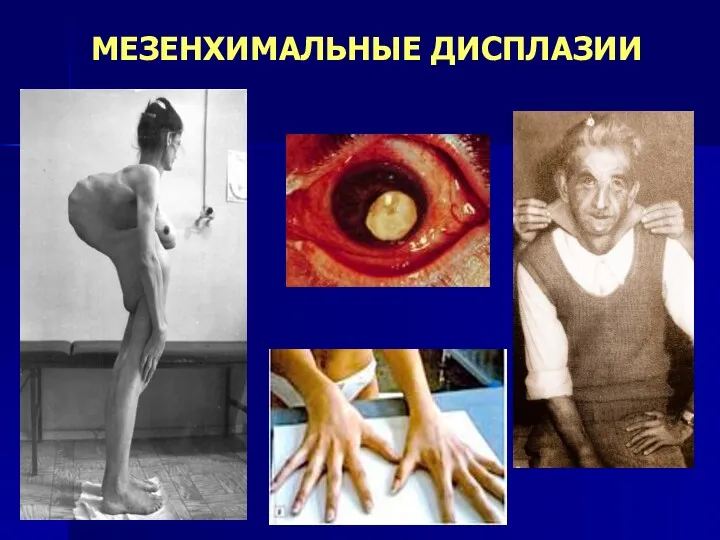
- 102. МЕЗЕНХИМАЛЬНЫЕ ДИСПЛАЗИИ
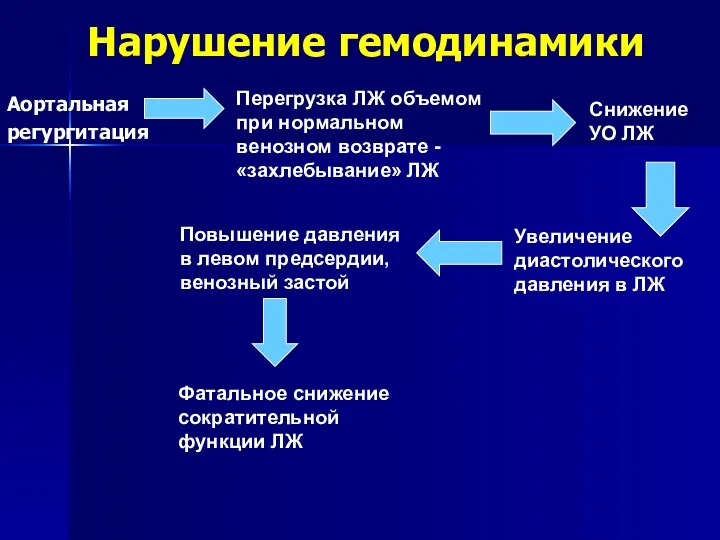
- 103. Нарушение гемодинамики Аортальная регургитация Перегрузка ЛЖ объемом при нормальном венозном возврате - «захлебывание» ЛЖ Снижение УО
- 104. Клиническая картина Длительный латентный период (до 20-30 лет) Ощущение пульсации во всем теле Сильные толчки в
- 105. КЛИНИЧЕСКАЯ КАРТИНА О с м о т р: Бледность кожных покровов Верхушечный толчок усилен, виден на
- 106. КЛИНИЧЕСКАЯ КАРТИНА П а л ь п а ц и я: верхушечный толчок резистентный, приподнима-ющий, куполообразный,
- 107. КЛИНИЧЕСКАЯ КАРТИНА А у с к у л ь т а ц и я: Диастолический шум
- 108. КЛИНИЧЕСКАЯ КАРТИНА А у с к у л ь т а ц и я: I тон
- 109. П у л ь с: быстрый, подскакивающий, короткий, высокий и большой (пульс Коррегена) – возникает вследствие
- 110. Дополнительные методы обследования ЭХО-КГ ЭКГ Рентгенография органов грудной клетки Вентрикулография левого желудочка
- 111. Э К Г Признаки гипертрофии и дилатации ЛЖ Признаки диастолический перегрузки ЛЖ Отклонение ЭОС влево Нарушения
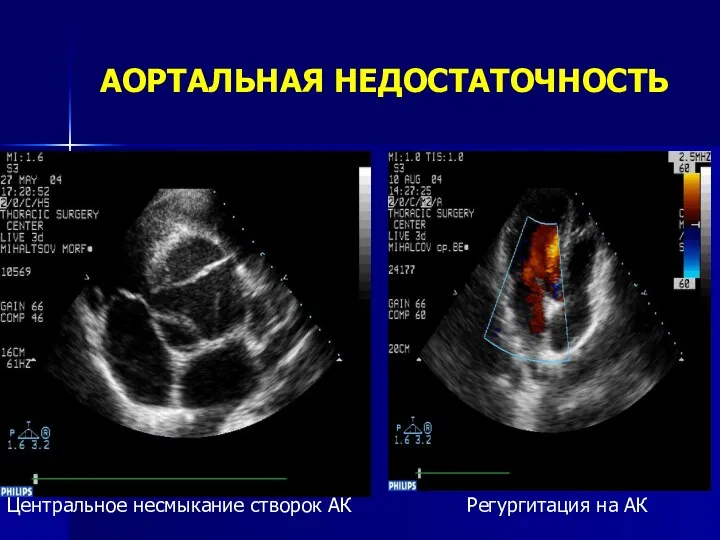
- 112. ЭХО-КГ Несмыкание створок Аортальная регургитация Увеличение КДР ЛЖ > 55 мм Мелкоамплитудное диастолическое трепетание ПМС под
- 113. АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ Центральное несмыкание створок АК Регургитация на АК
- 114. СТЕПЕНЬ АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ I – регургитация в пределах выносящего тракта ЛЖ II – до передней митральной
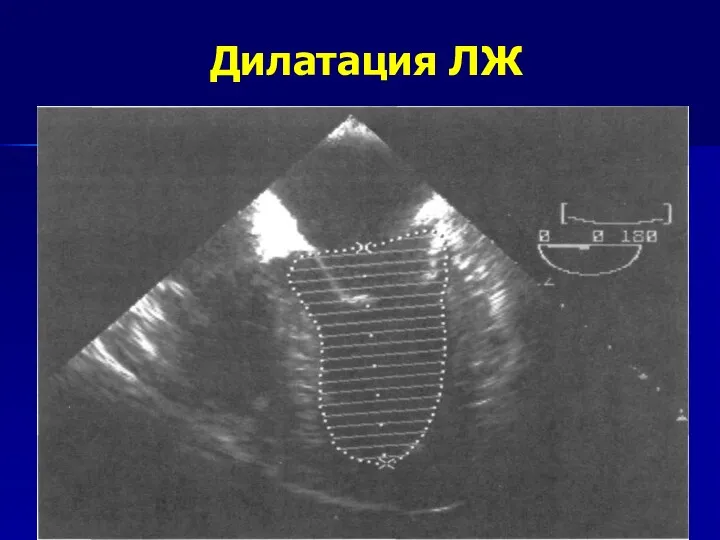
- 115. Дилатация ЛЖ
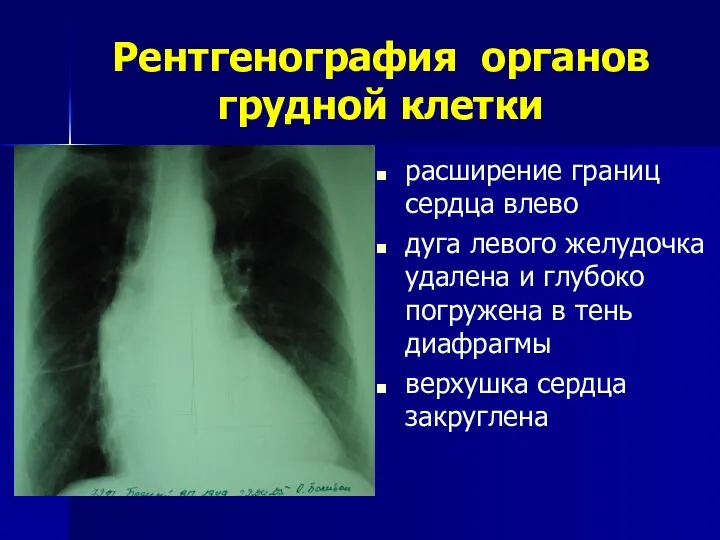
- 116. Рентгенография органов грудной клетки расширение границ сердца влево дуга левого желудочка удалена и глубоко погружена в
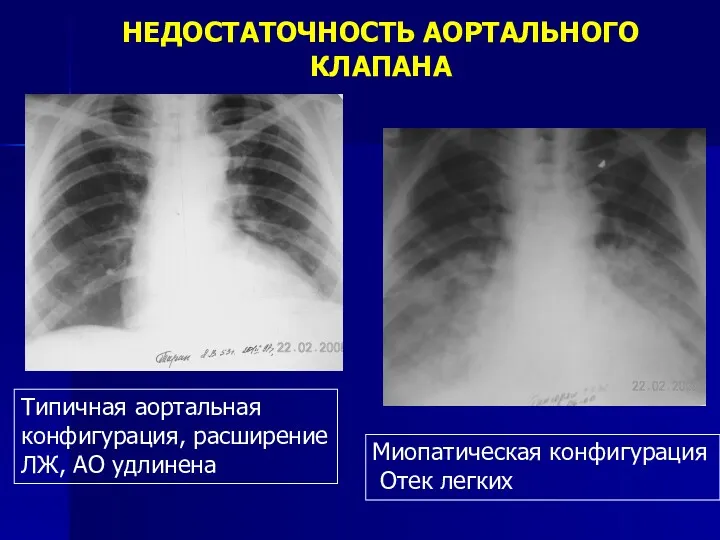
- 117. НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА Типичная аортальная конфигурация, расширение ЛЖ, АО удлинена Миопатическая конфигурация Отек легких
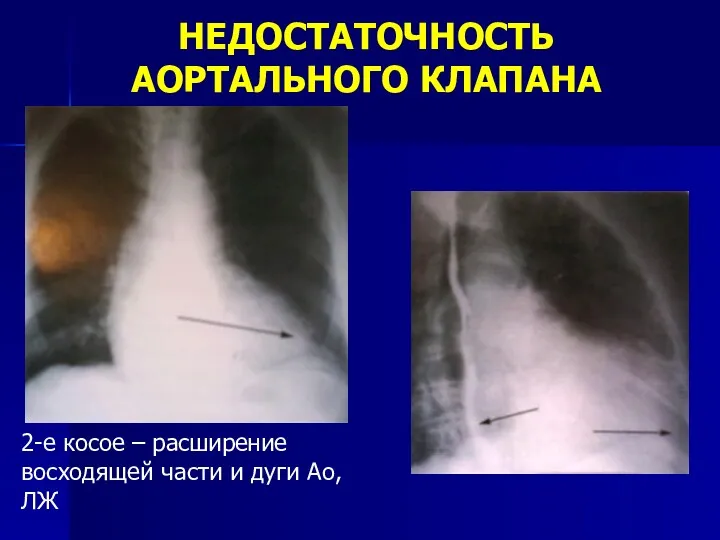
- 118. НЕДОСТАТОЧНОСТЬ АОРТАЛЬНОГО КЛАПАНА 2-е косое – расширение восходящей части и дуги Ао, ЛЖ
- 119. ПОКАЗАНИЯ К КОНСУЛЬТАЦИИ КАРДИОЛОГА Остро возникшая НАК Умеренная и тяжелая аортальная недостаточность Дисфункция, дилатация ЛЖ Наличие
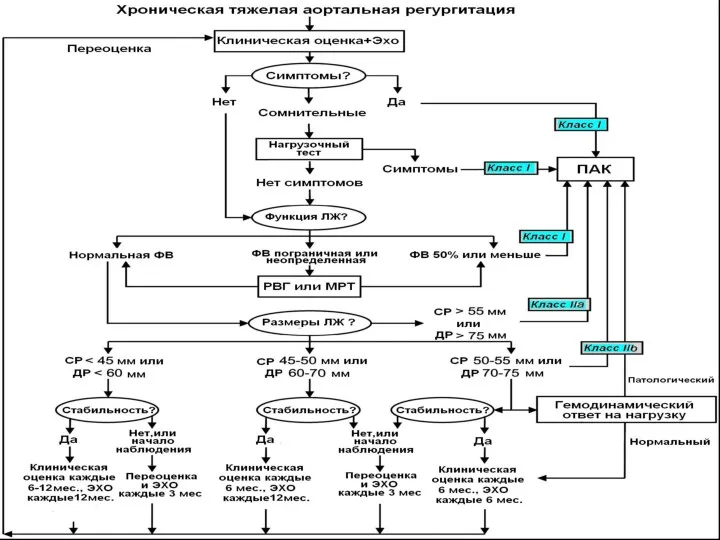
- 121. Динамическое наблюдение Асимптомные пациенты с умеренной АН сохран-ной функцией ЛЖ без его значимого увеличения – каждые
- 122. ПОКАЗАНИЯ К ГОСПИТАЛИЗАЦИИ Острая аортальная недостаточность Клинические проявления, не поддающиеся адекватному контролю на амбулаторном этапе Без
- 123. Показания к оперативному лечению Симптомные пациенты с тяжелой АН независимо от функции ЛЖ (Класс 1, уровень
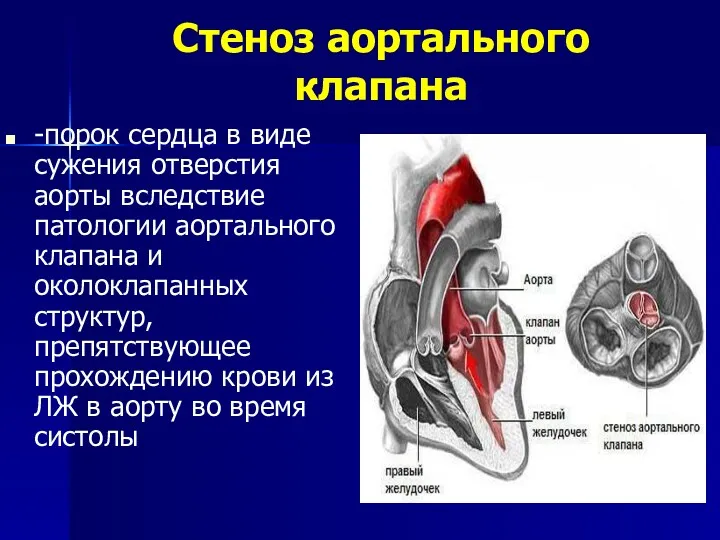
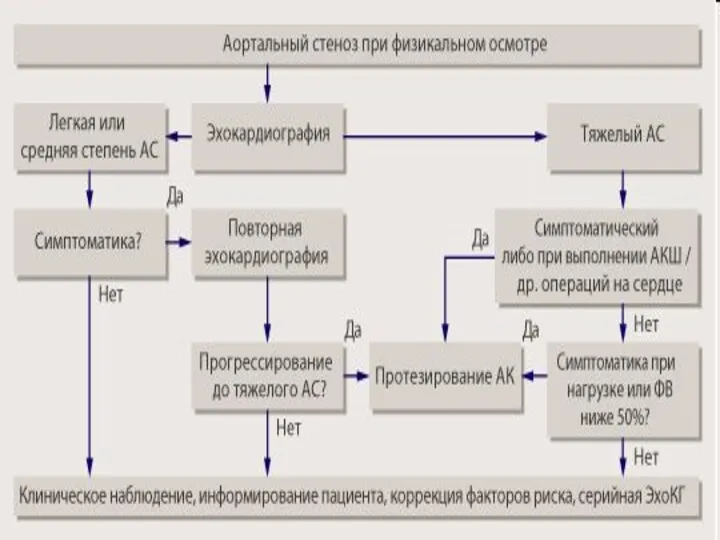
- 124. Стеноз аортального клапана -порок сердца в виде сужения отверстия аорты вследствие патологии аортального клапана и околоклапанных
- 125. Стеноз аортального клапан Распространенность 3-4 – 7% У лиц старше 80 лет – 15-20% Преобладающий пол
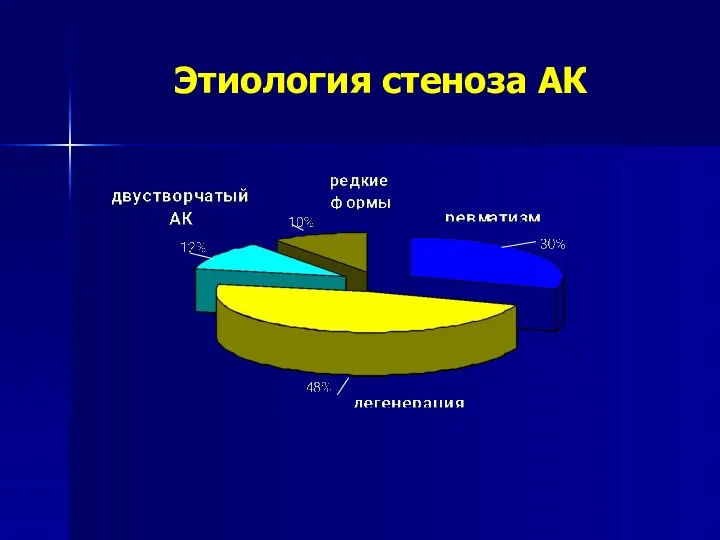
- 126. Этиология стеноза АК
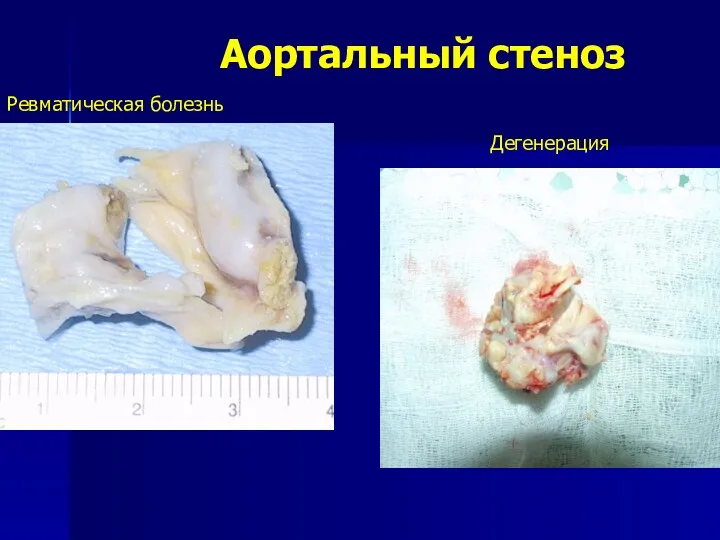
- 127. Аортальный стеноз Ревматическая болезнь Дегенерация
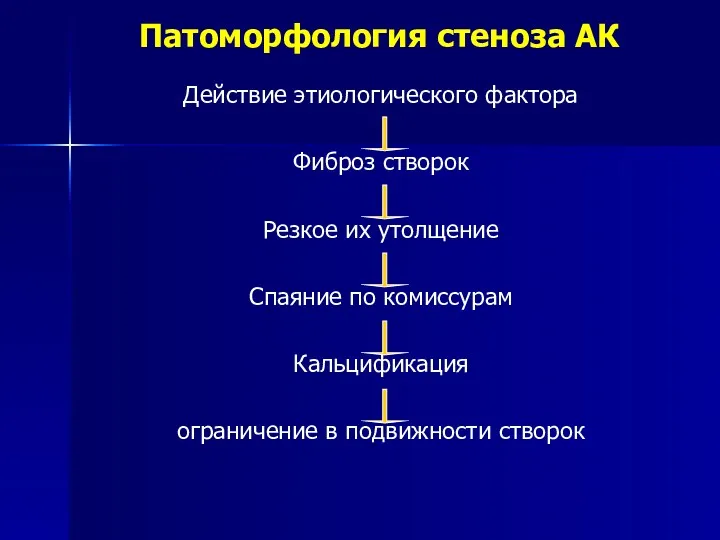
- 128. Патоморфология стеноза АК Действие этиологического фактора Фиброз створок Резкое их утолщение Спаяние по комиссурам Кальцификация ограничение
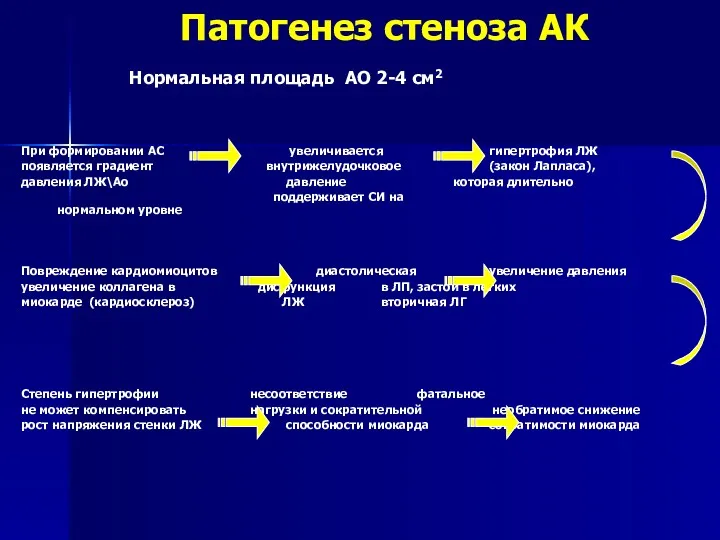
- 129. Патогенез стеноза АК Нормальная площадь АО 2-4 см2 При формировании АС увеличивается гипертрофия ЛЖ появляется градиент
- 130. Клиническая картина аортального стеноза длительный период компенсации приступы стенокардии синкопальные состояния хроническая сердечная недостаточность Реже: внезапная
- 131. Стенокардия – относительная коронарная недостаточность Ангинозные боли при интактном коронарном русле Причина – скорость гипертрофии стенки
- 132. Синкопе – потери сознания Причины: - невозможность адекватного увеличения ударного объёма сердца при физической нагрузке при
- 133. Хроническая сердечная недостаточность – одышка Причины - диастолическая дисфункция ЛЖ - увеличение давления в ЛП и
- 134. Физикальное обследование при аортальном стенозе: Осмотр: бледность кожных покровов медленный, малый пульс на лучевых и сонных
- 135. Физикальное обследование при аортальном стенозе: Перкуссия: расширение границ относительной тупости сердца влево, на стадии митрализации порока
- 136. Дополнительные методы обследования ЭХО-КГ ЭКГ Рентгенография ОГК
- 137. ЭКГ Признаки гипертрофии ЛЖ Систолическая перегрузка ЛЖ Ишемические изменения – депрессия интервала S-T и инверсия зубца
- 138. ЭХО-КГ Утолщение створок и ограничение их в подвижности Пиковый градиент давления на АК ≥ 50 мм.рт.ст.
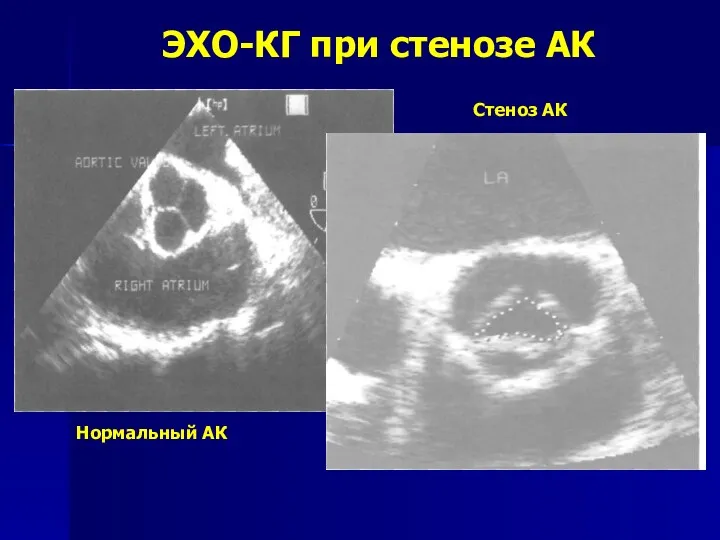
- 139. ЭХО-КГ при стенозе АК Нормальный АК Стеноз АК
- 140. ЭХО-КГ Без хирургического лечения Средняя скорость кровотока в аорте возрастает на 0,35 м\с в год Площадь
- 141. Эхокардиография в динамике помогает оценить тяжесть стеноза, гипертрофию ЛЖ и функцию ЛЖ пациентам с тяжелым АС
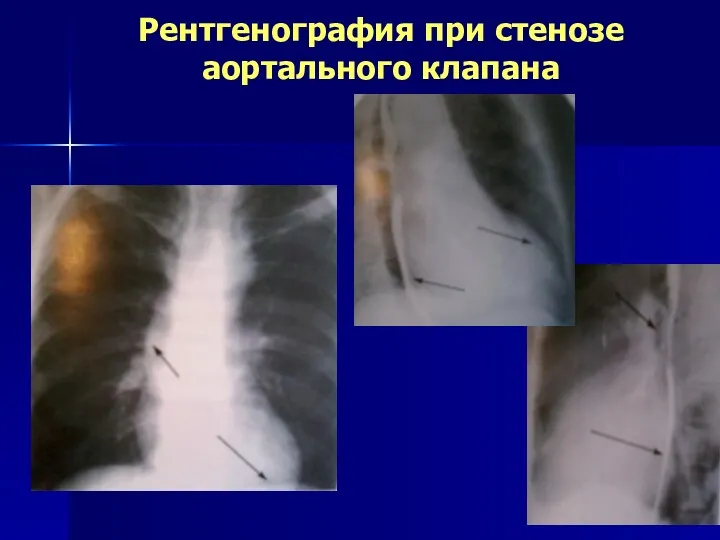
- 142. Рентгенография при стенозе аортального клапана
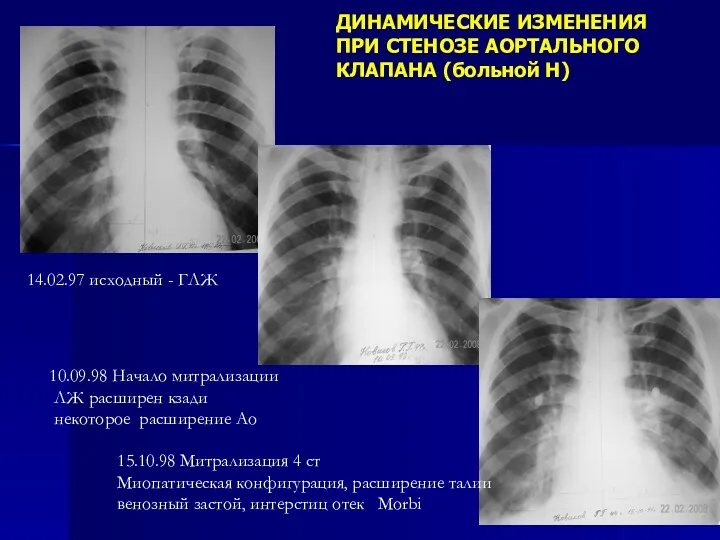
- 143. ДИНАМИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ СТЕНОЗЕ АОРТАЛЬНОГО КЛАПАНА (больной Н) 10.09.98 Начало митрализации ЛЖ расширен кзади некоторое расширение
- 144. ТЯЖЕСТЬ АОРТАЛЬНОГО СТЕНОЗА Умеренный - S >1,5 см2, ср. пиковый систолический градиент 0.9 см2/м2 Выраженный –
- 145. Показания для зондирования сердца и КАГ 1. Коронарная ангиография рекомендуется перед протезированием АК (ПАК) у пациентов
- 146. Средняя продолжительность жизни больных с аортальным стенозом от момента манифестации клиники 3 года, вне зависимости от
- 147. ПОКАЗАНИЯ к ГОСПИТАЛИЗАЦИИ Клинические проявления, не поддающиеся адек-ватному контролю на амбулаторном этапе Пароксизм ФП или др.гемодинамически
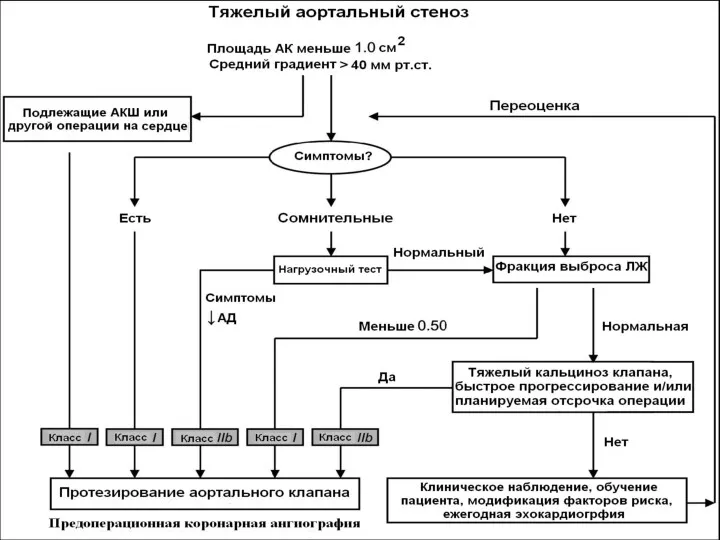
- 148. Показания к хирургическому лечению стеноза АК Клиническая картина Пиковый градиент на АК ≥ 50 мм.рт.ст. Площадь
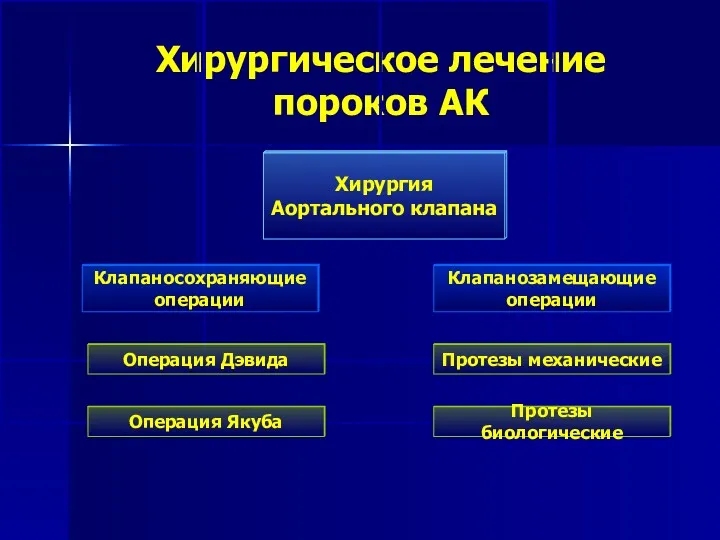
- 151. Хирургическое лечение пороков АК
- 152. Показания для протезирования аортального клапана Класс I 1. ПАК показано симптоматическим пациента с тяжелым АС. (Уровень
- 153. Показания для протезирования аортального клапана Класс IIa ПАК показан пациентам с умеренным АС*, подлежащих АКШ или
- 154. Показания для протезирования аортального клапана Класс IIb 1. ПАК можно обсуждать для бессимптомных пациентов с тяжелым
- 155. ПАК не показано и не предотвращает внезапную смерть Класс III у бессимптомных пациентов с АС не
- 156. ВАЖНЫЕ СОВЕТЫ ВРАЧАМ ОБЩЕЙ ПРАКТИКИ: Тщательное физикальное обследование пожилых пациентов помогает выявить АС При оценке симптоматики
- 157. Аортальный стеноз Иссеченный во время операции клапан у больного с аортальным стенозом. Видны обызвествленные рыхлые вегетации.
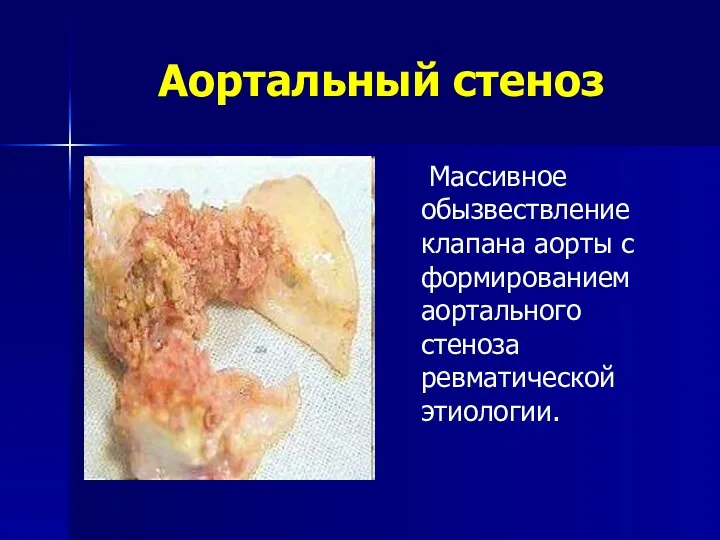
- 158. Аортальный стеноз Массивное обызвествление клапана аорты с формированием аортального стеноза ревматической этиологии.
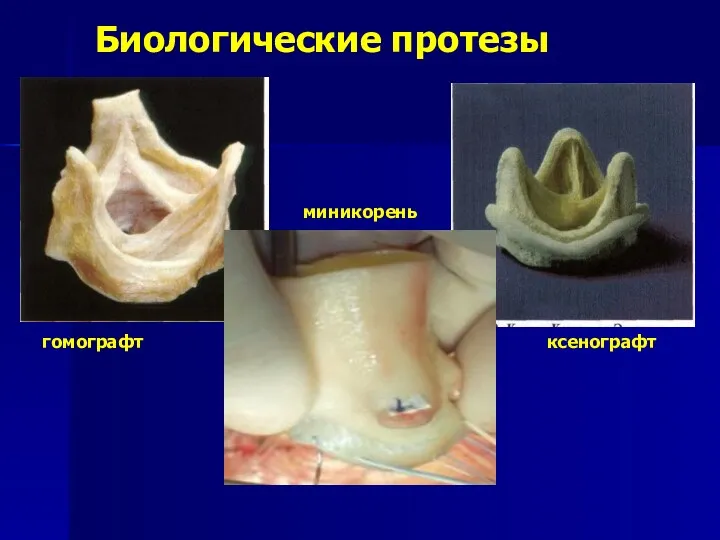
- 159. Биологические протезы гомографт ксенографт миникорень
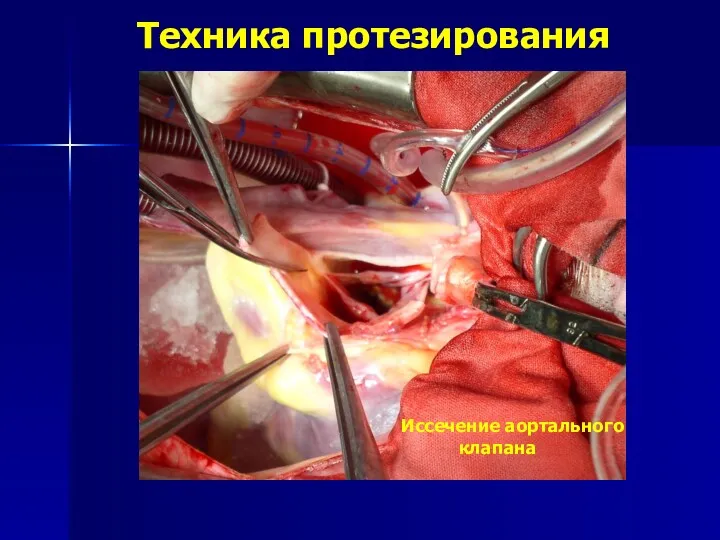
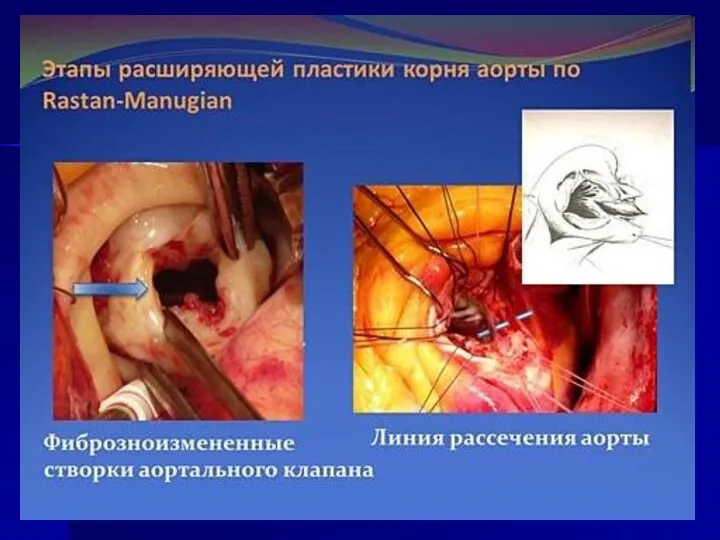
- 160. Техника протезирования Иссечение аортального клапана
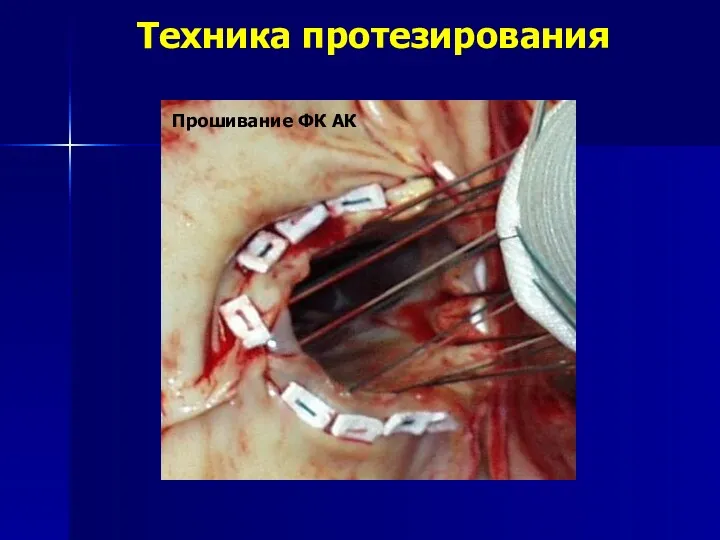
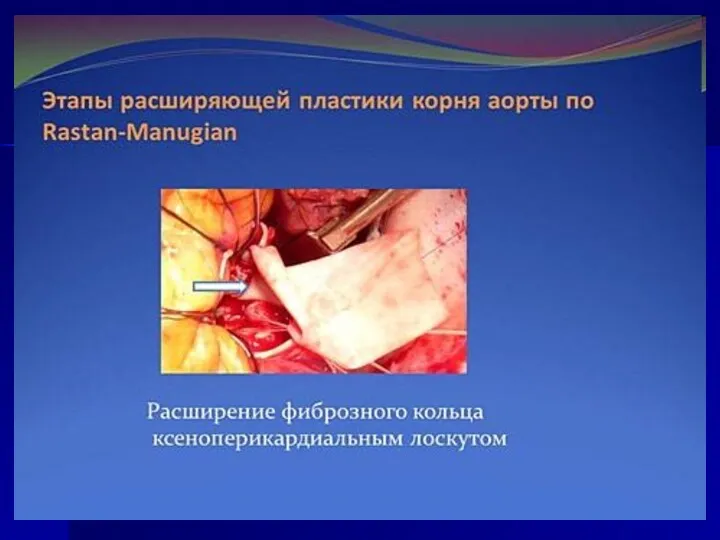
- 161. Техника протезирования Прошивание ФК АК
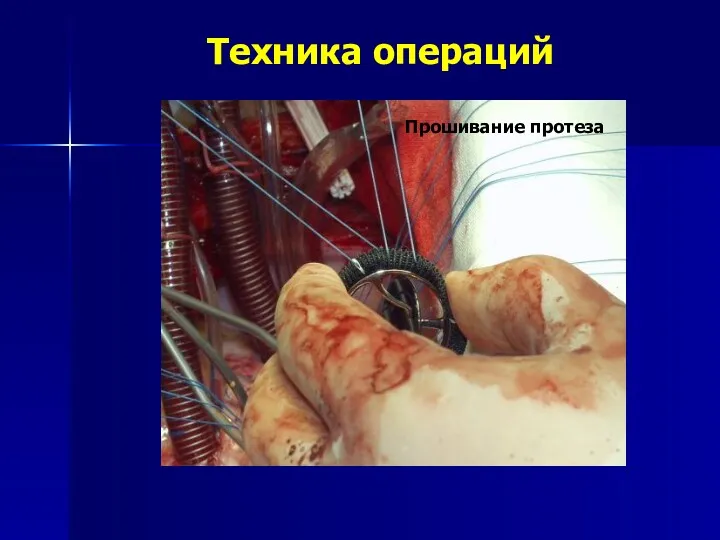
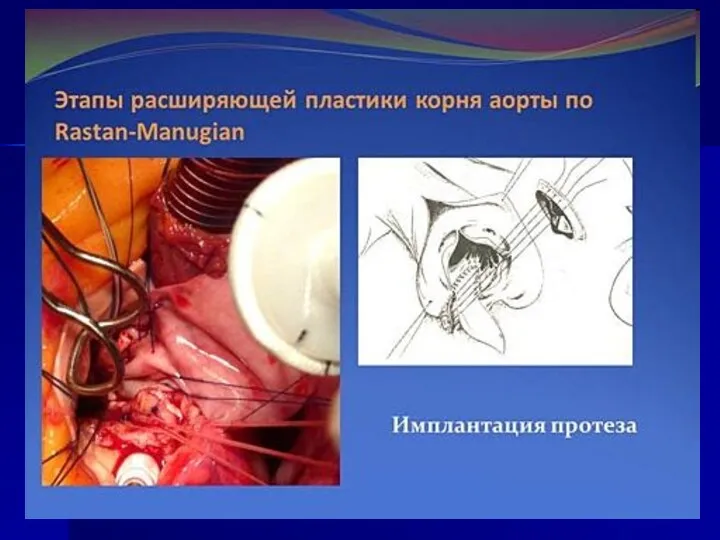
- 162. Техника операций Прошивание протеза
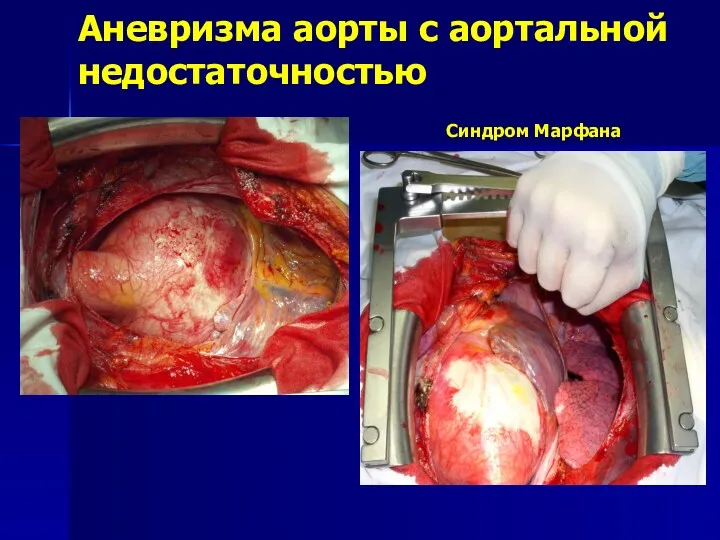
- 163. Аневризма аорты с аортальной недостаточностью Синдром Марфана
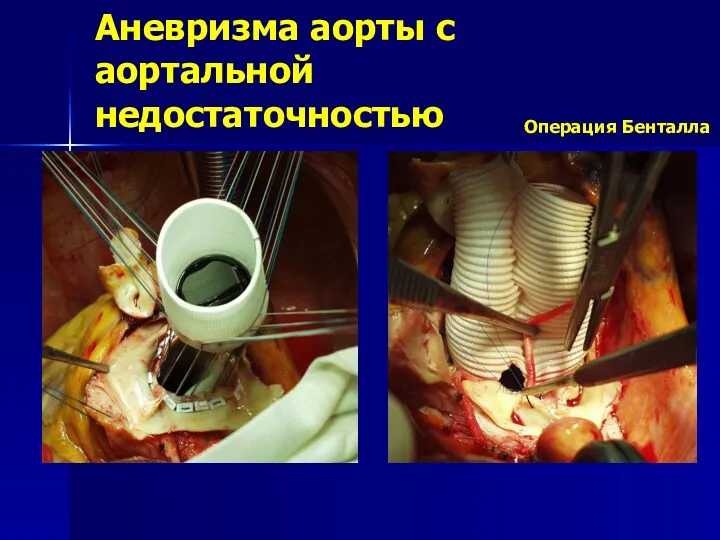
- 164. Аневризма аорты с аортальной недостаточностью Операция Бенталла
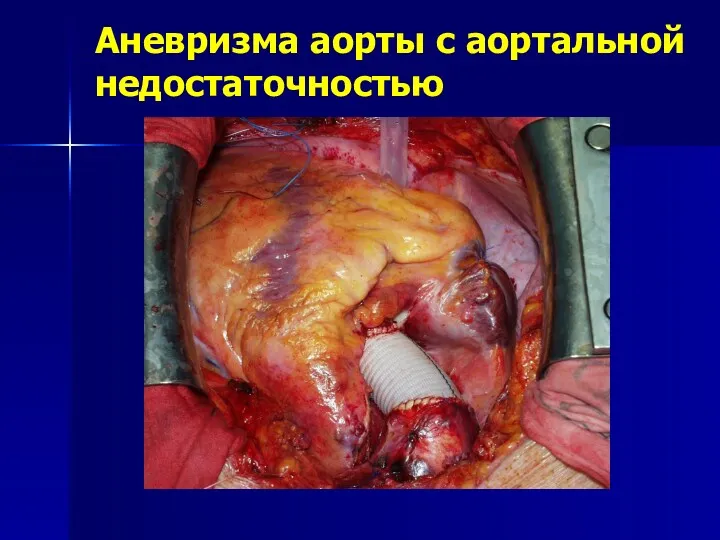
- 165. Аневризма аорты с аортальной недостаточностью
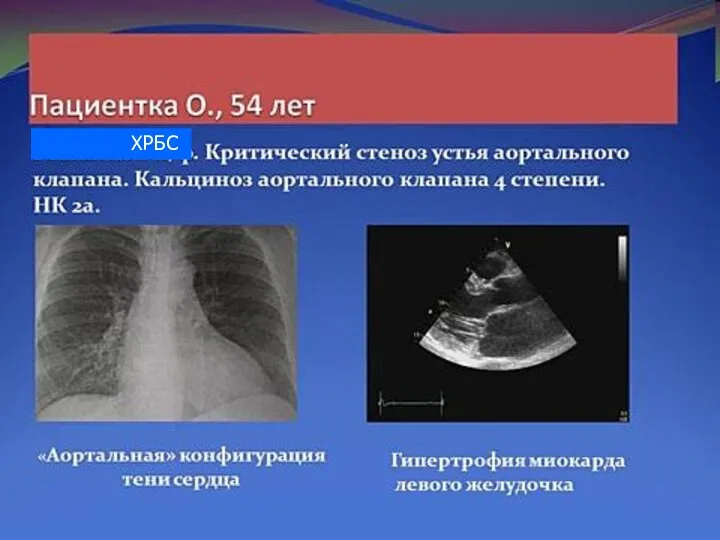
- 166. ХРБС
- 172. Осложнения протезирования АК Тромбоэмболические осложнения (0,7 – 1,9%) Инфекционный эндокардит (0,7-3,8%) Парапротезные фистулы (1,8 – 4%)
- 173. Комбинированные пороки Митрально-аортальный порок: митральный порок с преобладанием стеноза, недостаточность аортального клапана Митрально-трикуспидальный порок: митральный стеноз,
- 174. Оперированные пороки Оперированный митральный стеноз. Закрытая комиссуротомия (дата). Рецидив митрального стеноза Оперированный порок аортального клапана с
- 176. Скачать презентацию












































































































 Введение в клинику профессиональных болезней
Введение в клинику профессиональных болезней Клиника, диагностика, дифференциальная диагностика флюороза. МКБ-10 K00.3
Клиника, диагностика, дифференциальная диагностика флюороза. МКБ-10 K00.3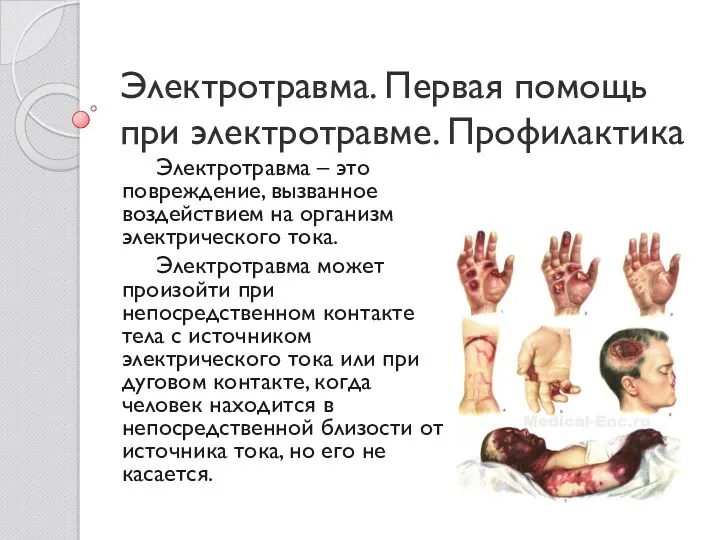 Электротравма. Первая помощь при электротравме. Профилактика
Электротравма. Первая помощь при электротравме. Профилактика Восприятие детей с речевыми нарушениями
Восприятие детей с речевыми нарушениями Тағамдарға қойылатын негізгі гигиеналық талаптар. Тамақтану тәртібі
Тағамдарға қойылатын негізгі гигиеналық талаптар. Тамақтану тәртібі Тағамдық және санитарлы микробиология
Тағамдық және санитарлы микробиология Тениидозы плотоядных
Тениидозы плотоядных Воспаление. Этиология, патогенез и виды хронического воспаления
Воспаление. Этиология, патогенез и виды хронического воспаления Требования к безопасности соковой продукции, компонентам и пищевым добавкам, используемым при ее изготовлении
Требования к безопасности соковой продукции, компонентам и пищевым добавкам, используемым при ее изготовлении Черепно-мозговая травма
Черепно-мозговая травма Естественные факторы защиты организма. Механизмы иммунной защиты
Естественные факторы защиты организма. Механизмы иммунной защиты Влияние музыки на мозг человека
Влияние музыки на мозг человека Алкогольная зависимость личности
Алкогольная зависимость личности Таблетированные лекарственные формы
Таблетированные лекарственные формы Экстракция. Медицина мен фармацияда эктракцияның қолданылуы
Экстракция. Медицина мен фармацияда эктракцияның қолданылуы Половые железы
Половые железы Жүрек функциясының созылмалы жеткіліксіздігі мектеп
Жүрек функциясының созылмалы жеткіліксіздігі мектеп Иммунопрофилактика инфекционных заболеваний
Иммунопрофилактика инфекционных заболеваний Физическое развитие детей от рождения до года
Физическое развитие детей от рождения до года Жизнь без ВИЧ
Жизнь без ВИЧ Нейройога. Здоровьесберегающие технологии в воспитании и развитии детей
Нейройога. Здоровьесберегающие технологии в воспитании и развитии детей Фізіологія системи крові. Еритрон. Групи крові
Фізіологія системи крові. Еритрон. Групи крові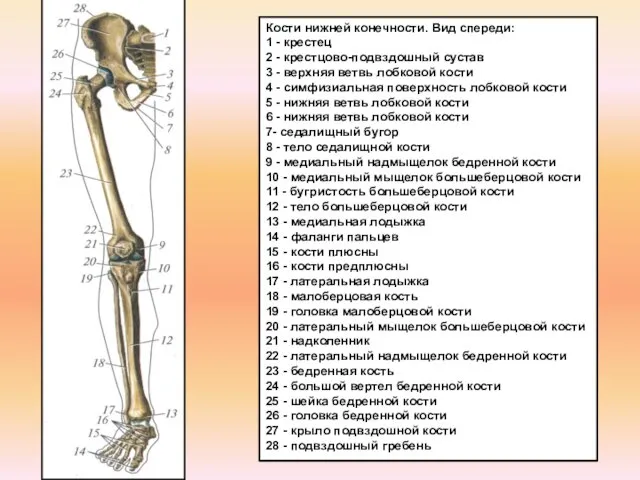 Кости нижних конечностей
Кости нижних конечностей Иммуннопрофилактика полиомиелита
Иммуннопрофилактика полиомиелита Гепатит В
Гепатит В Лечение заболеваний нервной системы человека с помощью иппотерапии
Лечение заболеваний нервной системы человека с помощью иппотерапии Методы оперативного лечения пациентов с неспецифическим язвенным колитом
Методы оперативного лечения пациентов с неспецифическим язвенным колитом Жедел жәрдемді ұйымдастыру
Жедел жәрдемді ұйымдастыру