Содержание
- 2. 1. Понятие о медико-генетическом консультировании (МГК).
- 3. Одной из главных задач медицинской генетики является профилактика наследственных болезней. Диагностикой, предупреждением и лечением врождённой и
- 4. В городе Омске получить консультативную помощь врача-генетика можно в МГК Областной клинической больницы по адресу ул.
- 5. Медико-генетическое консультирование (МГК) - это специализированная помощь населению по предупреждению появления в семье больных с наследственной
- 6. Цель МГК - определение вероятности рождения ребёнка с наследственным заболеванием, объяснение этой ситуации консультирующимся и помощь
- 7. Основные задачи МГК: установление точного диагноза наследственного заболевания; определение типа наследования заболевания в данной семье; составление
- 8. Основные показания к МГК: возраст беременной 37 лет и старше; первичное бесплодие супругов; повторные спонтанные аборты,
- 9. 2. Современные методы пренатальной диагностики.
- 10. Пренатальная (дородовая) диагностика позволяет получить прямой ответ на вопрос о здоровье будущего ребёнка.
- 11. Методы пренатальной диагностики можно разделить на 3 группы: 1. Просеивающие методы. 2. Неинвазивные методы. 3. Инвазивные
- 12. Просеивающие (скрининговые) методы позволяют выявить женщин, имеющих повышенный риск рождения ребёнка с врождённой и наследственной патологией.
- 13. Одним из таких методов является определение концентрации в крови беременной веществ, получивших название сывороточных маркёрных белков
- 14. Эти белки продуцируются клетками плода или плаценты и поступают в кровоток матери. Их концентрация в сыворотке
- 15. Например, альфа-фетопротеин по мере развития плода должен прогрессивно уменьшаться. Если же его количество в крови значительно
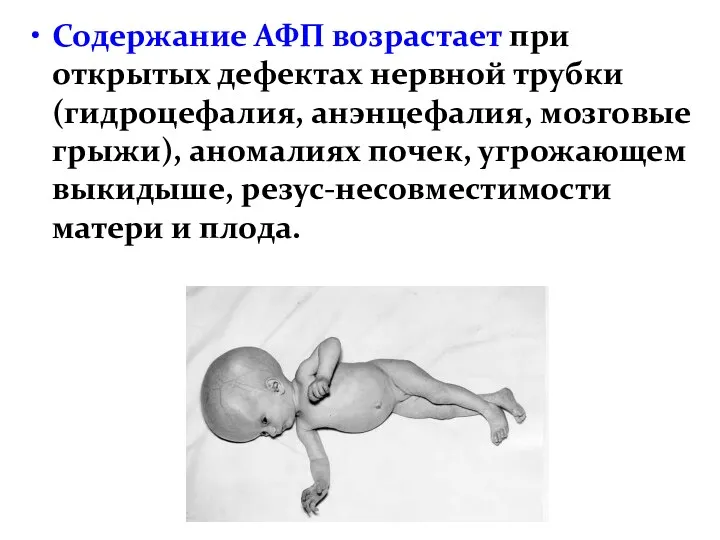
- 16. Содержание АФП возрастает при открытых дефектах нервной трубки (гидроцефалия, анэнцефалия, мозговые грыжи), аномалиях почек, угрожающем выкидыше,
- 17. Концентрация АФП значительно ниже нормы в крови беременных женщин, вынашивающих плод с болезнью Дауна.
- 18. Неинвазивные методы - методы обследования плода без оперативного вмешательства.
- 19. В настоящее время к ним относится ультразвуковая диагностика (УЗД).
- 20. УЗД в настоящее время широко используется для обнаружения ВПР и нарушений функционального состояния плода, плаценты, пуповины,
- 21. Накопленные данные показывают, что УЗД не приносит вреда плоду и позволяет выявить до 80% плодов с
- 22. Приказом Минздрава России определены сроки проведения УЗД: 10 – 13 неделя беременности. 20 – 22 неделя
- 23. УЗД на 10 - 13 неделе беременности позволяет узнать возраст будущего ребёнка (погрешность 3 дня), позволяя
- 24. УЗД на 10 - 13 неделе беременности используется для измерения толщины воротникового пространства - расстояния между
- 25. Всем пациенткам, у которых обнаружено такое увеличение воротникового пространства плода, рекомендуется исследование кариотипа плода. Таким образом,
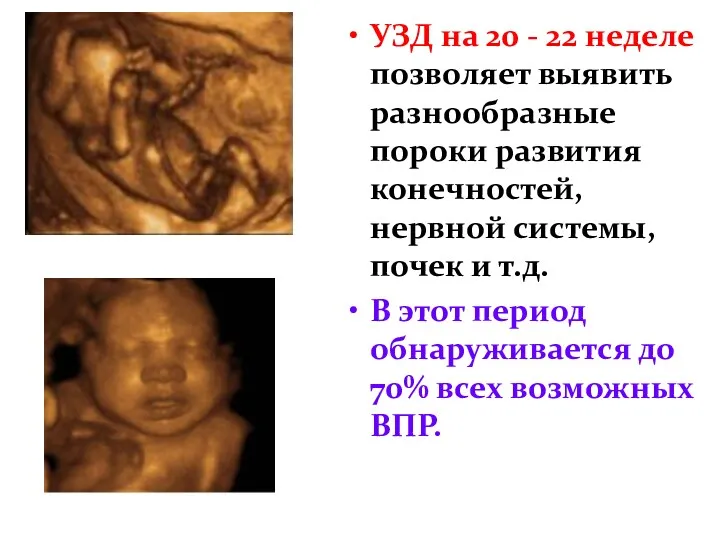
- 26. УЗД на 20 - 22 неделе позволяет выявить разнообразные пороки развития конечностей, нервной системы, почек и
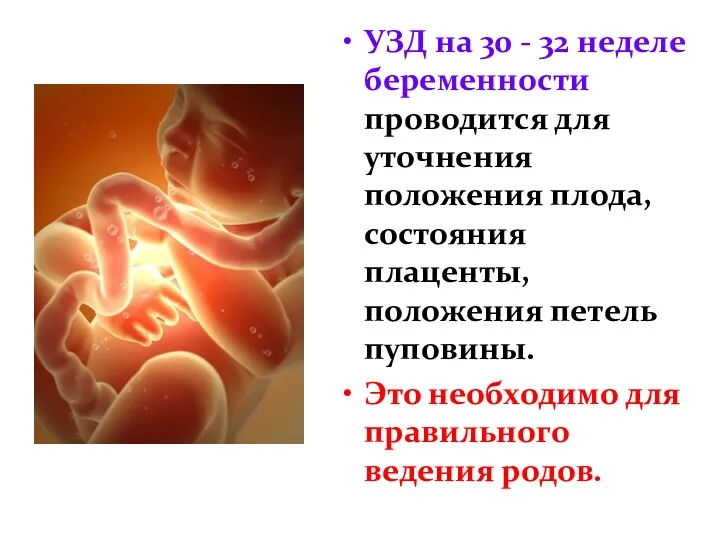
- 27. УЗД на 30 - 32 неделе беременности проводится для уточнения положения плода, состояния плаценты, положения петель
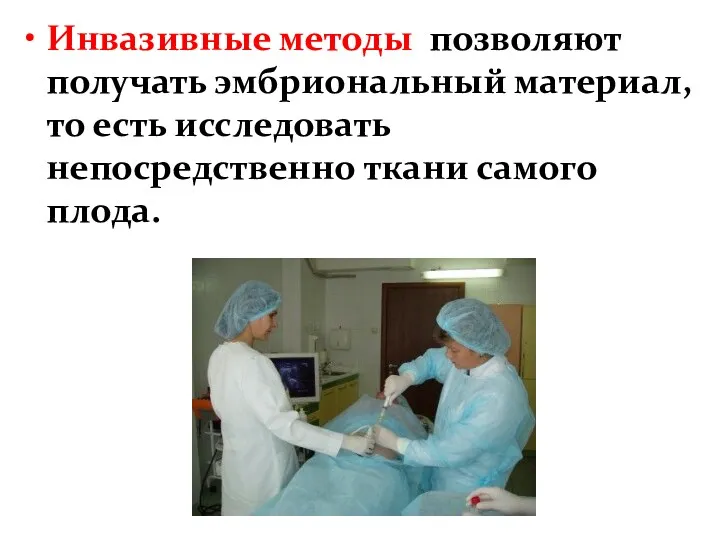
- 28. Инвазивные методы позволяют получать эмбриональный материал, то есть исследовать непосредственно ткани самого плода.
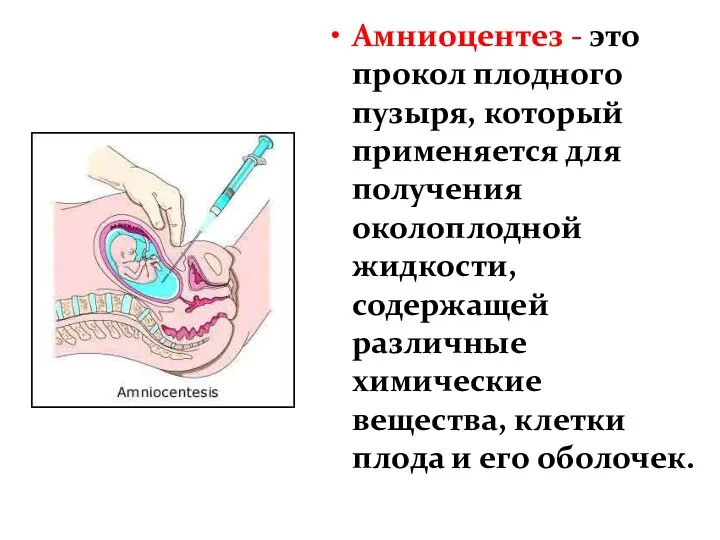
- 29. Амниоцентез - это прокол плодного пузыря, который применяется для получения околоплодной жидкости, содержащей различные химические вещества,
- 30. Амниоцентез обычно проводится на 15-18 неделе, когда количество околоплодных вод несколько больше, чем в другие сроки
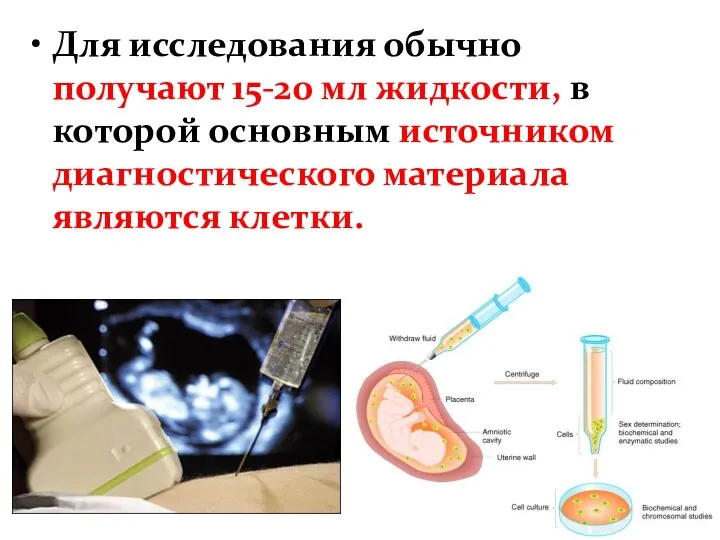
- 31. Для исследования обычно получают 15-20 мл жидкости, в которой основным источником диагностического материала являются клетки.
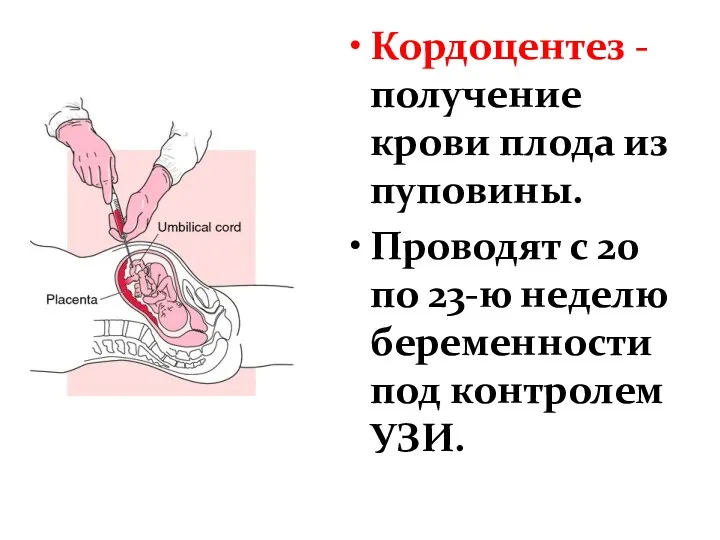
- 32. Кордоцентез - получение крови плода из пуповины. Проводят с 20 по 23-ю неделю беременности под контролем
- 33. Клетки крови плода культивируются значительно быстрее, чем клетки околоплодных вод: в течение 2-3 дней. Результаты исследования
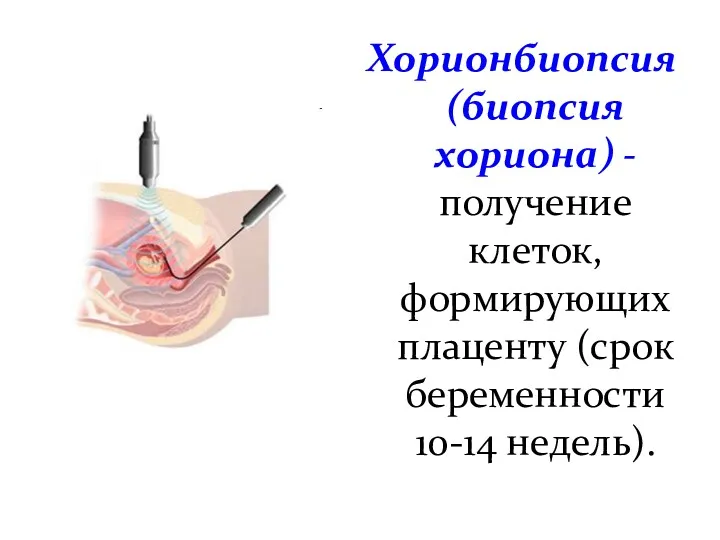
- 34. Хорионбиопсия (биопсия хориона) - получение клеток, формирующих плаценту (срок беременности 10-14 недель).
- 36. Скачать презентацию


















 Салауатты өмір салты-жастар арасында аурудың алдын алу негізі ретінде
Салауатты өмір салты-жастар арасында аурудың алдын алу негізі ретінде Профилактика и лечение венозных тромбозов и эмболий
Профилактика и лечение венозных тромбозов и эмболий Стеноз гортани
Стеноз гортани Work as a laboratory assistant
Work as a laboratory assistant Зубная бляшка
Зубная бляшка ПЦР в диагностике папилломавирусной инфекции и рака шейки матки
ПЦР в диагностике папилломавирусной инфекции и рака шейки матки Қазіргі заманғы денсаулық сақтау, әлемдік тенденция, дамыған елдер
Қазіргі заманғы денсаулық сақтау, әлемдік тенденция, дамыған елдер Макулодистрофия. Макулярная дистрофия сетчатки глаза
Макулодистрофия. Макулярная дистрофия сетчатки глаза Поддерживающая терапия в комплексной системе преодоления заикания
Поддерживающая терапия в комплексной системе преодоления заикания Врожденный иммунитет
Врожденный иммунитет Абдоминальный болевой синдром в гепатологии
Абдоминальный болевой синдром в гепатологии Нутрициология. Занятие №5. Энергетическая ценность и режим питания
Нутрициология. Занятие №5. Энергетическая ценность и режим питания Антиаритмические средства
Антиаритмические средства Основы пластической хирургии
Основы пластической хирургии Этиопатогенетическая классификация дислалии
Этиопатогенетическая классификация дислалии Зло которое всегда рядом
Зло которое всегда рядом Адаптация. Срочная и долговременная адаптация
Адаптация. Срочная и долговременная адаптация Лабораторные этапы изготовления нейлоновых съёмных протезов
Лабораторные этапы изготовления нейлоновых съёмных протезов Хронический холецистит
Хронический холецистит Ультразвуковое исследование поджелудочной железы
Ультразвуковое исследование поджелудочной железы Половые дисфункции
Половые дисфункции Материаловедение медицинских и фармацевтических товаров
Материаловедение медицинских и фармацевтических товаров Қаңқалық тіндердің жасқа байланысты өзгерістері
Қаңқалық тіндердің жасқа байланысты өзгерістері Мастопатия. Рак молочной железы
Мастопатия. Рак молочной железы Методы исследования больных с заболеваниями органов мочеотделения. Лекция 7
Методы исследования больных с заболеваниями органов мочеотделения. Лекция 7 Анализ современных методов диагностики резусконфликта и гемолитической болезни плода и новорожденного
Анализ современных методов диагностики резусконфликта и гемолитической болезни плода и новорожденного Общее обезболивание при операциях на лице и в полости рта. Показания и особенности проведения
Общее обезболивание при операциях на лице и в полости рта. Показания и особенности проведения Виды переломов плоских костей
Виды переломов плоских костей