Содержание
- 2. Историческая справка В 1842 г. в Москве В.А.Басов впервые предложил операцию гастротомию. В 1849 г. хирург
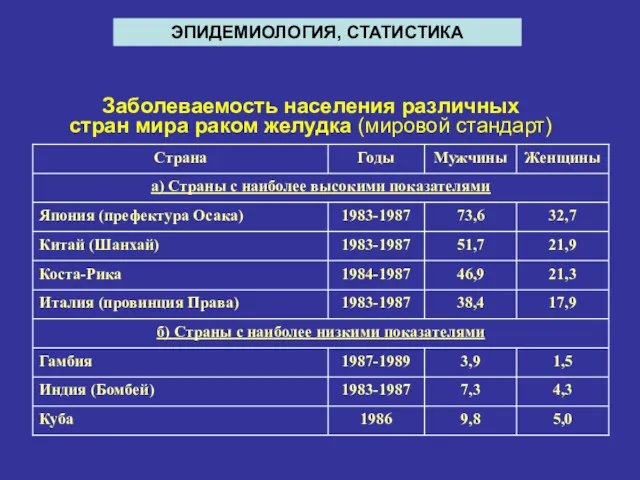
- 3. Заболеваемость населения различных стран мира раком желудка (мировой стандарт) ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА
- 4. Структура заболеваемости ЗН у мужского населения РФ (2005) ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА
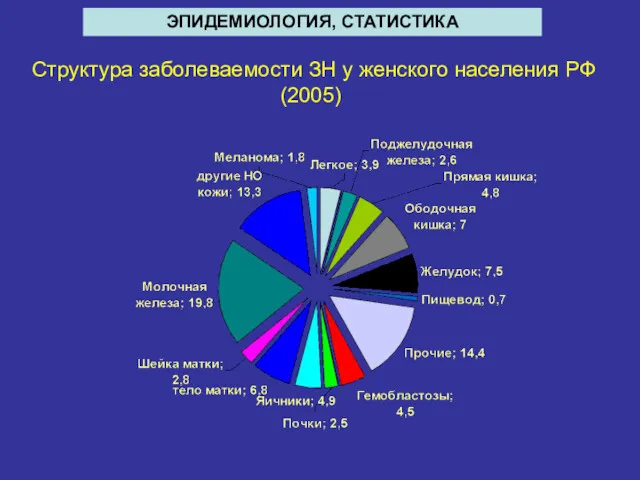
- 5. Структура заболеваемости ЗН у женского населения РФ (2005) ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА
- 6. ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА Структура заболеваемости ЗН населения РС (Я) в 2005 г. М Ж
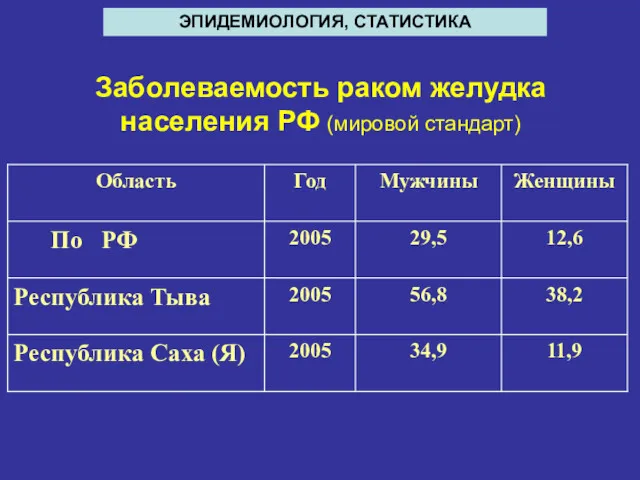
- 7. Заболеваемость раком желудка населения РФ (мировой стандарт) ЭПИДЕМИОЛОГИЯ, СТАТИСТИКА
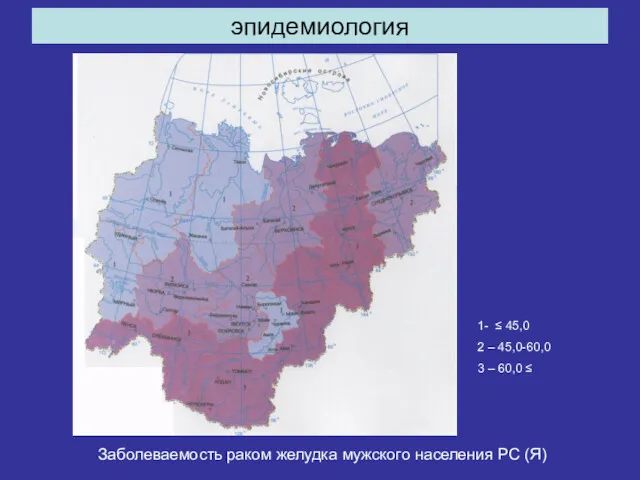
- 8. эпидемиология Заболеваемость раком желудка мужского населения РС (Я) 1- ≤ 45,0 2 – 45,0-60,0 3 –
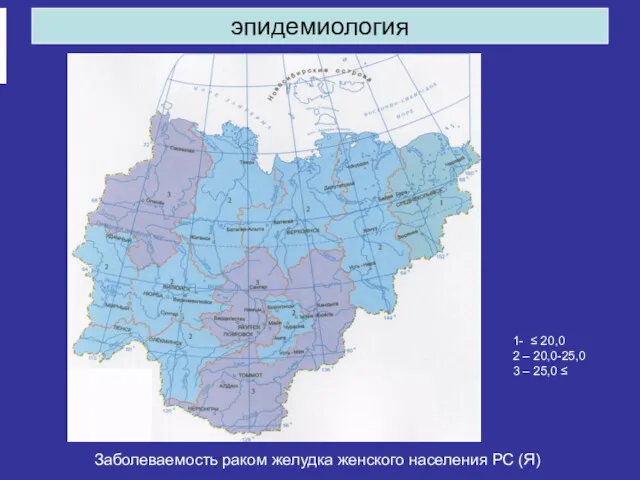
- 9. эпидемиология Заболеваемость раком желудка женского населения РС (Я) 1- ≤ 20,0 2 – 20,0-25,0 3 –
- 10. Факторы риска: ♦ Питание: 1. Содеpжание нитpатов и нитpитов питьевой воды и возможность под воздействием N–
- 11. Факторы риска
- 12. Фоновые заболевания: (1) Пернициозная анемия (у 6,9-15,0% больных анемией - РЖ) (2) Хpонические атpофически-гипеpтpофические гастpиты с
- 13. Классификация По локализации (по Г.Е. Островерхову): Рак малой кривизны –встречается в 43% случаев. - большой кривизны
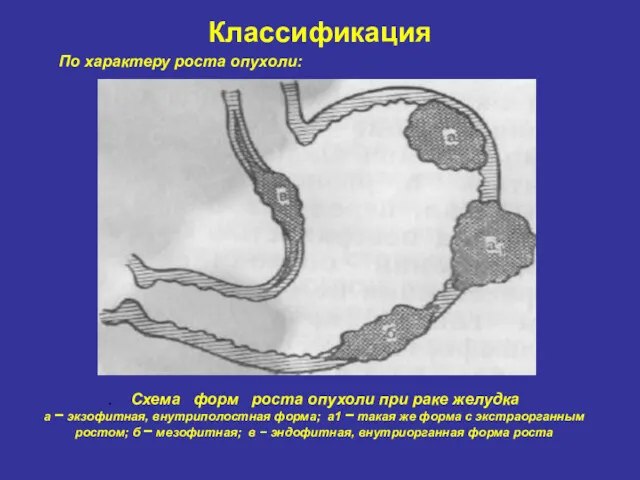
- 14. Классификация . Схема форм роста опухоли при раке желудка а − экзофитная, внутриполостная форма; а1 −
- 15. Классификации По макроскопическим признакам: Полиповидный рак (экзофитный) Блюдцеобразный рак Язвенно - инфильтративный рак Диффузно- инфильтративный рак
- 16. TNM - классификация МАИР: Т - Первичная опухоль. Т1 - опухоль, ограниченная слизистой или подслизистым слоем.
- 17. Классификация по стадиям: Стадия I - небольшая, ограниченная оп. слизистой и подслизистого слоя желудка; регионарных MTS
- 18. Пути метастазирования
- 19. Метастазирование По А.В.Мельникову (1954) Первый бассейн - собирает лимфу от пилороантрального отдела желудка, прилежащего к большой
- 20. Метастазирование По А.В.Мельникову (1954) Третий бассейн - собирает лимфу от тела желудка и малой кривизны, передней
- 21. Клиническая картина Ранние симптомы: (а) Б.Е. Петерсон выделяет 3 клинических типа в зависимости от фона на
- 22. Поздние симптомы: 1 Боль в эпигастрии наблюдается у 70% больных. Боли опоясывающего характера - при прорастании
- 23. Клиническая картина ♦ Атипичные формы клиники рака желудка: 1 Кардиальная (стенокардитическая); 2 Болевая (гастритическая); 3 Анемическая;
- 24. Диагностика Анамнез, осмотр, пальпация и перкуссия;. Рентгеноконтрастное исследование: а) Наличие опухоли или дефекта наполнения; б) Потеря
- 25. Рентгеноскопическая картина РЖ Блюдцеобразный рак малой кривизны Язвенный рак антрального отдела
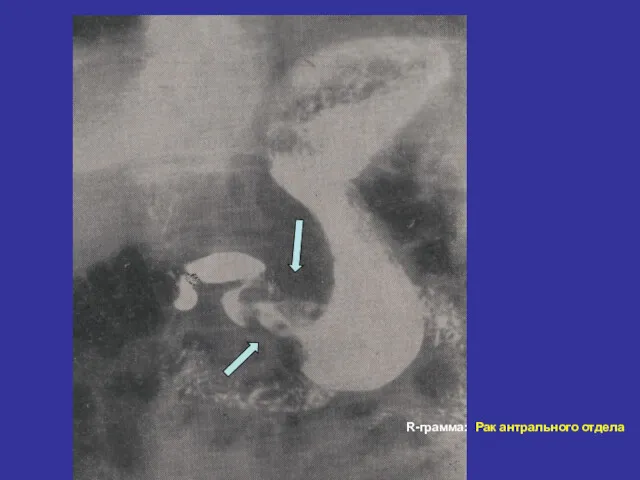
- 26. R-грамма: Рак антрального отдела
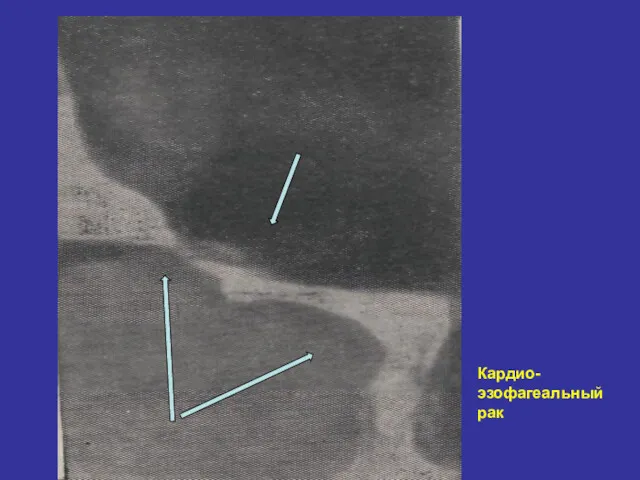
- 27. Кардио- эзофагеальный рак
- 28. Эндоскопическая картина Язвенно-инфильтративный Плоско-инфильтративный Диффузно-инфильтративный Полиповидный Блюдцеобразный Язвенный
- 29. Дифференциальная диагностика 1 Хронический атрофический гастрит, язвенная болезнь, полипы и полипоз желудка – должны быть исключены
- 30. Лечение рака желудка I Хирургическое лечение А. Радикальные операции: 1 - Субтотальная дистальная резекция желудка (Б
- 31. Хирургическое лечение (Б-II)
- 32. Хирургическое лечение (Б-II)
- 33. Хирургическое лечение (гастрэктомия)
- 34. Лечение рака желудка II Химиотерапия (эффективность в 24 - 40% случаев, но не надолго, используют 5-ФУ
- 35. Прогноз после оперативного лечения зависит от глубины прорастания опухолью стенки желудка, степенью поражения регионарных л/у и
- 36. Фоновые заболевания Хронической атрофический гастрит
- 37. Фоновые заболевания Хроническая язва желудка
- 38. Фоновые заболевания: Полип желудка
- 39. Фоновые заболевания Варикозное расширение вен желудка
- 41. Скачать презентацию





























 Мочегонные ЛС (диуретики)
Мочегонные ЛС (диуретики) ЛФК при травмах опорно-двигательного аппарата
ЛФК при травмах опорно-двигательного аппарата Отандық фармацептикалық қызметтің дамуы
Отандық фармацептикалық қызметтің дамуы Нарушения гормонального обмена
Нарушения гормонального обмена Классический наружно-внутренний поворот плода на ножку
Классический наружно-внутренний поворот плода на ножку Повреждения органа зрения. Травма
Повреждения органа зрения. Травма Реабилитация при переломе грудного отдела позвоночника с повреждением спинного мозга
Реабилитация при переломе грудного отдела позвоночника с повреждением спинного мозга Ошибки и осложнения при дентальной имплантации
Ошибки и осложнения при дентальной имплантации Семиотика и основные методы исследования в гинекологии
Семиотика и основные методы исследования в гинекологии Онтогенез. Определение понятия
Онтогенез. Определение понятия Витальные функции, пульс, АД, ЧДД, типы дыхания
Витальные функции, пульс, АД, ЧДД, типы дыхания Озеро Горькое. Санаторий Ишимский
Озеро Горькое. Санаторий Ишимский Дені сау бала кабинеті жұмысын ұйымдастыру
Дені сау бала кабинеті жұмысын ұйымдастыру Медицинский осмотр студентов
Медицинский осмотр студентов Нарушения мозгового кровообращения
Нарушения мозгового кровообращения TLR-рецепторы
TLR-рецепторы Підвищення точності ультразвукового зондування медико-біологічних об‘єктів, багаточастотним фазовим методом далекометрії
Підвищення точності ультразвукового зондування медико-біологічних об‘єктів, багаточастотним фазовим методом далекометрії Многоплодная беременность
Многоплодная беременность Ангиофарм. Обзор
Ангиофарм. Обзор Органы нервной системы. Спинной и головной мозг. Рефлекторные дуги. Гистология
Органы нервной системы. Спинной и головной мозг. Рефлекторные дуги. Гистология Ультразвуковой скрининг первого триместра беременности
Ультразвуковой скрининг первого триместра беременности Ботулизм. Этиология, патология, клиника, диагностика, лечение
Ботулизм. Этиология, патология, клиника, диагностика, лечение Балалардың жүйке ауруларындағы негізгі тексеру тәсілдері
Балалардың жүйке ауруларындағы негізгі тексеру тәсілдері Балаларда ішек жұқпасының көріністері. Ішектің ауруларына сальмонеллез, дизентерия
Балаларда ішек жұқпасының көріністері. Ішектің ауруларына сальмонеллез, дизентерия Гиперпролактинемия. Пролактин (ПРЛ) - полипептидный гормон
Гиперпролактинемия. Пролактин (ПРЛ) - полипептидный гормон Наследственные болезни человека
Наследственные болезни человека Инфекция кисти и пальцев
Инфекция кисти и пальцев 8.1 Депрессия: экскурс в историю
8.1 Депрессия: экскурс в историю