Содержание
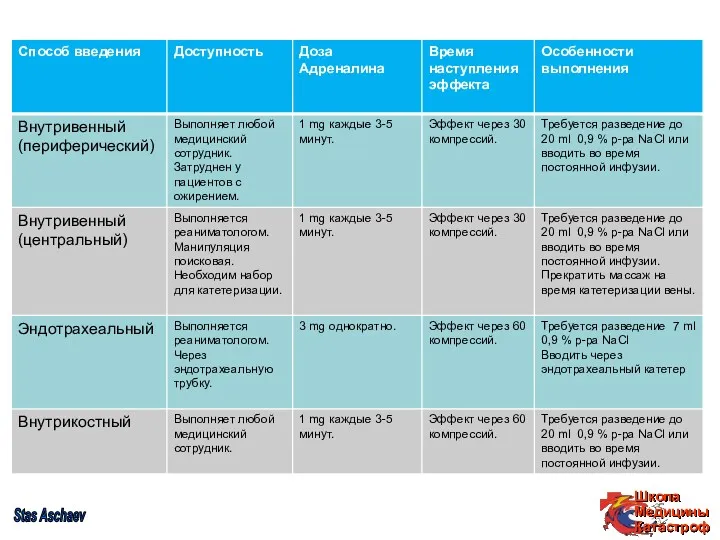
- 2. Показания для реанимации Реанимация должна начинаться во всех случаях остановки сердечной деятельности и дыхания. Во время
- 3. Приложение к приказу Министерства здравоохранения Российской Федерации от 04.03.03 № 73 ИНСТРУКЦИЯ ПО ОПРЕДЕЛЕНИЮ КРИТЕРИЕВ И
- 4. Комплекс клинических критериев, наличие которых обязательно для установления диагноза смерти мозга (№ 460 от 20.12.2001) Полное
- 5. Корнеальный рефлекс Корнеальный или роговичный рефлекс (лат. сornea – роговица) – то же, что роговичный рефлекс
- 6. Окулоцефалический рефлекс опосредован путями идущими через ствол мозга от вестибулярных ядер продолговатого мозга к ядрам отводящего
- 7. Окулоцефалический рефлекс Эта проба отрицательна и при отравлении некоторыми лекарственными препаратами (например, при передозировке фенитоина, трициклических
- 8. Калорическая проба Основана на рефлекторных механизмах. Стимуляция полукружных каналов холодной водой, которую вливают в наружное ухо,
- 9. Виды терминальных состояний К терминальным состояниям относятся умирание. Умирание представляет собой комплекс нарушений гомеостаза и функций
- 10. Виды терминальных состояний Терминальные состояния (лат. terminalis - пограничный) пограничные между жизнью и смертью. Терминальные состояния
- 11. Шкала Глазго количественный метод оценки сознания Сумма баллов Ясное - 15 – 14 Оглушение - 13
- 12. Stas Aschaev
- 13. Катетеризация вены Stas Aschaev
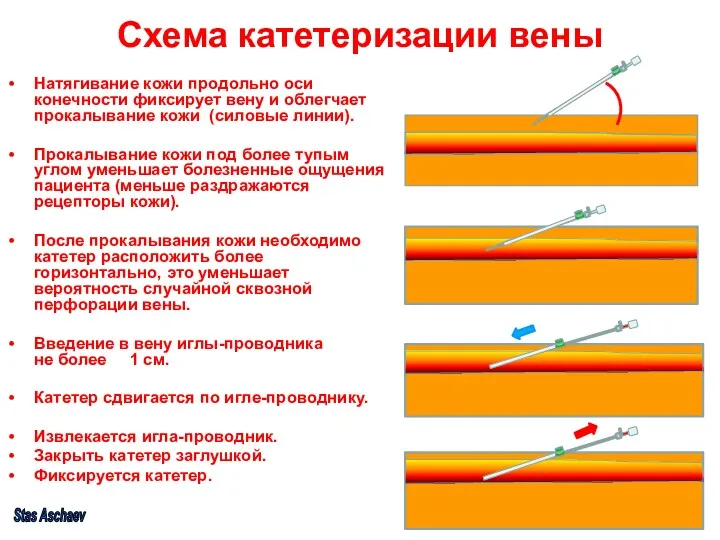
- 14. Схема катетеризации вены Натягивание кожи продольно оси конечности фиксирует вену и облегчает прокалывание кожи (силовые линии).
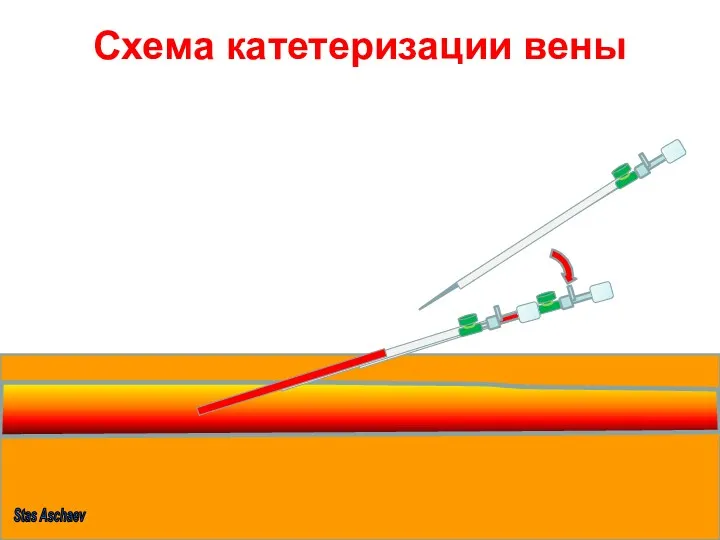
- 15. Схема катетеризации вены Stas Aschaev
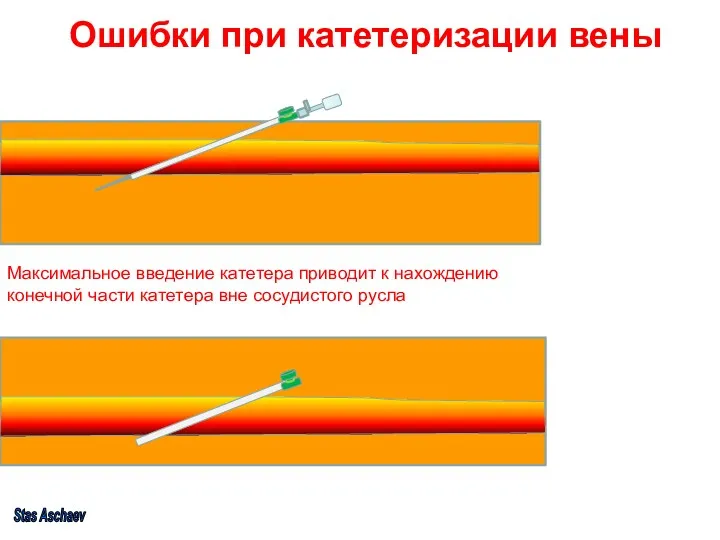
- 16. Ошибки при катетеризации вены Максимальное введение катетера приводит к нахождению конечной части катетера вне сосудистого русла
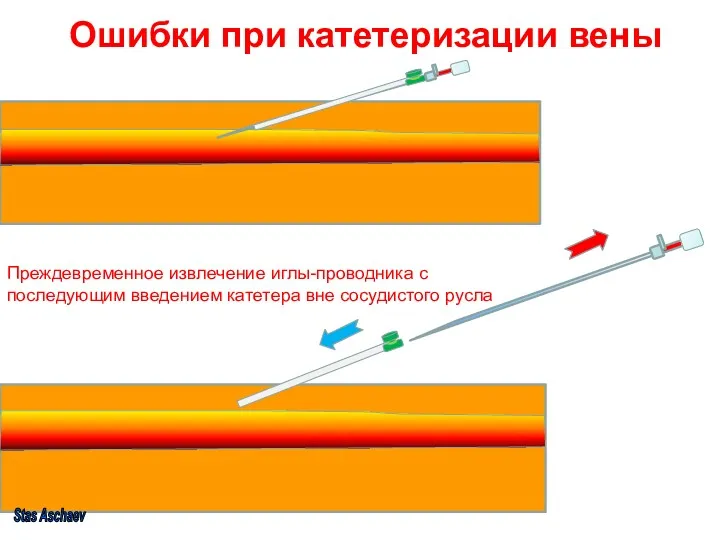
- 17. Ошибки при катетеризации вены Преждевременное извлечение иглы-проводника с последующим введением катетера вне сосудистого русла Stas Aschaev
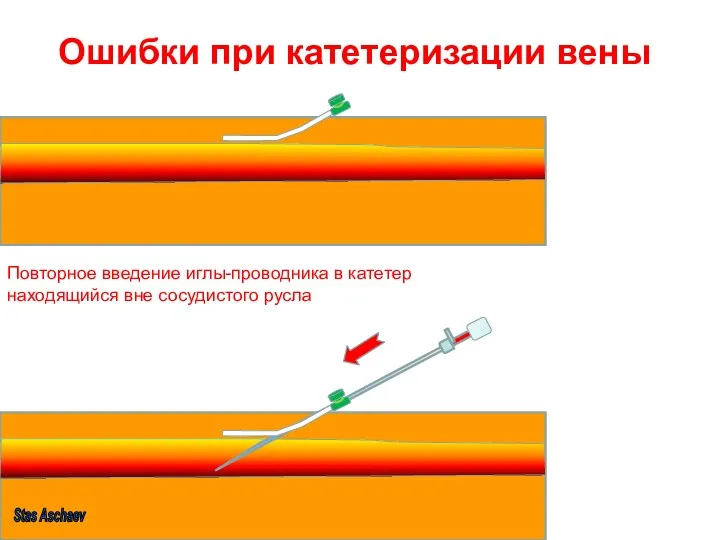
- 18. Ошибки при катетеризации вены Повторное введение иглы-проводника в катетер находящийся вне сосудистого русла Stas Aschaev
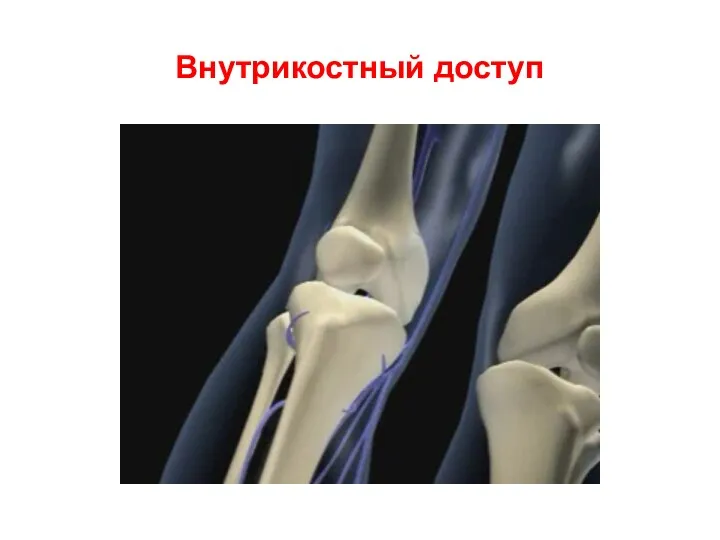
- 19. Внутрикостный доступ
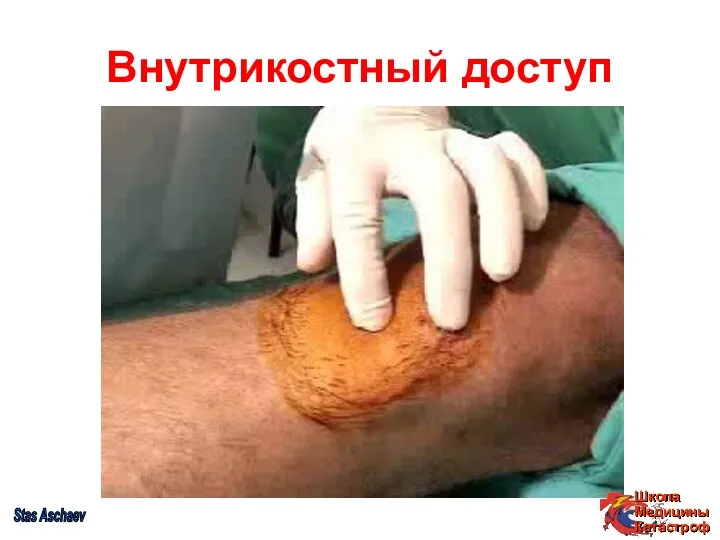
- 20. Внутрикостный доступ Stas Aschaev
- 21. Внутрикостный доступ Stas Aschaev
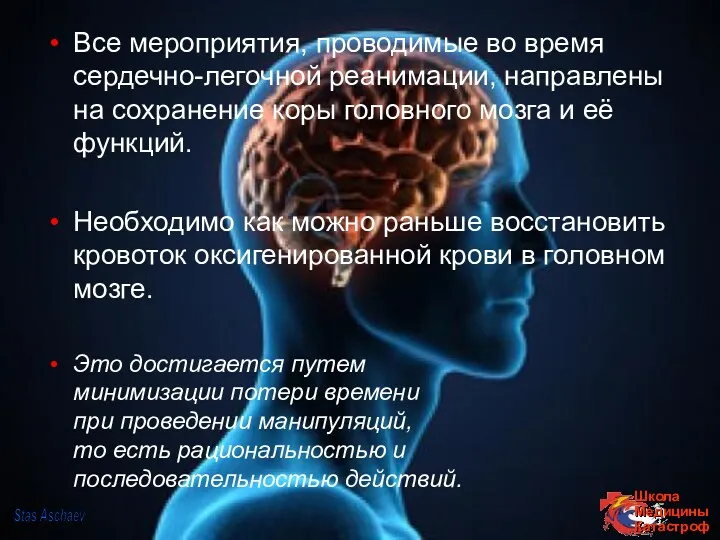
- 22. Все мероприятия, проводимые во время сердечно-легочной реанимации, направлены на сохранение коры головного мозга и её функций.
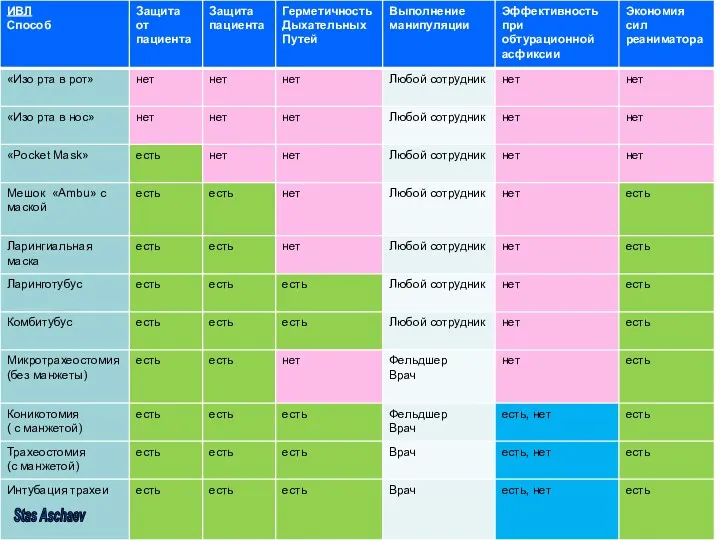
- 23. Воздуховоды Гведела, эндотрахеальные трубки, комбитубус, ларинготубус Фиксирующие устройства для воздуховодов Мешок типа «Ambu» с набором масок
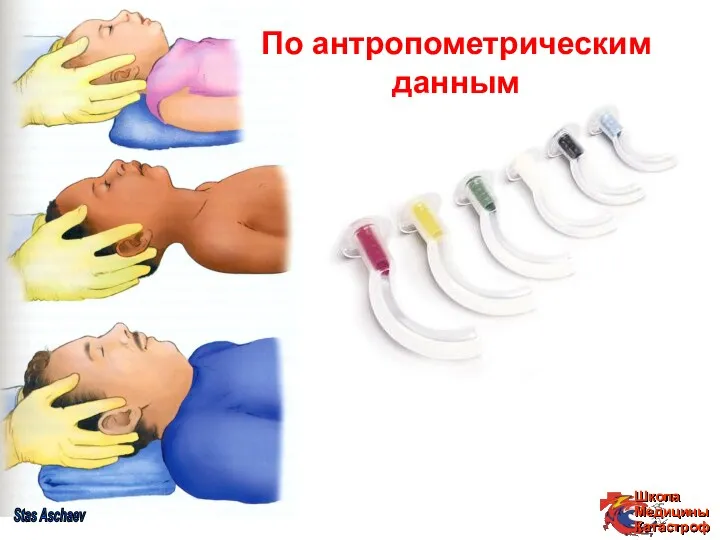
- 24. Stas Aschaev По антропометрическим данным
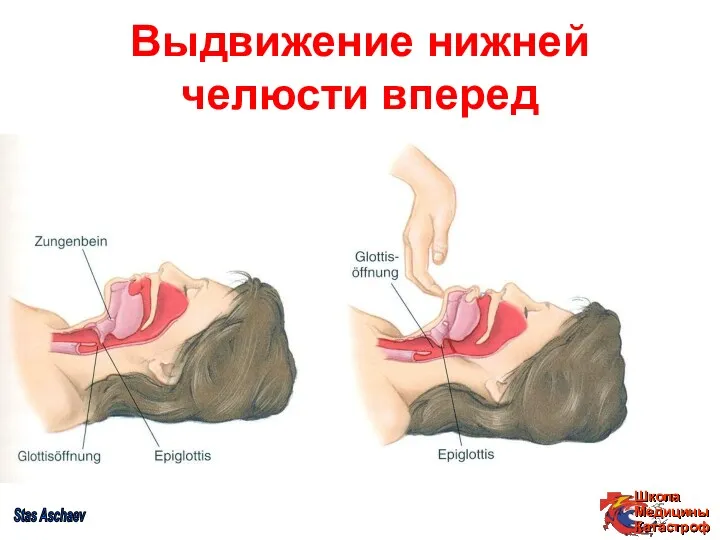
- 25. Выдвижение нижней челюсти вперед Stas Aschaev
- 26. Stas Aschaev
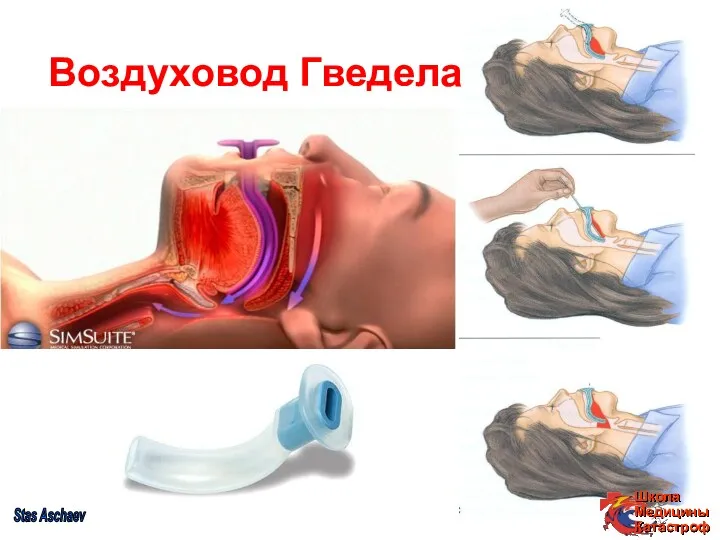
- 27. Воздуховод Гведела Stas Aschaev
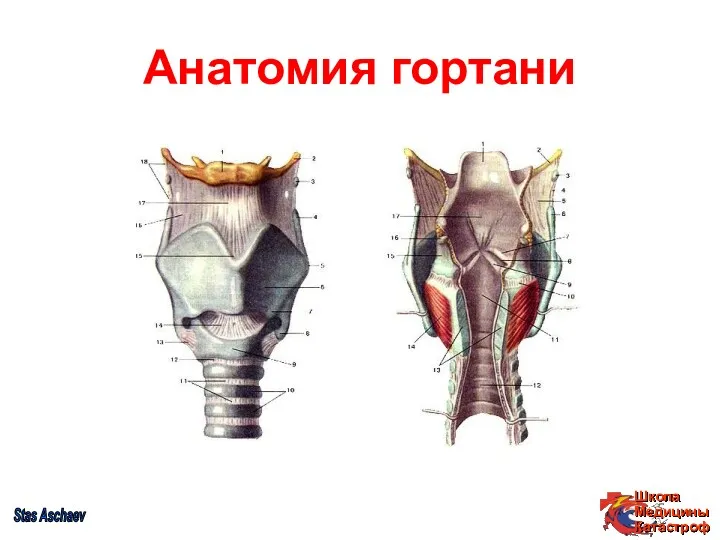
- 28. Анатомия гортани Stas Aschaev
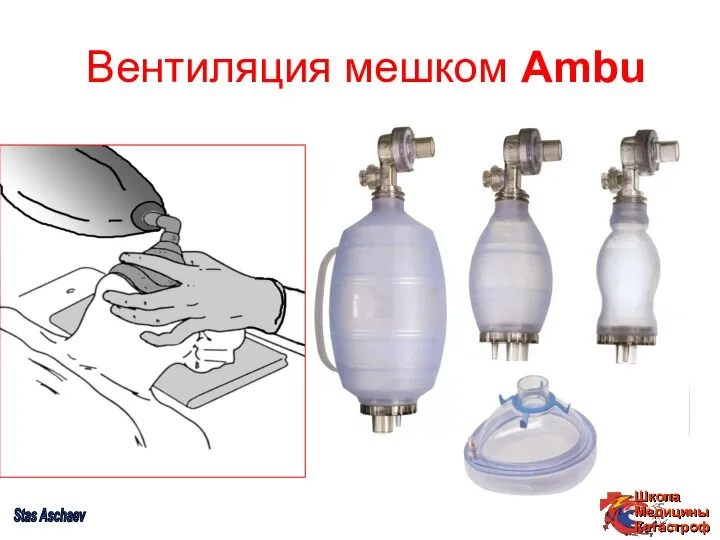
- 29. Вентиляция мешком Ambu Stas Aschaev
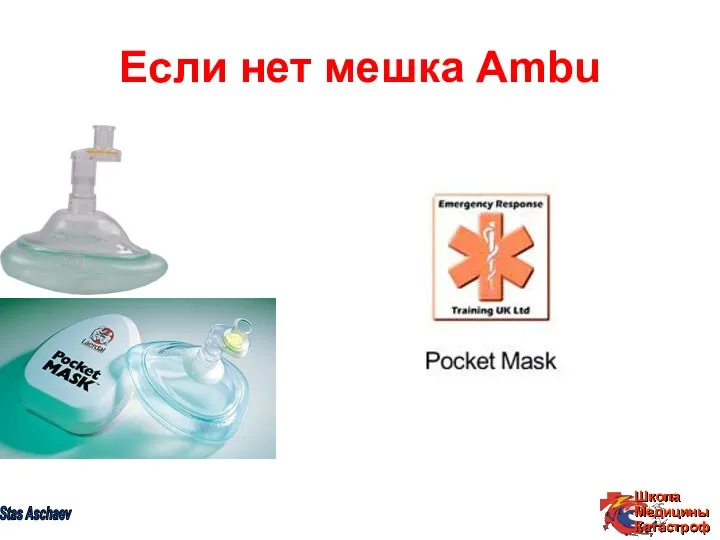
- 30. Если нет мешка Ambu Stas Aschaev
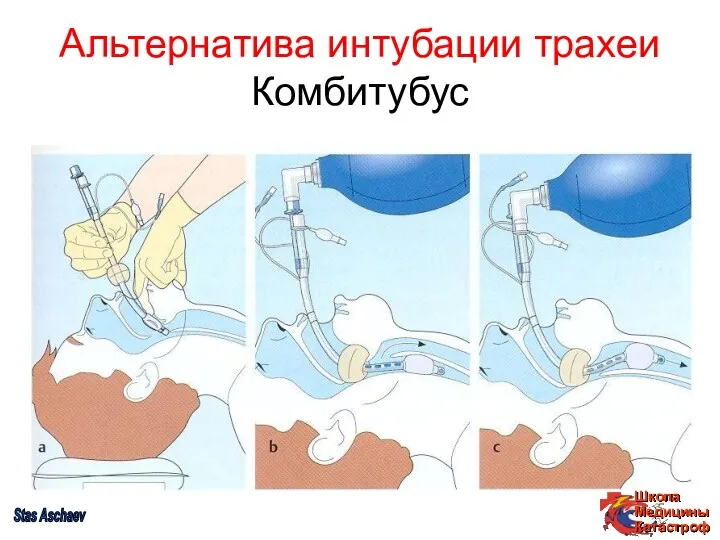
- 31. Альтернатива интубации трахеи Комбитубус Stas Aschaev
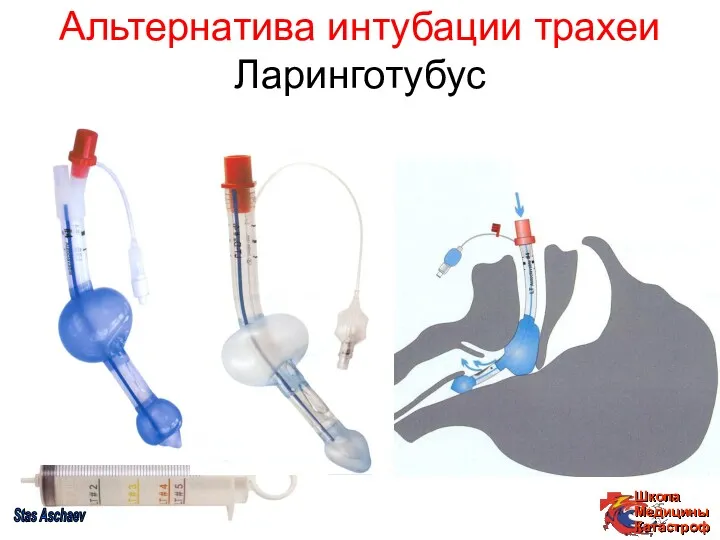
- 32. Альтернатива интубации трахеи Ларинготубус Stas Aschaev
- 33. Введение Ларинготубуса Stas Aschaev
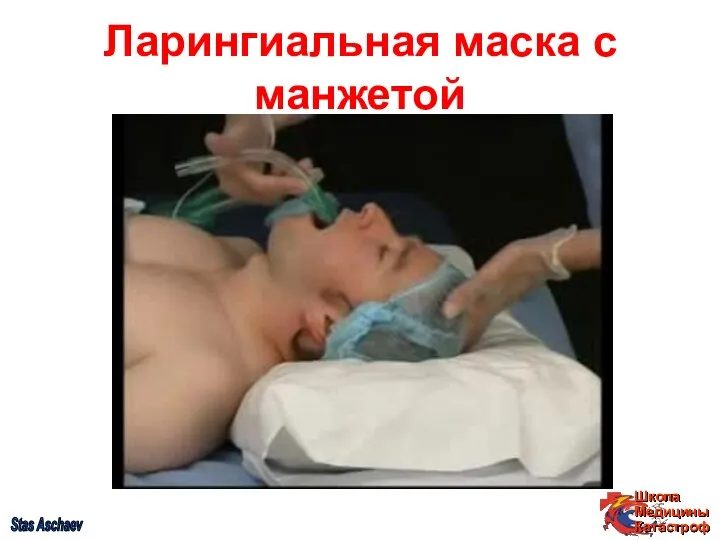
- 34. Ларингиальная маска с манжетой Stas Aschaev
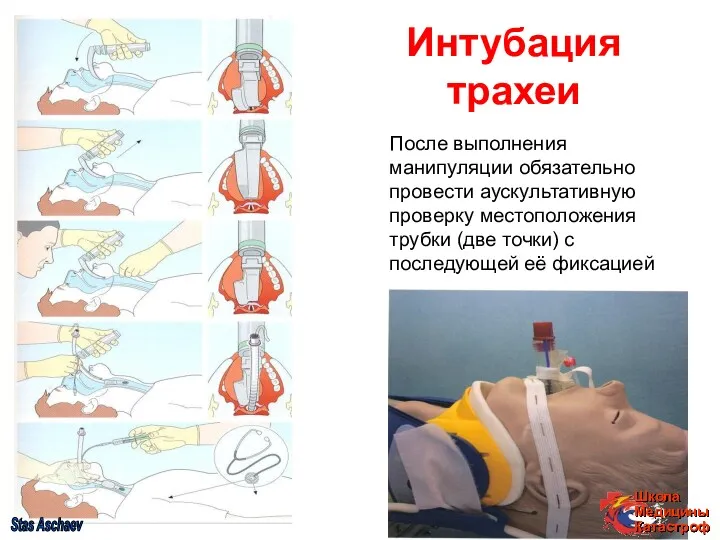
- 35. Интубация трахеи После выполнения манипуляции обязательно провести аускультативную проверку местоположения трубки (две точки) с последующей её
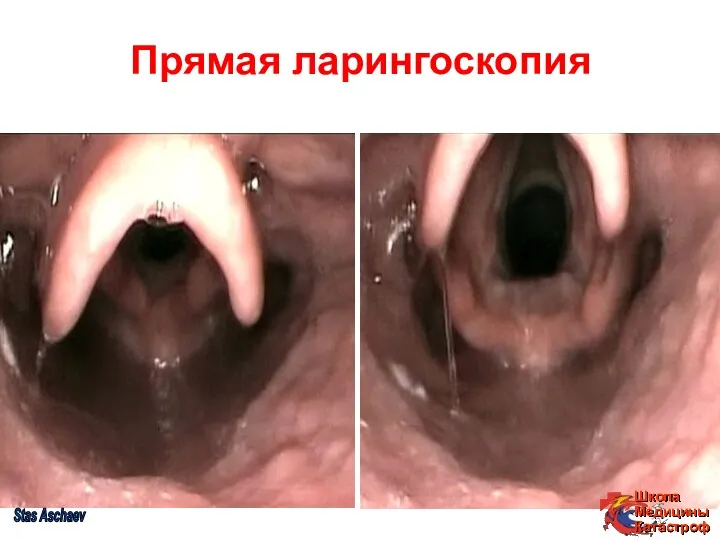
- 36. Прямая ларингоскопия Stas Aschaev
- 37. При затрудненной масочной вентиляции – срочная интубация трахеи Stas Aschaev
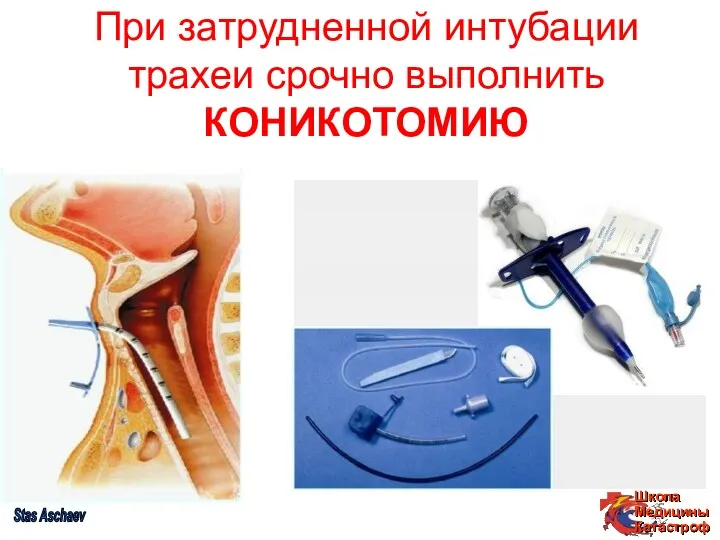
- 38. При затрудненной интубации трахеи срочно выполнить КОНИКОТОМИЮ Stas Aschaev
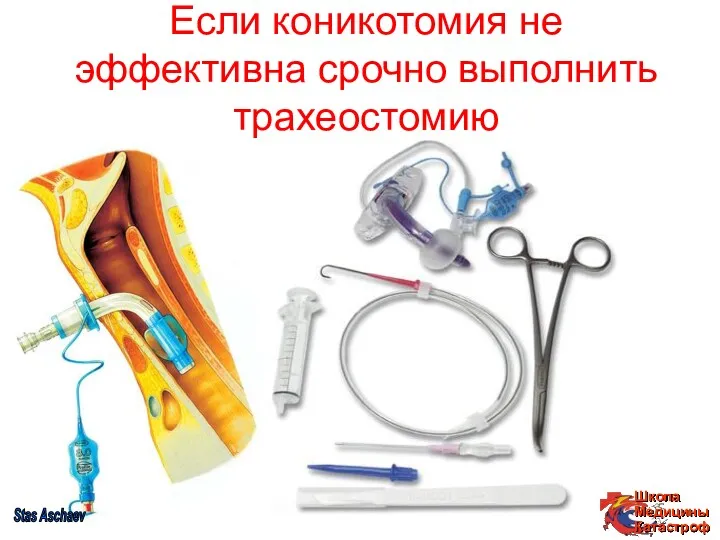
- 39. Если коникотомия не эффективна срочно выполнить трахеостомию Stas Aschaev
- 40. Введение катетера в гортань (вариант коникотомии)
- 41. Stas Aschaev
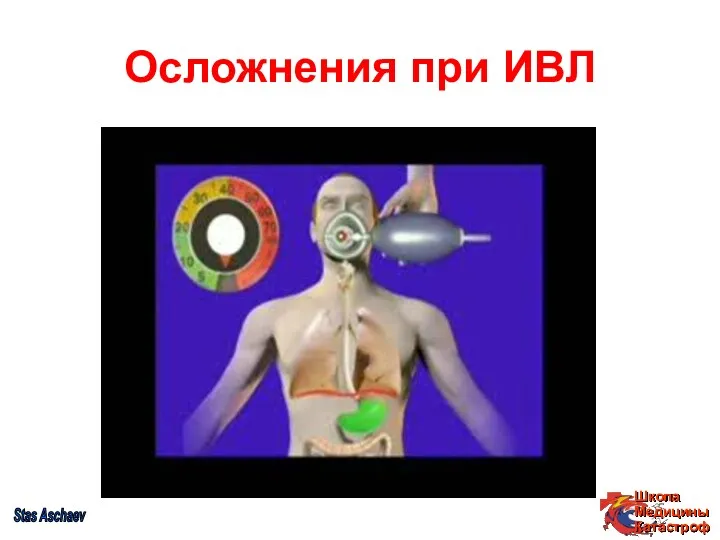
- 42. Осложнения при ИВЛ Stas Aschaev
- 43. Обтурационная асфиксия Причины: Запавший язык у пострадавшего с отсутствующим или нарушенным сознанием. Инородные тела в верхних
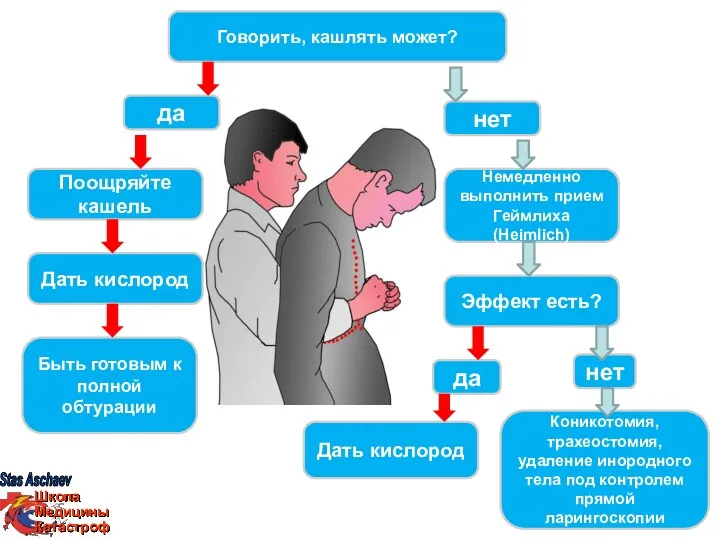
- 44. да нет Говорить, кашлять может? да нет Поощряйте кашель Быть готовым к полной обтурации Дать кислород
- 45. Расположение аппаратуры Слева от пациента : дефибриллятор, монитор, ЭКГ-аппарат. Справа от пациента : выездной кофр, аспиратор,
- 46. Расположение у пациента Реаниматор располагается слева у головы пациента (левое колено напротив височной области, что позволяет
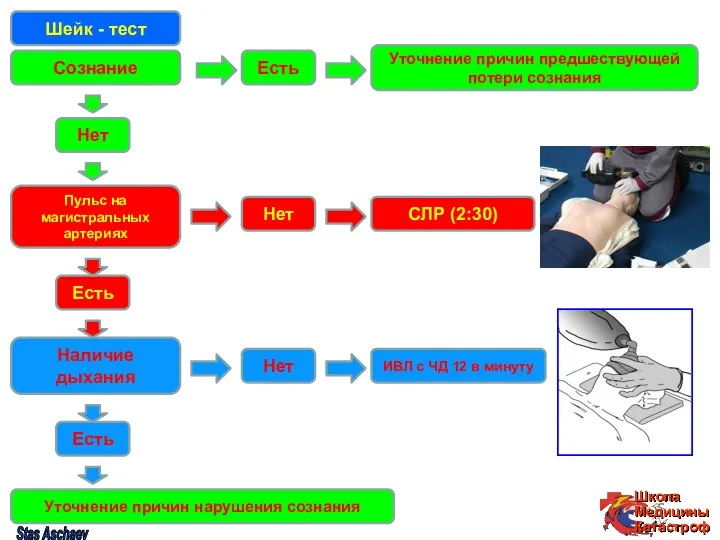
- 47. Шейк - тест Сознание Есть Уточнение причин предшествующей потери сознания Нет Пульс на магистральных артериях Есть
- 48. Дефибрилляция Stas Aschaev
- 49. Дефибрилляция направлена на прекращение хаотически направленных электрических импульсов в сердце. После воздействия электрическим током все клетки
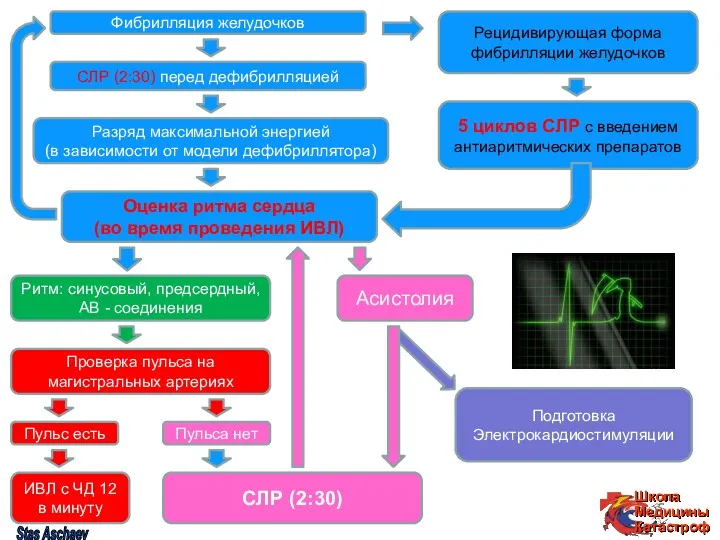
- 50. Оценка ритма сердца (во время проведения ИВЛ) Фибрилляция желудочков СЛР (2:30) перед дефибрилляцией Разряд максимальной энергией
- 51. Особенности при проведении реанимации Уменьшение безмассажного периода. Выполнять 30 компрессий перед дефибрилляцией. Интубацию проводить во время
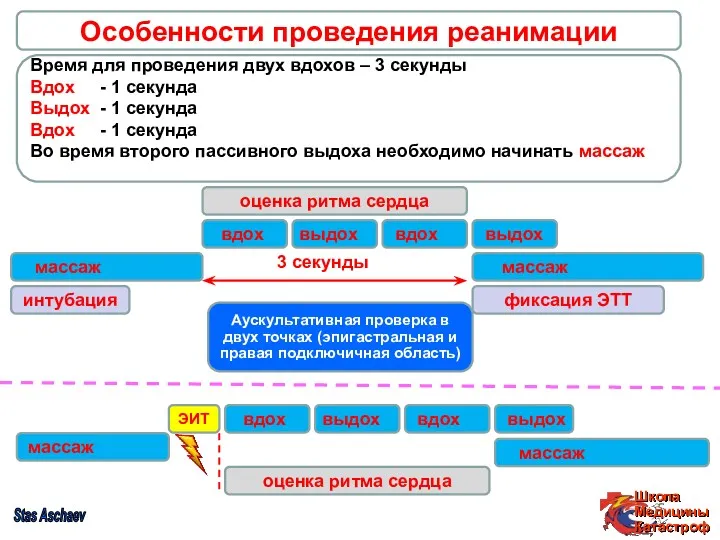
- 52. Stas Aschaev Особенности проведения реанимации массаж Время для проведения двух вдохов – 3 секунды Вдох -
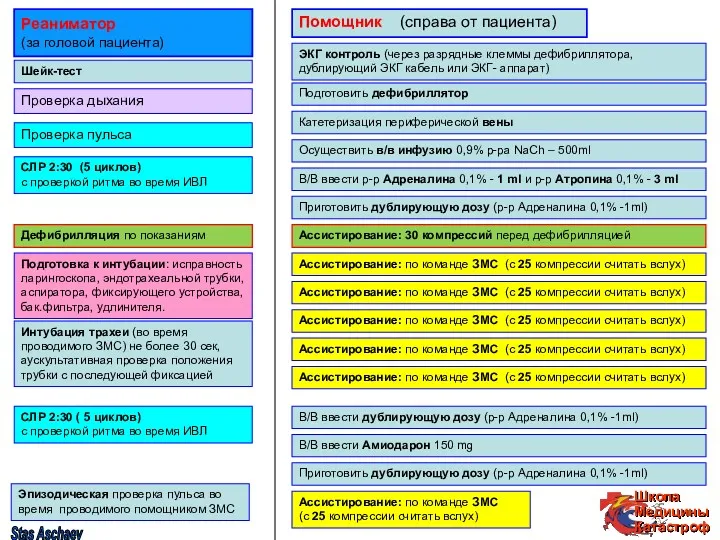
- 53. Реаниматор (за головой пациента) Помощник (справа от пациента) Шейк-тест Проверка пульса СЛР 2:30 (5 циклов) с
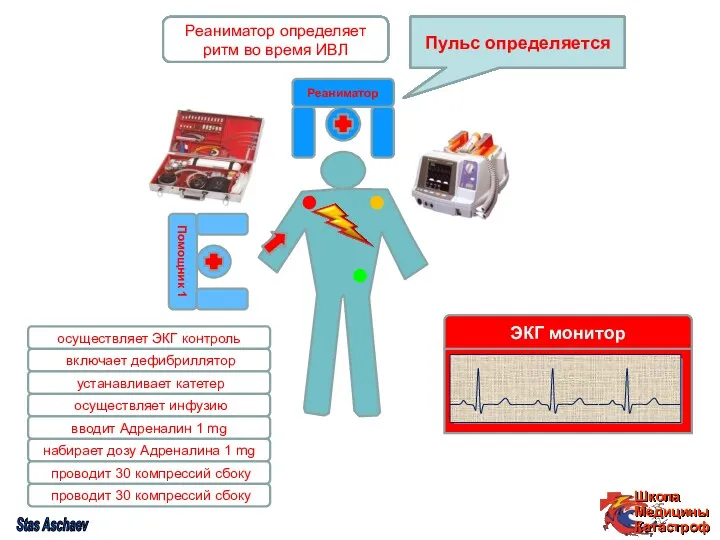
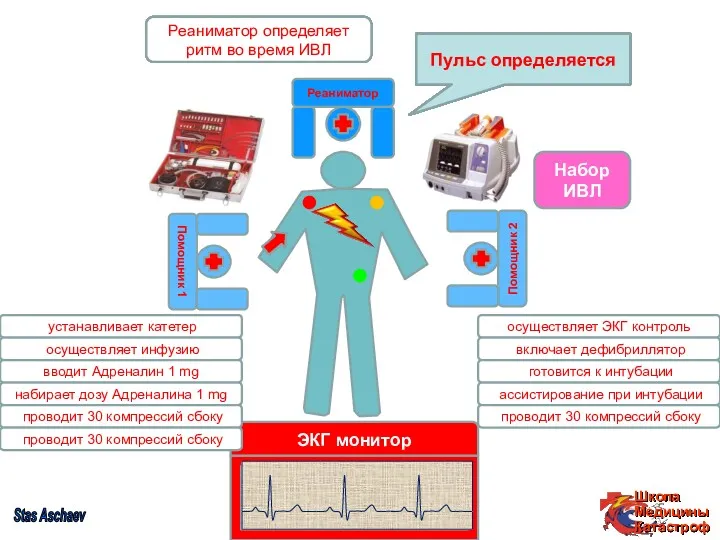
- 54. Реаниматор проводит СЛР (2:30) с оценкой ритма во время ИВЛ Реаниматор определяет ритм во время ИВЛ
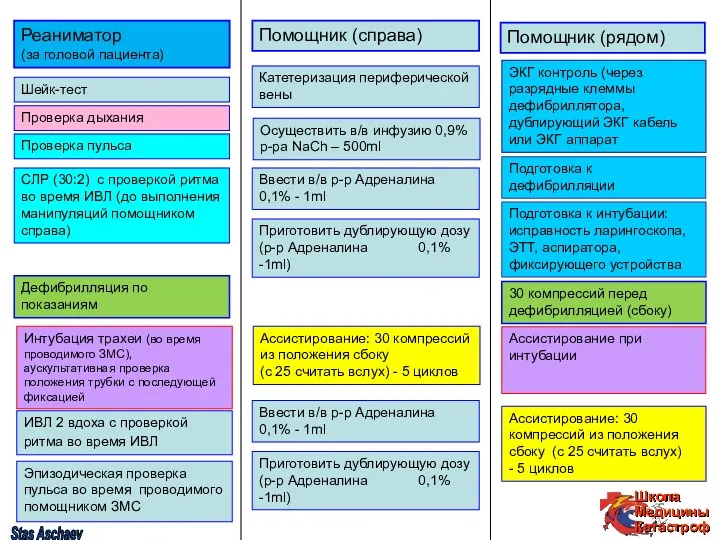
- 55. Ассистирование: 30 компрессий из положения сбоку (с 25 считать вслух) - 5 циклов Реаниматор (за головой
- 56. ЭКГ контроль осуществляет ЭКГ контроль Пульс не определяется Реаниматор проводит СЛР (2:30) с оценкой ритма во
- 57. В течение реанимации Обеспечить гарантированную проходимость дыхательных путей Вентиляция с оксигенацией Обеспечить в/в доступ Контролировать позицию
- 58. Транспортировка пациентов после СЛР Фиксация шейного отдела позвоночника шиной Шанца Фиксация головы к носилкам ЭКГ- мониторирование
- 59. Stas Aschaev
- 60. СЛР можно прекратить если: Появились признаки жизни (пульс на магистральных артериях) Появились признаки ранние признаки биологической
- 61. Stas Aschaev
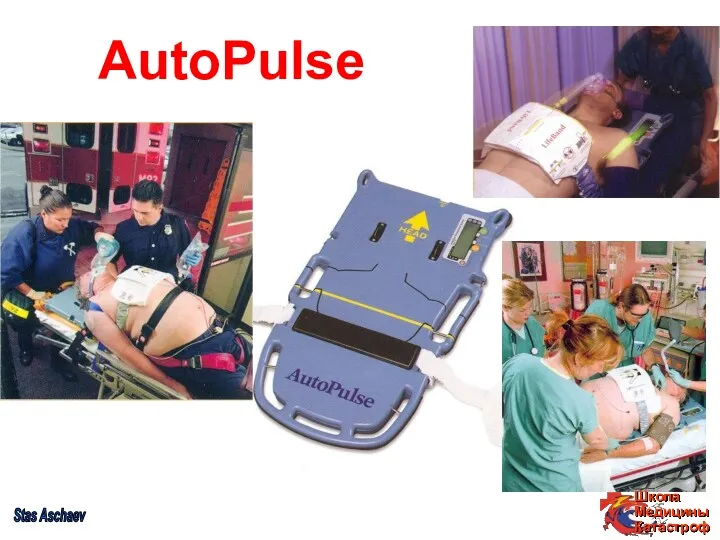
- 62. AutoPulse Stas Aschaev
- 63. LUCAS II Stas Aschaev
- 64. Аппараты AutoPulse и LUCAS II Освобождают реаминатора от выполнения закрытого массажа сердца Дают возможность проведения расширенной
- 65. Автоматический наружный дефибриллятор Stas Aschaev
- 66. Автоматические наружные дефибрилляторы Только автоматический режим Автоматический режим Полуавтоматический режим Ручной режим Stas Aschaev
- 67. Профессиональные дефибрилляторы «ZOLL» серия М Дефибрилляция Чрескожная электрокардиостимуляция ЭКГ мониторирование Измерение АД SPO2, плетизмография Stas Aschaev
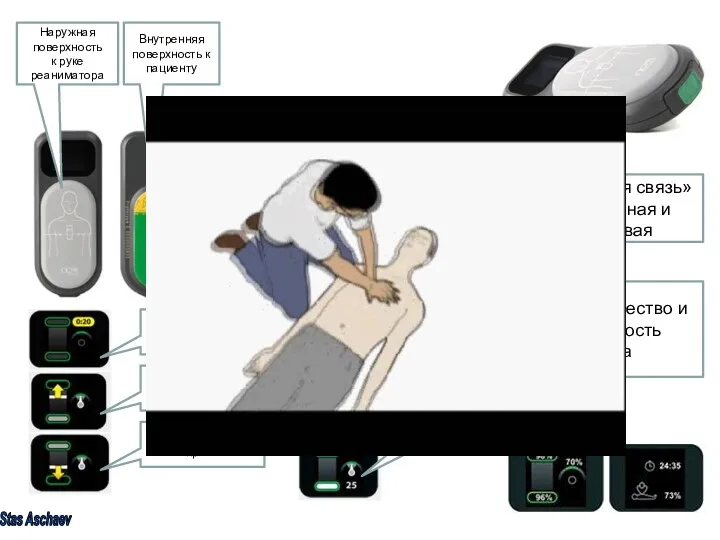
- 68. CPRmeter позволяет выполнить качественно закрытый массаж сердца Наружная поверхность к руке реаниматора Внутренняя поверхность к пациенту
- 70. Скачать презентацию
































 Бригаданың медициналық қызметі
Бригаданың медициналық қызметі Фармакологические средства восстановления
Фармакологические средства восстановления Клинические маски атонических форм детских церебральных параличей
Клинические маски атонических форм детских церебральных параличей Спинной мозг
Спинной мозг Совершенствование диспансеризации населения на современном этапе модернизации первичного звена здравоохранения
Совершенствование диспансеризации населения на современном этапе модернизации первичного звена здравоохранения Мезенхимальные опухоли. Опухоли из меланинобразуюшей ткани. Опухоли нервной системы и оболочек мозга
Мезенхимальные опухоли. Опухоли из меланинобразуюшей ткани. Опухоли нервной системы и оболочек мозга Рассеянный склероз
Рассеянный склероз Кариесогенность эмали. Кариесогенная ситуация в полости рта. Факторы риска развития кариеса зубов. (Лекция 8)
Кариесогенность эмали. Кариесогенная ситуация в полости рта. Факторы риска развития кариеса зубов. (Лекция 8) The WalkAide System
The WalkAide System Фенилкетонурия
Фенилкетонурия Жергілікті жансызданудың асқынулары
Жергілікті жансызданудың асқынулары Закриті пошкодження м′яких тканин, черепа, грудної та черевної порожнини
Закриті пошкодження м′яких тканин, черепа, грудної та черевної порожнини Qon ketish turlari. Qon ketishini to`xtatish usullari
Qon ketish turlari. Qon ketishini to`xtatish usullari Эпидемический паротит у детей
Эпидемический паротит у детей Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки
Факторы иммунитета. Новый мир COVID-19. Инфекции и прививки Нейропсихология подросткового возраста (лекция 5)
Нейропсихология подросткового возраста (лекция 5) Стареть с комфортом
Стареть с комфортом Холера – особо опасная инфекция
Холера – особо опасная инфекция Первая помощь при черепно-мозговой травме и повреждении позвоночника
Первая помощь при черепно-мозговой травме и повреждении позвоночника Болезнь Паркинсона
Болезнь Паркинсона Первичный, гематогенный, вторичный туберкулез. Сепсис
Первичный, гематогенный, вторичный туберкулез. Сепсис Κλινική Διαιτολογία και Εντερική-Παρεντερική Διατροφή
Κλινική Διαιτολογία και Εντερική-Παρεντερική Διατροφή Шумові забруднювачі життя
Шумові забруднювачі життя Неотложные состояния в гинекологии
Неотложные состояния в гинекологии Смерть и умирание. Правовые и морально-этические аспекты эвтаназии
Смерть и умирание. Правовые и морально-этические аспекты эвтаназии Этапы организации Мониторинга факторов риска (реализации ЗОЖ). Обследование выборки. Образование идентификатора члена выборки
Этапы организации Мониторинга факторов риска (реализации ЗОЖ). Обследование выборки. Образование идентификатора члена выборки Пороки развития ЦНС
Пороки развития ЦНС Ишемическая болезнь сердца
Ишемическая болезнь сердца