Содержание
- 2. Семиотика болезней органов дыхания
- 3. Краткие анатомические данные и клиническая топография органов дыхания В понятие системы органов дыхания входят: Верхние дыхательные
- 4. Топографические линии по передней поверхности грудной клетки 1. Передняя срединная 2. Грудинная 3. Окологрудинная 4. Срединно-ключичная
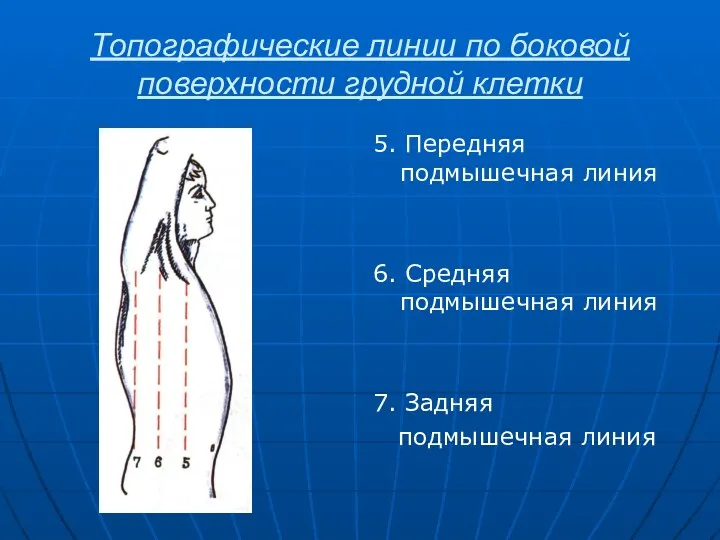
- 5. Топографические линии по боковой поверхности грудной клетки 5. Передняя подмышечная линия 6. Средняя подмышечная линия 7.
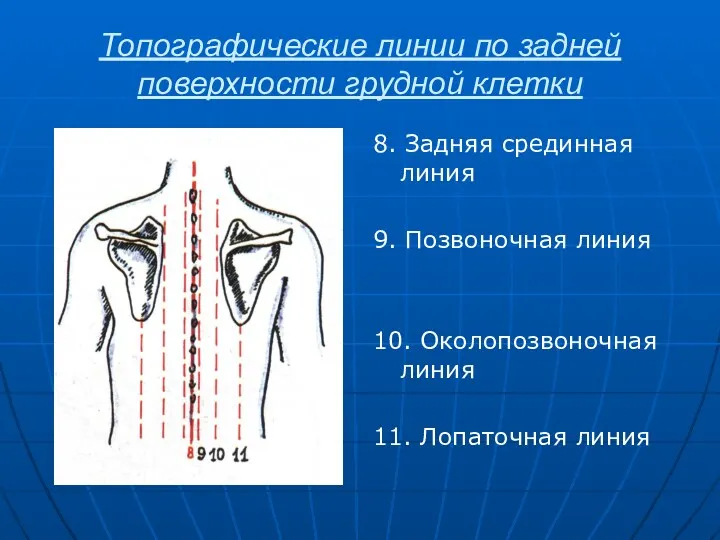
- 6. Топографические линии по задней поверхности грудной клетки 8. Задняя срединная линия 9. Позвоночная линия 10. Околопозвоночная
- 7. Основы физиологии дыхания Лёгочная вентиляция определяется следующими факторами: Механический аппарат вентиляции Проходимость дыхательных путей Эластичность лёгочной
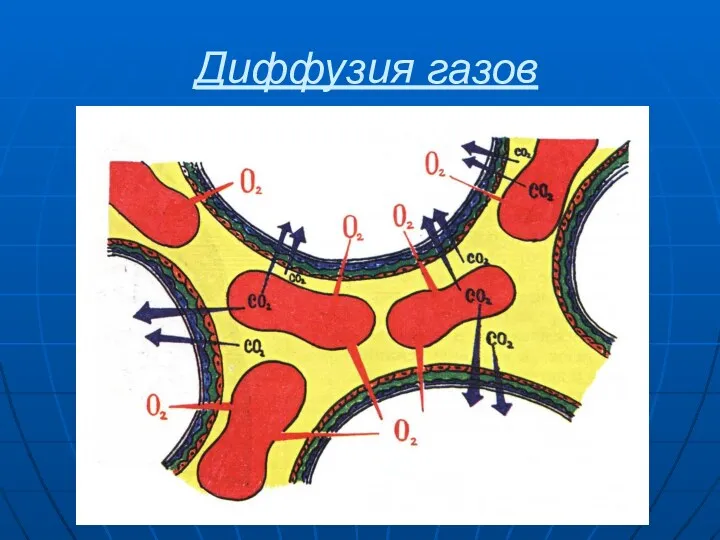
- 8. Диффузия газов
- 9. Диффузия газов Процесс диффузии газов через альвеолярно-капиллярную мембрану зависит от: Градиента парциального давления по обе стороны
- 10. Субъективное исследование
- 11. Жалобы
- 12. Основные жалобы Боль в грудной клетке Кашель Кровохарканье Мокрота Одышка Удушье
- 13. Общие жалобы Озноб Слабость Потливость Головная боль Повышение температуры тела
- 14. Кашель (Tussis) — это произвольный или непроизвольный рефлекторный толчкообразный форсированный звучный выдох, направленный на очищение трахеобронхиального
- 15. Кашлевой акт состоит из: Короткий и глубокий вдох Напряжение дыхательных мышц при закрытой голосовой щели Резкий
- 16. Виды кашля Сухой (непродуктивный) кашель Продуктивный кашель Малопродуктивный кашель
- 17. Роль кашля Продуктивный: Самоочищение бронхов Удаление инородного тела Сухой: Приводит к эмфиземе лёгких Разрыв лёгочной ткани,
- 18. Причины Дыхательные пути: Инфекция Аллергия Интоксикации Инородные тела Нарушение лёгочного кровообращения Давление на n.vagus Посторонние рецепторы:
- 19. Классификация кашля по времени появления Утренний (сухой или с мокротой) Вечерний (митральный стеноз, бронхит) Ночной (бронхоаденит,
- 20. Классификация по характеру кашля Покашливание (фарингит, ларингит, трахеобронхит) Лёгочно-бронхиальный (ряд кашлевых толчков до полного извлечения мокроты)
- 21. Классификация кашля по тембру возникновения Короткий (с гримасой боли на лице – сухой плеврит) Беззвучный (изъязвление
- 22. Классификация кашля по условию возникновения Изменение положение тела (абсцесс, бронхоэктазы) При приёме пищи (пищеводно-трахеальный свищ, рак
- 23. Свойства мокроты Количество Консистенция Характер Запах Примеси
- 24. Классификация по характеру мокроты Вязкая Слизистая (беловатая, прозрачная) Серозная (жидкая, прозрачная) Гнойная (зеленоватая или коричневая) Слизисто
- 25. Примеси мокроты Частицы пищи Частицы опухоли Крючья эхинококка Примеси крови
- 26. Кровохарканье – это наличие крови в мокроте, выделяемой с кашлем. Количество крови может быть небольшим, но
- 27. Одышка – субъективное ощущение нехватки воздуха, сопровождающее изменением частоты, глубины и ритма дыхательных движений.
- 28. Виды одышек Инспираторная Экспираторная Смешанная Частое поверхностное дыхание Стридорозное дыхание Нарушение ритма и глубины дыхания
- 29. Причины экспираторной одышки Увеличение давления, приводящее к коллапсу мелких бронхов в самом начале выдоха Феномен Бернулли
- 30. Стридорозное дыхание Дыхание, возникающее при механическом препятствии в верхних дыхательных путях, при котором затрудняются вдох и
- 31. Причины инспираторной одышки Патологические процессы, сопровождающие сдавление лёгкого и характеризующиеся ограничением экскурсии лёгких (гидроторакс, пневмоторакс). Патологические
- 32. Нарушение ритма и глубины дыхания Дыхание Чейна-Стокса Дыхание Биота Дыхание Куссмауля Дыхание Грокка
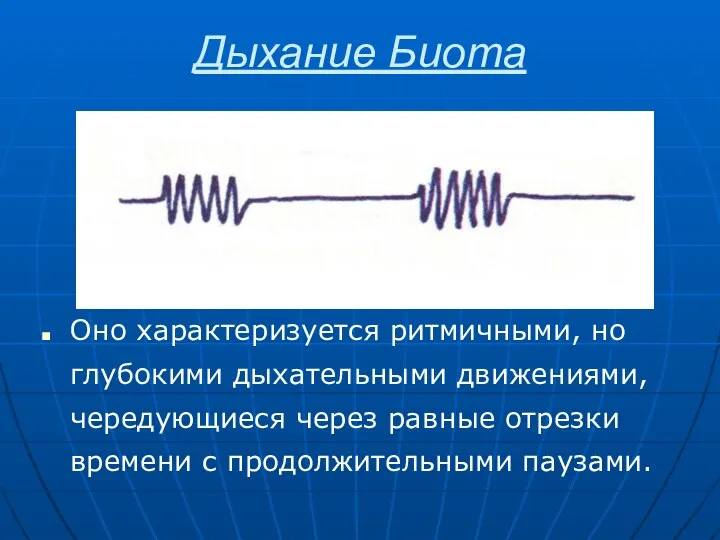
- 33. Дыхание Биота Оно характеризуется ритмичными, но глубокими дыхательными движениями, чередующиеся через равные отрезки времени с продолжительными
- 34. Дыхание Грокка Периодическое дыхание. Оно напоминает дыхание Чейна-Стокса, только вместо дыхательной паузы наблюдается слабое поверхностное дыхание
- 35. Дыхание Чейна-Стокса После продолжительной дыхательной паузы появляется бесшумное поверхностное дыхание, нарастающее по глубине, становится шумным, затем
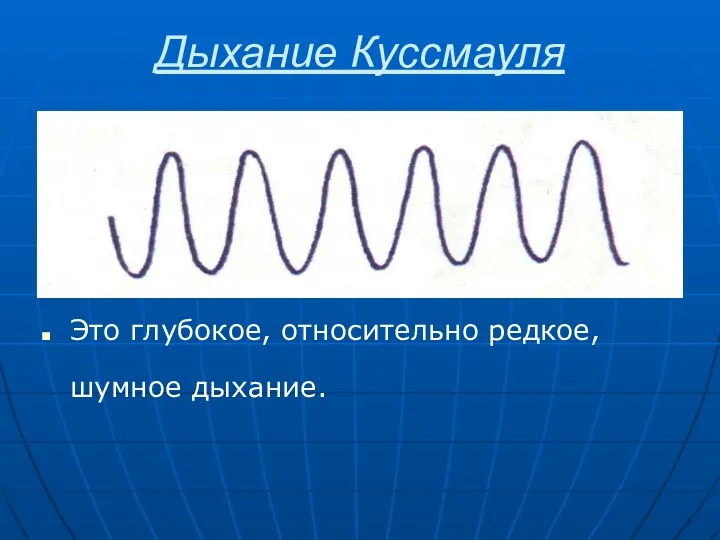
- 36. Дыхание Куссмауля Это глубокое, относительно редкое, шумное дыхание.
- 37. Удушье Внезапно наступающее, очень выраженное чувство нехватки воздуха, сопровождающееся признаками дыхательной недостаточности. Основной причиной её является
- 38. Осмотр
- 39. Формы грудной клетки Нормостеническая Гиперстеническая Астеническая
- 40. Патологические формы грудной клетки Эмфизематозная Паралитическая Рахитическая Воронкообразная Ладьевидная Деформация грудной клетки Изменение вследствие увеличения или
- 41. Форма грудной клетки Она определяется по ряду признаков: Состояние над- и подключичных пространств Направление рёбер Ширина
- 42. Нормостеническая форма Характеризуется: Ровными, слегка сглаженными над- и подключичными ямками Косонисходящим ходом рёберных дуг Умеренной шириной
- 43. Нормостеническая форма
- 44. Астеническая форма Характеризуется: Западением над- и подключичных ямок Рёбра идут косо, почти вертикально Межрёберные промежутки увеличены
- 45. Астеническая форма
- 46. Гиперстеническая форма Характеризуется: Отличается выполненностью над- и подключичных ямок Рёбра идут почти горизонтально Межрёберные промежутки узкие
- 47. Гиперстеническая форма
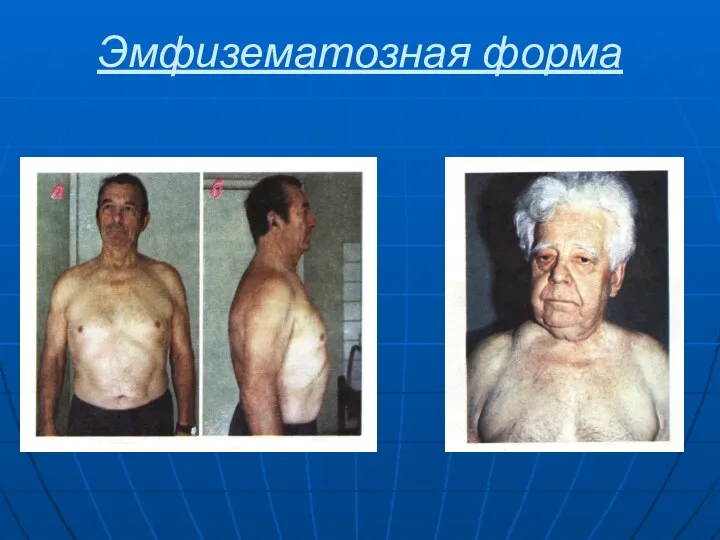
- 48. Эмфизематозная форма Характеризуется: Увеличение поперечного и переднезаднего размера грудной клетки Развёрнутый эпигастральный угол Более горизонтальное направление
- 49. Эмфизематозная форма
- 50. Деформация грудной клетки Сколиоз (искривление в боковых направлениях) Кифоз (искривление назад с образованием горба) Лордоз (искривление
- 51. Паралитическая форма Грудная клетка уплощена в направлении спереди назад Переднезадний размер составляет около ½ бокового Над-
- 52. Рахитическая форма Увеличение переднезаднего размера Переднебоковые поверхности грудной клетки, сдавленные с двух сторон, соединяются с грудиной
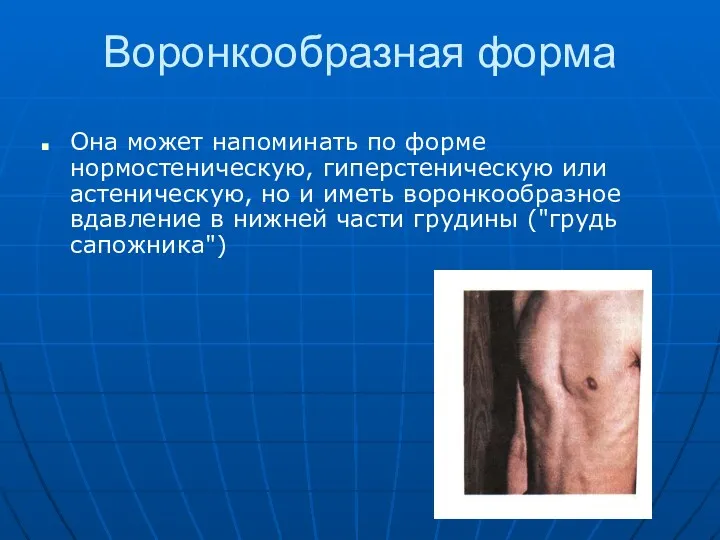
- 53. Воронкообразная форма Она может напоминать по форме нормостеническую, гиперстеническую или астеническую, но и иметь воронкообразное вдавление
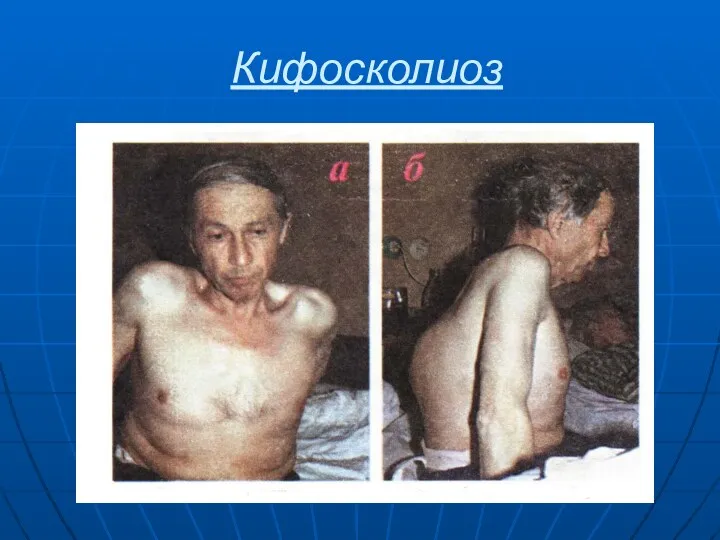
- 54. Кифосколиоз
- 55. Изменение объёма одной половины грудной клетки Увеличение: Выпот в плевральную полость большого количества воспалительной жидкости, экссудата,
- 56. Изменение объёма одной половины грудной клетки Уменьшение: Развитие плевральных спаек или полного заращения плевральной полости При
- 57. Отставание одной половины грудной клетки в акте дыхания Любые односторонние патологические процессы в лёгком (абсцесс, ателектаз
- 58. Ассиметрия грудной клетки
- 59. Тип дыхания Грудной Брюшной Смешанный
- 60. Грудной тип дыхания Дыхательные движения осуществляются за счёт сокращения межрёберных мышц. Грудная клетка во время вдоха
- 61. Брюшной тип дыхания Дыхательные движения осуществляются диафрагмой; в фазе вдоха она сокращается и опускается, а в
- 62. Смешанный тип дыхания Дыхательные движения осуществляются за счёт сокращения межрёберных мышц и диафрагмы (при диафрагматитах, острых
- 63. Частота дыхания Подсчёт производят по движению грудной или брюшной стенки незаметно от больного – сначала считают
- 64. Патологическая частота дыхания Тахипноэ Брадипноэ
- 65. Тахипноэ Причины: Сужение просвета мелких бронхов в результате спазма или воспаления слизистой оболочки (бронхиолит) Уменьшение дыхательной
- 66. Брадипноэ Причины: При угнетении функции дыхательного центра и понижение его возбудимости (менингит, отёк или кровоизлияние в
- 67. Глубина дыхания Поверхностное (при патологическом учащении дыхания) Глубокое (при патологическом учащении дыхания)
- 68. Симметричность грудной клетки Оценивают вначале при спокойном дыхании спереди и сзади при прямом и боковом освещении
- 69. Измерение окружности грудной клетки Для её определения с помощью сантиметровой ленты окружность измеряют: Сзади – на
- 70. Пальпация
- 71. Задачи пальпации Уточнение некоторых данных, полученных при осмотре (формы грудной клетки, её размеров, объёма дыхательных движений)
- 72. Определение эластичности грудной клетки Определение эластичности грудной клетки проводят при сдавлении её в переднезаднем и боковом
- 73. Методика определения эластичности грудной клетки
- 74. Определение голосового дрожания Это метод проведения низкочастотных звуковых колебаний, возникающих при произнесении больным слов, содержащих звук
- 75. Методика определения голосового дрожания
- 77. Изменение голосового дрожания Ослабление на стороне поражения Усиление на стороне поражения Симметричное, двустороннее ослабление гидроторакс обтурационный
- 78. Перкуссия
- 79. Способы и методы перкуссии, применяемые при исследовании лёгких Непосредственная Опосредованная Сравнительная Топографическая Громкая Тихая
- 80. Общие правила перкуссии лёгких Положение врача и больного должно быть удобным для исследования Палец-плессиметр плотно прижимается
- 81. Сравнительная перкуссия лёгких Техника сравнительной перкуссии Проводят сравнение характера перкуторных звуков, полученных на симметричных участках грудной
- 82. Сравнительная перкуссия лёгких по передней поверхности грудной клетки
- 83. Сравнительная перкуссия лёгких по боковой поверхности грудной клетки
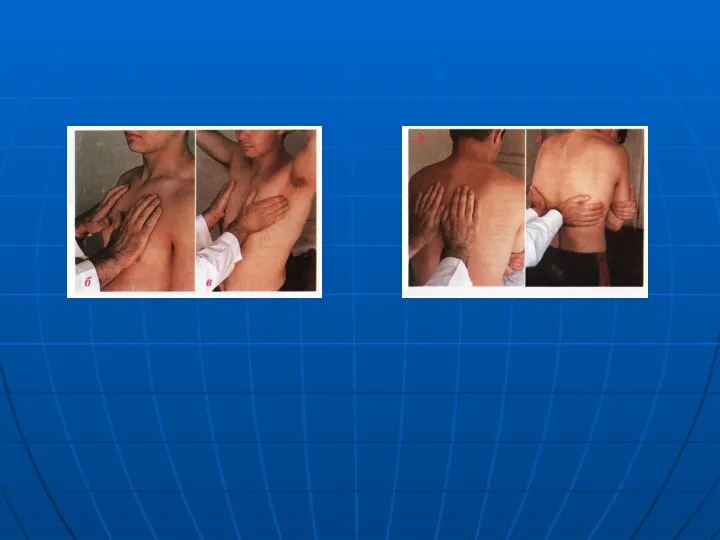
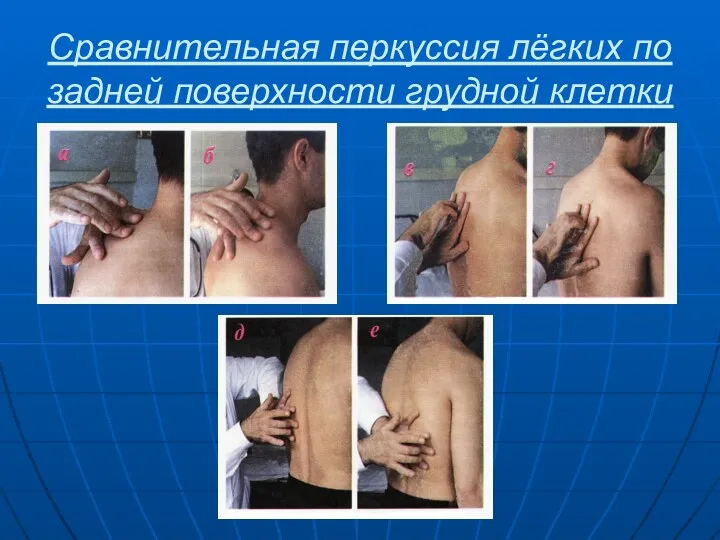
- 84. Сравнительная перкуссия лёгких по задней поверхности грудной клетки
- 85. Изменение перкуторного звука при проведении сравнительной перкуссии При уплотнении лёгочной ткани (долевая или очаговая пневмония, обтурационный
- 86. Топографическая перкуссия лёгких Применяется для определения: Верхних границ лёгких, или высоты стояния верхушек и ширины их
- 87. Техника проведения топографической перкуссии лёгких Перкуссия проводится точно по топографическим линиям Сила перкуторного удара – тихая
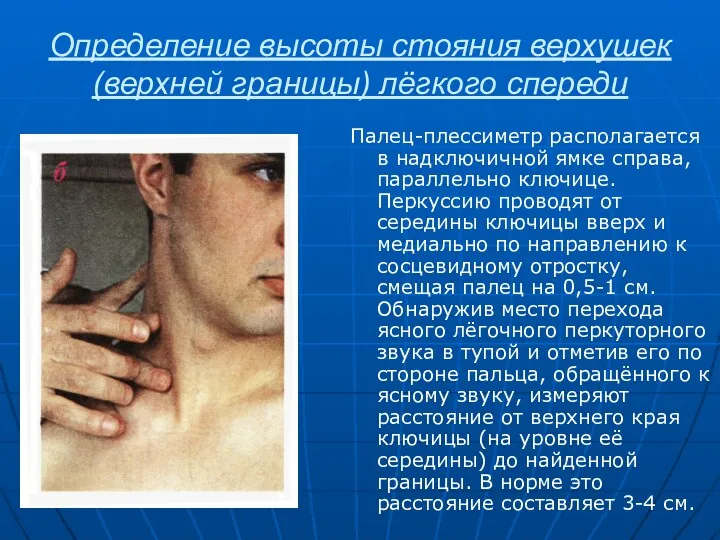
- 88. Определение высоты стояния верхушек (верхней границы) лёгкого спереди Палец-плессиметр располагается в надключичной ямке справа, параллельно ключице.
- 89. Определение высоты стояния верхушек (верхней границы) лёгкого сзади Палец-плессиметр располагается над остью лопатки. Перкуссию проводят по
- 90. Определение ширины полей Кренинга Палец-плессиметр располагают по верхнему краю трапециевидной мышцы, на её середине. Перкутируют вначале
- 91. Изменение верхней границы лёгкого и ширины полей Кренинга Смещение верхней границы вверх и расширение полей Кренинга
- 92. Определение нижней границы лёгкого по срединно-ключичной линии Определение нижних границ проводят по топографическим линия справа и
- 93. Опущение нижней границы лёгкого Одностороннее опущение нижней границы Двустороннее опущение нижней границы Компенсаторная эмфизема одного лёгкого
- 94. Смещение нижней границы лёгкого вверх Одностороннее смещение: при сморщивании лёгкого в результате разрастания в нём соединительной
- 96. Скачать презентацию


















































































 Грипп и другие ОРВИ
Грипп и другие ОРВИ Клинические маски стресса в разном возрасте
Клинические маски стресса в разном возрасте Сердечно-легочная реанимация
Сердечно-легочная реанимация Цирроз печени
Цирроз печени Атеротромбоз. Основные причины смертности по всему миру
Атеротромбоз. Основные причины смертности по всему миру Структурные единицы больничных учреждений здравоохранения
Структурные единицы больничных учреждений здравоохранения Факторы риска при инфакте миокарда в развитии низкой физической активности найти информацию научных статей
Факторы риска при инфакте миокарда в развитии низкой физической активности найти информацию научных статей Дезинфекция
Дезинфекция Характеристика лекарственного растительного сырья, влияющего на сердечнососудистую и мочевыделительную систему
Характеристика лекарственного растительного сырья, влияющего на сердечнососудистую и мочевыделительную систему Нарушение белкового обмена
Нарушение белкового обмена Анатомия мочевыделительной системы. Занятие 11
Анатомия мочевыделительной системы. Занятие 11 Босану қызметінің аномалиясы
Босану қызметінің аномалиясы Травмы носа и носовые кровотечения
Травмы носа и носовые кровотечения Я то, что я ем
Я то, что я ем Частичное вторичное отсутствие зубов на нижней челюсти
Частичное вторичное отсутствие зубов на нижней челюсти Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве
Структура ФБУЗ Центр гигиены и эпидемиологии в городе Москве Основы нейрохирургии
Основы нейрохирургии Қан арнасының сыйымдылығы мен циркуляциядағы қан көлемінің сәйкес келмеуіне байланысты гемодинамиканың
Қан арнасының сыйымдылығы мен циркуляциядағы қан көлемінің сәйкес келмеуіне байланысты гемодинамиканың Жиры, виды, значение в питании, гигиенические нормы, источники
Жиры, виды, значение в питании, гигиенические нормы, источники Механизм возникновения двойного реципрокного щелчка при дисфункции ВНЧС
Механизм возникновения двойного реципрокного щелчка при дисфункции ВНЧС Обследование зубных рядов, зубов и периодонта в детском возрасте
Обследование зубных рядов, зубов и периодонта в детском возрасте Метаболизм липидов
Метаболизм липидов Хирургический сепсис. Понятие, виды, классификация. Этиология и патогенез, принципы комплексного лечения
Хирургический сепсис. Понятие, виды, классификация. Этиология и патогенез, принципы комплексного лечения Этиопатогенез метаболического синдрома
Этиопатогенез метаболического синдрома Интоксикация животных лекарственными средствами
Интоксикация животных лекарственными средствами Опасные взаимодействия антибактериальных препаратов
Опасные взаимодействия антибактериальных препаратов Медицинская реабилитация
Медицинская реабилитация Диагностика раннего рака желудка
Диагностика раннего рака желудка