Содержание
- 3. Неспецифические признаки вторичной АГ: Молодой возраст (20-45 лет) Отсутствие характерного постепенного прогрессирования заболевания Острое проявление артериальной
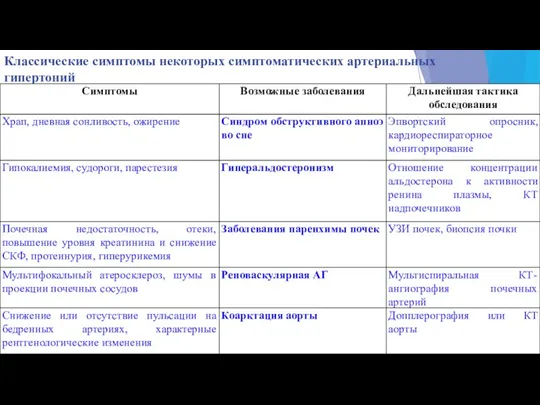
- 4. Классические симптомы некоторых симптоматических артериальных гипертоний
- 6. СИНДРОМ ОБСТРУКТИВНОГО АПНОЭ СНА (СОАС) - периодическая обструкциия верхних дыхательных путей, приводящая к гипоксемии. При СОАС
- 7. При каких признаках можно заподозрить СОАС? Указания на остановки дыхания во сне Громкий или прерывистый (с
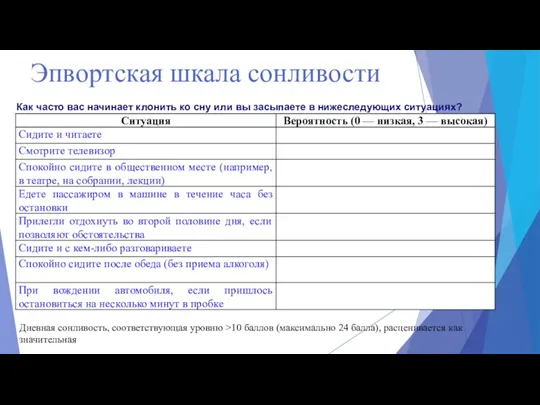
- 8. Эпвортская шкала сонливости Дневная сонливость, соответствующая уровню >10 баллов (максимально 24 балла), расценивается как значительная Как
- 9. Лечение «Золотой» стандарт - СИПАП-терапия (от англ. CPAP — Сonstant Рositive Airway Pressure) Это улучшает качество
- 10. Надпочечниковые АГ
- 11. Опухоли хромафинной ткани. Определения. 1.Феохромоцитома – доброкачественная опухоль мозгового вещества надпочечников; 2.Феохромобластома – злокачественная феохромоцитома; 3.Параганглиома
- 12. Феохромоцитома. Доброкачественная катехоламинпродуцирующая опухоль мозгового вещества надпочечников. Проявляется преимущественно в 20-50 лет. Встречается с одинаковой частотой
- 13. В зависимости от характера выброса катехоламинов, выделяют клинические варианты заболевания: 1) пароксизмальная форма (2/3 всех случаев),
- 14. Клиническая картина при пароксизме: Сильная головная боль Сердцебиение и тахикардия Усиленное потоотделение Тревога, страх Дрожь Боли
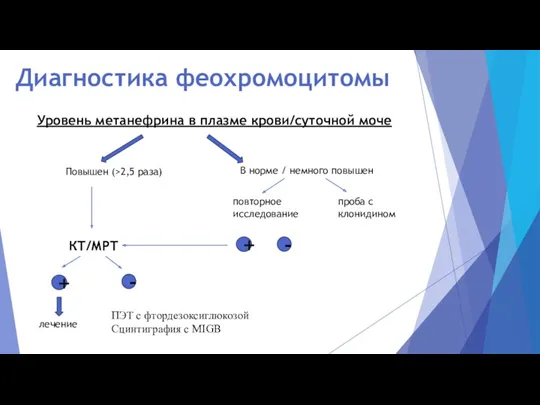
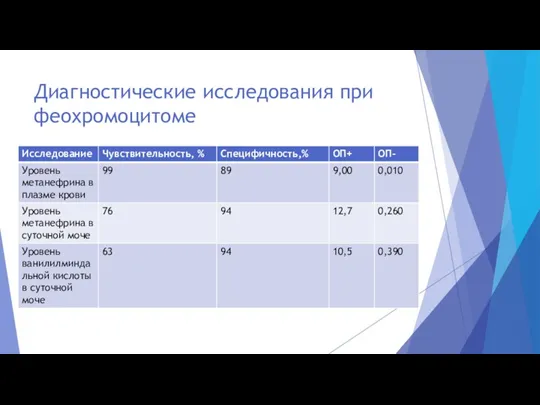
- 15. Диагностика феохромоцитомы Уровень метанефрина в плазме крови/суточной моче Повышен (>2,5 раза) В норме / немного повышен
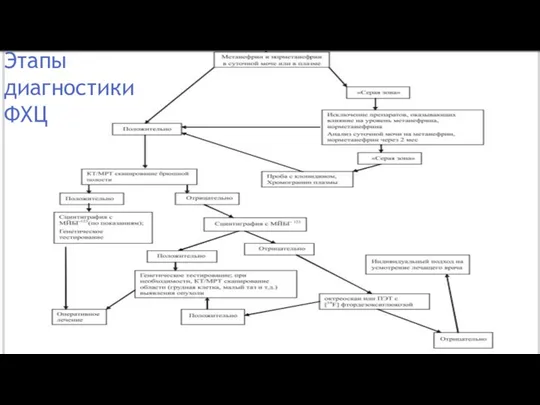
- 16. Этапы диагностики ФХЦ
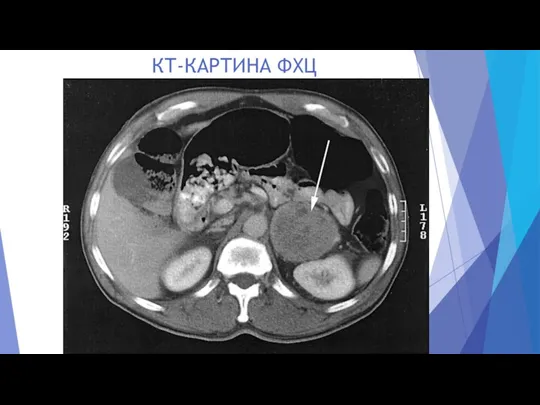
- 17. КТ-КАРТИНА ФХЦ
- 18. Диагностические исследования при феохромоцитоме
- 19. Дифференциальная диагностика: 1) Феохромобластома 2) Параганглиома 3) Диэнцефальный синдром 4) Синдром множественной эндокринной неоплазии (МЭН) 2А
- 21. Лечение Радикальный метод лечения – хирургический –адреналэктомия с опухолью - приводит в большинстве случаев к нормализации
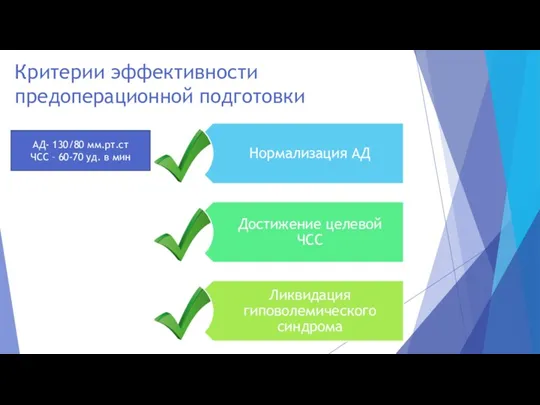
- 22. Критерии эффективности предоперационной подготовки АД- 130/80 мм.рт.ст ЧСС – 60-70 уд. в мин
- 23. Предоперационная подготовка: 1. α-адреноблокаторы, чаще всего — доксазозин в небольшой дозе (2 мг), постепенно увеличивая дозу
- 24. Прогноз Феохромоцитома – доброкачественное заболевание. После удаления хирургическим путем прогноз благоприятный. Частота рецидивов 10%.
- 25. ПЕРВИЧНЫЙ ГИПЕРАЛЬДОСТЕРОНИЗМ — клинический синдром, развивающийся в результате избыточной продукции альдостерона в корковом слое надпочечников, при
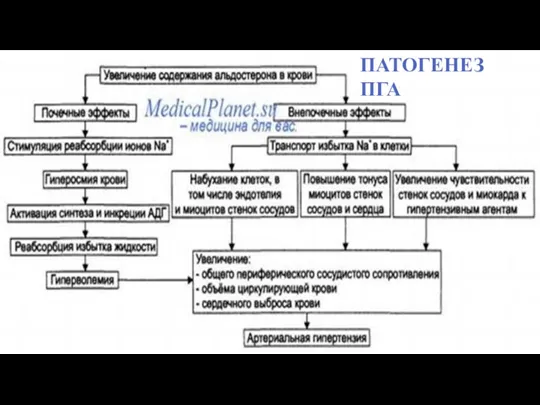
- 26. ПАТОГЕНЕЗ ПГА
- 27. В КАКИХ СЛУЧАЯХ ПОДОЗРЕВАТЬ ПГА? резистентная АГ сочетание АГ с гипокалиемией (в т.ч. индуцированной диуретиками) АГ
- 28. артериальная гипертония головная боль мышечная слабость полидипсия полиурия никтурия утомляемость парестезия Клиническая картина
- 29. ДИАГНОСТИКА ПГА
- 30. Лечение Лапароскопическая адреналэктомия. Предоперационная подготовка: спиронолактон- от 50–100 мг до 400–800 мг/сут. Антагонисты кальция - нифедипин-ретард
- 31. Лечение При идиопатическом гиперальдостеронизма оперативное лечение не показано. Применяют спиронолактон в высоких дозах. При длительном приеме
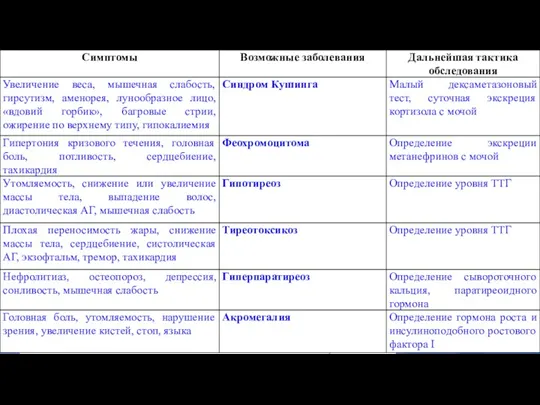
- 32. ГИПЕРКОРТИЦИЗМ (СИНДРОМ КУШИНГА) – патологический симптомокомплекс, развивающийся в результате гиперстимуляции коры надпочечников гипофизарным или эктопически секретируемым
- 33. Классификация гиперкортицизма
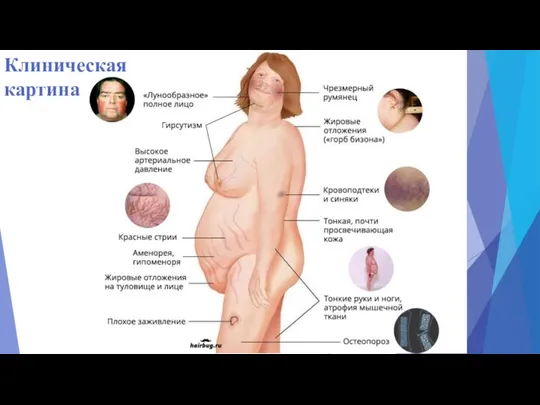
- 34. Клиническая картина
- 35. ПАТОГЕНЕЗ
- 36. Диагностика Определение экскреции кортизола в суточной моче: повышение кортизола в 3–4 раза и более свидетельствует о
- 37. Лечение Ятрогенный синдром Иценко-Кушинга - постепенная отмена глюкокортикоидов и замена их на другие иммунодепрессанты. Опухоль надпочечников,
- 39. Скачать презентацию


























 Раны
Раны Side effects of drugs affecting cardiovascular system
Side effects of drugs affecting cardiovascular system Слайд-лекция №11. Нестероидные противовоспалительные средства (НПВС)
Слайд-лекция №11. Нестероидные противовоспалительные средства (НПВС) Организация работы специализированных и линйных бригад скорой медицинской помощи
Организация работы специализированных и линйных бригад скорой медицинской помощи Поверхностные образования на зубах
Поверхностные образования на зубах Алгоритм швидкого виявлення випадків туберкульозу
Алгоритм швидкого виявлення випадків туберкульозу Бронхиальная астма. Диагностика и лечение
Бронхиальная астма. Диагностика и лечение Асқазан ішек жолдарының эрозивті жаралы зақымдануына әкелетін ықпал ететін тіс жақ аймағының аурулары
Асқазан ішек жолдарының эрозивті жаралы зақымдануына әкелетін ықпал ететін тіс жақ аймағының аурулары Противопротозойные и противопаразитарные средства
Противопротозойные и противопаразитарные средства Акушерлік қанағулардың қауіп қатер факторын анықтау профилактика және реабилитация
Акушерлік қанағулардың қауіп қатер факторын анықтау профилактика және реабилитация Симптомы и синдромы при заболеваниях легких. Осмотр, пальпация, перкуссия грудной клетки
Симптомы и синдромы при заболеваниях легких. Осмотр, пальпация, перкуссия грудной клетки Синдромы поражения сердечно-сосудистой системы
Синдромы поражения сердечно-сосудистой системы Хроническая болезнь почек
Хроническая болезнь почек Травы, применяемые при лечении простуды, гриппа, ОРВИ
Травы, применяемые при лечении простуды, гриппа, ОРВИ Сепсистің классификациясы
Сепсистің классификациясы Medical biology cytogenetic methods
Medical biology cytogenetic methods Порушення менструального циклу. Лекція 9
Порушення менструального циклу. Лекція 9 Острые бактериальные кишечные инфекции
Острые бактериальные кишечные инфекции Эпилепсия
Эпилепсия Көз және ЛОР ағзаларының зақымдалуы кезінде шұғыл медициналық көмек көрсету алгоритм
Көз және ЛОР ағзаларының зақымдалуы кезінде шұғыл медициналық көмек көрсету алгоритм Бас миының ісінуі
Бас миының ісінуі Патофизиология сосудистого тонуса. Артериальные гипертензии и гипотензии
Патофизиология сосудистого тонуса. Артериальные гипертензии и гипотензии Особенности реализации плана системного ухода за больными взрослыми и детьми терапевтического профиля
Особенности реализации плана системного ухода за больными взрослыми и детьми терапевтического профиля Диагностические критерии при изосерологической несовместимости крови матери и плода
Диагностические критерии при изосерологической несовместимости крови матери и плода Патология дыхательной системы
Патология дыхательной системы Здоровьесберегающие технологии в школе
Здоровьесберегающие технологии в школе История Ижемского здравоохранения в лицах
История Ижемского здравоохранения в лицах Острый аппендицит. История учения об аппендиците. Анатомо-физиологические особенности
Острый аппендицит. История учения об аппендиците. Анатомо-физиологические особенности