Содержание
- 2. Терминология Болезнь гиалиновых мембран (БГМ) - патологическое состояние, обусловленное дефицитом сурфактанта
- 3. Факторы риска Гестационный возраст ребенка Сахарный диабет у матери Кровотечения у беременных Кесарево сечение Перинатальная асфиксия
- 4. Снижают риск развития РДС Длительный безводный промежуток Задержка внутриутробного развития Состояния, вызывающие хронический стресс (наркомания, артериальная
- 5. ЧАСТОТА ЗАБОЛЕВАНИЯ 1% среди всех новорожденных 10% среди всех недоношенных 60-70% младенцев со сроком гестации менее
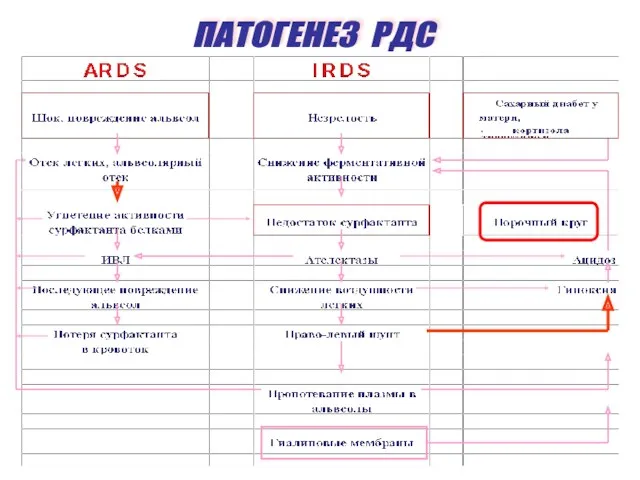
- 6. ПАТОГЕНЕЗ РДС
- 7. Влияние дефицита сурфактанта на физиологию дыхания Снижение легочного комплайнса Увеличение мертвого анатомического пространства Снижение функциональной остаточной
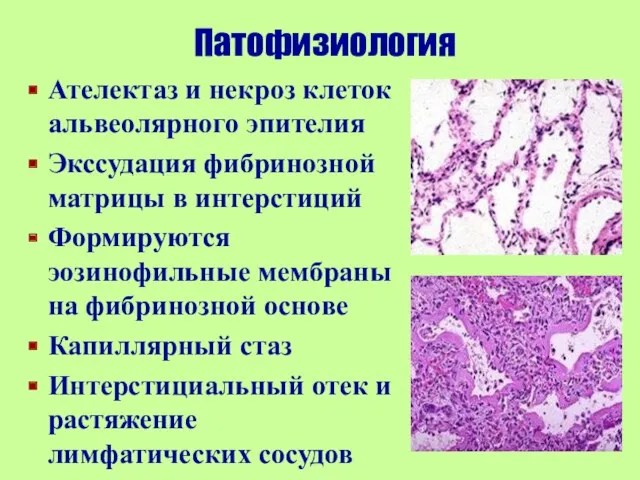
- 8. Патофизиология Ателектаз и некроз клеток альвеолярного эпителия Экссудация фибринозной матрицы в интерстиций Формируются эозинофильные мембраны на
- 9. Тахипное более 60-70 в минуту Раздувание крыльев носа Втяжение грудины, межреберных промежутков Экспираторные стоны Ослабление дыхания
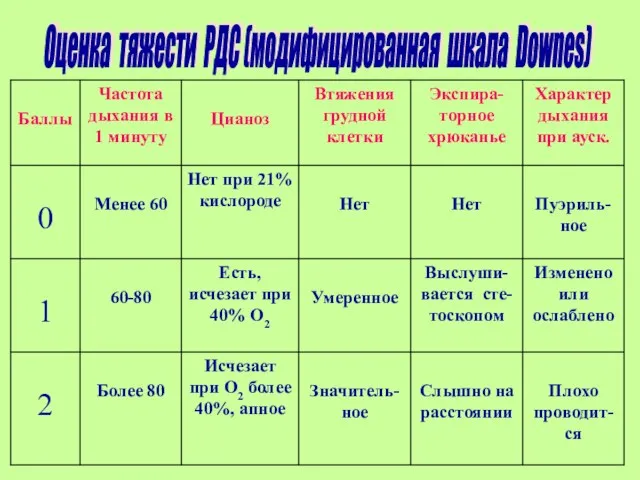
- 10. Оценка тяжести РДС (модифицированная шкала Downes)
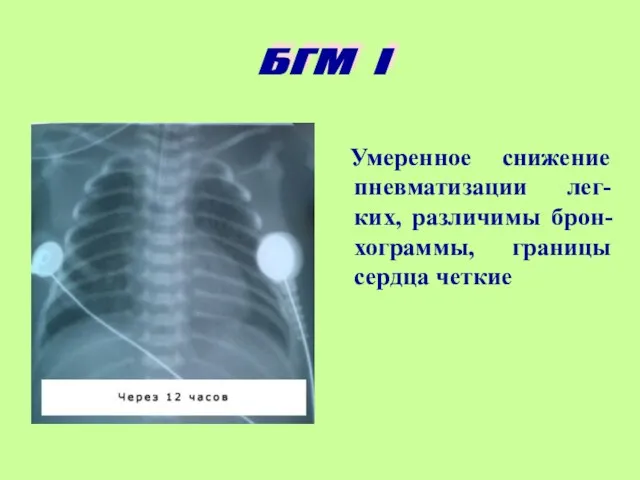
- 11. Умеренное снижение пневматизации легких, различимы бронхограммы, границы сердца четкие Снижение пневматизации легких, воздуш-ные бронхограммы, границы сердца
- 12. Умеренное снижение пневматизации лег-ких, различимы брон-хограммы, границы сердца четкие БГМ I
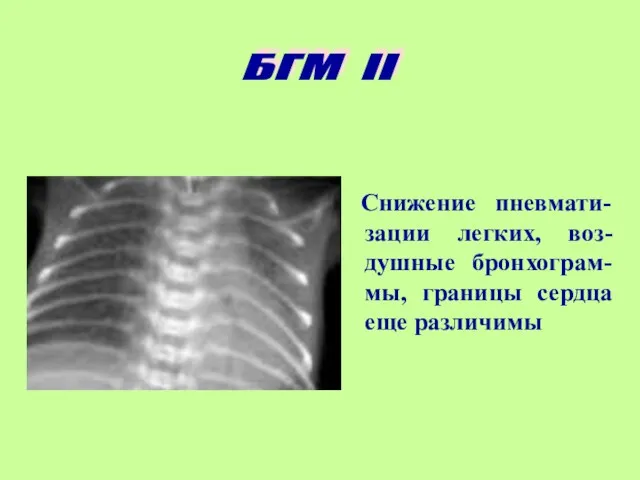
- 13. Снижение пневмати-зации легких, воз-душные бронхограм-мы, границы сердца еще различимы БГМ II
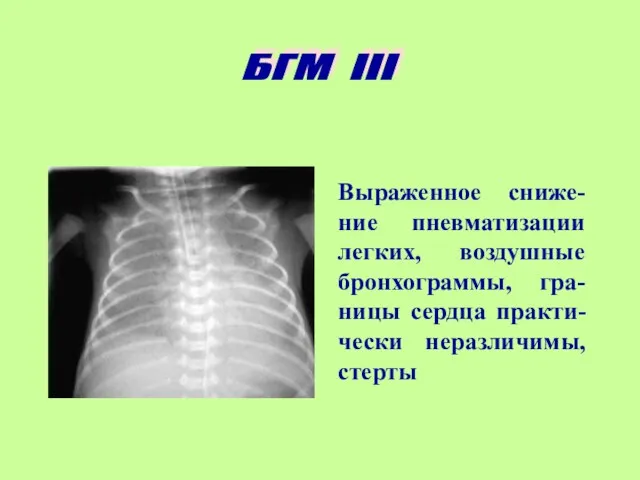
- 14. Выраженное сниже-ние пневматизации легких, воздушные бронхограммы, гра-ницы сердца практи-чески неразличимы, стерты БГМ III
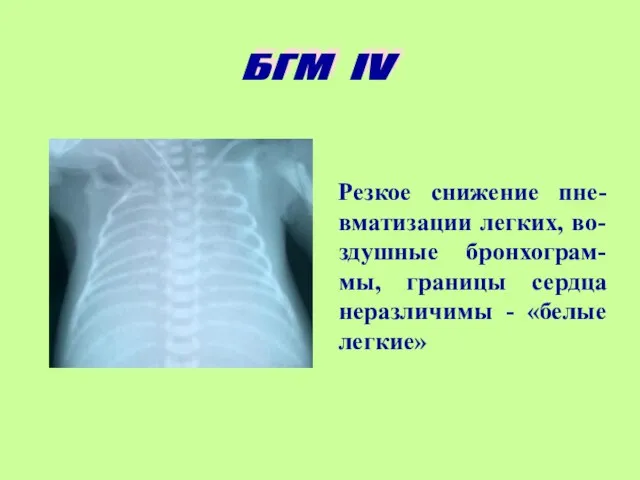
- 15. Резкое снижение пне-вматизации легких, во-здушные бронхограм-мы, границы сердца неразличимы - «белые легкие» БГМ IV
- 16. Врожденная пневмония (В-стрептококк, E.coli и др.) Транзиторное тахипное новорожденных Пневмоторакс МВПР (диафрагмальная грыжа, трахеоэзофагеаль-ный свищ) Церебральные
- 17. Торможение преждевременной родовой деятельности (бетамиметики, симпатоли-тики, сернокислая магнезия) Глюкокортикоиды Мукосольван Амниотомия при плановом кесаревом се-чении за
- 18. Бетаметазон: 12 мг в/м 2 раза через 12 часов Дексаметазон: 6 мг в/м 4 раза через
- 19. Адекватное оказание первичной реанимационной помощи новорожденным Принцип «минимального притрагивания» («minimal handling») Коррекция дыхательных расстройств Сурфактантная терапия
- 20. Беспокоить ребёнка как можно меньше; Оптимизировать мероприятия по уходу за ребёнком; Наблюдать за ребёнком во время
- 21. Кислородотерапия (кислородная палатка, носовые канюли, подача кислорода в кювез) СРАР-терапия: обычно при РДС легкой степени, в
- 22. ЧД: 60-100 в минуту. Спонтанное дыхание не подавлять, если пациент «не борется» с аппаратом Поток: 8-12-16
- 23. Дети с массой менее 1000 г: МАР более 8-10 см Н2О PIP более 20 см Н2О
- 24. Желательно в первые два часа жизни Обязательный контроль стояния ИТ! Проводится после стабилизации состояния новорожденного (АД,
- 25. У детей со сроком гестации менее 30 недель: МАР более 7 см Н2О FiO2 более 0,4
- 26. Адекватное оказание первичной реанимационной помощи новорожденным Принцип «минимального притрагивания» («minimal handling») Коррекция дыхательных расстройств Сурфактантная терапия
- 27. РАННИЕ: Синдром утечки воздуха Инфекции Внутричерепные кровоизлияния, перивентрикулярная лейкомаляция ОАП Легочные кровотечения Апноэ недоношенных Осложнения РДС
- 28. ХРОНИЧЕСКИЕ (ПОЗДНИЕ): Бронхолегочная дисплазия 5-30% Ретинопатия недоношенных 7% ( Поздние неврологические осложнения (следствие ВЖК, ПВЛ) 10-15%
- 30. Скачать презентацию




















 Система комплемента
Система комплемента Лимфобластный лейкоз
Лимфобластный лейкоз Острая задержка мочи
Острая задержка мочи Зрелая тератома
Зрелая тератома Возможности компьютерной томографии в кардиологической практике
Возможности компьютерной томографии в кардиологической практике ECG for Interns
ECG for Interns Организация ЛПП сельскому населению
Организация ЛПП сельскому населению Основы микрохирургии
Основы микрохирургии Реактивный артрит
Реактивный артрит Физиология почек
Физиология почек Новый коронавирус 2019- nCоV
Новый коронавирус 2019- nCоV Сибирская язва
Сибирская язва Морфофункціональні особливості м’язової системи
Морфофункціональні особливості м’язової системи Геморрагический синдром. Острый лейкоз
Геморрагический синдром. Острый лейкоз Коклюш, взгляд клинициста на нерешенную проблему
Коклюш, взгляд клинициста на нерешенную проблему Смерть мозга
Смерть мозга Функциональный анализ зубочелюстно-лицевой системы. Рентгенологические методы исследования
Функциональный анализ зубочелюстно-лицевой системы. Рентгенологические методы исследования Поранення магістральних судин кінцівок
Поранення магістральних судин кінцівок Общее и местное лечение пародонтоза
Общее и местное лечение пародонтоза Оценка состояния плода во время беременности и родов. Оценка маленького для гестационного возраста плода (МГВП)
Оценка состояния плода во время беременности и родов. Оценка маленького для гестационного возраста плода (МГВП) Первая помощь при обмороках, отравлениях, тепловых и солнечных ударах
Первая помощь при обмороках, отравлениях, тепловых и солнечных ударах Рассеянный склероз
Рассеянный склероз Work of cardiologist
Work of cardiologist Аллергодерматозы. Дерматиты токсикодермии
Аллергодерматозы. Дерматиты токсикодермии Судебно-медицинская травматология
Судебно-медицинская травматология Глистные инвазии
Глистные инвазии Рациональное питание, его роль в жизни человека. Гигиена питания
Рациональное питание, его роль в жизни человека. Гигиена питания Лучевая диагностика повреждений нижней конечности и таза
Лучевая диагностика повреждений нижней конечности и таза