Содержание
- 2. Поражение нервной системы при инфекционных заболеваниях определяет особую тяжесть течения инфекционного заболевания, высокую летальность и возможность
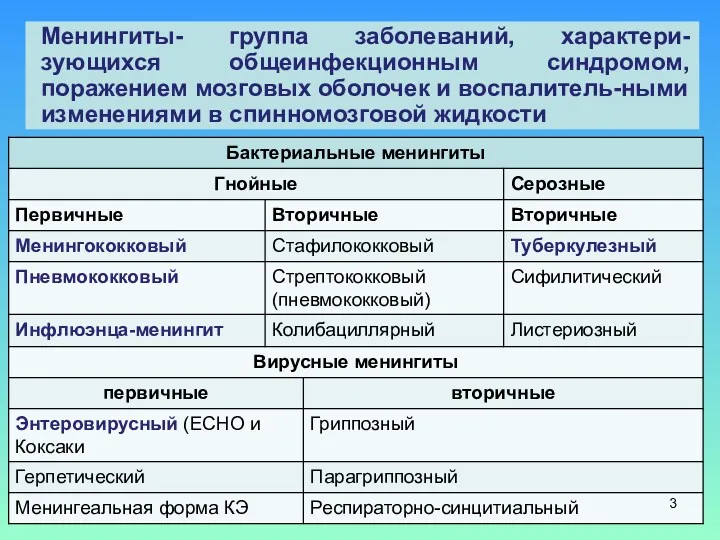
- 3. Менингиты- группа заболеваний, характери-зующихся общеинфекционным синдромом, поражением мозговых оболочек и воспалитель-ными изменениями в спинномозговой жидкости
- 4. Актуальные этиологические факторы менингитов Бактериальные агенты: менингококки, пневмококки, гемофильная палочка, стрептококки (Str.agalactiae), стафилококки, микобактерии туберкулеза, листерии,
- 5. Патогенез поражения нервной системы при менингитах различной этиологии При вирусных менингитах развиваются дистрофические и некротические повреждения
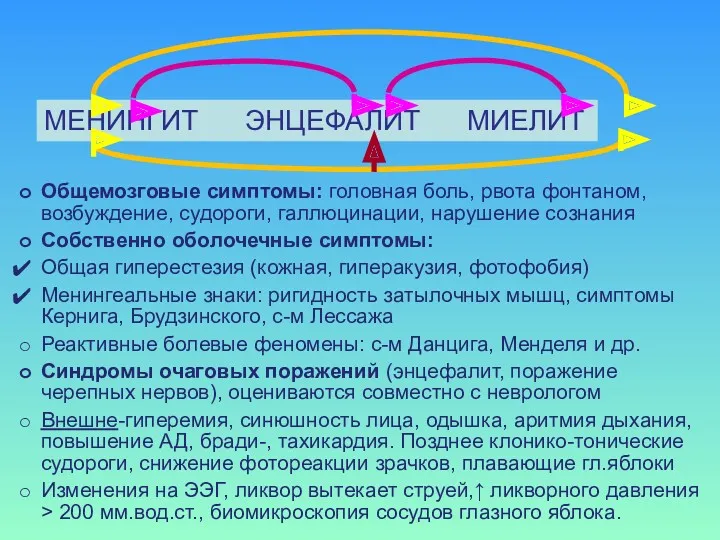
- 6. МЕНИНГИТ ЭНЦЕФАЛИТ МИЕЛИТ Общемозговые симптомы: головная боль, рвота фонтаном, возбуждение, судороги, галлюцинации, нарушение сознания Собственно оболочечные
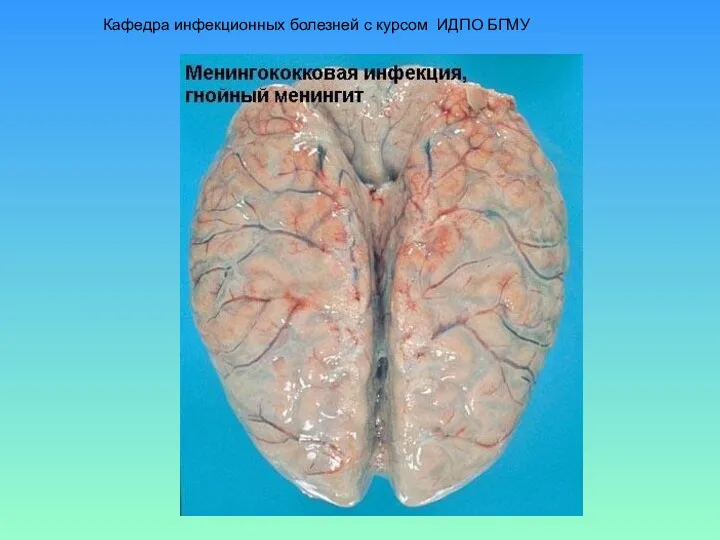
- 7. Менингококковый менингит Острейшее начало болезни, ведущий симптом - головная боль нарастающая, распирающего характера, чуть позже -
- 8. Особенности менингеального синдрома у детей Проявления головной боли – беспокойство, плач, монотонный крик, в тяжелых случаях
- 9. Кафедра инфекционных болезней с курсом ИДПО БГМУ
- 10. Характеристика пневмококковой инфекции По данным ВОЗ пневмококковый менингит дает самый высокий уровень летальности (до 25%) и
- 11. Клиника пневмококковой инфекции Для ПМ характерно острое начало, высокая лихорадка до 2-х недель, интенсивные головные боли,
- 12. Характеристика гемофильной инфекции (Haemophilus influenzae тип b) (5 случаев) По данным ВОЗ ежегодно в мире 3
- 13. Вторичные гнойные менингиты Вторичный гнойный менингит развивается как осложнение гнойно-воспалительного процесса (чаще отит, синусит, пульпит, остеомиелит,
- 14. Туберкулезный менингит (7-9% от всех форм) 4 случая в ИКБ № 4 в 2018г. В РФ
- 15. Диагностика туберкулезного менингоэнцефалита Данные анамнеза (контакт с больным TBC, туберкулиновые пробы, сроки вакцинации) Отягощенный преморбидный фон
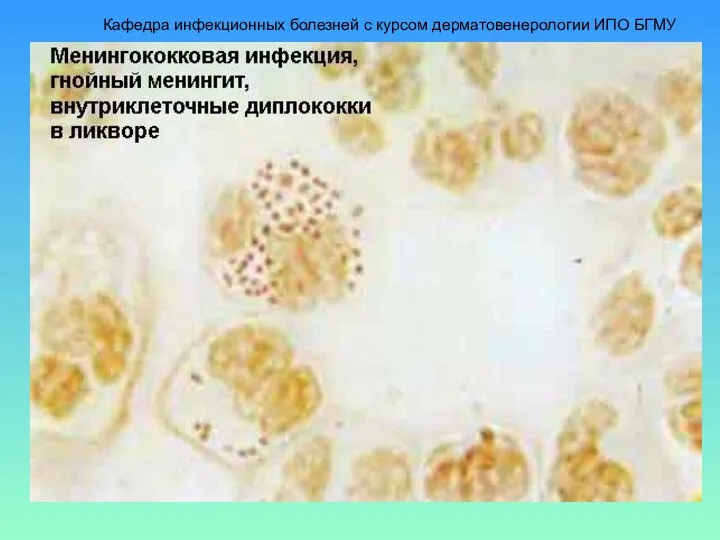
- 16. Лабораторная диагностика менингитов Бактериоскопия с окрашиванием по Граму ликвора, носо-глоточной слизи–выявление грам-отрицательных диплококков внутри-и внеклеточно, Определение
- 17. Кафедра инфекционных болезней с курсом дерматовенерологии ИПО БГМУ
- 18. Синдром воспалительных изменений в ликворе Цвет и прозрачность: гнойные менингиты – ликвор мутный, желто-зеленого цвета, серозные
- 20. Внутричерепное давление ВЧД представляет собой гидростатическое давление цереброспинальной жидкости (ЦСЖ) в системе желудочков мозга и в
- 21. Патогенез ОНГМ Среди инфекционных заболеваний наиболее часто к раз- витию ОНГМ приводят бактериальные менингиты, менингоэнцефалиты и
- 22. Стадии ОНГМ В клинке отека мозга традиционно выделяют 3 стадии: появление общемозгового синдрома, симптомы которого характерны
- 23. 2. Синдром диффузного нарастания неврологической симптоматики В патологический процесс вовлекаются вначале корковые, затем подкорковые и стволовые
- 24. 3.Синдром дислокации мозговых структур В результате нарастания ВЧГ и смещения участков мозга развиваются характерные очаговые симптомы.
- 25. Диагностика ОНГМ - общая оценка состояния пациента Диагноз ОГМ основывается на учете клинических данных, при этом
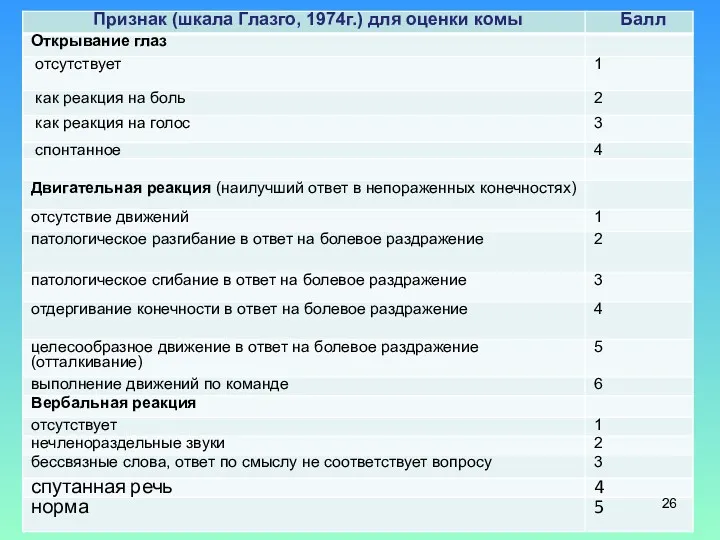
- 27. Интерпретация результатов шкалы Глазго 15 баллов — сознание ясное. 14-13 баллов — умеренное оглушение. 12—11 баллов
- 28. Противопоказания для люмбальной пункции нарушение уровня сознания (ШКГ менее 9 баллов), или флюктуирующее сознание относительная брадикардия
- 29. Показания дл СМП у детей Учитывая отсутствие специфических менингеальных проявлений у детей раннего возраста, ЦСП показана
- 30. Параклинические методы обследования при отеке мозга К достоверным методам относят данные МРТ, компьютерной томографии (КТ) и
- 31. Помощь при ГФМИ на догоспитальном этапе При подозрении на НИ, менингит экстренная госпитализация в стационар обязательна!
- 32. Лечение в стационаре больных ГФМИ Терапия в специализированном отделении нейроинфекций или в ПИТ в инфекционном стационаре
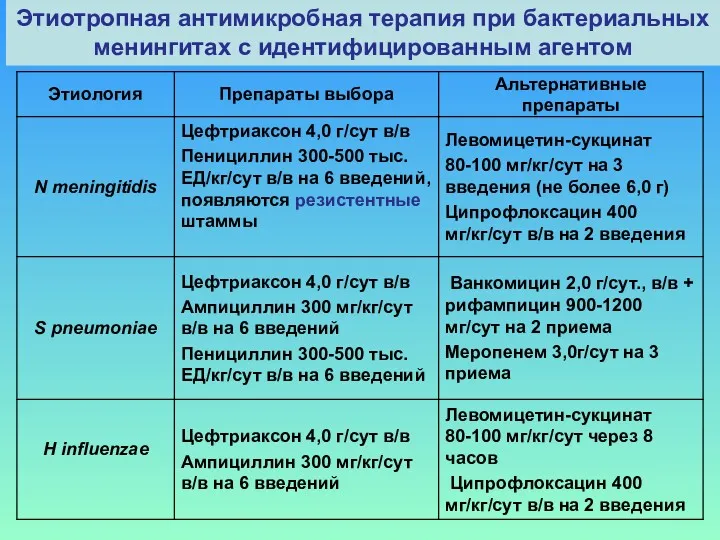
- 33. Этиотропная антимикробная терапия при бактериальных менингитах с идентифицированным агентом
- 34. Патогенетическая терапия Антигипоксическая дезинтоксикационная (инфузии 40-50 мл/кг/сут) противошоковая дегидратационная (маннитол, фуросемид, альбумин, глицерин, дексаметазон) коррекция ДВС-синдрома
- 35. Терапия отека головного мозга Объем вводимых растворов ограничивается до 75% от физиологической потребности: 10% р-р глюкозы,
- 36. Вальпроаты Вальпроат обладает широким спектром противосудо-рожной активности, хотя используется в качестве лечения первой линии при тонико-клонических
- 37. Седация при ОНГМ Барбитуровый наркоз обеспечивает выраженный противоотечный эффект. Для этого применяют высокие дозы барбитуратов: 10
- 38. Диспансерное наблюдение Перенесшие менингит находятся под наблюдением районного невропатолога и участкового врача не менее 2-х лет.
- 39. Диспансерное наблюдение Школьники, перенесшие ГФМИ, на 6 мес. освобождаются от занятий физкультурой и других физических нагрузок.
- 41. Скачать презентацию
































 Операции на кровеносных сосудах
Операции на кровеносных сосудах Современные шовные материалы
Современные шовные материалы Патология водносолевого обмена состояния гипер- и гипогидрии отёки. Этиология и патогенез
Патология водносолевого обмена состояния гипер- и гипогидрии отёки. Этиология и патогенез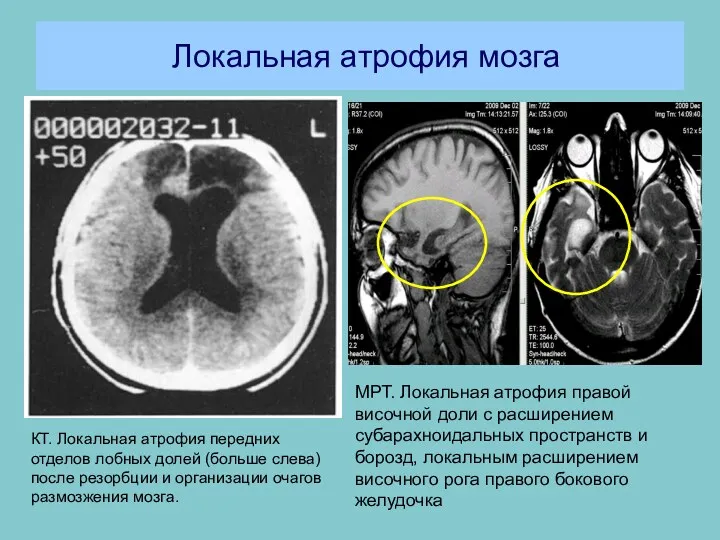 Локальная атрофия мозга
Локальная атрофия мозга Топографо-анатомические предпосылки возникновения грыж различной локализации
Топографо-анатомические предпосылки возникновения грыж различной локализации Кодекс республики Казахстан о здоровье народа и системе здравоохранения
Кодекс республики Казахстан о здоровье народа и системе здравоохранения Дифференциальный диагноз менингеального синдрома у детей
Дифференциальный диагноз менингеального синдрома у детей Токсоплазмоз. Заболеваемость и смертность при токсоплазмозе
Токсоплазмоз. Заболеваемость и смертность при токсоплазмозе Сестринский уход за детьми с пневмонией
Сестринский уход за детьми с пневмонией Диф.діагностика жовтяниць у новонародженних дітей. Тема 17
Диф.діагностика жовтяниць у новонародженних дітей. Тема 17 Аффективные расстройства. Расстройства воли и влечений
Аффективные расстройства. Расстройства воли и влечений ДЦП как нарушение опорно-двигательного аппарата
ДЦП как нарушение опорно-двигательного аппарата Клизмы. Виды клизм
Клизмы. Виды клизм Просветление. Рентгенопульмонология
Просветление. Рентгенопульмонология Антенатальный период и период новорожденности
Антенатальный период и период новорожденности Урогенитальный хламидиоз
Урогенитальный хламидиоз Женская консультация
Женская консультация Инфузионная терапия
Инфузионная терапия Акушерский сепсис
Акушерский сепсис Приобретенные структуры полости рта
Приобретенные структуры полости рта Сульфаниламидные средства
Сульфаниламидные средства Сердечно-легочная реанимация
Сердечно-легочная реанимация Капсулы. История появления желатиновых капсул
Капсулы. История появления желатиновых капсул Классификация ядов. Общая характеристика токсического действия. Физико-химические характеристики токсических веществ
Классификация ядов. Общая характеристика токсического действия. Физико-химические характеристики токсических веществ Антиген. Антитело. В-клетки
Антиген. Антитело. В-клетки Нормативно правовые документы, определяющие организацию помощи по медицинской реабилитации в РФ
Нормативно правовые документы, определяющие организацию помощи по медицинской реабилитации в РФ Онкологические маркеры основных заболеваний как инструмент ранней диагностики
Онкологические маркеры основных заболеваний как инструмент ранней диагностики Балалық шақтағы ауруларды интеграциялап жүргізу стратегиясы (БШАИЖ)
Балалық шақтағы ауруларды интеграциялап жүргізу стратегиясы (БШАИЖ)