Содержание
- 2. Внезапная смерть Определение Внезапная сердечная смерть (ВСС) - остановка сердца, наиболее вероятно обусловленная фибрилляцией желудочков (ФЖ)
- 3. Внезапная смерть. Продолжение Приблизительно у 50% больных ВСС или ИМ служат первым клиническим проявлением ИБС Почти
- 4. Причины Более 60% - ФЖ 15%- электромеханическая диссоциация и асистолия 12,7% - «torsades de pointes» 8,3%
- 5. Фазы ВСС: электрическая (первые 4 минуты ФЖ) циркуляторная (между 4-й и 10-й минутой прекращения кровообращения) метаболическая
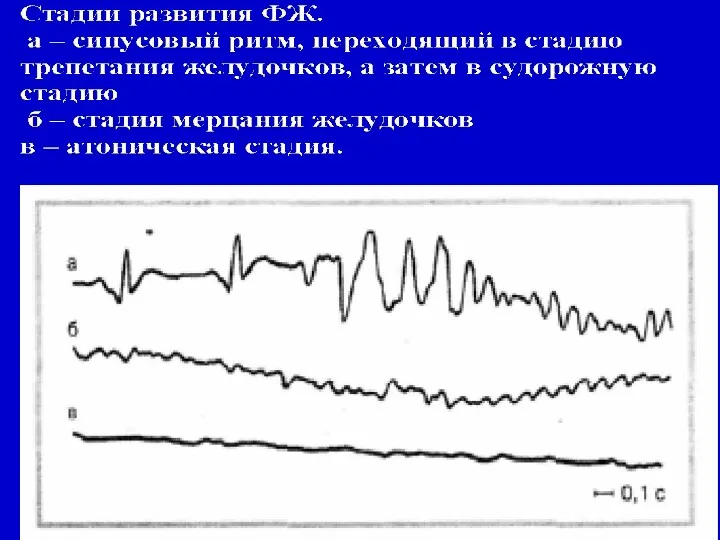
- 7. Клиническая картина ФЖ: 1. внезапная потеря сознания 2. через 40-50 сек - тоническое сокращение скелетных мышц
- 8. Тактика проведения СЛР Выживаемость при ФЖ зависит от двух факторов: поддержания перфузионного коронарного кровообращения - времени
- 9. Тактика проведения СЛР. Продолжение реанимационные мероприятия начинают на месте возникновения клинической смерти и ни по каким
- 10. Поддержание кровообращения (закрытый массаж сердца) больной должен лежать на ровной поверхности (щит, пол) голова максимально запрокинута,
- 11. ИВЛ основной метод проведения ИВЛ- масочный (мешок АМБУ с лицевой маской), маска прилегает плотно к лицу
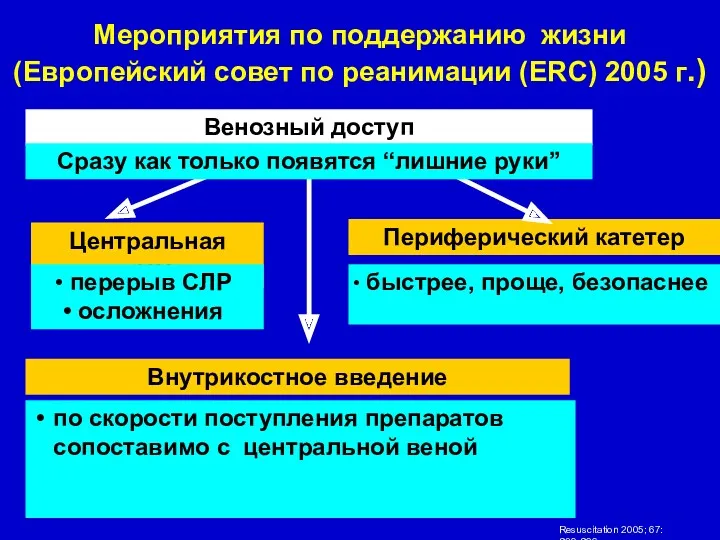
- 12. Венозный доступ. основной путь ведения лекарственных препаратов - внутривенный (чрескожная катетеризация крупных периферических вен) - «катетер
- 13. Венозный доступ Центральная вена перерыв СЛР осложнения Периферический катетер быстрее, проще, безопаснее Внутрикостное введение по скорости
- 14. Введение препаратов в трахею при невозможности вводить в вену или внутрикостно адреналин в 3-10 раз выше
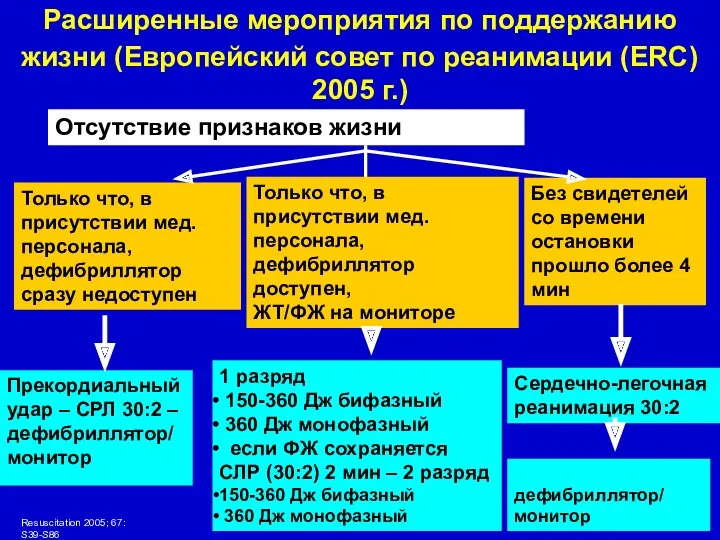
- 15. Отсутствие признаков жизни Только что, в присутствии мед. персонала, дефибриллятор сразу недоступен Прекордиальный удар – СРЛ
- 16. Отсутствие признаков жизни Адреналин – каждые 3-5 мин по 1 мг - СЛР(30:2) 5 циклов 2
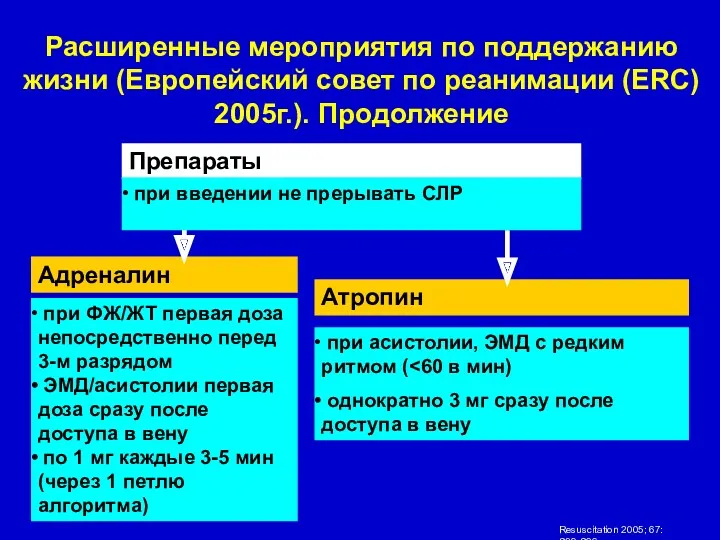
- 17. Препараты Адреналин при ФЖ/ЖТ первая доза непосредственно перед 3-м разрядом ЭМД/асистолии первая доза сразу после доступа
- 18. Препараты Лидокаин болюс 100 мг (1-1,5 мг/кг), при необходимости повторно 50 мг(мак. 3 мг/кг в течение
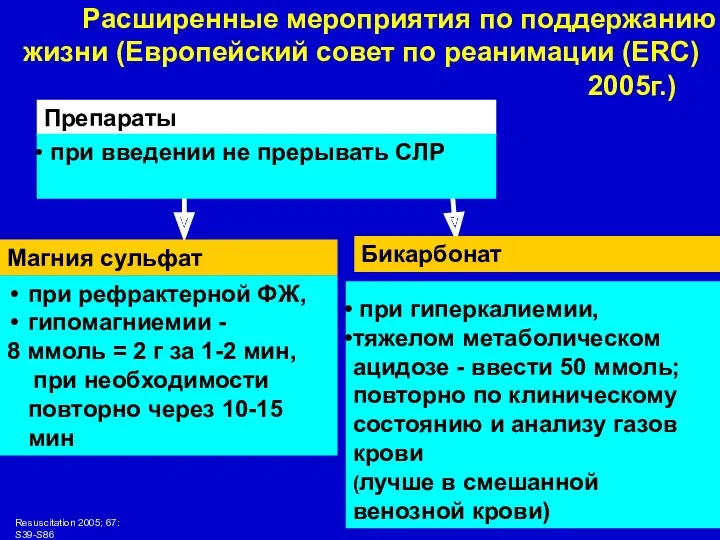
- 19. Препараты Магния сульфат при рефрактерной ФЖ, гипомагниемии - 8 ммоль = 2 г за 1-2 мин,
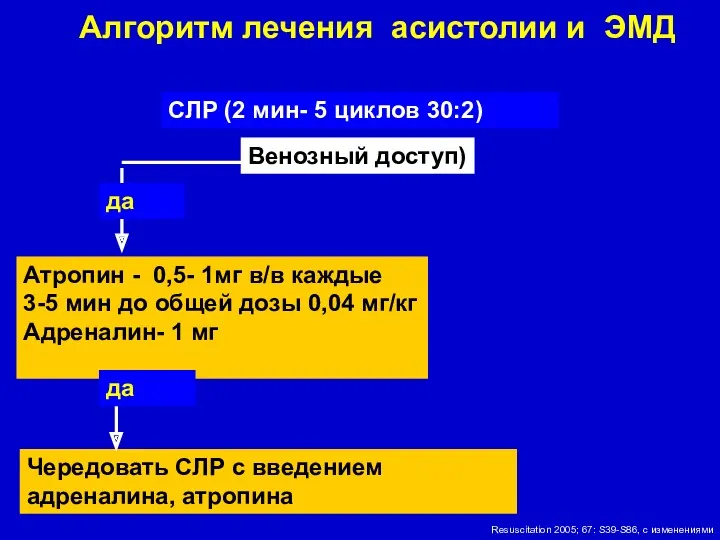
- 20. Алгоритм лечения асистолии и ЭМД Венозный доступ) Атропин - 0,5- 1мг в/в каждые 3-5 мин до
- 21. Ошибки при проведении СЛР 1.Задержка начала проведения СЛР, потеря времени на диагностические, организационные и лечебные процедуры
- 22. Ошибки при проведении СЛР. Продолжение 5.Задержка с проведением электрической дефиб-рилляции, использование разрядов недостаточной энергии, проведение дефибрилляции
- 23. Прекращение СЛР Только в тех случаях, когда при использовании всех доступных методов не отмечены признаки ее
- 25. Скачать презентацию
















 Спирометрия, спирография
Спирометрия, спирография Органосохраняющее лечение рака почки в РКОД
Органосохраняющее лечение рака почки в РКОД Вирустардың генетикалық аппаратының ерекшеліктері. Құрамында ДНҚ, РНҚ бар вирустар
Вирустардың генетикалық аппаратының ерекшеліктері. Құрамында ДНҚ, РНҚ бар вирустар Заболевания почек и беременность
Заболевания почек и беременность Жарақаттық және гематогенді остеомиелит
Жарақаттық және гематогенді остеомиелит Студенческий медицинский отряд СГМУ Пейсмекер
Студенческий медицинский отряд СГМУ Пейсмекер Возбудители ОРВИ
Возбудители ОРВИ Витамин Д зависимый рахит, витамин Д резистентный рахит
Витамин Д зависимый рахит, витамин Д резистентный рахит Гиперплазия предстательной железы
Гиперплазия предстательной железы Бактериальный вагиноз при беременности
Бактериальный вагиноз при беременности Cellulite
Cellulite Естің бұзылысы
Естің бұзылысы Тромбоэмболия лёгочной артерии - тэла
Тромбоэмболия лёгочной артерии - тэла Классификация оценки тяжести и состояния пациентов в предоперационном периоде
Классификация оценки тяжести и состояния пациентов в предоперационном периоде Индивидуальная гигиена полости рта
Индивидуальная гигиена полости рта Pharmacovigilance. Marta D. Puente Navazo January 2017
Pharmacovigilance. Marta D. Puente Navazo January 2017 Микробиологическая лаборатория, оснащение, правила работы
Микробиологическая лаборатория, оснащение, правила работы Методы оказания хирургической помощи на амбулаторном уровне
Методы оказания хирургической помощи на амбулаторном уровне Бас миды зерттеу әдістері сергектік деңгейлері
Бас миды зерттеу әдістері сергектік деңгейлері Паллиативная помощь больным. Симптоматическое лечение
Паллиативная помощь больным. Симптоматическое лечение Массовые инфекционные заболевания людей, животных и растений
Массовые инфекционные заболевания людей, животных и растений Вирустардың генетикалық аппаратының ерекшеліктері. ДНҚ және РНҚ- да бар вирустар
Вирустардың генетикалық аппаратының ерекшеліктері. ДНҚ және РНҚ- да бар вирустар Основные психопатологические синдромы
Основные психопатологические синдромы Очаговый туберкулез легких. Туберкулёма легких
Очаговый туберкулез легких. Туберкулёма легких Введение в фармакологию
Введение в фармакологию Реакция трансплантат-против-хозяина (РТПХ)
Реакция трансплантат-против-хозяина (РТПХ) Краткая история изучения и применения лекарственных растений
Краткая история изучения и применения лекарственных растений Диагностика и коррекция нарушений артикуляционной моторики. Обследование. Артикуляционная гимнастика. Логопедический массаж
Диагностика и коррекция нарушений артикуляционной моторики. Обследование. Артикуляционная гимнастика. Логопедический массаж