Слайд 2
Определение
Наследственное прогрессирующее нервно-мышечное заболевание, основной механизм развития клинических признаков которого связан
с прогрессирующей дегенерацией мотонейронов передних рогов спинного мозга, что в первую очередь выражается в атрофии проксимальных мышц конечностей.
Слайд 3

Тип наследования:
Аутосомно-рецессивный.
Гены, ответственные за развитие заболевания:
Ген SMN (survival motor neuron gene) расположен на
хромосоме 5 в регионе 5q13.2 и представлен двумя высокогомологичными копиями (теломерной - SMNt и центромерной - SMNc). Содержит 9 экзонов.
Слайд 4

ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Причины возникновения и механизмы развития наследственных амиотрофий изучены не
до конца. В целом амиотрофии обусловлены повреждением нервных клеток спинного мозга, их отростков и спинно-мозговых нервов. В результате прогрессирования процесса постепенно развиваются параличи, нарушаются функции соответствующих мышц, снижение их электровозбудимости. Атрофические процессы затрагивают все структуры мышечного волокна.
Слайд 5

Классификация
1. Спинальная амиотрофия тип I(болезнь Верднига- Гоффмана)
2. Спинальная амиотрофия тип II( болезнь
Эмери-Дрейфиса)
3. Спинальная амиотрофия тип III(болезнь Кюгельберга- Веландер)
4. Спинальная амиотрофия тип IV(взрослая форма)
Слайд 6

САМ I(болезнь Верднига- Гоффмана)
Развивается в первые шесть месяцев жизни и характеризуется
тяжелым злокачественным течением. Признаком заболевания, заметным еще во внутриутробном периоде, можно считать слабое шевеление плода. В неонатальном периоде отмечается выраженная мышечная гипотония, гипотрофия с преимущественным поражением проксимальных мышц, угасание сухожильных рефлексов, фибриллярные подергивания мышц языка и пальцев кистей. Дети никогда не держат голову и не переворачиваются. Отмечается своеобразная поза ребенка («поза лягушки»).
Слайд 7

СAМ II( болезнь Эмери-Дрейфиса )
Характеризуется более поздним началом (от 6 до
18 месяцев) и менее злокачественным течением. Для больных характерен период нормального раннего развития: больные удерживают голову, самостоятельно садятся, однако, самостоятельно не ходят. Для этой формы заболевания характерны фасцикулярные подергивания кистей, языка, плечевого и тазового пояса, тремор кончиков пальцев вытянутых рук, контрактуры в суставах и деформации позвоночника. Продолжительность жизни больных увеличена по сравнению с 1 типом болезни и в среднем составляет 10-12 лет.
Слайд 8
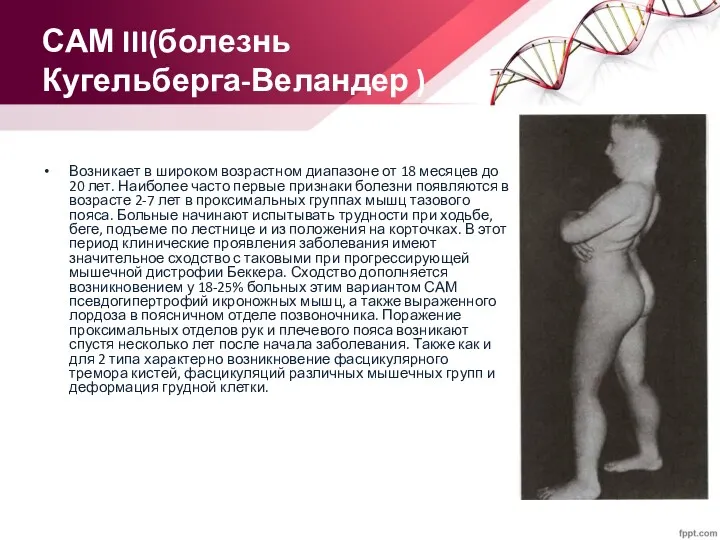
САМ III(болезнь Кугельберга-Веландер )
Возникает в широком возрастном диапазоне от 18 месяцев
до 20 лет. Наиболее часто первые признаки болезни появляются в возрасте 2-7 лет в проксимальных группах мышц тазового пояса. Больные начинают испытывать трудности при ходьбе, беге, подъеме по лестнице и из положения на корточках. В этот период клинические проявления заболевания имеют значительное сходство с таковыми при прогрессирующей мышечной дистрофии Беккера. Сходство дополняется возникновением у 18-25% больных этим вариантом САМ псевдогипертрофий икроножных мышц, а также выраженного лордоза в поясничном отделе позвоночника. Поражение проксимальных отделов рук и плечевого пояса возникают спустя несколько лет после начала заболевания. Также как и для 2 типа характерно возникновение фасцикулярного тремора кистей, фасцикуляций различных мышечных групп и деформация грудной клетки.
Слайд 9

САМ IV(взрослая форма)
Медленно прогрессирующее заболевание, имеющее начало в большинстве случаев после
35 лет, значительно не влияет на продолжительность жизни. Спинальная амиотрофия IV типа характеризуется слабостью проксимальной мускулатуры, фасцикуляциями, снижением сухожильных рефлексов, приводит к неспособности ходить самостоятельно. На электромиограмме выявляются специфические признаки поражения передних рогов спинного мозга в виде формирования "ритма частокола" - спонтанной ритмической активности. При морфологическом исследовании биоптатов мышечных волокон выявляются атрофированные и гипертрофированные волокна 1 и 2 типа. Характерным признаком является скопление мелких круглых волокон, чередующиеся с гипертрофированными волокнами ("пучковая" атрофия). При патоморфологическом изучении выявляется набухание, сморщивание или атрофия мотонейронов передних рогов спинного мозга, а в ряде случаев ядер черепно-мозговых нервов.
Слайд 10

Дифференциальная
диагностика
Миопатии
Острая форма полиомиелита
Врожденные миотонии
Атоническая форма ДЦП
Наследственные патологии обмена веществ
Слайд 11

Диагностика
Важным является сбор данных о возможном наличии признаков заболевания у кого-то
из семьи, что может натолкнуть врача на мысль о наследственной природе заболевания.
Для подтверждения диагноза врач назначает:
ЭНМГ (электронейромиография): датчики на коже фиксируют прохождение нервного импульса. Метод позволяет определить, с чем связаны двигательные нарушения;
биопсию мышц: для исследования иглой берется маленькая часть мышцы;
МРТ (магнитно-резонансная томография) головы: для исключения другой патологии (метод позволяет послойно изучить строение любой части организма);
генетический анализ (исследование строения хромосом, поиск генетических мутаций) — является методом, подтверждающим диагноз.










 Санатории Большой Ялты
Санатории Большой Ялты Иммунопатологические процессы. (Лекция 10)
Иммунопатологические процессы. (Лекция 10) ВИЧ-инфекция у наркопотребителей: что мы можем сделать сегодня?
ВИЧ-инфекция у наркопотребителей: что мы можем сделать сегодня? Антигены и антитела. (Лекция 2)
Антигены и антитела. (Лекция 2) Репродуктивті денсаулық
Репродуктивті денсаулық Дифференциальная диагностика болезней с желтухой
Дифференциальная диагностика болезней с желтухой Болезни желудка. Гастриты. Язвенная болезнь. Рак желудка
Болезни желудка. Гастриты. Язвенная болезнь. Рак желудка О коронавирусе детям
О коронавирусе детям Климактерический период
Климактерический период Прикормы, правила введения. Национальная программа оптимизации вскармливания детей первого года жизни в Российской Федерации
Прикормы, правила введения. Национальная программа оптимизации вскармливания детей первого года жизни в Российской Федерации Микробиология и иммунология. Классификация бактерий. Морфология бактерий
Микробиология и иммунология. Классификация бактерий. Морфология бактерий Лейкоцитозы, лейкопении
Лейкоцитозы, лейкопении Предмет епідеміології. Вчення про епідемічний процес. Напрями боротьби з інфекційними хворобами. Проблеми імунопрофілактики
Предмет епідеміології. Вчення про епідемічний процес. Напрями боротьби з інфекційними хворобами. Проблеми імунопрофілактики Лишний вес. Ожирение
Лишний вес. Ожирение Стоматология. Анализ клинического случая. Диагностика
Стоматология. Анализ клинического случая. Диагностика Компьютерная томография в диагностике повреждений органов живота и таза
Компьютерная томография в диагностике повреждений органов живота и таза Патология уха. Острый средний отит
Патология уха. Острый средний отит Этика в психиатрии и психотерапии
Этика в психиатрии и психотерапии Пародонт тінінің анатомо-топографиялық ерекшелігі
Пародонт тінінің анатомо-топографиялық ерекшелігі Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары
Қазақстандағы денсаулық сақтау ұйымы және бағдарламалары Endocrine system
Endocrine system Жедел шашыранды склерозбен ауыратын ересек науқастарда никтурияны емдеу үшін мелотониннің тиімділігін анықтау
Жедел шашыранды склерозбен ауыратын ересек науқастарда никтурияны емдеу үшін мелотониннің тиімділігін анықтау Базидиальные грибы юга западной Сибири
Базидиальные грибы юга западной Сибири Инфекциялық әлеуметтік маңызы бар аурулар. Аса қауіпті инфекциялар (жұқпалар). Туберкулез
Инфекциялық әлеуметтік маңызы бар аурулар. Аса қауіпті инфекциялар (жұқпалар). Туберкулез Рак тела матки
Рак тела матки Геморрагический синдром. Острый лейкоз
Геморрагический синдром. Острый лейкоз Чума
Чума Острый панкеатит
Острый панкеатит