Содержание
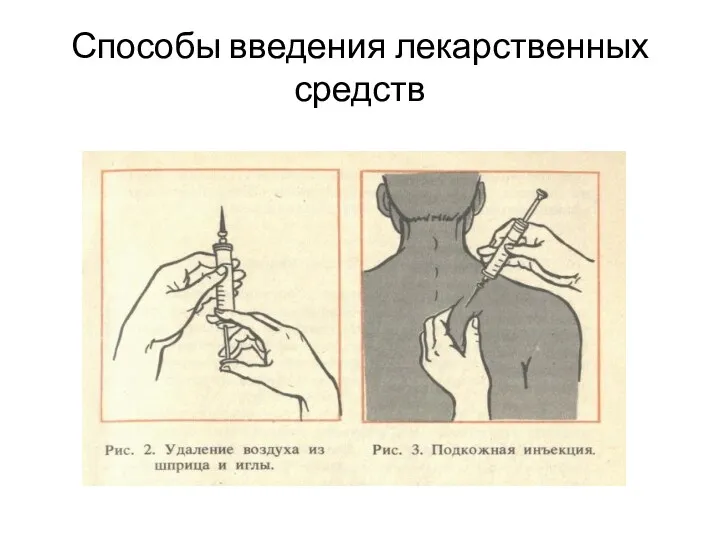
- 2. Способы введения лекарственных средств
- 3. Внутримышечная инъекция Внутримышечная инъекция — один из наиболее распространённых способов введения небольших объёмов лекарственных веществ. Мышцы
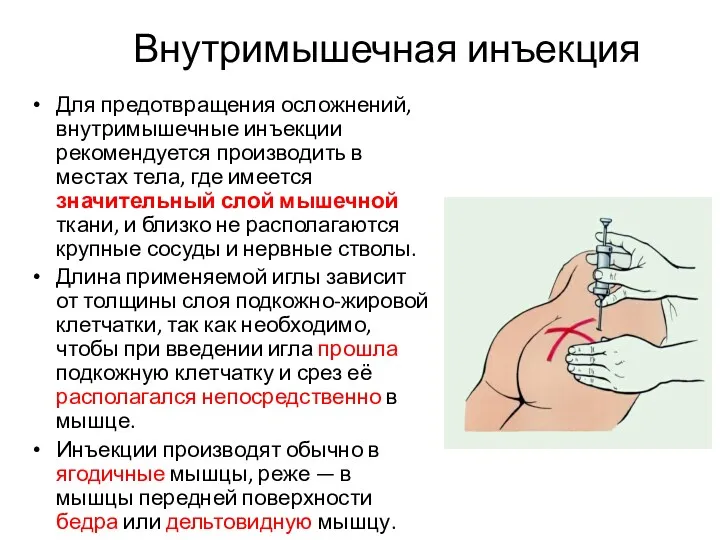
- 4. Внутримышечная инъекция Для предотвращения осложнений, внутримышечные инъекции рекомендуется производить в местах тела, где имеется значительный слой
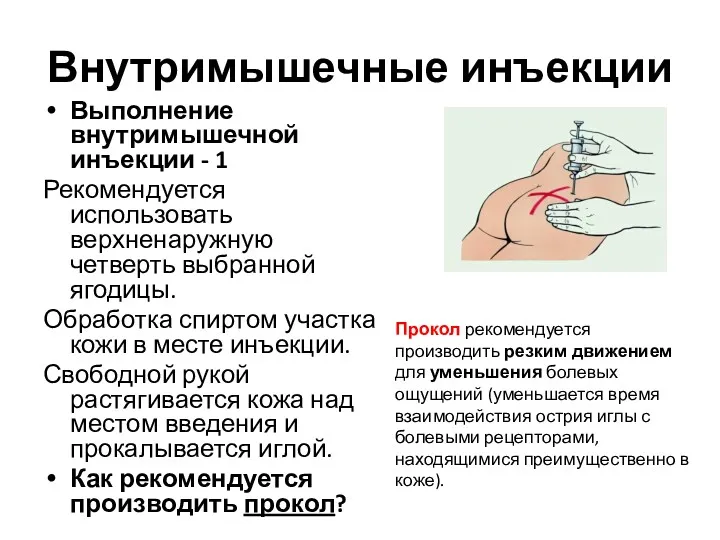
- 5. Внутримышечные инъекции Выполнение внутримышечной инъекции - 1 Рекомендуется использовать верхненаружную четверть выбранной ягодицы. Обработка спиртом участка
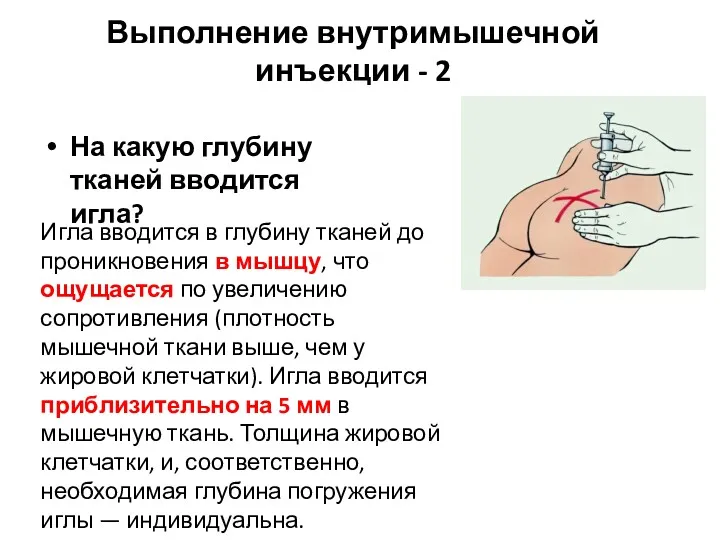
- 6. Выполнение внутримышечной инъекции - 2 На какую глубину тканей вводится игла? Игла вводится в глубину тканей
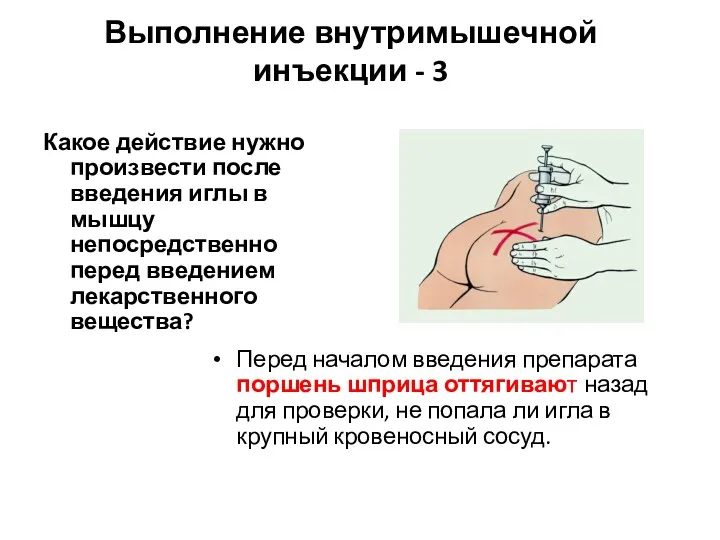
- 7. Выполнение внутримышечной инъекции - 3 Какое действие нужно произвести после введения иглы в мышцу непосредственно перед
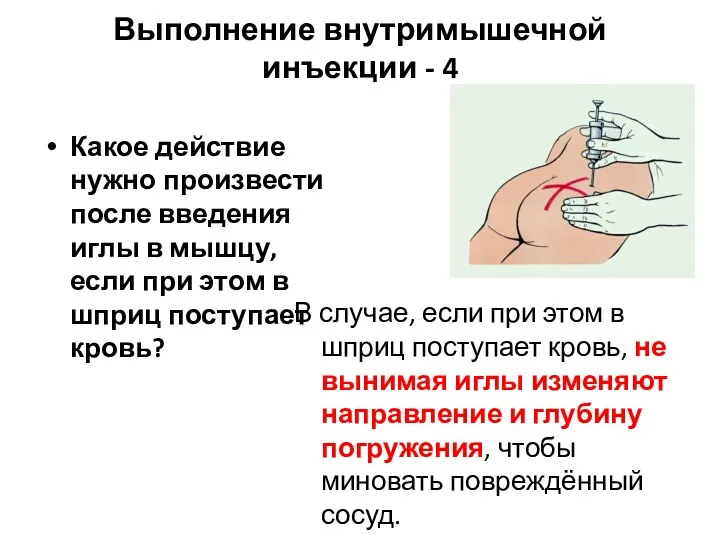
- 8. Выполнение внутримышечной инъекции - 4 Какое действие нужно произвести после введения иглы в мышцу, если при
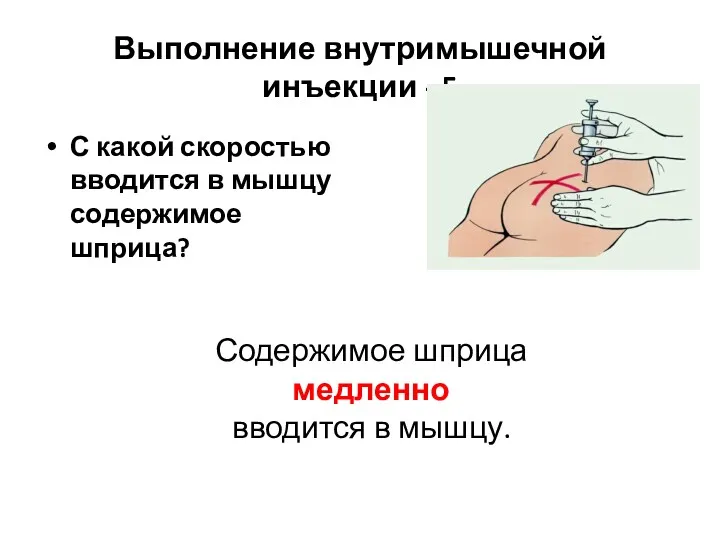
- 9. Выполнение внутримышечной инъекции - 5 С какой скоростью вводится в мышцу содержимое шприца? Содержимое шприца медленно
- 10. Возможные осложнения внутримышечных инъекций При внутримышечных инъекциях возможны следующие осложнения: ПОПАДАНИЕ ИГЛЫ В КРОВЕНОСНЫЙ СОСУД, что
- 11. Возможные осложнения внутримышечных инъекций 2. ИНФИЛЬТРАТЫ — болезненные уплотнения в толще мышечной ткани на месте укола.
- 12. Возможные осложнения внутримышечных инъекций 3. АБСЦЕСС: -проявляется гиперемией и -болезненностью кожи над инфильтратом, -повышенной температурой тела.
- 13. Возможные осложнения внутримышечных инъекций 4. АЛЛЕРГИЧЕСКИЕ РЕАКЦИИ на введённый препарат. Для избежания данных осложнений перед введением
- 14. Подкожные инъекции Применяется, например, при введении инсулина. Подкожно-жировой слой обладает густой сосудистой сетью, поэтому введённые подкожно
- 15. Подкожные инъекции Наиболее удобными участками для подкожного введения являются: ●Наружная поверхность плеча; ●Подлопаточное пространство; ●Передненаружная поверхность
- 16. Подкожные инъекции Не рекомендуется производить инъекции: ●в места с отёчной подкожно-жировой клетчаткой; ●в уплотнения от плохо
- 17. Общее правило подкожных инъекций При любой методике подкожных инъекций срез иглы должен быть обращен вверх, а
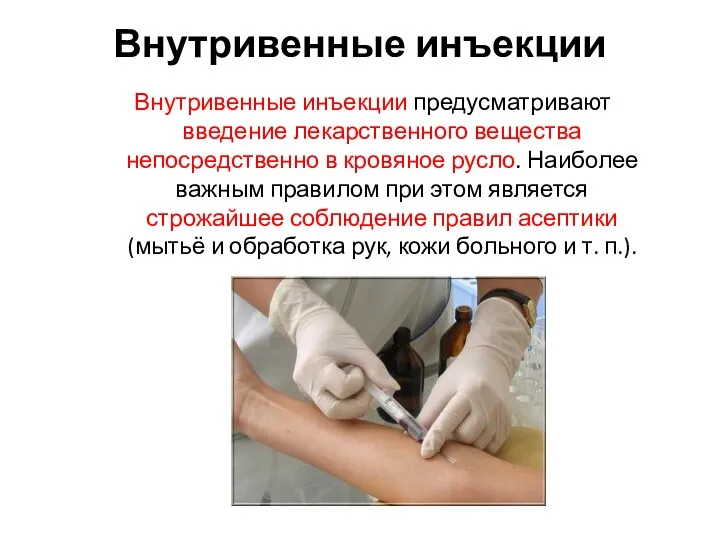
- 18. Внутривенные инъекции Внутривенные инъекции предусматривают введение лекарственного вещества непосредственно в кровяное русло. Наиболее важным правилом при
- 19. Внутривенные инъекции Особенности строения вен Для внутривенных инъекций чаще всего используют вены локтевой ямки, поскольку они
- 20. Внутривенные инъекции Подкожные вены верхней конечности — лучевая и локтевая подкожные вены. Обе эти вены, соединяясь
- 21. Внутривенные инъекции В зависимости от того, насколько чётко вена просматривается под кожей и пальпируется (прощупывается), выделяют
- 22. Внутривенные инъекции По степени фиксации вены в подкожной клетчатке выделяют следующие варианты: ●Фиксированная вена — вена
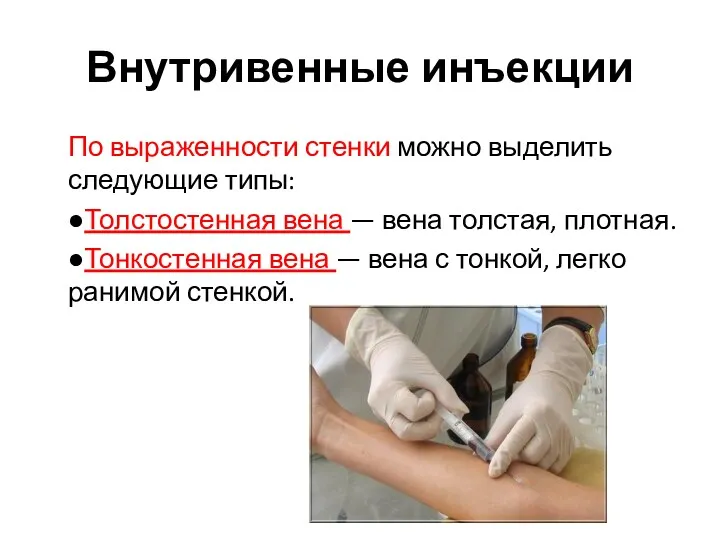
- 23. Внутривенные инъекции По выраженности стенки можно выделить следующие типы: ●Толстостенная вена — вена толстая, плотная. ●Тонкостенная
- 24. Внутривенные инъекции Используя все перечисленные анатомические параметры, определяют следующие клинические варианты: хорошо контурированная фиксированная толстостенная вена
- 25. Внутривенные инъекции Наиболее пригодны для пункции вены первых двух клинических вариантов. Хорошие контуры, толстая стенка позволяют
- 26. Внутривенные инъекции Осложнения при внутривенных инъекциях 1. Ломкость Визуально и пальпаторно ломкие вены ничем не отличаются
- 27. Внутривенные инъекции 2. Нарушения техники фиксации иглы в вене – дополнительна травма Слабо фиксированная игла наносит
- 28. Внутривенные инъекции 3. Поступление инфузионного раствора в подкожную клетчатку Наиболее часто после пункции вены в локтевом
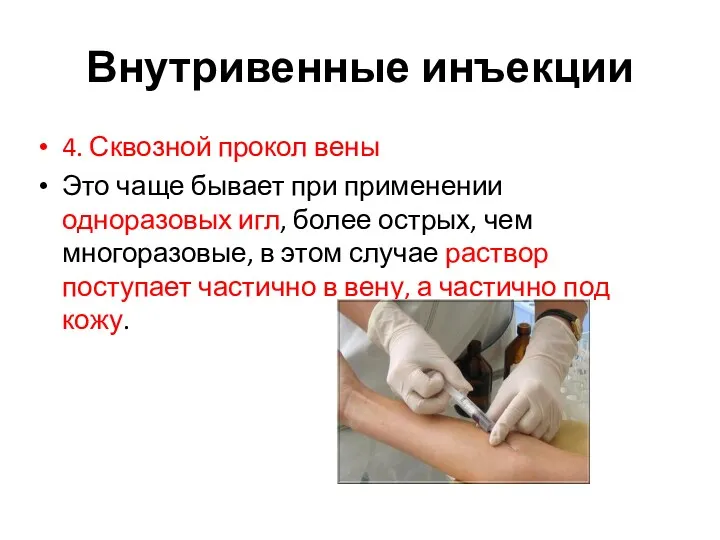
- 29. Внутривенные инъекции 4. Сквозной прокол вены Это чаще бывает при применении одноразовых игл, более острых, чем
- 30. Внутривенные инъекции В случае нарушения центрального и периферического кровообращения вены спадаются. Пункция подобной вены крайне сложна.
- 31. Внутривенные инъекции Выполнение внутривенной инъекции перчатки обрабатывают спиртом. ●Лекарственное средство набирается в шприц, проверяется отсутствие воздуха
- 32. Внутривенные инъекции ●Пациента просят сжимать и разжимать кулак (для лучшего нагнетания крови в вену). ●Кожу в
- 33. Внутривенные инъекции ●Для подтверждения попадания иглы в вену, рекомендуется потянуть поршень шприца на себя — в
- 35. Скачать презентацию






















 Острый рассеянный энцефаломиелит
Острый рассеянный энцефаломиелит Заболевания щитовидной железы
Заболевания щитовидной железы Этические аспекты генетики и эпидемиологии
Этические аспекты генетики и эпидемиологии Просветление. Рентгенопульмонология
Просветление. Рентгенопульмонология Вскармливание детей грудного возраста. Раздел 1.Лекция 6
Вскармливание детей грудного возраста. Раздел 1.Лекция 6 Затяжной субфебрилитет в амбулаторно-поликлинической практике
Затяжной субфебрилитет в амбулаторно-поликлинической практике Оказание ПМП при остановке сердца, искусственная вентиляция лёгких. Понятие первой помощи. Тема 4.1.1
Оказание ПМП при остановке сердца, искусственная вентиляция лёгких. Понятие первой помощи. Тема 4.1.1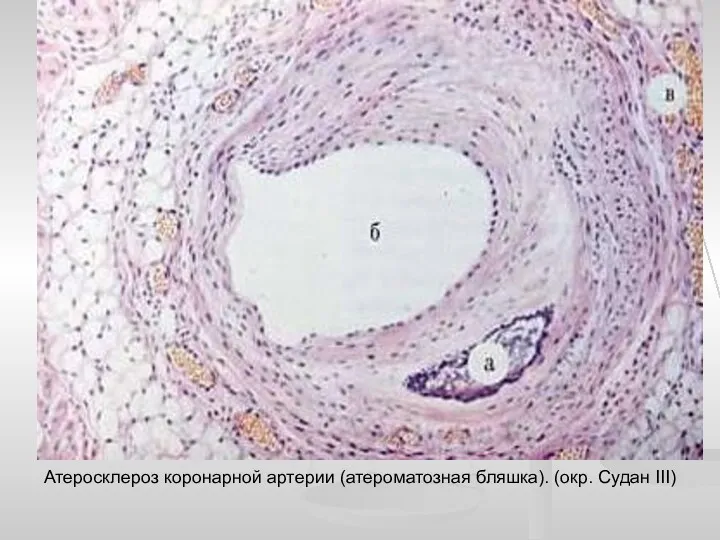 Атеросклероз коронарной артерии
Атеросклероз коронарной артерии Физиология беременности. Перинатальная охрана плода. Методы обследования в акушерстве
Физиология беременности. Перинатальная охрана плода. Методы обследования в акушерстве Наркологическая ситуация среди несовершеннолетних в Кировской области по итогам 2018 года
Наркологическая ситуация среди несовершеннолетних в Кировской области по итогам 2018 года Современный алгоритм диспансерного регламента для детей с врожденной патологией челюстно-лицевой области
Современный алгоритм диспансерного регламента для детей с врожденной патологией челюстно-лицевой области Воспалительные заболевания позвоночника
Воспалительные заболевания позвоночника Ревматические болезни (системные заболевания соединительной ткани)
Ревматические болезни (системные заболевания соединительной ткани) Организация амбулаторно-поликлинической помощи детям. Функциональные обязанности и показатели работы ВОП с детским населением
Организация амбулаторно-поликлинической помощи детям. Функциональные обязанности и показатели работы ВОП с детским населением Дефицит массы тела как фактор риска заболеваний
Дефицит массы тела как фактор риска заболеваний Общие вопросы наркологии
Общие вопросы наркологии Нейроциркуляторная дистония
Нейроциркуляторная дистония Заболевания век, слезных органов и орбиты. Конъюнктивит, трахома
Заболевания век, слезных органов и орбиты. Конъюнктивит, трахома Ұшқыш ингалянттарға тәуелділік
Ұшқыш ингалянттарға тәуелділік Корь
Корь Ортогнатическая хирургия при аномалиях величины и расположения челюстей
Ортогнатическая хирургия при аномалиях величины и расположения челюстей Продукт добровольного медицинского страхования Клещевой энцефалит
Продукт добровольного медицинского страхования Клещевой энцефалит Зубочелюстно-лицевая система – единый анатомо-функциональный комплекс. Особенности строения. Биодинамика движения нижней челюсти
Зубочелюстно-лицевая система – единый анатомо-функциональный комплекс. Особенности строения. Биодинамика движения нижней челюсти Разработка программы тренировок и питания для мужчины 42 года с целью коррекции фигуры
Разработка программы тренировок и питания для мужчины 42 года с целью коррекции фигуры Рак шкіри. Меланобластома
Рак шкіри. Меланобластома Қыздардағы гонорея. Потогенезінің, клиникасының, емінің ерекшеліктері. Троихомониаз. Микоплазмоз
Қыздардағы гонорея. Потогенезінің, клиникасының, емінің ерекшеліктері. Троихомониаз. Микоплазмоз Наследственные болезни накопления: Мукополисахаридозы. Муковисцидоз. Причина, патогенез, клиника, диагностика, лечение,прогноз
Наследственные болезни накопления: Мукополисахаридозы. Муковисцидоз. Причина, патогенез, клиника, диагностика, лечение,прогноз Халықтың радиациялық қауіпсіздігін қамтамасыз ету мен қоршаған ортаны радиоактивті заттардан қорғаудағы халықаралық
Халықтың радиациялық қауіпсіздігін қамтамасыз ету мен қоршаған ортаны радиоактивті заттардан қорғаудағы халықаралық