Содержание
- 2. Судорожные припадки – следствие чрезмерной/асинхронной активности нейронов коры головного мозга (неспецифическая реакция ГМ на нарушения различной
- 3. Классификация судорожных состояний (по генезу): Первая группа – судорожные приступы как проявление эпилепсии; Вторая группа –
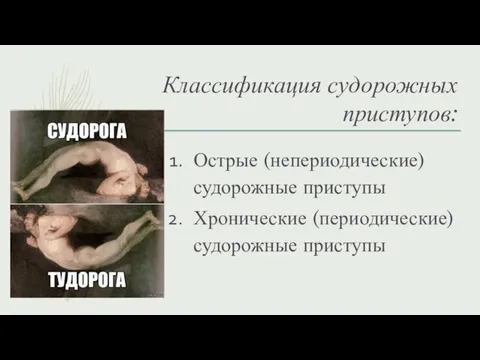
- 4. Классификация судорожных приступов: Острые (непериодические) судорожные приступы Хронические (периодические) судорожные приступы
- 5. Острые судорожные приступы результат эндогенно или экзогенно ситуационно обусловленных патологических разрядов нейронов ГМ.
- 6. Причины ОСП: Воспалительные процессы ЦНС – менингит, энцефалит, абсцессы ГМ. Инфекционные заболевания сопровождающиеся лихорадкой. Травмы ЦНС
- 7. Метаболические нарушения: Гипогликемия; Гипер- и гипоосмолярность; Гипер- и гипонатриемия; Гипокальциемия, гипомагниемия; Уремия; Билирубиновая энцефалопатия; Эклампсия.
- 8. Метаболические нарушения Клинические признаки нестабильности углеводного обмена: Гипогликемия проявляется тахикардией, потливостью, глазодвигательными нарушениями и нарушением зрачковых
- 9. Фебрильные судороги Представляют собой припадки (не обязательно судорожные), возникающие при лихорадке внемозгового происхождения у детей в
- 10. Фебрильные судороги Простые фебрильные судороги: Редкие, единичные случаи (не более 1 раз/сут); Короткая продолжительность эпизода, как
- 11. Лечение Делится на длительное и интермиттирующее. Длительная терапия применяется при наличии факторов высокого риска развития эпилепсии:
- 12. Лечение Интермиттирующая терапия подразумевает использование антипиретиков и антиконвульсантов только на период болезни. Назначаются они при первых
- 13. Хронические судорожные припадки Эпилептические припадки очень разнообразны, от кратковременных замираний без падения, до тяжелых судорожных приступов
- 14. Этиология К возможным причинам эпилепсии относят: Наследственные нарушения метаболизма, дегенеративные заболевания; Внутримозговые процессы (сосудистые или другие
- 15. Классификация По этиологии выделяют следующие виды эпилепсии: Идиопатические – эпилепсии, у которых нет известного этиологического фактора,
- 16. Виды эпилептических припадков А. Парциальные (фокальные, локальные) припадки: Простые парциальные припадки; Сложные парциальные припадки; Парциальные припадки
- 17. Парциальные припадки Простые: протекают без нарушения сознания. Бывают моторные, соматосенсорные, с вегето-висцеральными проявлениями, с нарушением психических
- 18. Генерализованные припадки Абсансы: припадки в виде замирания продолжительностью от 10 до 30 секунд с неодиданными кратковременными
- 19. Эпилептический статус (ЭС) характеризуется продолжительностью судорожного припадка более 30 минут, либо серией судорожных приступов со стойким
- 20. Этиология ЭС Ухудшение течения эпилепсии, вызванное неадекватной терапией: снижением дозы, заменой или отменой противоэпилептического препарата. Симптоматический
- 21. Классификация ЭС По этиологии: ЭС вследствие активно текущего острого процесса ЭС как результат хронического заболевания или
- 22. Классификация ЭС По ответу на проводимую терапию: Курабельный – прекращение статуса после стартового введения бензодиазепина и/или
- 23. Фазы ЭС 1 фаза (Overt GCSE) – характеризуется выраженными двигательными проявлениями (первые 30 минут); 2 фаза
- 24. Осложнения ЭС Кома; Гипоксия: системная, церебральная; Гемодинамические нарушения: тахи- и брадикардия, гипер- и гипотензия, СН, шок,
- 25. Обследование и диагностика Анамнез: Выяснить характер и длительность припадков; Наличие предшествующих припадков, семейный анамнез; Применение противосудорожных
- 26. Обследование и диагностика Физикальное обследование: ЧСС и АД, температура тела (постоянный мониторинг); Частота, ритм и глубина
- 27. Обследование и диагностика Лабораторные исследования: ОАК и ОАМ; Уровень глюкозы крови (качественный и количественный); Электролиты крови
- 28. Неотложная терапия Длительность любого припадка более 5 минут, требует его лечения по принципам ведения ЭС. Все
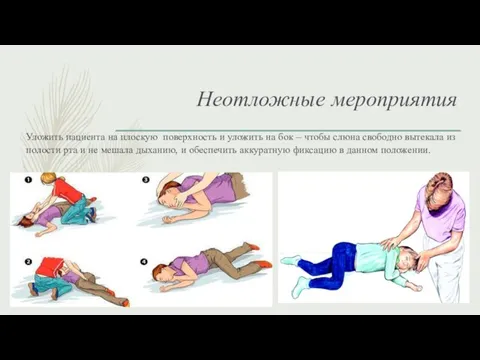
- 29. Неотложные мероприятия Уложить пациента на плоскую поверхность и уложить на бок – чтобы слюна свободно вытекала
- 30. Неотложные мероприятия Обеспечить проходимость ВДП, газообмен ( подача кислорода через лицевую маску, носовые канюли или интубационную
- 31. Неотложные мероприятия Пути введения ЛС: В/венный – оптимальный путь введения ЛС; Нет венозного доступа: 1. Внутрикостный
- 32. Медикаментозная терапия Диазепам (реланиум, сибазон): 0,1 – 0,2 мг/кг (max – 10 мг) в/в в течении
- 33. Медикаментозная терапия Лоразепам (ативан): Бензодиазепин с более коротким периодом полураспада, чем у диазепама, обладает более продолжительным
- 34. Медикаментозная терапия Фенобарбитал: Новорожденные – 20 мг/кг, старшие дети – 10 мг/кг в/венно в течении 10-15
- 35. Медикаментозная терапия Дифенин (фенитоин): Назначают в сочетании с бензодиазепинами. Начинает действовать через 10-30 минут; Терапевтический уровень
- 36. Неотложная терапия При неэффективности терапевтических мер ставится вопрос о переходе ко 2 уровню терапии – индукции
- 37. Каждые 12 часов терапии делают попытку перехода на предшествующий уровень лечения: отказ от миорелаксантов и барбитуровой
- 38. Неотложная терапия У новорожденных и грудных детей сразу после обеспечения венозного доступа рекомендуется введение в одном
- 40. Скачать презентацию



































 Медицинская консультация 2010. 2 часть
Медицинская консультация 2010. 2 часть Аллергия
Аллергия Магнитно-резонансная томография и спектроскопия ЯМР. Биомедицинские приложения
Магнитно-резонансная томография и спектроскопия ЯМР. Биомедицинские приложения Бронхиальная астма
Бронхиальная астма Симптоматическая артериальная гипертензия. Почечные гипертензии
Симптоматическая артериальная гипертензия. Почечные гипертензии Ранний детский аутизм (РДА, синдром Каннера)
Ранний детский аутизм (РДА, синдром Каннера) Черепно–мозговая травма. Классификация. Система желудочков мозга
Черепно–мозговая травма. Классификация. Система желудочков мозга Жедел респираторлы дистресс синдромы
Жедел респираторлы дистресс синдромы Операции на тонкой кишке
Операции на тонкой кишке ЖИТС вакцинопрофилактикасы. Балалардағы АИВ және ЖИТС
ЖИТС вакцинопрофилактикасы. Балалардағы АИВ және ЖИТС Воспаление. Общие вопросы
Воспаление. Общие вопросы Побочные эффекты лекарственных средств
Побочные эффекты лекарственных средств Острый коронарный синдром
Острый коронарный синдром Витамины и минералы
Витамины и минералы Питание больного ребенка. Диетотерапия
Питание больного ребенка. Диетотерапия Санаторий-профилакторий Романтика в Кемеровской области
Санаторий-профилакторий Романтика в Кемеровской области Синкопальные состояния
Синкопальные состояния Дифференциальный диагноз состояний, сопровождающихся астмоидным дыханием, лечение и поодерживающий уход
Дифференциальный диагноз состояний, сопровождающихся астмоидным дыханием, лечение и поодерживающий уход Esophagus stomach
Esophagus stomach Личная гигиена пациента
Личная гигиена пациента Медикаментозные средства, используемые при реанимационных мероприятиях. Постреанимационная болезнь
Медикаментозные средства, используемые при реанимационных мероприятиях. Постреанимационная болезнь Новое заболевание, вызванное Уханьским коронавирусом (2019-nCoV)
Новое заболевание, вызванное Уханьским коронавирусом (2019-nCoV) Портфели влияют на нашу осанку
Портфели влияют на нашу осанку Мониторинг стоматологической заболеваемости у детей дошкольного возраста и пути профилактики
Мониторинг стоматологической заболеваемости у детей дошкольного возраста и пути профилактики Ұрықтану. Жүктілер физиологиясы. Жүктілік диагностикасы. Акушериядағы зерттеу әдістері
Ұрықтану. Жүктілер физиологиясы. Жүктілік диагностикасы. Акушериядағы зерттеу әдістері Радиобелсенді қалдықтар және олардың жіктелуі. Радиобелсенді қалдықтарды жинау, уақытша сақтау, тасымалдау мен залалсыздандыру
Радиобелсенді қалдықтар және олардың жіктелуі. Радиобелсенді қалдықтарды жинау, уақытша сақтау, тасымалдау мен залалсыздандыру Инфекционная безопасность в учреждениях здравоохранения
Инфекционная безопасность в учреждениях здравоохранения Тыныс алу жүйесі ауруларының таралу ерекшеліктері мен құрамы
Тыныс алу жүйесі ауруларының таралу ерекшеліктері мен құрамы