Содержание
- 2. Воздействие внешних факторов на организм человека, которое вызывает в тканях и органах анатомические и функциональные нарушения.
- 3. Классификация травм
- 4. 1. Травмы производственные (промышленные, сельскохозяйственные);
- 5. 2. Непроизводственные (транспортные, бытовые, уличные, спортивные, в результате природных катастроф);
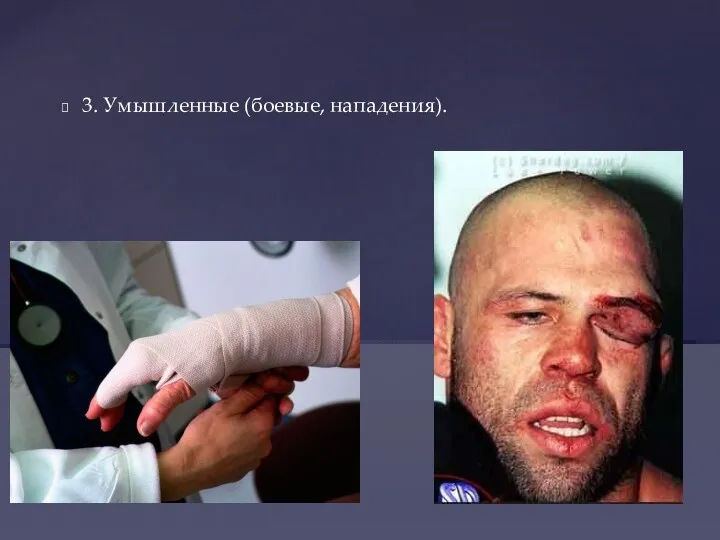
- 6. 3. Умышленные (боевые, нападения).
- 7. 1. Закрытые – без нарушения целостности кожных покровов и слизистых оболочек (тупая травма живота, головы, грудной
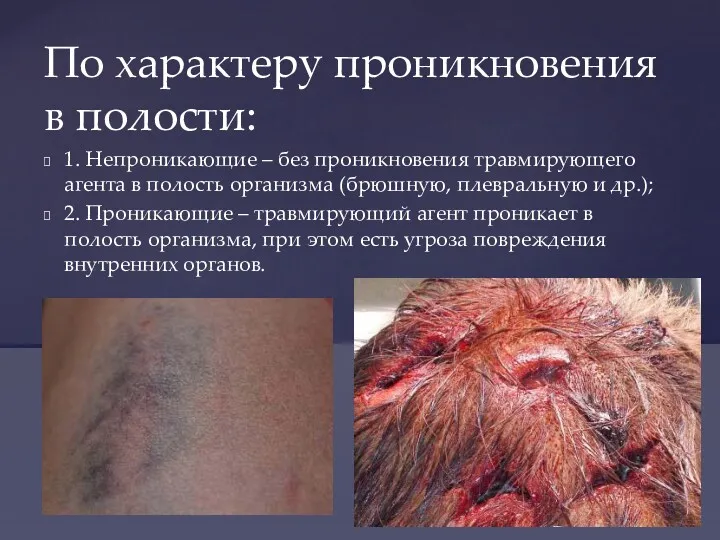
- 8. 1. Непроникающие – без проникновения травмирующего агента в полость организма (брюшную, плевральную и др.); 2. Проникающие
- 9. 1. Повреждения мягких тканей; 2. Повреждения костей и суставов; 3. Повреждения внутренних органов. Анатомическая классификация
- 10. 1. Простые; 2. Сочетанные; 3. Комбинированные. По сложности:
- 11. Сотрясения Ушибы Растяжения Разрывы Сдавления мягких тканей. Повреждения мягких тканей
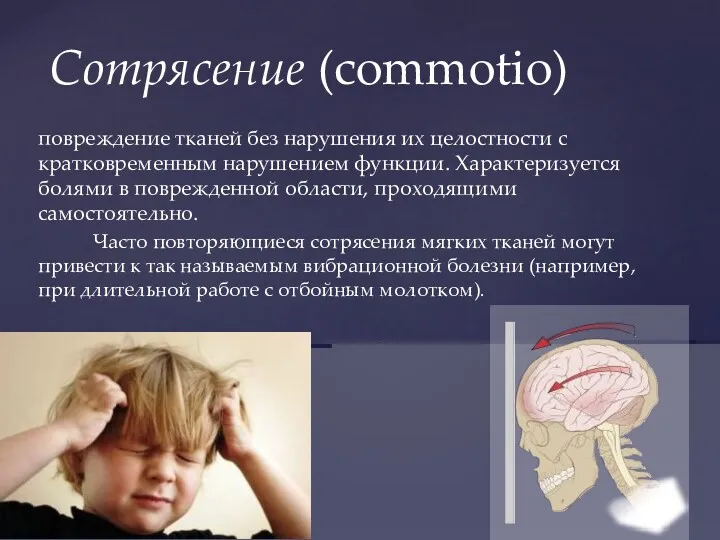
- 12. повреждение тканей без нарушения их целостности с кратковременным нарушением функции. Характеризуется болями в поврежденной области, проходящими
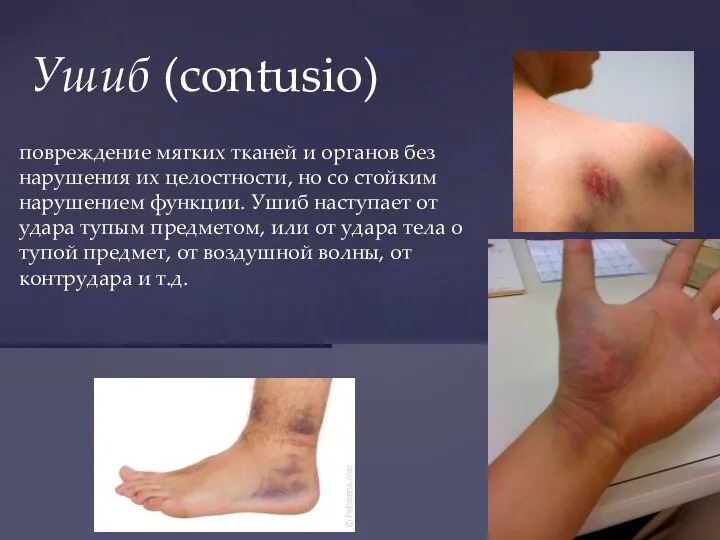
- 13. повреждение мягких тканей и органов без нарушения их целостности, но со стойким нарушением функции. Ушиб наступает
- 14. Клиника ушиба зависит от локализации поражения; от силы удара; от вида, массы и скорости воздействия повреждающего
- 15. В первые часы нужен покой, местная гипотермия (лед, снег, холодный компресс), давящая повязка. На 2–3 день
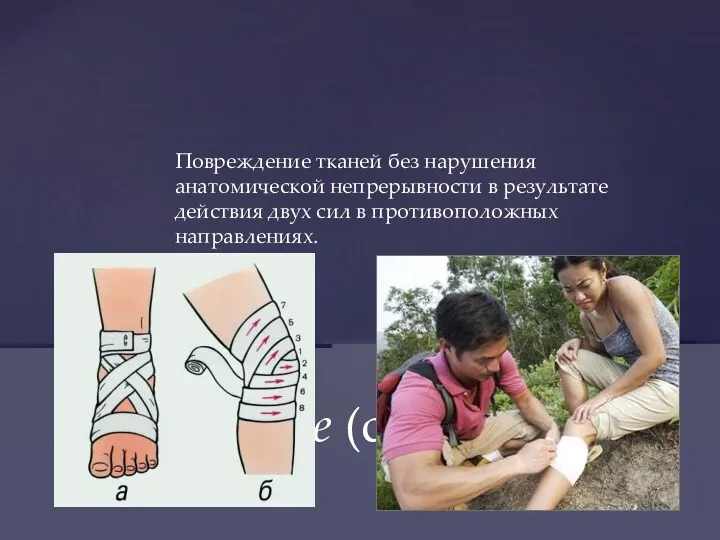
- 16. Повреждение тканей без нарушения анатомической непрерывности в результате действия двух сил в противоположных направлениях. Растяжение (distorsio)
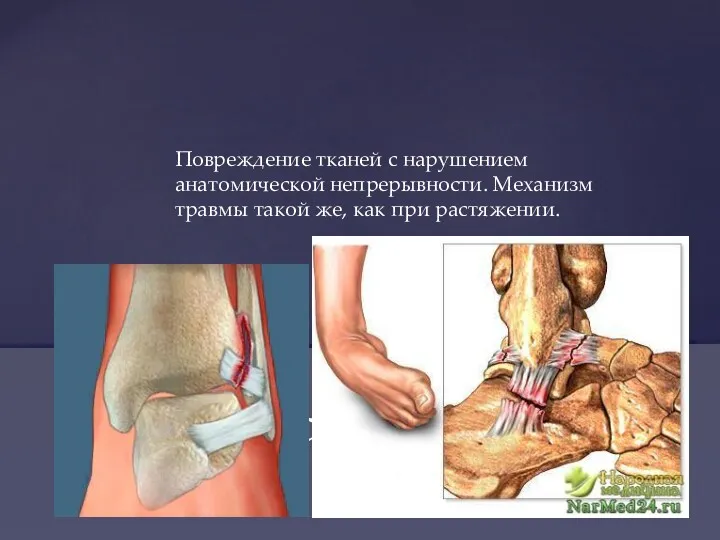
- 17. Повреждение тканей с нарушением анатомической непрерывности. Механизм травмы такой же, как при растяжении. Разрыв (ruptura)
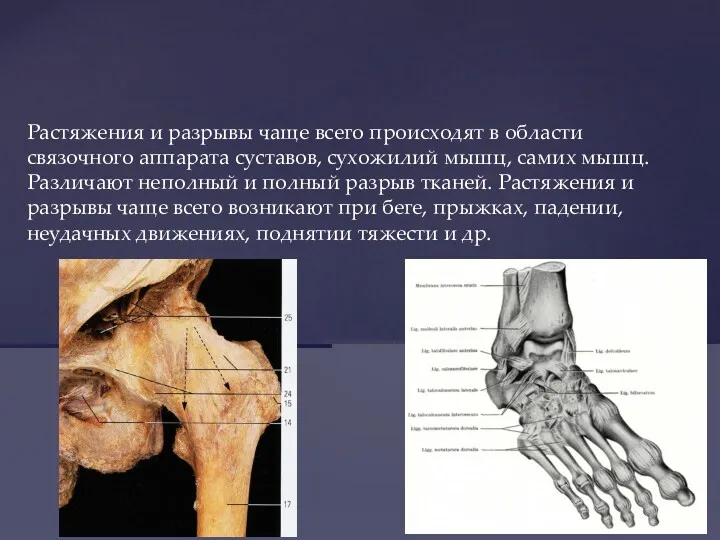
- 18. Растяжения и разрывы чаще всего происходят в области связочного аппарата суставов, сухожилий мышц, самих мышц. Различают
- 19. При растяжении и частичном разрыве – покой, давящая повязка, иммобилизация, в последующем назначают физиолечение, массаж. При
- 20. Это длительное воздействие травмирующего агента на ткани. Небольшие сдавления протекают без клинических проявлений. Если сдавленный орган
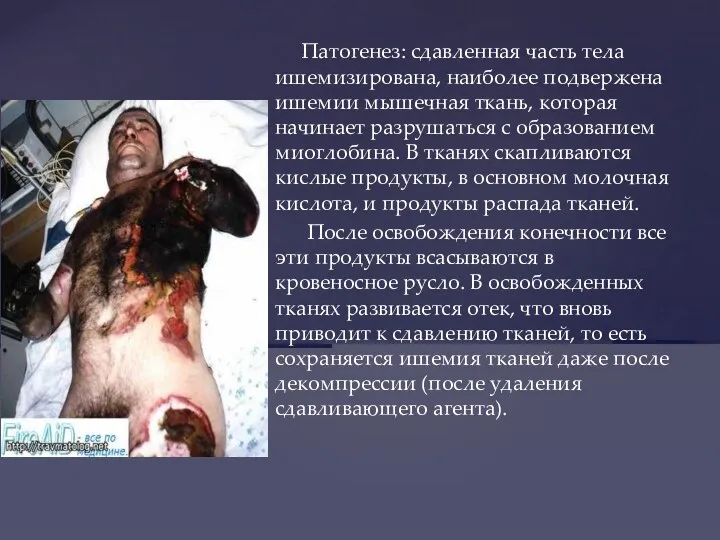
- 21. (синонимы: травматический токсикоз, краш-синдром). Механизм таких сдавлений: 1) при длительном вынужденном положении (сидя на корточках, чаще
- 22. Патогенез: сдавленная часть тела ишемизирована, наиболее подвержена ишемии мышечная ткань, которая начинает разрушаться с образованием миоглобина.
- 23. 1) Ранняя стадия (или период мнимого благополучия). В первые часы после декомпрессии общее состояние больного удовлетворительное.
- 24. 2) Стадия травматического шока – развивается через 36 часов после декомпрессии. У больного развиваются беспокойство, страх,
- 25. 3) Стадия травматического токсикоза – развивается через 1 – 2 суток после декомпрессии. В крови накапливаются
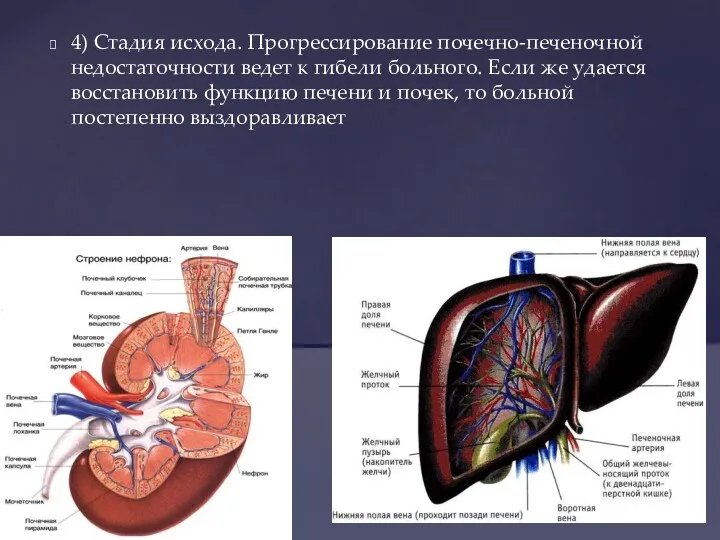
- 26. 4) Стадия исхода. Прогрессирование почечно-печеночной недостаточности ведет к гибели больного. Если же удается восстановить функцию печени
- 27. 1-ая помощь: 1) Декомпрессия; 2) Противошоковые мероприятия (анальгетики); 3) Иммобилизация конечности; 4) Обработка ран, наложение асептических
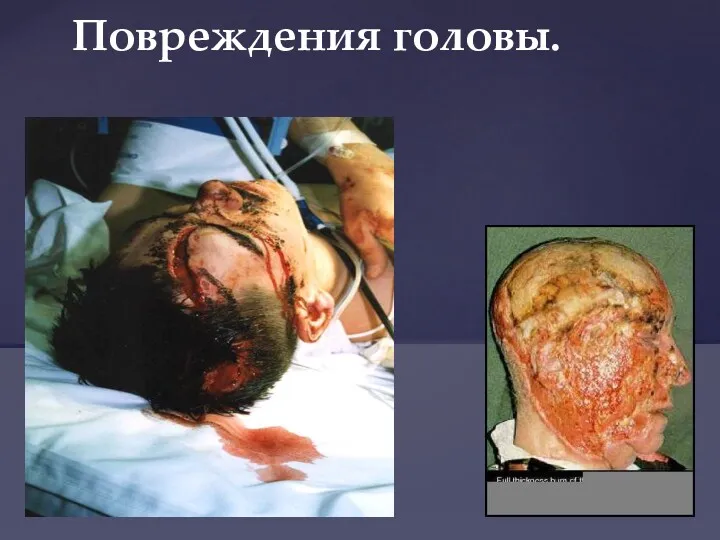
- 28. Повреждения головы.
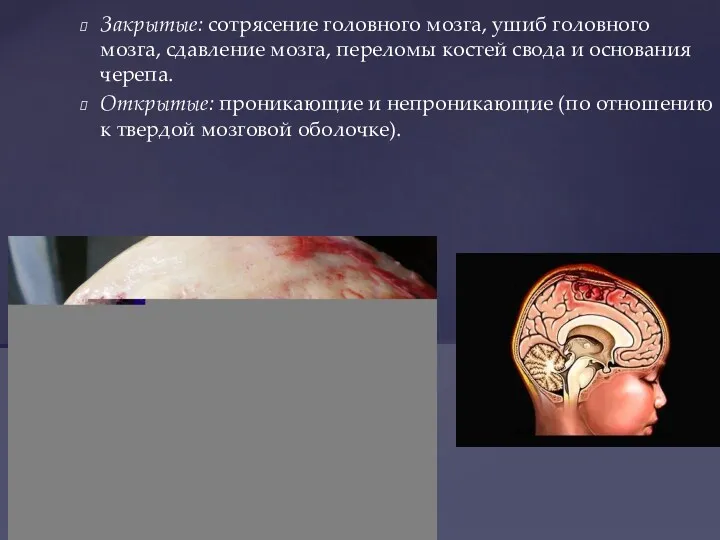
- 29. Закрытые: сотрясение головного мозга, ушиб головного мозга, сдавление мозга, переломы костей свода и основания черепа. Открытые:
- 30. Травма головного мозга, сопровождающаяся непродолжительным нарушением его функции. Характерный признак сотрясения мозга — потеря сознания (или
- 31. Постельный режим в течение 2 – 3 недель, дегидратационная терапия (40% раствор глюкозы, гипертонический раствор, 40%
- 32. Травма головного мозга с повреждением мозгового вещества, характеризующаяся более тяжелым нарушением функции мозга. Клиника ушиба мозга
- 33. Строгий постельный режим не менее 3 недель, сердечные, седативные препараты, анальгетики, дегидратационная терапия. Лечение
- 34. Сдавление головного мозга – вызывается внутричерепной гематомой или костными осколками при переломе черепа. Достаточно скопления около
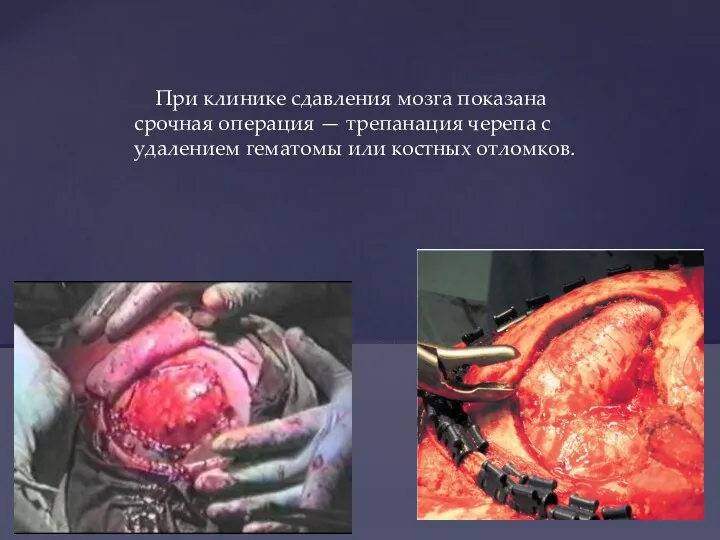
- 35. При клинике сдавления мозга показана срочная операция — трепанация черепа с удалением гематомы или костных отломков.
- 36. Повреждения груди
- 37. Различают закрытые и открытые повреждения грудной клетки. Закрытые: переломы рёбер, ушиб грудной клетки, ушиб органов грудной
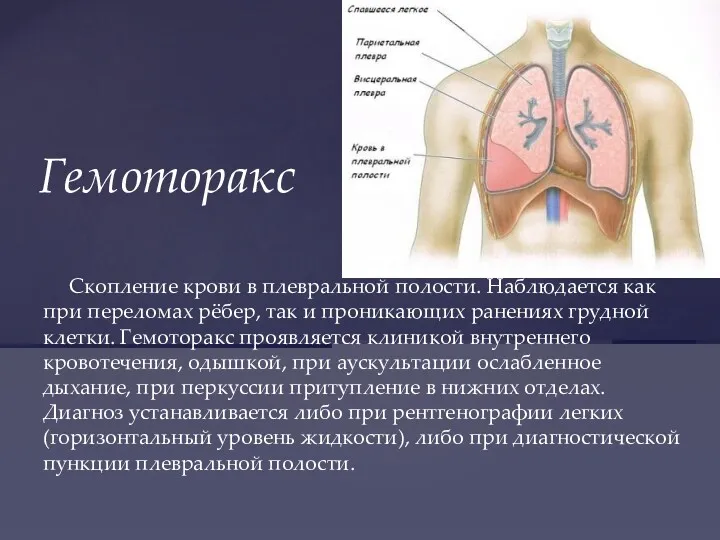
- 38. Скопление крови в плевральной полости. Наблюдается как при переломах рёбер, так и проникающих ранениях грудной клетки.
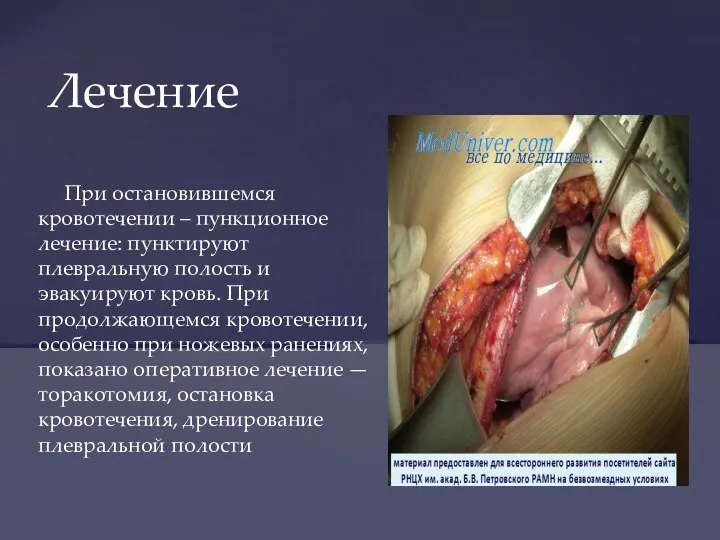
- 39. При остановившемся кровотечении – пункционное лечение: пунктируют плевральную полость и эвакуируют кровь. При продолжающемся кровотечении, особенно
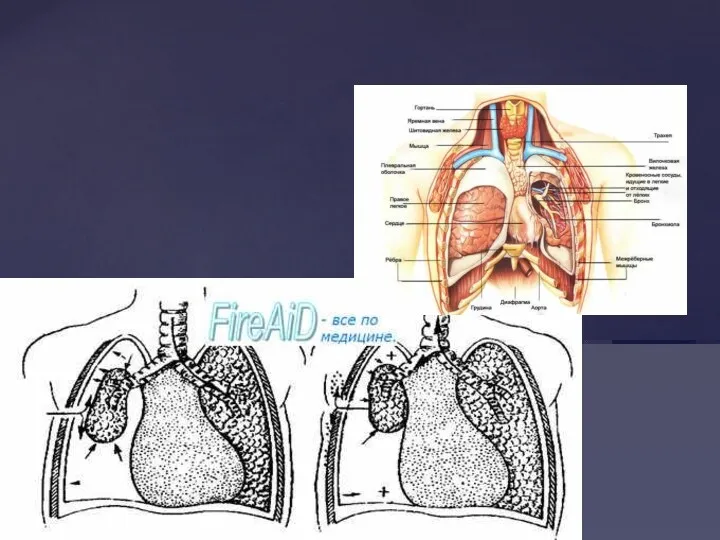
- 40. Скопление воздуха в плевральной полости. Может быть результатом либо проникающего ранения, либо перелома ребер с повреждением
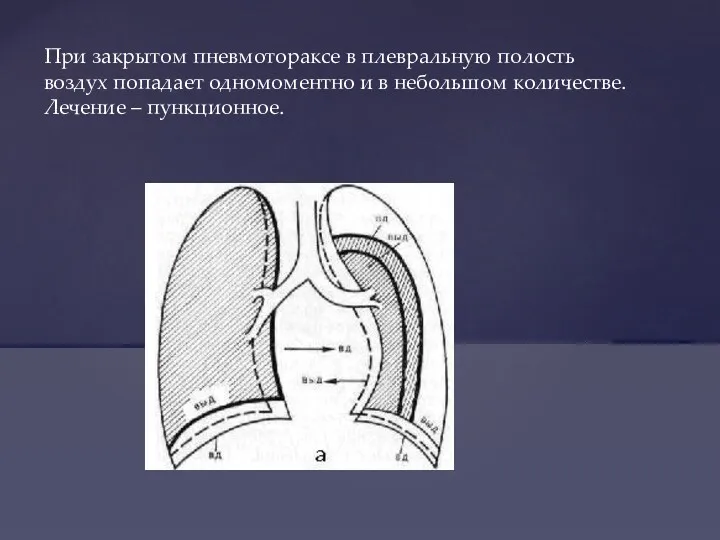
- 41. При закрытом пневмотораксе в плевральную полость воздух попадает одномоментно и в небольшом количестве. Лечение – пункционное.
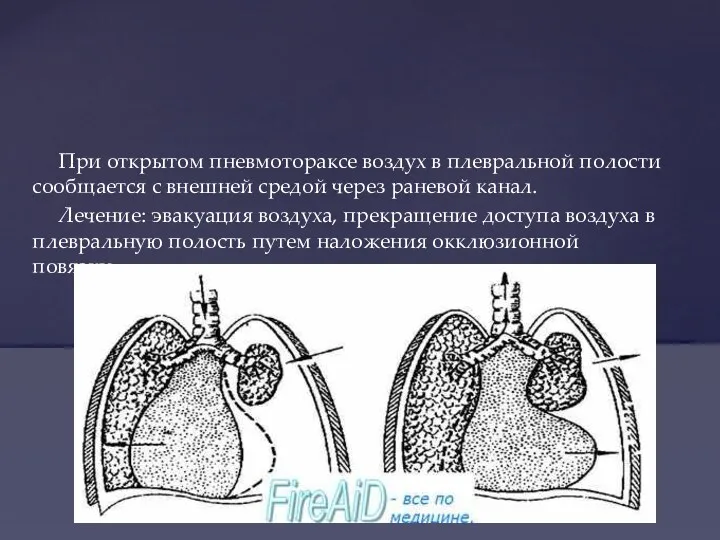
- 42. При открытом пневмотораксе воздух в плевральной полости сообщается с внешней средой через раневой канал. Лечение: эвакуация
- 43. Наиболее опасен клапанный (напряженный) пневмоторакс, когда при каждом вдохе воздух попадает в плевральную полость, а при
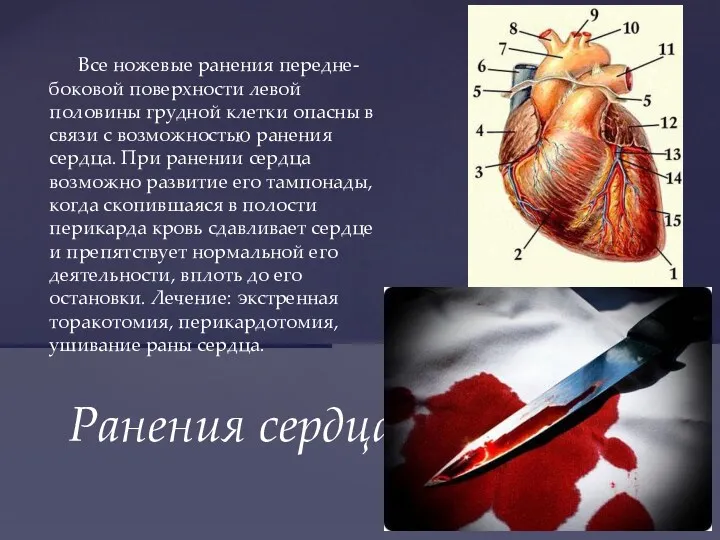
- 44. Все ножевые ранения передне-боковой поверхности левой половины грудной клетки опасны в связи с возможностью ранения сердца.
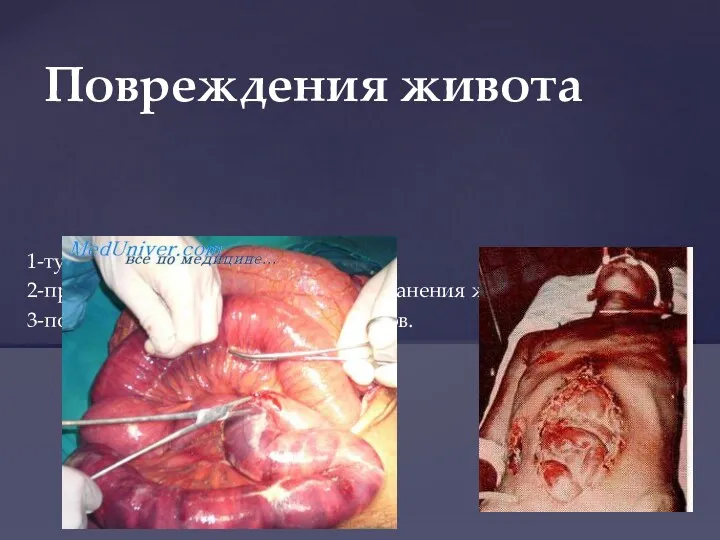
- 45. 1-тупые травмы живота 2-проникающие и непроникающие ранения живота 3-повреждения забрюшинных органов. Повреждения живота
- 46. Могут сопровождаться ушибом передней брюшной стенки, а также повреждением внутренних органов. Если происходит повреждение паренхиматозных органов
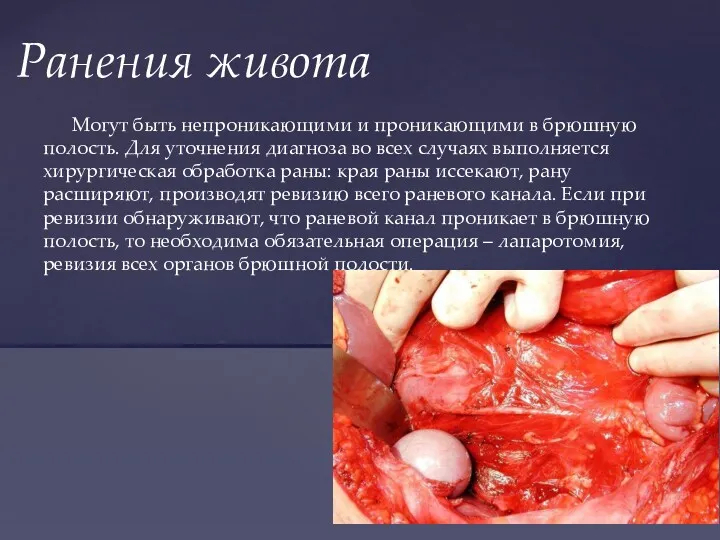
- 47. Могут быть непроникающими и проникающими в брюшную полость. Для уточнения диагноза во всех случаях выполняется хирургическая
- 49. Скачать презентацию

























 Сестринская помощь при скарлатине и коклюше
Сестринская помощь при скарлатине и коклюше Нарушение психического развития. Патопсихология, неврозы, психопатия, эпилепсия, шизофрения, аутизм
Нарушение психического развития. Патопсихология, неврозы, психопатия, эпилепсия, шизофрения, аутизм Правила личной гигиены девочки
Правила личной гигиены девочки Балалалық жастағы эндокриндік бұзылыстардың ерекшеліктері
Балалалық жастағы эндокриндік бұзылыстардың ерекшеліктері Суставной синдром при ревматоидном артрите
Суставной синдром при ревматоидном артрите Бронхиальная астма у детей
Бронхиальная астма у детей Острые лейкозы. Лечение
Острые лейкозы. Лечение Биоритмология (2)
Биоритмология (2) Особливості використання tram-клаптя на ніжці під час реконструкції грудної залози
Особливості використання tram-клаптя на ніжці під час реконструкції грудної залози Застосування методу Альфа-гравіті у дівчат хворих на анорексію
Застосування методу Альфа-гравіті у дівчат хворих на анорексію Лечение и профилактика воспалительных заболеваний пародонта
Лечение и профилактика воспалительных заболеваний пародонта Трихомониаз. Урогенитальный трихомониаз
Трихомониаз. Урогенитальный трихомониаз Общие принципы строения слизистой оболочки полости рта
Общие принципы строения слизистой оболочки полости рта Sarcoma of soft tissue
Sarcoma of soft tissue Новонароджені 2021. Транзиторні стани. Тест
Новонароджені 2021. Транзиторні стани. Тест Әр түрлі туа біткен бүйрек ақаулары кезінде байқалатын бүйрек функциясындағы бейімдеуші өзгерістер
Әр түрлі туа біткен бүйрек ақаулары кезінде байқалатын бүйрек функциясындағы бейімдеуші өзгерістер Мерездің үшінші кезеңі
Мерездің үшінші кезеңі Эмблемы и символы медицины
Эмблемы и символы медицины Legionella pneumophila. Пневмония, вызванная легионеллой
Legionella pneumophila. Пневмония, вызванная легионеллой Методы обследования органов дыхания у детей
Методы обследования органов дыхания у детей Жүктілілердегі қант диабеті
Жүктілілердегі қант диабеті Қалыпты экг талдау
Қалыпты экг талдау Глиомы
Глиомы Дәрілік заттарды жарнамалаудағы мәселелер. Дәрілік заттарды жарнамалаудың әдістемелік ыңғайлары. ҚР жарнама туралы заңы
Дәрілік заттарды жарнамалаудағы мәселелер. Дәрілік заттарды жарнамалаудың әдістемелік ыңғайлары. ҚР жарнама туралы заңы Иммунодефициты. Определение иммунодефицита
Иммунодефициты. Определение иммунодефицита Буллезный дерматоз. Пузырчатка
Буллезный дерматоз. Пузырчатка Применение статистики для оценки здоровья. Лекция 2. 1.Тема
Применение статистики для оценки здоровья. Лекция 2. 1.Тема Роль формулярной системы в повышении эффективности использования лекарственных средств
Роль формулярной системы в повышении эффективности использования лекарственных средств