Слайд 10

Клинические проявления туберкулеза на поздних стадиях ВИЧ-инфекции (III-IV):
-атипичное течение;
-туберкулез развивается быстро
(дни, недели), симптомы развиваются остро с повышения температуры тела до фебрильных цифр;
-интоксикационный синдром превышает бронхо-легочный;
-фебрильная температура постоянная или интермитирующая;
-значительное снижение массы тела, диарея;
-увеличение лимфоузлов (шейных,подмышечных, паховых, плотные, бугристые);
-характерно развитие анемии;
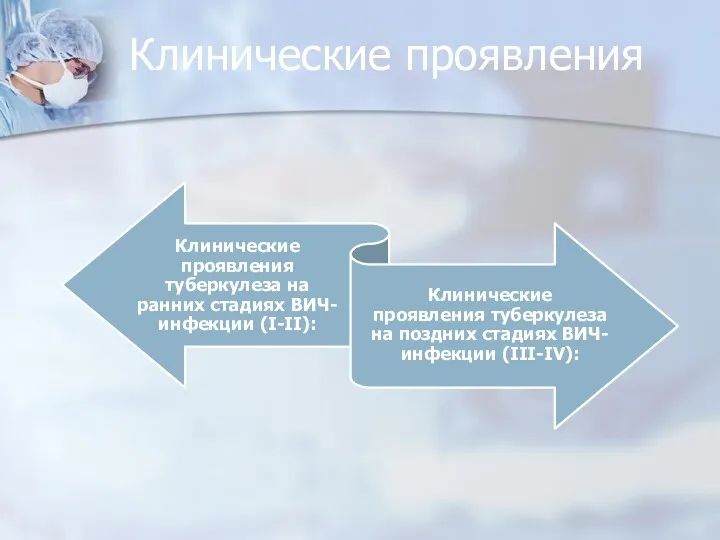
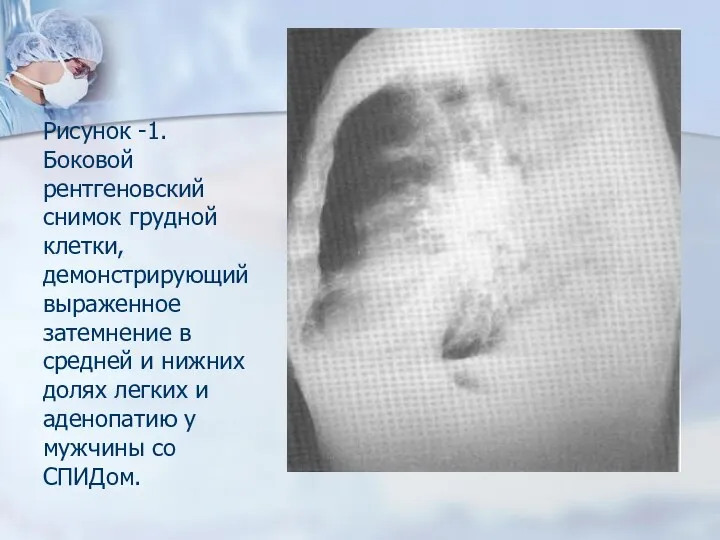
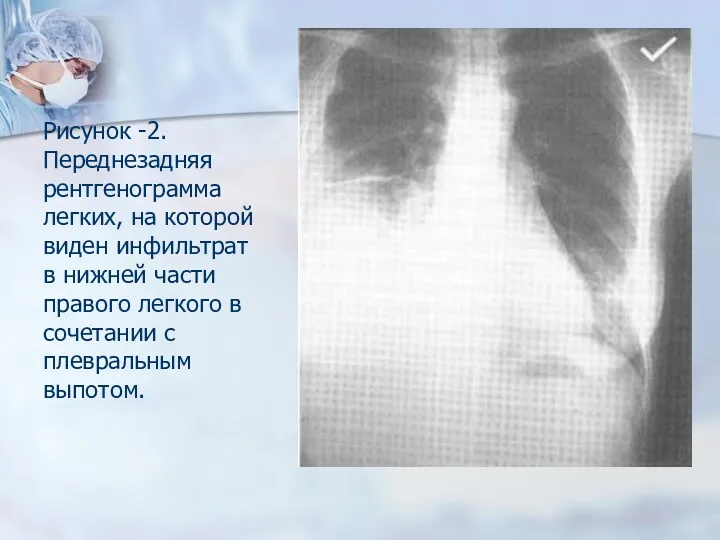
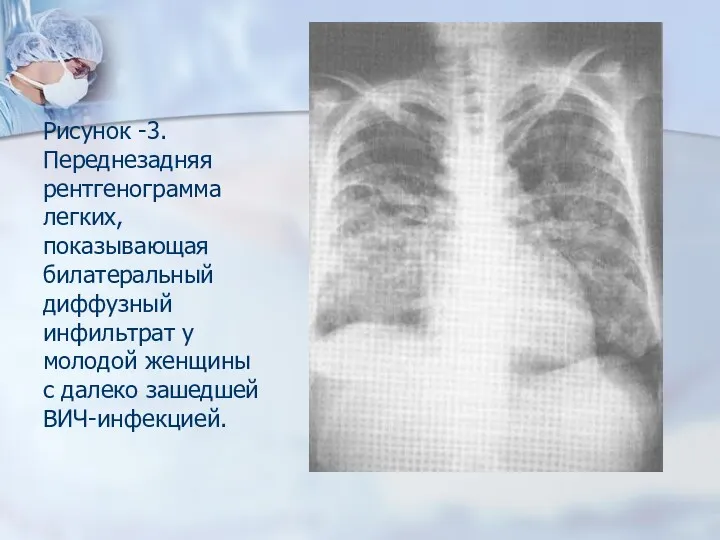
-инфильтраты в нижних долях, каверн нет, фиброз не образуется, развивается атипичная гранулема, типичные морфологические признаки туберкулеза отсутствуют;
- МБТ обнаруживают в поражённых органах, при посеве крови, в мокроте – редко;
-развивается первичный туберкулез: внутригрудных лимфоузлов, перикардит, ЦНС, диссеменированный;
- развивается вторичный туберкулез легких, внелегочная форма – перикардит, поражение кишечника, периферических лимфоузлов, диссеминированный туберкулез, туберкулезные абсцессы шеи, грудных мышц, в забрюшинном пространстве.












 Педиатрия как наука о здоровом и больном ребёнке.Место педиатрии в системе общей медицины. Возрастная периодизация в педиатрии
Педиатрия как наука о здоровом и больном ребёнке.Место педиатрии в системе общей медицины. Возрастная периодизация в педиатрии Методы обработки каналов
Методы обработки каналов Медицинские отходы
Медицинские отходы Реакции организма на повреждения
Реакции организма на повреждения Кастрация и стерилизация домашних животных
Кастрация и стерилизация домашних животных Вместимость палатных секций
Вместимость палатных секций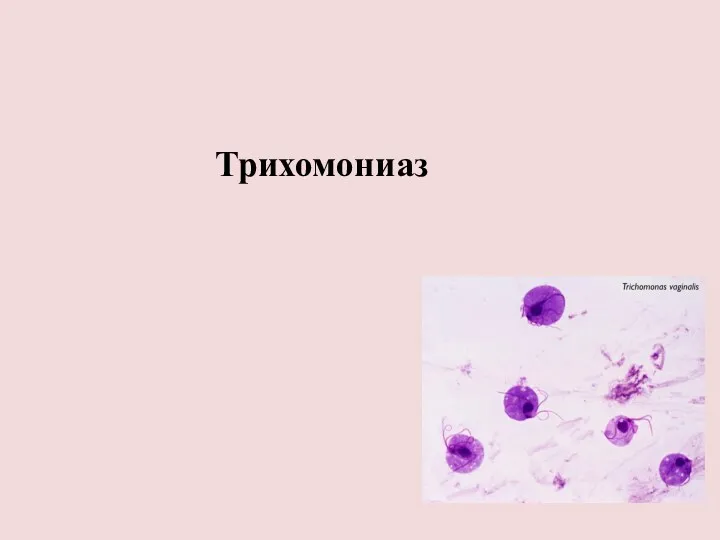 Трихомониаз. Урогенитальный хламидиоз
Трихомониаз. Урогенитальный хламидиоз Организация контроля качества медицинской помощи
Организация контроля качества медицинской помощи Nematodes (round worms)
Nematodes (round worms)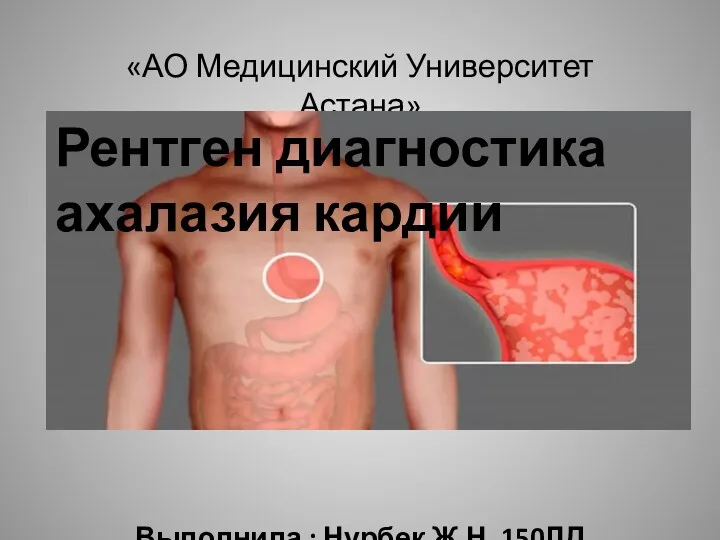 Рентген диагностика ахалазия кардии
Рентген диагностика ахалазия кардии Вагітність як допінг
Вагітність як допінг Основы реаниматологии
Основы реаниматологии Коррекция дисграфии у учащихся с общим недоразвитием речи III уровня в школе для детей с тяжёлыми нарушениями речи
Коррекция дисграфии у учащихся с общим недоразвитием речи III уровня в школе для детей с тяжёлыми нарушениями речи Иммунология на службе здоровья человека. Урок систематизации знаний
Иммунология на службе здоровья человека. Урок систематизации знаний Наркозға арналған заттар
Наркозға арналған заттар Углеводы. Аэробный обмен. Глюконеогенез. Биосинтез глюкозаминогликанов. Механизмы регуляции уровня глюкозы в крови. (Тема 3)
Углеводы. Аэробный обмен. Глюконеогенез. Биосинтез глюкозаминогликанов. Механизмы регуляции уровня глюкозы в крови. (Тема 3) Globalisation
Globalisation Факторы риска в работе медицинской сестры
Факторы риска в работе медицинской сестры Хирургическое лечение эпилепсии и паркинсонизма
Хирургическое лечение эпилепсии и паркинсонизма Психологическая характеристика детей с нарушениями слуха
Психологическая характеристика детей с нарушениями слуха Клінічна фармація в ревматології (І)
Клінічна фармація в ревматології (І) Исследование больных с заболеваниями сердца и сосудов
Исследование больных с заболеваниями сердца и сосудов Основы работы с лабораторными животными
Основы работы с лабораторными животными Хронический панкреатит
Хронический панкреатит Преодоление алалии
Преодоление алалии Ветеринарно-санитарная экспертиза рыб и рыбопродуктов, меры борьбы и профилактика при гельминтозных заболеваниях
Ветеринарно-санитарная экспертиза рыб и рыбопродуктов, меры борьбы и профилактика при гельминтозных заболеваниях Статистические показатели оценки деятельности учреждений здравоохранения
Статистические показатели оценки деятельности учреждений здравоохранения Вплив біологічно активних речовин на працездатність спортсменів. Визначення перекисного гемолізу еритроцитів
Вплив біологічно активних речовин на працездатність спортсменів. Визначення перекисного гемолізу еритроцитів