Содержание
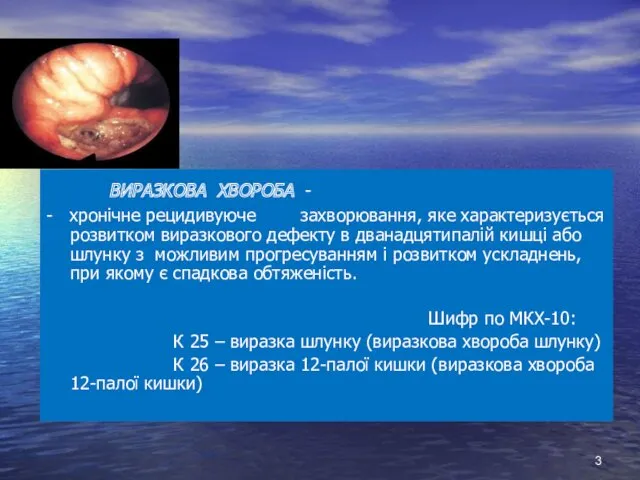
- 3. ВИРАЗКОВА ХВОРОБА - - хронічне рецидивуюче захворювання, яке характеризується розвитком виразкового дефекту в дванадцятипалій кишці або
- 6. Поширеність виразкової хвороби становить 1 випадок на 1000 дітей. До періоду статевого дозрівання захворювання з однаковою
- 7. Этіологія виразкової хвороби Найважливіший фактор розвитку ВХ - спадкова схильність (сімейна обтяженість 60 - 80%, а
- 8. Сприяючі фактори інфікування НР Ранній перехід на штучне вигодовування (при цьому індукується збільшення гастрінпродуцірующіх клітин і
- 9. Фактори зовнішньої середи Здатні змінювати співвідношення в окремих ланках нейрогуморальної регуляції, впливати на активацію кислотно-пептичного фактора,
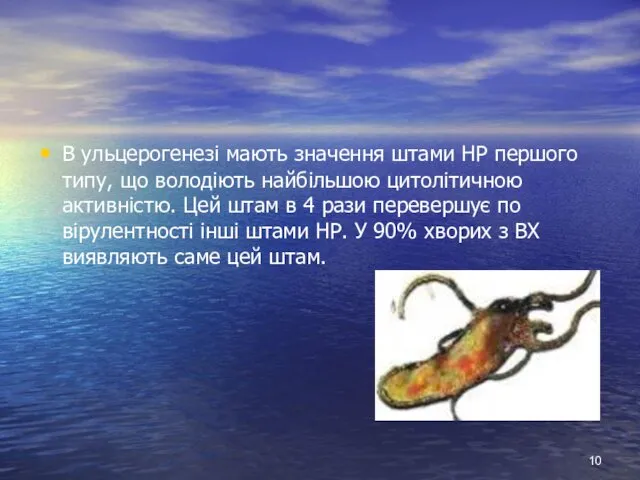
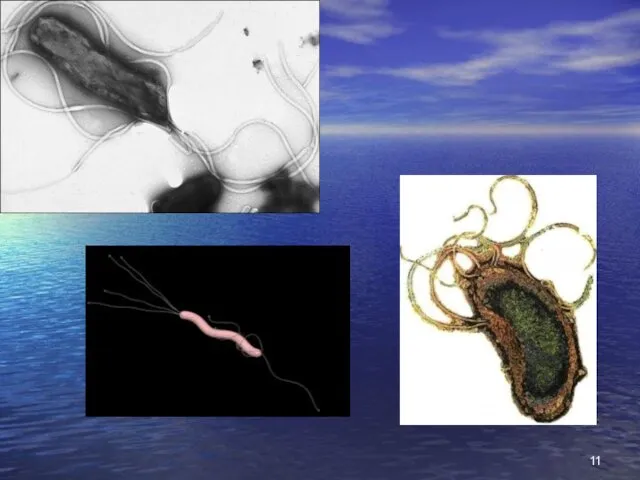
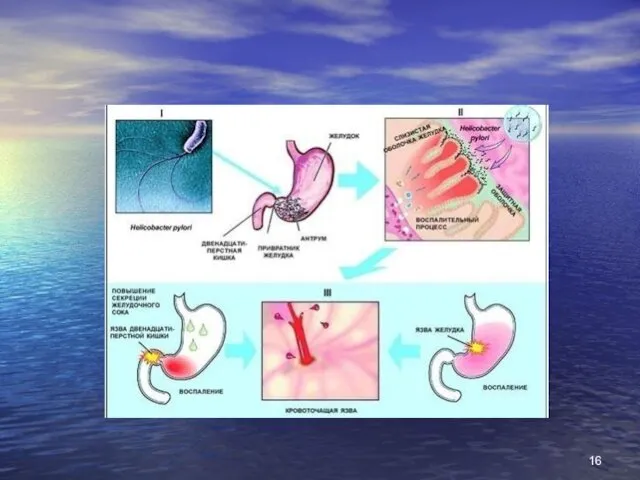
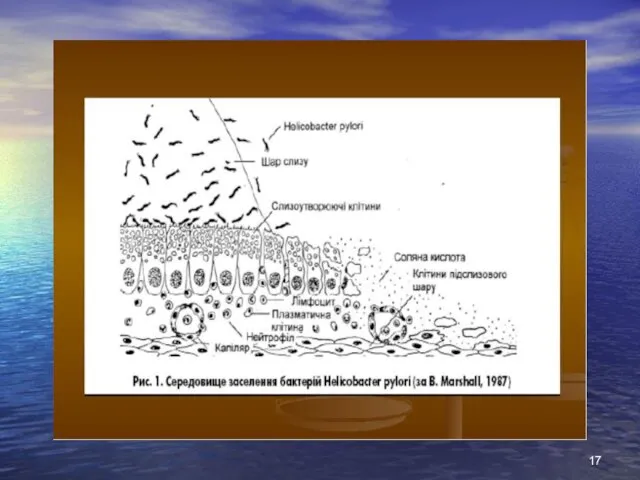
- 10. В ульцерогенезі мають значення штами НР першого типу, що володіють найбільшою цитолітичною активністю. Цей штам в
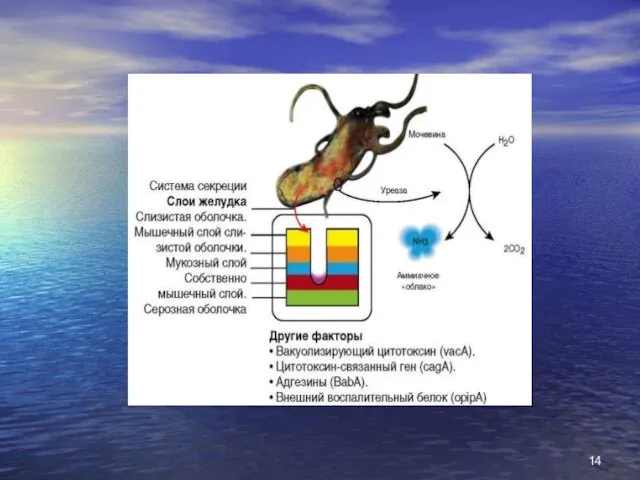
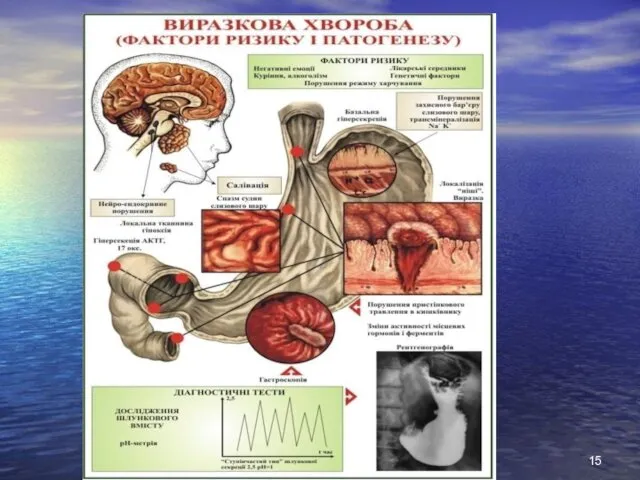
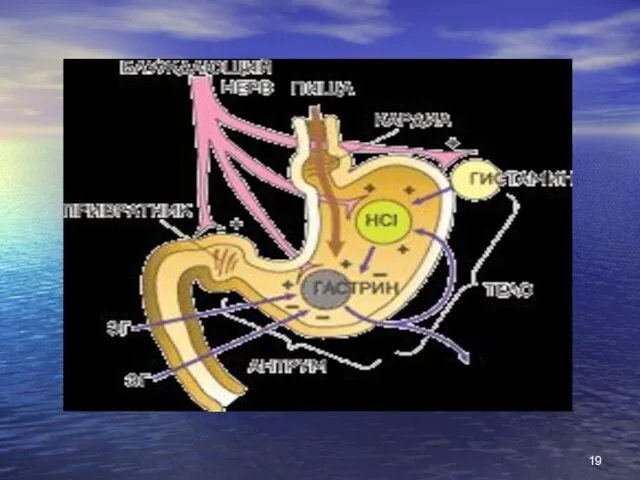
- 13. Патогенез Спадкова схильність при ВХ проявляється в: Генетично детермінованих особливостях будови слизової оболонки шлунка - в
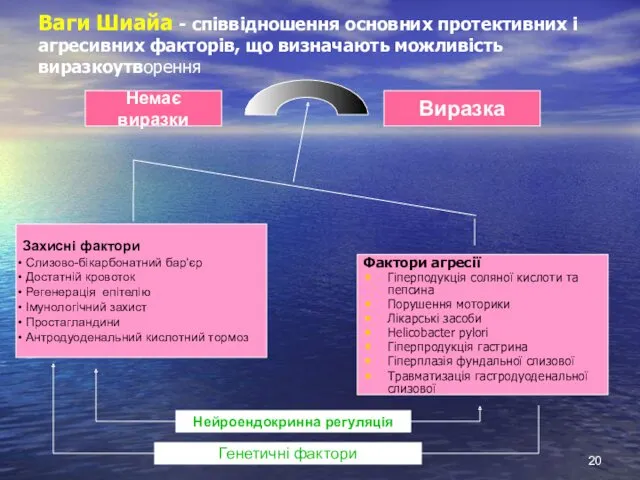
- 20. Ваги Шиайа - співвідношення основних протективних і агресивних факторів, що визначають можливість виразкоутворення Захисні фактори Слизово-бікарбонатний
- 21. Класична картина типового больового синдрому при виразковій хворобі дванадцятипалої кишки була вперше описана на початку 20
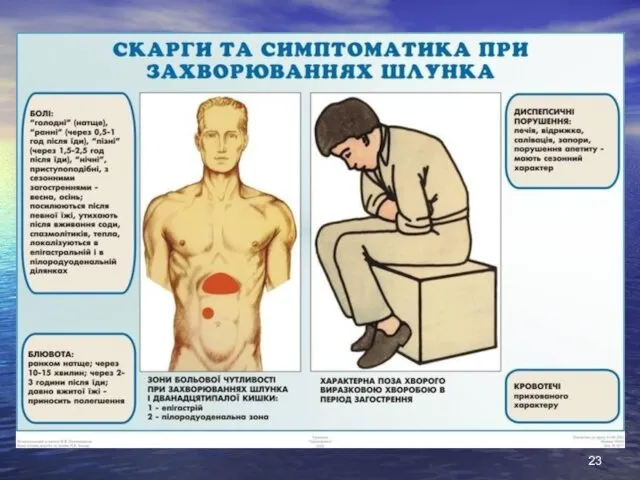
- 22. КЛАСИЧНА КЛІНІЧНА КАРТИНА ◘БОЛЬОВИЙ СИНДРОМ : болі виникають натщесерце АБО ЧЕРЕЗ 1,5-2 Ч ПІСЛЯ ПРИЙОМУ ЇЖІ
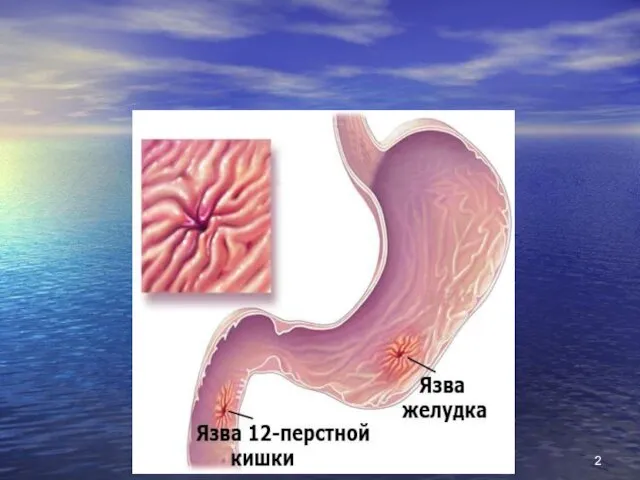
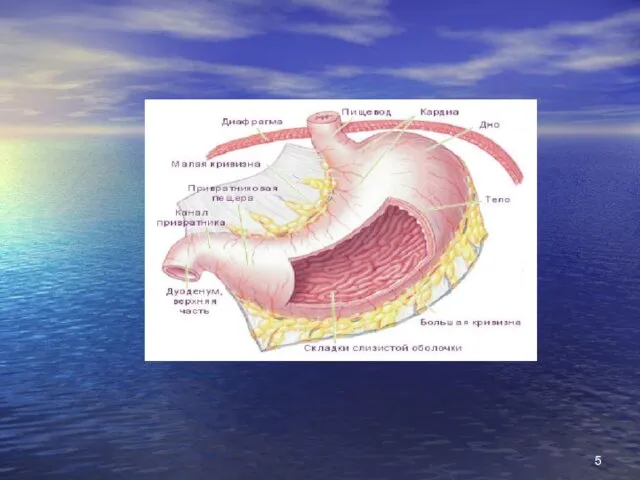
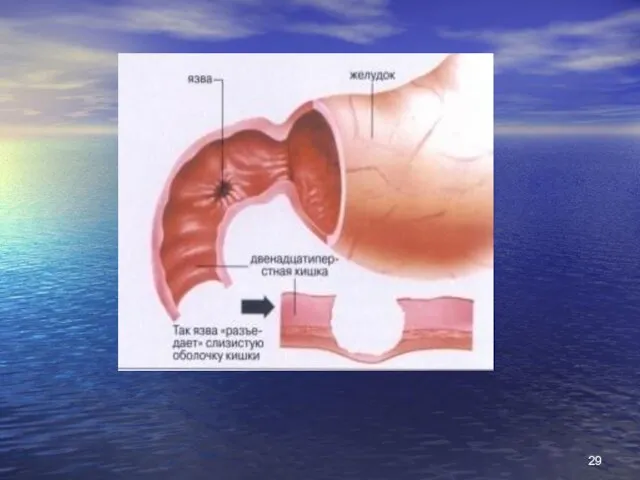
- 24. Різниця між виразкою дванадцатипалої кишки та виразкою шлунку
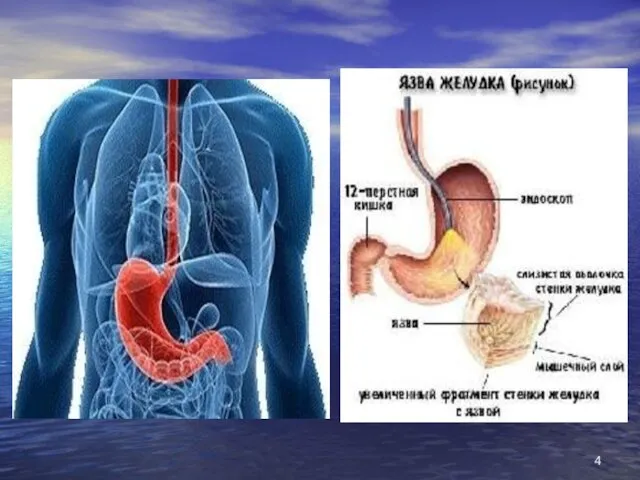
- 26. Найбілбш інформативні діагностичні дослідження Ендоскопічне Рентгенологічне (необов'язкове для неускладненої виразки) Дослідження секреторної функції (підвищення показників базальної
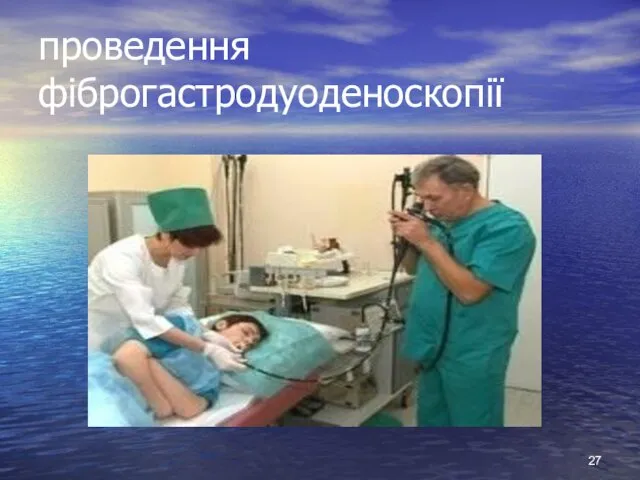
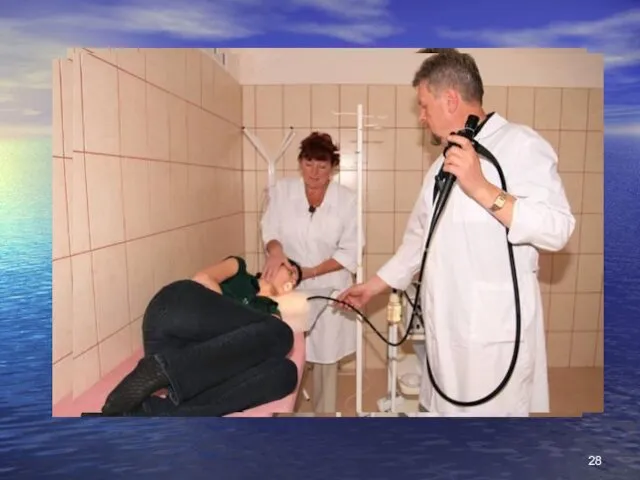
- 27. проведення фіброгастродуоденоскопії
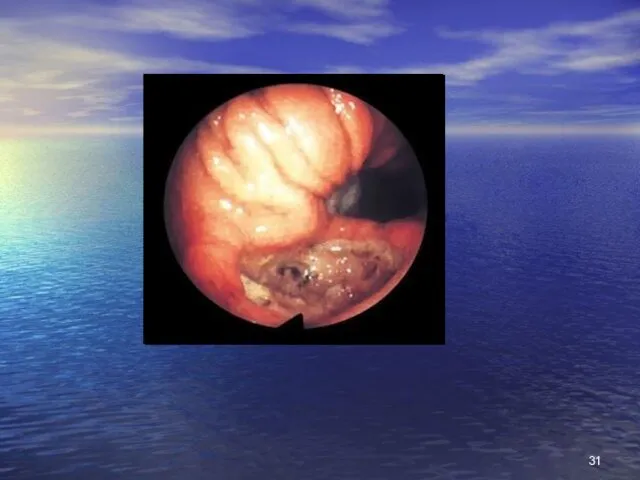
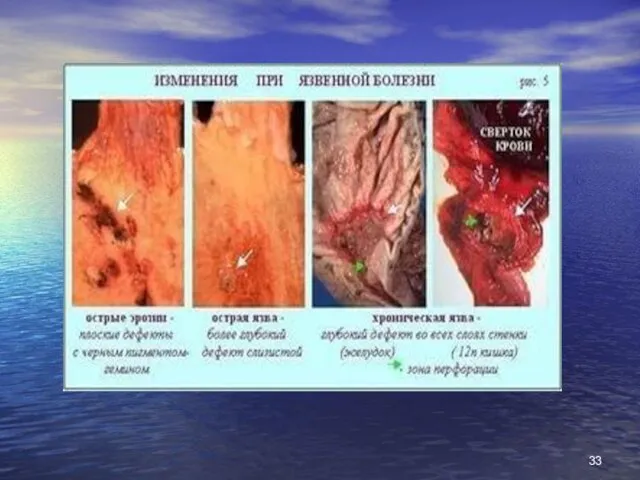
- 30. Ендоскопічна картина виразкової хвороби
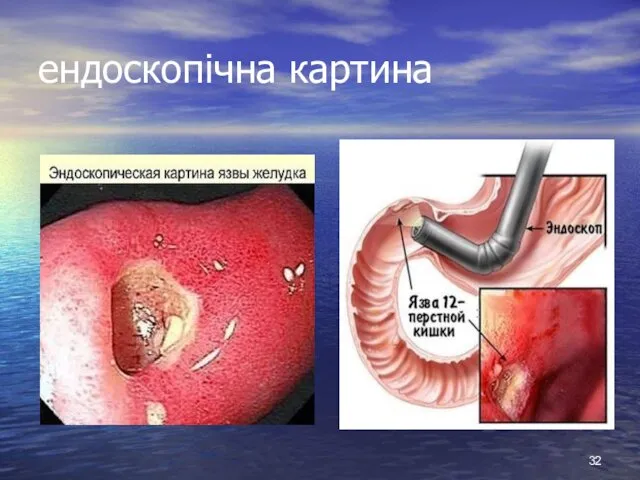
- 32. ендоскопічна картина
- 34. Імунологічний метод виявлення H. pylory
- 35. Проведення хелік-теста
- 36. Позитивний хелік-тест Від’ємний хелік-тест
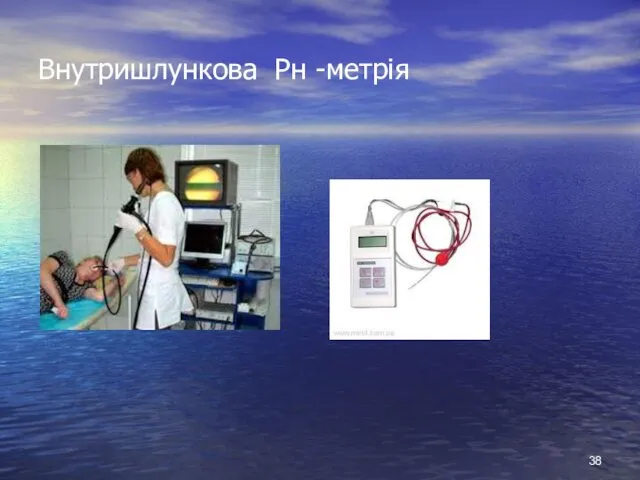
- 38. Внутришлункова Рн -метрія
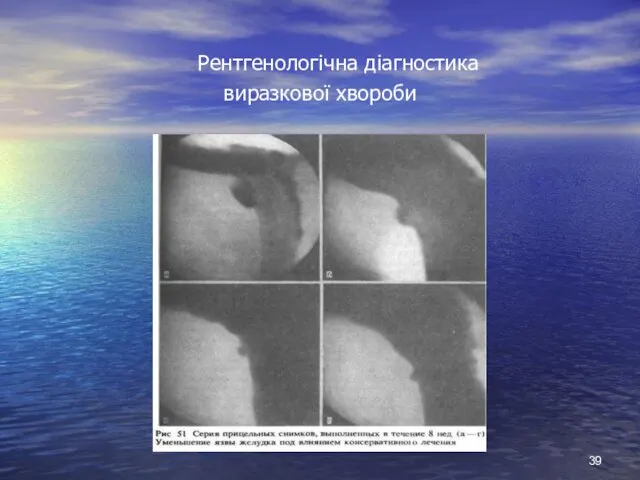
- 39. Рентгенологічна діагностика виразкової хвороби
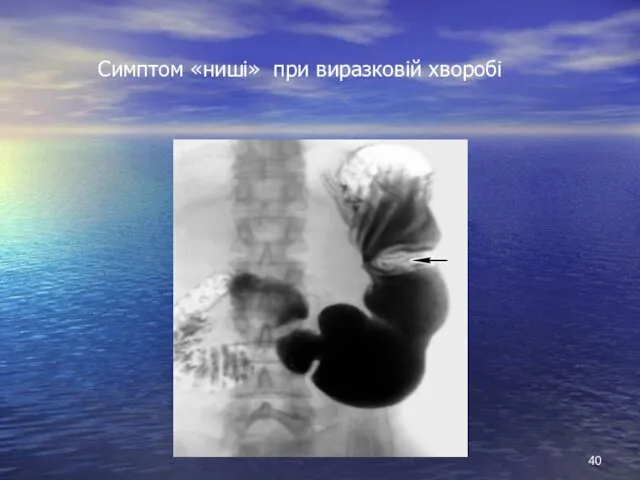
- 40. Симптом «ниші» при виразковій хворобі
- 41. Класифікація виразкової хвороби Ступінь тяжкості (вперше виявлена легка ступінь – рецидиви 1 раз на рік і
- 42. ОСОБЛИВОСТІ ПЕРЕБІГУ ВИРАЗКОВОЇ ХВОРОБИ У ДІТЕЙ КЛАСИЧНИЙ ПЕРЕБІГ СПОСТЕРІГАЄТЬСЯ МЕНШЕ, НІЖ У 50% ДІТЕЙ У 15%
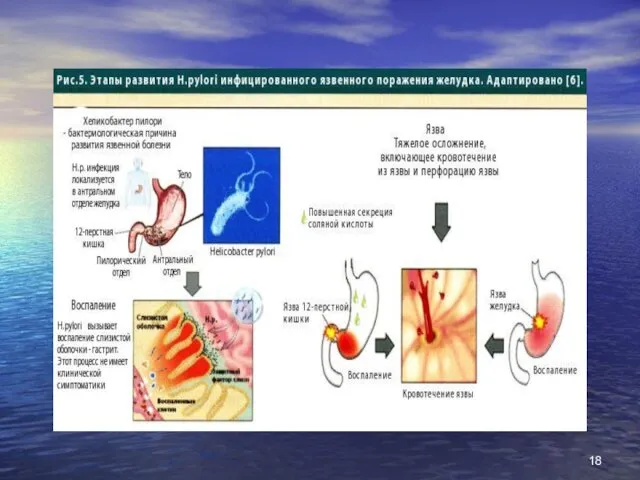
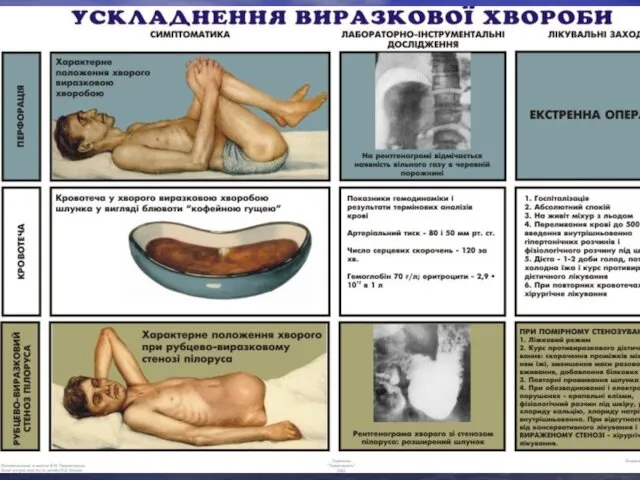
- 44. ускладнення виразкової хвороби Кровотеча - найчастіше (80 %) ускладнення. Клініка: кровава блювота, мелена, симптоми гострої крововтрати
- 45. Алгоритм діагностичних методів при подозрі на виразкову кровотечу Збір анамнезу і огляд хворого Визначення групи крові
- 46. Перфорація (8 %) – (8 %) – раптова «кинджальна» біль в епігастрії, нудота, доскоподібне напруження м'язів
- 48. Диференціальний діагноз Проводиться з гострими (симптоматичними) виразками. Стресові. Виникають при опіках, травмах, обмороженнях. Клініка малосимптомна, перша
- 49. Ендокринні. Зустрічаються рідко. При діабеті, гіпотиреозі. За течією схожі на важку виразкову хворобу. Синдром Золлінгера-Еллісона -
- 50. Клінічна картина симптоматичних виразок: 1.Труднощі розпізнавання 2.Відсутність типового больового синдрому та диспепсичних розладів 3.Відсутність сезонності та
- 51. Лікування виразкової хвороби Лікування ВХ спрямоване на придушення факторів агресії, провідними з яких є кислотно-пептичний фактор
- 52. Фармакотерапія ВХ ВХ є обов'язковим показанням до ерадикації НР незалежно від стадії захворювання Лікування повинно включати
- 53. Відкривши бактеріальну природу виразки шлунка, вчений Джеймс Баррі Маршалл поклав світову фарміндустрію на лопатки. Він довів,
- 54. Ерадикація HELICOBACTER PYLORI сприяє регресії запально-дистрофічних змін та відновлення захисних властивостей слизової оболонки шлунка. ПРЕПАРАТИ З
- 55. Правила антихелікобактерної терапії Якщо при використанні схеми лікування не настає ерадикація, повторювати її не слід, це
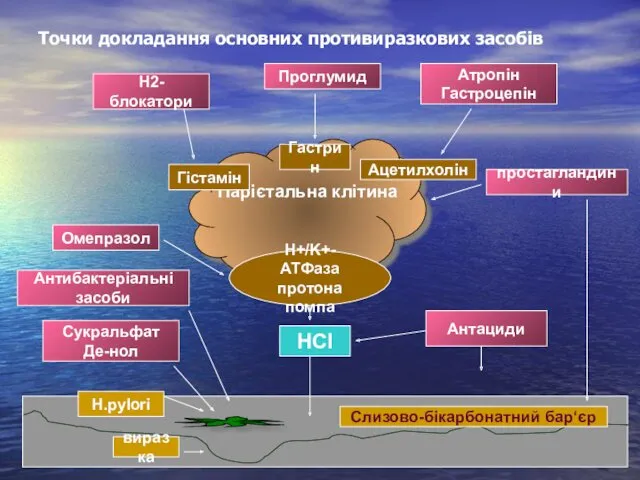
- 56. Точки докладання основних противиразкових засобів Парієтальна клітина Н+/K+-АТФаза протона помпа Гістамін Гастрин Ацетилхолін виразка H.pylori Слизово-бікарбонатний
- 57. АНТИСЕКРЕТОРНІ ПРЕПАРАТИ Селективні М-холінолітики (пірензепин, гастроцепін) Блокатори Н2-рецепторів гістамину (ранітидин, фамотидин) Інгібітори протонної помпи – блокатори
- 58. Антисекреторна терапія 1. Блокатори Н2-рецепторів гістаміну Селективно інгибують секрецію соляної кислоти Зменшують об‘єм шлункового соку Знижують
- 59. 2. Блокатори периферичних М-холинорецепторів (гастроцепин, пірензепин, гастрозем, гастрил, пірен) Подавляють продукцію соляної кислоти і пепсина Збільшують
- 60. Цитопротектори 1. Плівкоутворювальні (зменшують зворотну дифузію іонів водню): Колоїдний субцитрат вісмуту, де-нол (трибимол, вентриксол). Підсилює вироблення
- 61. 2. Простагландини – підсилюють синтез бікарбонатів та слизу, збільшують товщину захисного геля, покращують мікроциркуляцію. Це мезопростол
- 62. При наявності супутніх моторних порушень (ДГР, ГЕР) використовують домперидон, мотиліум 1 мг/кг в 3 прийоми або
- 63. Заходи при кровотечі Екстрена госпіталізація з метою можливої ендоскопічної зупинки (діатермо - або лазерна коагуляція) Внутрішньовенне
- 64. Тривалість стаціонарного лікування при ВХ ДПК – 28 днів, ЯБШ – 30-35 днів, при тяжкому перебігу
- 65. Диспансеризація Спостереження педіатра 2-4 рази на рік, залежно від особливостей перебігу хвороби. При відсутності загострення -
- 66. У періоді повної ремісії протягом 4-6 місяців триває дієта № 1. Дитина звільняється від занять фізкультурою
- 68. Скачать презентацию






































 Улучшение качества материнской и неонатальной помощи. (Модуль 15)
Улучшение качества материнской и неонатальной помощи. (Модуль 15) Синдром легочной диссеминации. Диссеминированный туберкулез легких
Синдром легочной диссеминации. Диссеминированный туберкулез легких Нейроофтальмологические нарушения при нейромышечных заболеваниях
Нейроофтальмологические нарушения при нейромышечных заболеваниях Острые пневмонии у детей
Острые пневмонии у детей Приклади хвороби органів ШКТ
Приклади хвороби органів ШКТ Введение в фитотерапию
Введение в фитотерапию Ранняя диагностика острого лейкоза у детей
Ранняя диагностика острого лейкоза у детей Синдром диабетической стопы
Синдром диабетической стопы О вреде абортов
О вреде абортов Рак слизистой оболочки полости рта. Клиника, диагностика, лечение
Рак слизистой оболочки полости рта. Клиника, диагностика, лечение Семиотика заболеваний мочевой системы у детей
Семиотика заболеваний мочевой системы у детей Автоматические поточные линии
Автоматические поточные линии ЭКГ
ЭКГ Педиатрия как наука о здоровом и больном ребёнке.Место педиатрии в системе общей медицины. Возрастная периодизация в педиатрии
Педиатрия как наука о здоровом и больном ребёнке.Место педиатрии в системе общей медицины. Возрастная периодизация в педиатрии Острая кишечная непроходимость у детей
Острая кишечная непроходимость у детей Гестационная трофобластическая болезнь
Гестационная трофобластическая болезнь Медицина в Средневековье
Медицина в Средневековье Кровообращение и гомеостаз
Кровообращение и гомеостаз Эпидемиология РМЖ
Эпидемиология РМЖ Метаболический синдром и НАЖБП в современных условиях. Актуальность коморбидности
Метаболический синдром и НАЖБП в современных условиях. Актуальность коморбидности Гигиена аптечных заведений
Гигиена аптечных заведений Клубные наркотики
Клубные наркотики Логопедия. Дизартрия
Логопедия. Дизартрия Координаторная сфера. Мозжечок. Синдромы поражения
Координаторная сфера. Мозжечок. Синдромы поражения Орально-мануальные техники
Орально-мануальные техники Анатомо-физиологические особенности лёгких. (Лекция 11)
Анатомо-физиологические особенности лёгких. (Лекция 11) Общественное здоровье-высшая ценность человечества
Общественное здоровье-высшая ценность человечества Ерте жастағы балалардағы сөйлеу тілінің тежелуінің алдын алудың ерекшеліктері
Ерте жастағы балалардағы сөйлеу тілінің тежелуінің алдын алудың ерекшеліктері