Содержание
- 2. Болезнь Хортона - гранулематозный артериит с преимущественным поражением главных ветвей аорты (главным образом, экстракраниальных ветвей сонной
- 3. Эпидемиология Заболеваемость колеблется от 7 до 33 случаев на 100 000 населения; В Европе – приблизительно
- 4. Этиология Этиология неизвестна. Возможные факторы: Parvovirus B19; Human parainfluenza virus тип 1 Chlamydia pneumoniae; Mycoplasma pneumoniae;
- 5. Классификация Выделяют три формы течения артериита Хортона: Классический вариант: воспалительная форма - лихорадка, слабость, снижение масы
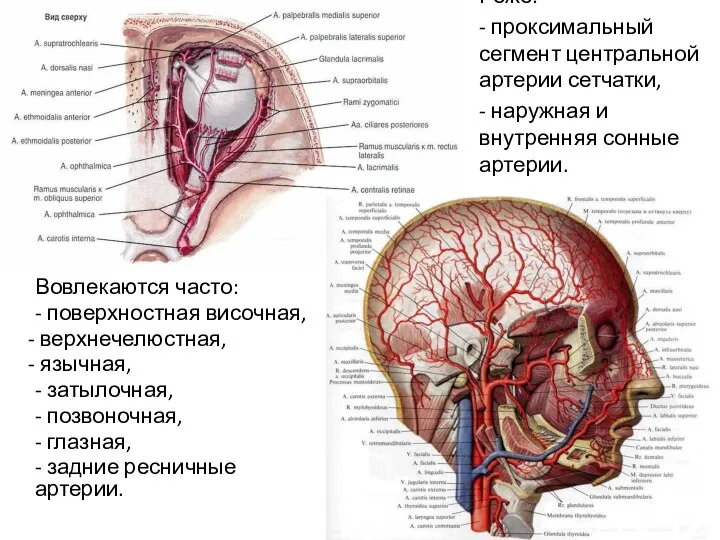
- 6. Вовлекаются часто: - поверхностная височная, верхнечелюстная, язычная, - затылочная, - позвоночная, - глазная, - задние ресничные
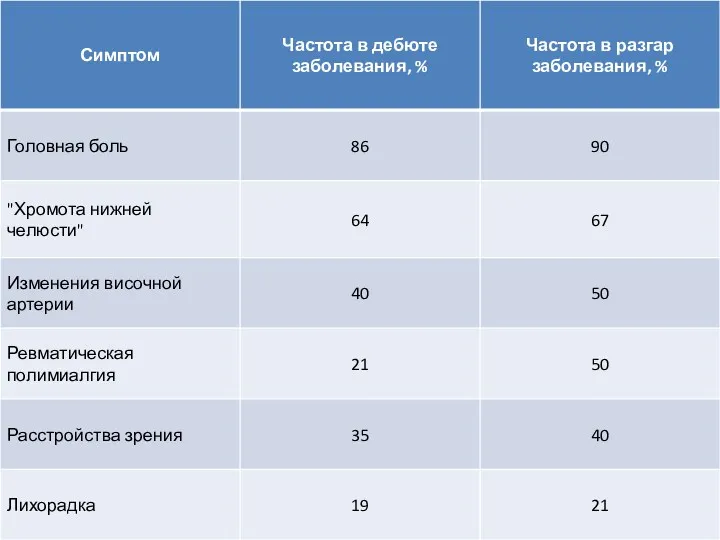
- 7. Клиническая картина «Сосудистые» симптомы – классическая триада (височный артериит, нарушение зрения, ревматическая полимиалгия) «Ревматологические» симптомы -
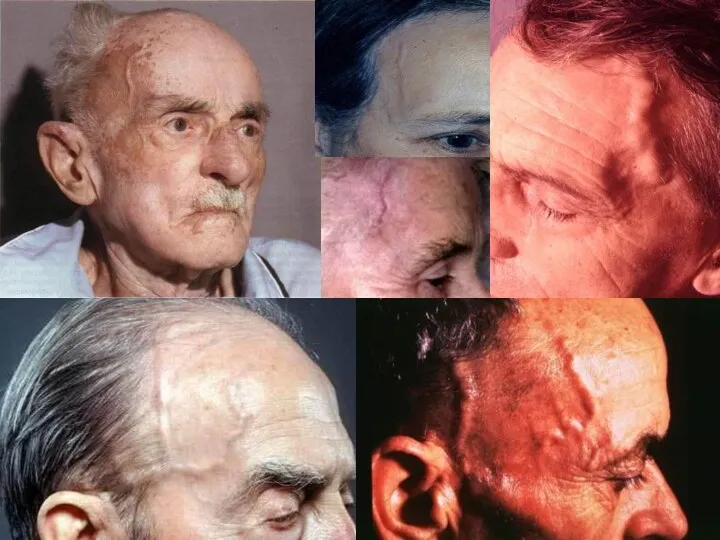
- 8. Особенности клиники в зависимости от поражённой артерии Поверхностная височная артерия: постоянная интенсивная головная боль (как односторонняя,
- 10. Диагностика Клинический анализ крови (нормохромная анемия, тромбоцитоз, увеличение СОЭ, иногда лейкоцитоз); Биохимический анализ крови (СРБ, АСТ,
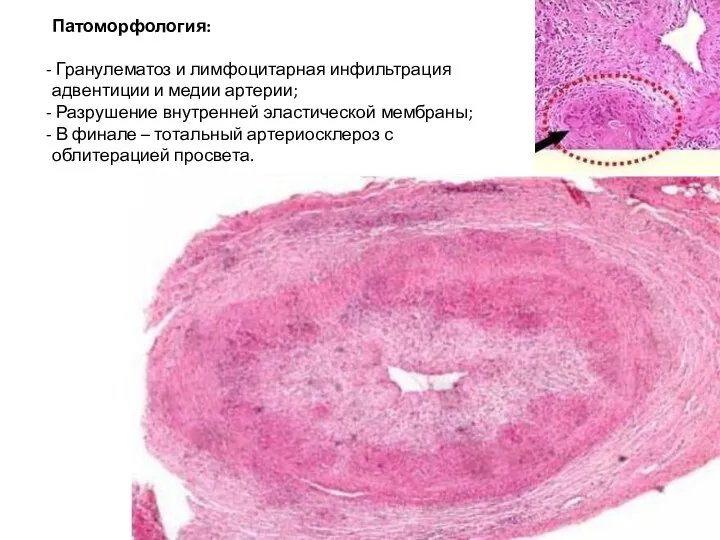
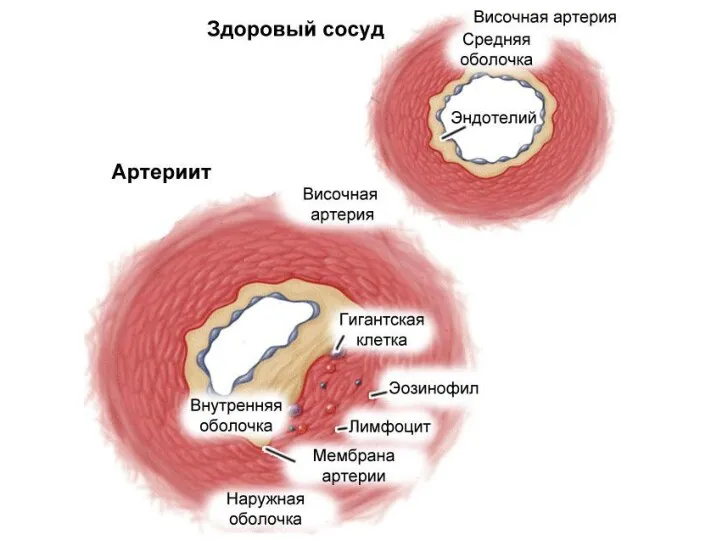
- 11. Патоморфология: Гранулематоз и лимфоцитарная инфильтрация адвентиции и медии артерии; Разрушение внутренней эластической мембраны; В финале –
- 13. Критерии Американской ревматологической ассоциации (1990) Начало заболевания после 50 лет. Появление головных болей нового типа (изменение
- 15. Дифференциальный диагноз Опухоли головного мозга; Невралгия тройничного нерва; Мигрень; Кластерные головные боли; Гипертоническая болезнь или симптоматические
- 16. Лечение Рекомендовано раннее назначение ГКС; очень быстрый ответ на применение ГКС может рассматриваться как диагностический признак
- 18. Скачать презентацию










 Переливание крови
Переливание крови Общение в сестринском деле
Общение в сестринском деле СРС - 2. Иммунизацияның кеңейтілген бағдарламасы
СРС - 2. Иммунизацияның кеңейтілген бағдарламасы Глюкокортикоиды. Клиническая фармакология
Глюкокортикоиды. Клиническая фармакология Альгинатные маски
Альгинатные маски Temporary fillings
Temporary fillings Миокардит. Клиническая классификация миокардитов
Миокардит. Клиническая классификация миокардитов Заболевания мочевыделительной системы у беременных
Заболевания мочевыделительной системы у беременных Проведение пробы на совместимость крови донора и реципиента
Проведение пробы на совместимость крови донора и реципиента Принципы купирования острого инфаркта миокарда
Принципы купирования острого инфаркта миокарда Jaundice in newborns
Jaundice in newborns Морфологія оборотного і необоротного ушкодження клітин і тканин. Внутрішньоклітинне накопичення білків, вуглеводів та ліпідів
Морфологія оборотного і необоротного ушкодження клітин і тканин. Внутрішньоклітинне накопичення білків, вуглеводів та ліпідів Пластикалық хирургияның негіздері
Пластикалық хирургияның негіздері Эндокриндік жүйе
Эндокриндік жүйе Символы медицины
Символы медицины Терминальные состояния. Виды терминальных состояний. Принципы реанимации
Терминальные состояния. Виды терминальных состояний. Принципы реанимации Гострі інвазивні та секреторні діареї. Клініко-епідеміологічні особливості, диференціальний діагноз. Лікування
Гострі інвазивні та секреторні діареї. Клініко-епідеміологічні особливості, диференціальний діагноз. Лікування График прохождения флюорографического обследования
График прохождения флюорографического обследования Химиотерапевтические лекарственные препараты, макролиды и азалиды
Химиотерапевтические лекарственные препараты, макролиды и азалиды Переломы и травмы верхних конечностей
Переломы и травмы верхних конечностей Сестринский процесс
Сестринский процесс Воспалительные заболевания кишечника. Язвенный колит. Болезнь Крона
Воспалительные заболевания кишечника. Язвенный колит. Болезнь Крона Респираторный дистресс-синдром взрослых
Респираторный дистресс-синдром взрослых Патогенетическая фармакотерапия артериальных гипертоний
Патогенетическая фармакотерапия артериальных гипертоний Детский массаж (вводная лекция)
Детский массаж (вводная лекция) ПЦР в диагностике папилломавирусной инфекции и рака шейки матки
ПЦР в диагностике папилломавирусной инфекции и рака шейки матки Методы исследования больных с заболеваниями органов дыхания. Расспрос больного
Методы исследования больных с заболеваниями органов дыхания. Расспрос больного Туберкулезный плеврит и его дифференциальная диагностика
Туберкулезный плеврит и его дифференциальная диагностика