Содержание
- 2. Заболевания мочевыделительной системы (ЗМС) занимают 2 место среди всех экстрагенитальных заболеваний беременных Наличие ЗМС может существенно
- 3. Факторы риска, предрасполагающие к развитию инфекции мочевыделительной системы во время беременности: Изменения в мочевыводящих путях во
- 4. Изменения в мочевыводящих путях при беременности вследствие действия прогестерона на мышечный тонус мочеточников и их механической
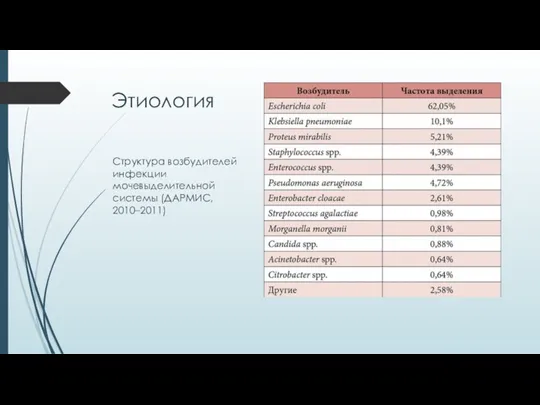
- 5. Структура возбудителей инфекции мочевыделительной системы (ДАРМИС, 2010–2011) Этиология
- 6. Структура заболеваний мочевыделительной системы у беременных Бессимптомная бактериурия (4-7%) Цистит (1-2%) Пиелонефрит (3-11%)
- 7. Бессимптомная бактериурия это наличие более 105 бактерий в 1мл мочи минимум в двух пробах при отсутствии
- 8. Цистит воспаление слизистой оболочки мочевого пузыря Классификация А) По течению: Острый Хронический Б) По происхождению: Первичный
- 9. Цистит Этиология Циститы неинфекционной природы возникают при повреждении слизистой инородным телом, при раздражении ее химическими веществами,
- 10. Цистит Патогенез Передача возбудителя – восходящим, нисходящим, гематогенным, лимфогенным и контактным путем. Возбудитель попадает в мочевой
- 11. Цистит Клиническая картина а) Острый цистит: частые и болезненные мочеиспускания боли внизу живота пиурия, иногда -
- 12. Пиелонефрит Пиелонефрит — неспецифический инфекционно-воспалительный процесс с первоначальным и преимущественным поражением интерстициальной ткани, чашечно-лоханочной системы и
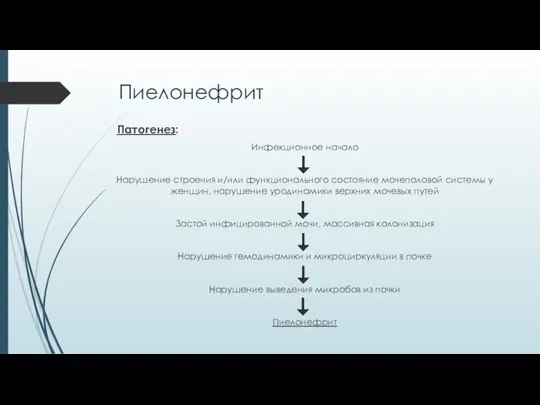
- 13. Пиелонефрит Патогенез: Инфекционное начало Нарушение строения и/или функционального состояние мочеполовой системы у женщин, нарушение уродинамики верхних
- 14. Пиелонефрит Факторы риска: нарушения уродинамики, связанные с беременностью предшествующие инфекции мочевых путей воспалительные заболевания женских половых
- 15. Пиелонефрит Критический срок обострения заболевания — II триместр беременности (22-28 нед), а формирование акушерских и перинатальных
- 16. Пиелонефрит Клиническая картина: А) Острый пиелонефрит: В I триместре могут возникать выраженные боли в поясничной области,
- 17. Пиелонефрит Осложнения со стороны матери: Угроза прерывания беременности Самопроизвольный аборт Преждевременные роды Гестоз Плацентарная недостаточность Септицемия
- 18. Диагностика инфекционных заболеваний мочевыделительной системы Анамнез Физикальное обследование (симптом Пастернацкого) Лабораторные исследования: Клинический анализ крови Биохимический
- 19. Лечение инфекционных заболеваний мочевыделительной системы Немедикаментозное: Полноценная витаминизированная диета Снижение рН мочи (употребление клюквенного морса) Принятие
- 20. Антибактериальная терапия До получения результатов посева мочи на чувствительность к антибиотикам, лечение следует начать с АБ
- 21. Оценка эффективности лечения В период лечения рекомендовано 2 посещения врача: первое – через 7-10 суток, второе
- 22. Хирургическое лечение пиелонефрита Хирургическое лечение показано: при неэффективности консервативной терапии — проводят катетеризацию мочеточников для восстановления
- 23. Благодарю за внимание
- 25. Скачать презентацию




















 Геномная медицина и стоматология
Геномная медицина и стоматология Синдром системного воспалительного ответа(ССВА). Systemic inflammatory response syndrome ( SIRS )
Синдром системного воспалительного ответа(ССВА). Systemic inflammatory response syndrome ( SIRS ) Сестринский уход при заболеваниях придаточного аппарата глаза. Лекция 4
Сестринский уход при заболеваниях придаточного аппарата глаза. Лекция 4 Fruits comment les consommer
Fruits comment les consommer Противоаллергические лекарственные средства
Противоаллергические лекарственные средства Деятельность медицинских сестер в половине XIX века
Деятельность медицинских сестер в половине XIX века Акушерские щипцы
Акушерские щипцы Влияние условий окружающей среды на жизнедеятельность микроорганизмов. Мероприятия в профилактике инфекционных болезней
Влияние условий окружающей среды на жизнедеятельность микроорганизмов. Мероприятия в профилактике инфекционных болезней Патогенез воспалительных заболеваний пародонта
Патогенез воспалительных заболеваний пародонта Клиническая симптоматология острых пневмоний
Клиническая симптоматология острых пневмоний Переливание крови и кровезаменителей. Современное представление
Переливание крови и кровезаменителей. Современное представление Сообщение плохих новостей пациентам и и их семьям
Сообщение плохих новостей пациентам и и их семьям Репродуктивная система мужчины и женщины в зрелом возрасте
Репродуктивная система мужчины и женщины в зрелом возрасте Сотрясение головного мозга
Сотрясение головного мозга Медицинская этика и деонтология
Медицинская этика и деонтология Спинной мозг
Спинной мозг Механика.қатты денелердің айналмалы қозғалыс динамикасы,негізгі теңдеуі
Механика.қатты денелердің айналмалы қозғалыс динамикасы,негізгі теңдеуі Наркоз (общее обезболивание, общая анестезия)
Наркоз (общее обезболивание, общая анестезия) Антигистаминные средства
Антигистаминные средства Влияние распространения ВИЧинфекции на показатели функционирования здравоохранения Челябинской области
Влияние распространения ВИЧинфекции на показатели функционирования здравоохранения Челябинской области Мышцы тазового пояса и свободной нижней конечности. (Лекция 8)
Мышцы тазового пояса и свободной нижней конечности. (Лекция 8) Гипертензивные нарушения в акушерстве
Гипертензивные нарушения в акушерстве Психофизические особенности детей с задержкой психического развития и умственной отсталостью
Психофизические особенности детей с задержкой психического развития и умственной отсталостью Цервикальная дистония (спастическая кривошея)
Цервикальная дистония (спастическая кривошея) Климактерический синдром
Климактерический синдром Методы исследований заболеваний печени и желчного пузыря
Методы исследований заболеваний печени и желчного пузыря Терминальное состояние: стадии, клиника, диагностика, критерии оценки тяжести состояния больного
Терминальное состояние: стадии, клиника, диагностика, критерии оценки тяжести состояния больного Аденома предстательной железы
Аденома предстательной железы