Содержание
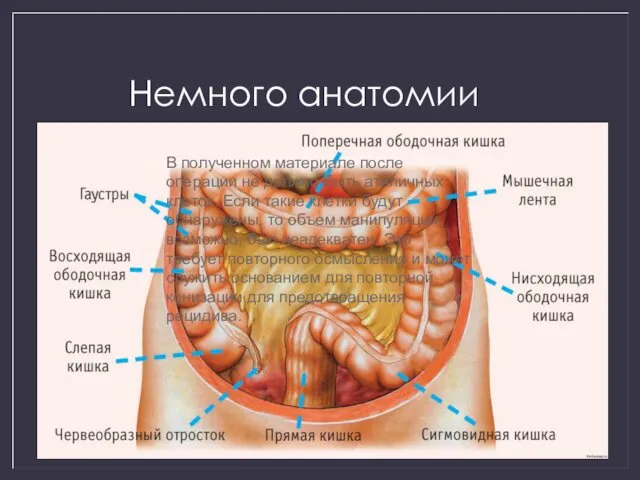
- 2. Немного анатомии В полученном материале после операции не должно быть атипичных клеток. Если такие клетки будут
- 3. Определение Воспалительные заболевания кишечника (ВЗК) – это собирательный термин, обозначающий группу хронических воспалительных заболеваний неизвестной этиологии?
- 4. Теории происхождения Иммунные нарушение Инфекционная теория Нарушения микробиоценоза кишечника Роль психологического стресса Генетическая предрасположенность Распространенность ВЗК:
- 5. Толстая кишка – дистальный отдел пищеварительной трубки, который начинается от илеоцекального отдела (Баугиниевой заслонки) и заканчивается
- 6. Болезнь Крона Хроническое рецидивирубщее иммуноопосредованное гранулематозное воспаление ЖКТ, характеризующееся сегментарностью, с образованием воспалительных инфильтратов и глубоких
- 7. Этиология Генетические причины- частое выявление болезни у однояйцевых близнецов и у родных братьев. Примерно в 17%
- 8. Этиология (продолжение) Инфекционные- связь болезни Крона с вирусами, хламидиями, иерсиниями, нарушениями микробиоценоза кишечника (уменьшение кол-во бифидобактерий
- 9. Характерные микроскопические проявления Поражение всех слоев кишечной стенки Отек и инфильтрация лимфоцитами и плазматическими клетками подслизистого
- 10. Клинические стадии течения: Классификация болезни Крона II III 1 - Молниеносная 2 -Острая 3 -Первично-хроническая 4
- 11. Клинические проявления - общие Лихорадка Диарея (с кровью) Боли в животе Потеря массы тела Клиническая картина
- 12. Болезнь Крона толстокишечная локализация Часто – тяжелая диарея (стул до 10-12 р/сут, тенезмы, кровь при поражении
- 13. Болезнь Крона тонкокишечная локализация Частое выявление афтозных язв Постбульбарные язвы, плохо заживающие, ассоциированные с увеличенной СОЭ,
- 14. Болезнь Крона перианальная локализация Часто возникает при сочетанном поражении дистального отдела тонкой и проксимального – толстой
- 15. Установление диагноза БК Анамнез заболевания; Физикальный осмотр; Осмотр перианальной области (пальцевое исследование прямой кишки,ретроманоскопия) Обзорная рентгенография
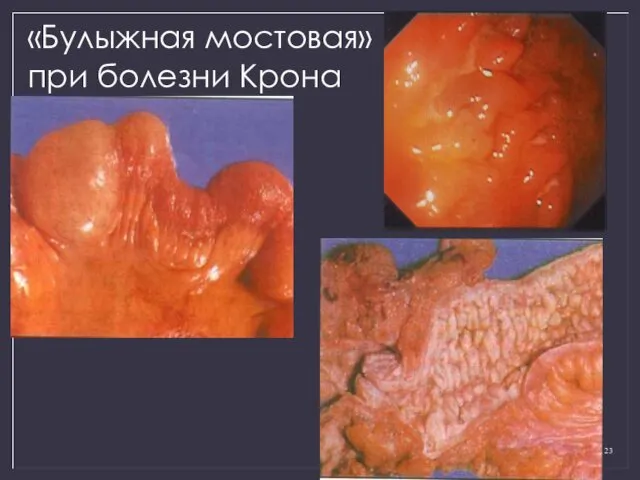
- 16. Рентгенологическая картина при болезни Крона «Наждачная бумага» Глубокие продольные язвы Рельеф «булыжной мостовой» Сегментарное укорочение кишки
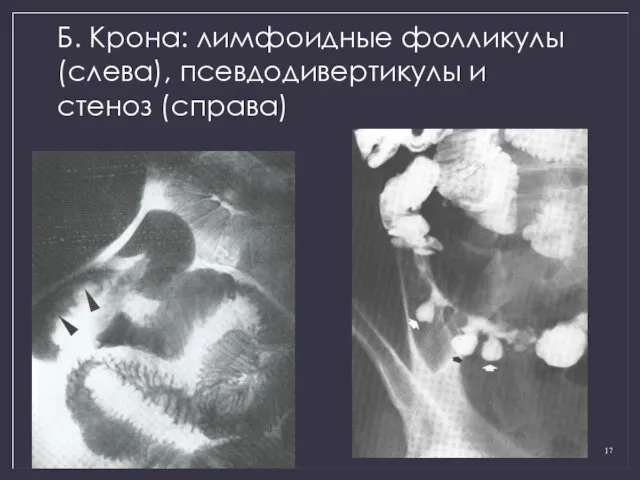
- 17. Б. Крона: лимфоидные фолликулы (слева), псевдодивертикулы и стеноз (справа)
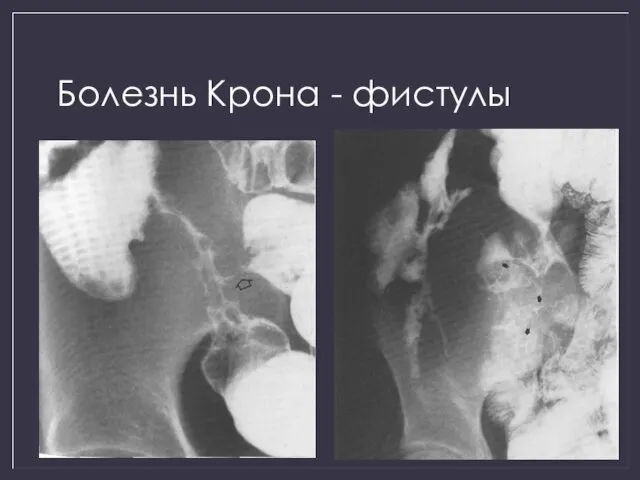
- 18. Болезнь Крона - фистулы
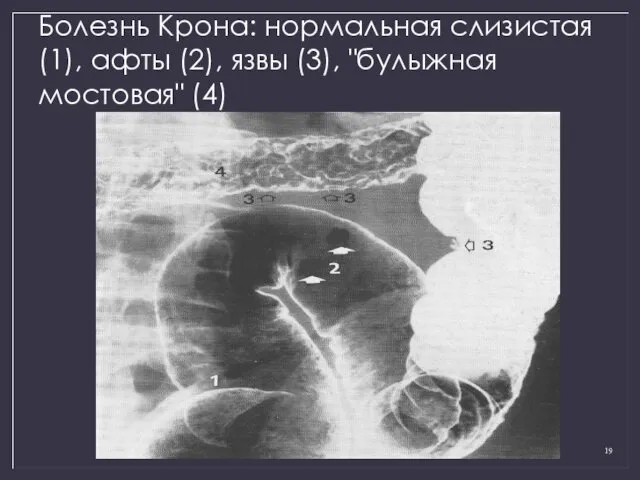
- 19. Болезнь Крона: нормальная слизистая (1), афты (2), язвы (3), "булыжная мостовая" (4)
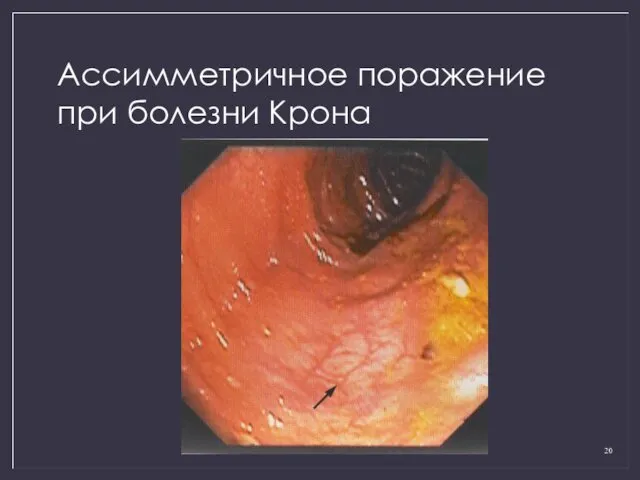
- 20. Ассимметричное поражение при болезни Крона
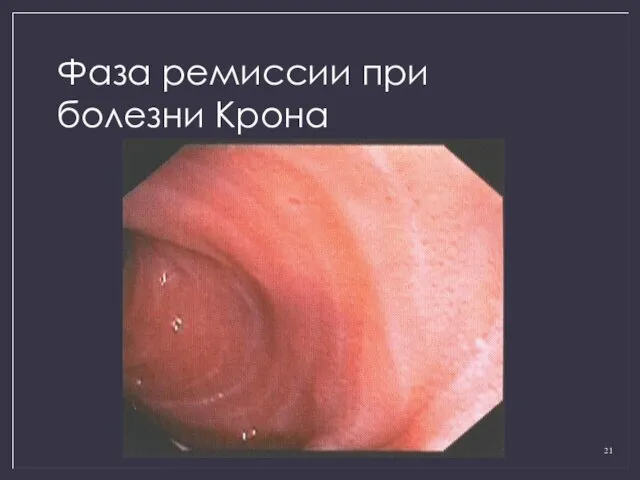
- 21. Фаза ремиссии при болезни Крона
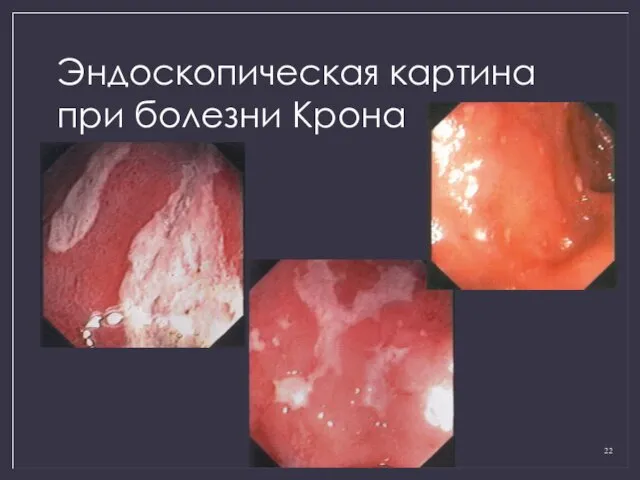
- 22. Эндоскопическая картина при болезни Крона
- 23. «Булыжная мостовая» при болезни Крона
- 24. Дифференциальный диагноз БК проводят с: Язвенный колит; ОКИ; Глистные инвазии; Парозитозы; Антибиотико-ассоциированные поражения кишечника; Туберкулез кишечника;
- 25. Осложнения болезни Крона Стриктуры Внутрибрюшные и тазовые абсцессы Свищи Перфорация кишки Карцинома Тонкокишечная обструкция Редко –
- 26. Лечение болезни Крона Средства для индукции ремиссии: - ГКС(системные-преднизолон, топические-будесонид), -Биологические препараты: инфликсимаб, адалимумаб, цертолизумаб пегол
- 27. Лечение болезни Крона Метронидазол 10-20 мг/кг/сутки не более 10 дней при свищах Тяжелое течение заболевания (температура,
- 28. Язвенный колит Хроническое рецидивирующее заболевание, в основе которого лежит иммунное воспаление слизистой оболочки толстой кишки с
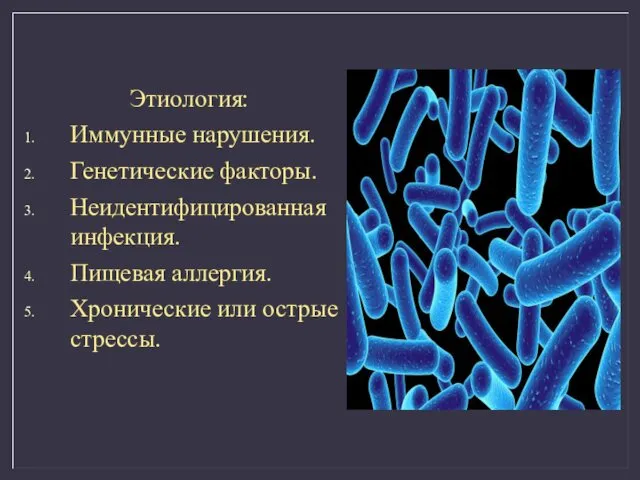
- 29. Этиология: Иммунные нарушения. Генетические факторы. Неидентифицированная инфекция. Пищевая аллергия. Хронические или острые стрессы.
- 30. Патологоанатомическая характеристика НЯК 1 – начинается НЯК с поражения прямой кишки и распространяется в проксимальном направлении,
- 31. Клинические проявления Диарея Кровь в кале Ночная дефекация Тенезмы (при проктитах и проктосигмоидитах) Лихорадка Потеря массы
- 32. По стадии заболевания: Классификация НЯК I Острая (менее 6 мес от дебюта) Хроническая (непрерывная) нет более
- 33. Проктит (только прямая кишка) По локализации 1 2 3 Левосторонний колит (вкл. проктосигмоидит) Тотальный колит: Специфические
- 34. Узловая эритема
- 35. Клиника НЯК Клиника зависит от формы НЯК 1 – острая и молниеносная формы – самые тяжелые,
- 36. Диагностика ЯК ОАК БХ крови Копрологическое исследование (посев кала) Ректороманоскопия Колоноскопия с биопсией Ирригоскопия КТ (с
- 38. Рентгенологическая картина НЯКа: Отек, неровность и «зернистость» СО Изъязвления и язвы «запонки» Псевдополипоз Утолщение кишечной стенки
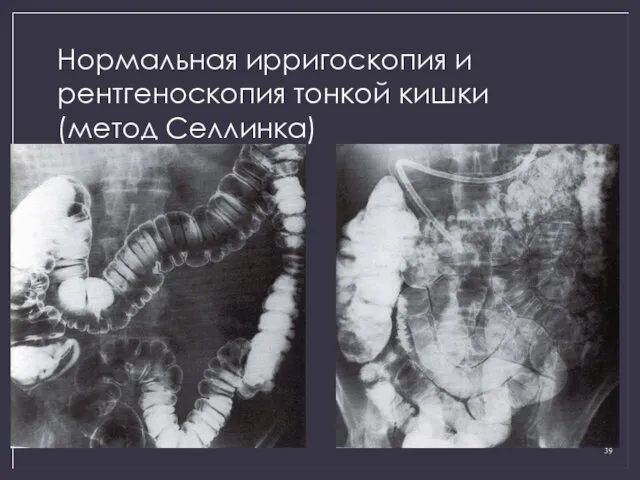
- 39. Нормальная ирригоскопия и рентгеноскопия тонкой кишки (метод Селлинка)
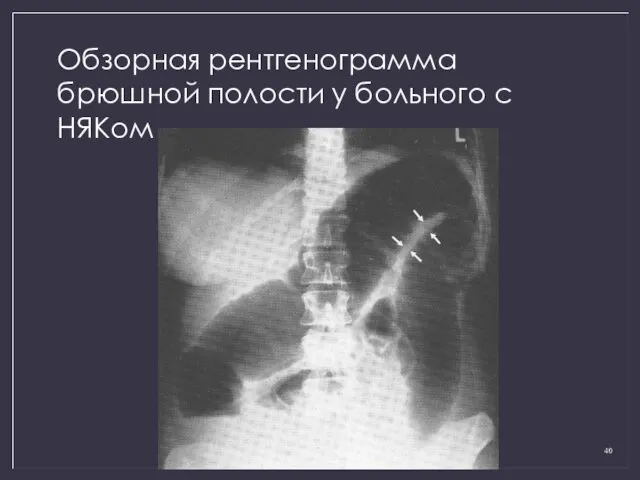
- 40. Обзорная рентгенограмма брюшной полости у больного с НЯКом
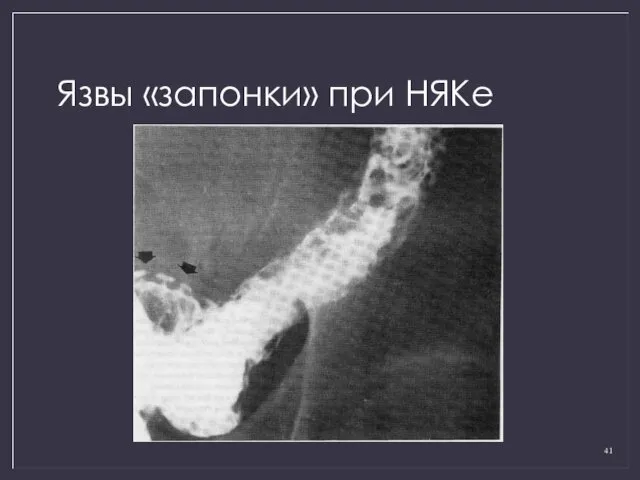
- 41. Язвы «запонки» при НЯКе
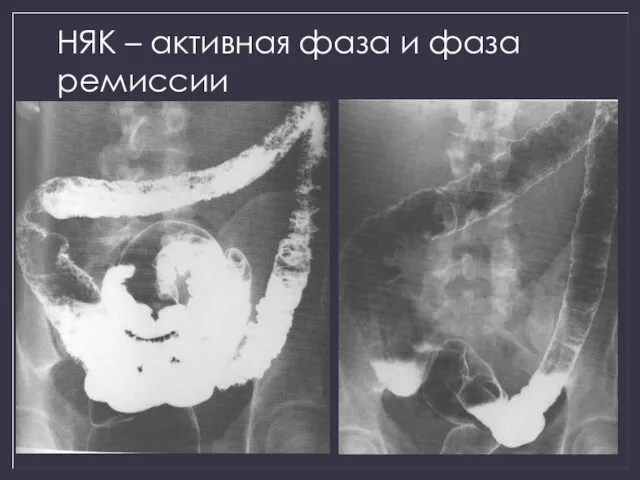
- 42. НЯК – активная фаза и фаза ремиссии
- 43. Эндоскопическая картина НЯКа: Плоские эрозии и язвы, покрытые фибрином Тусклая, отечная слизистая оболочка Контактная кровоточивость Псевдополипы
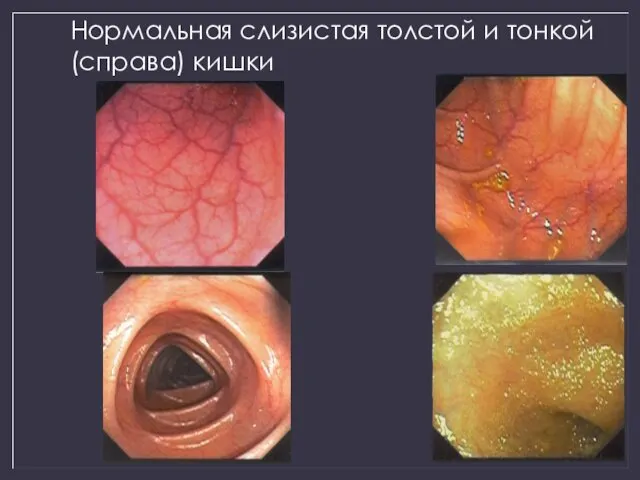
- 44. Нормальная слизистая толстой и тонкой (справа) кишки
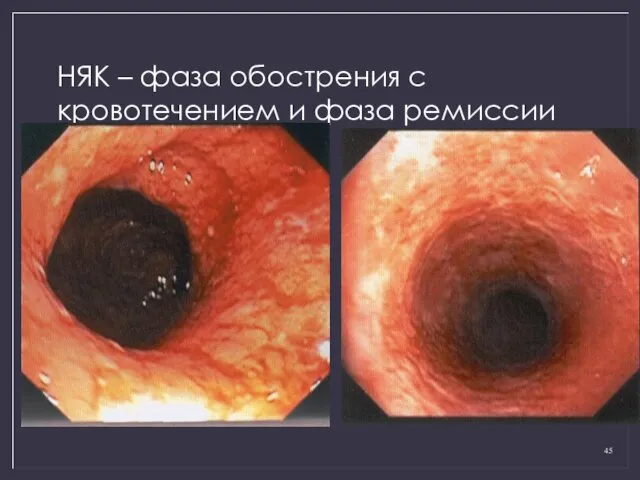
- 45. НЯК – фаза обострения с кровотечением и фаза ремиссии
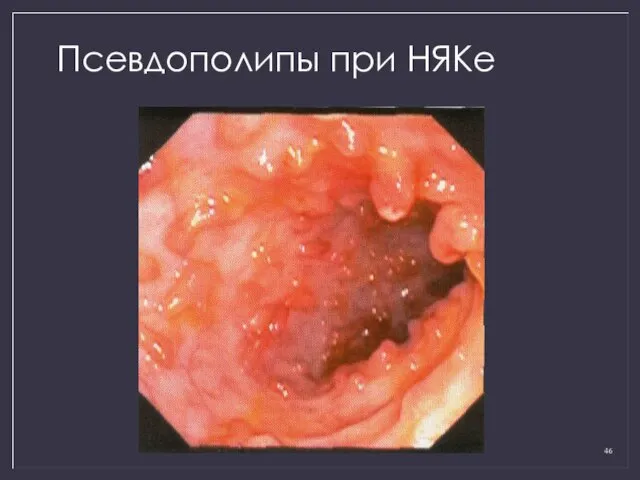
- 46. Псевдополипы при НЯКе
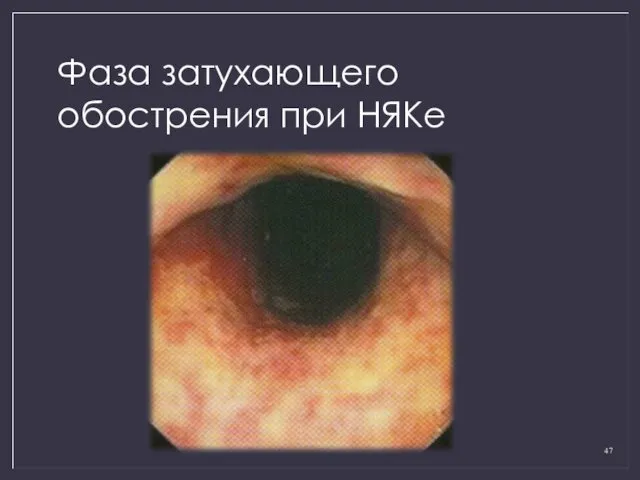
- 47. Фаза затухающего обострения при НЯКе
- 48. Водопроводная труба
- 49. Токсический мегаколон
- 50. Осложнения НЯКа Дилатация толстой кишки: 1 степень до 10 см 2 степень 10-14 см 3 степень
- 51. СРК Синдром раздраженного кишечника – это функциональное желудочно-кишечное нарушение, которое сопровождается болевым синдромом в животе и/или
- 52. «Красные флаги» дифференциальной диагностики СРК от органической патологии Первые симптомы СРК в пожилом возрасте Отягощенный анамнез
- 53. Дифференциальная диагностика ЯК и БК
- 55. Лечение дистальной формы НЯК – колита и проктита Пероральные препараты: сульфасалазин 4-6 г/день (4 приема), месалазин
- 56. Поддержание ремиссии при дистальной форме НЯК Свечи с месалазином, клизмы (можно даже 1 раз в 3
- 57. Лечение легкой и средне-тяжелой формы Сульфасалазин 4-6 г., месалазин 4.8 г. в сутки (низкие дозы мало
- 58. Лечение тяжелого НЯК Рефрактерность к максимальной дозе ГКС, аминосалицилатов, топического лечения – ремикейд 5 мг/кг В/в
- 59. Изменения в клинических рекомендациях по диагностике и лечению больных ВЗК. Спецвыпуск No 4/2017 «ГАСТРОЭНТЕРОЛОГИЯ»
- 61. Показания к хирургическому лечению НЯКа Выраженная кровопотеря Перфорация Документированная карцинома/подозрение на нее Тяжелый колит с или
- 63. Скачать презентацию








































 Биожүйелердің электрөткізгіштігі
Биожүйелердің электрөткізгіштігі Организация трансфузионной терапии в лечебных учреждениях
Организация трансфузионной терапии в лечебных учреждениях Медико-социальные аспекты демографии
Медико-социальные аспекты демографии Питание беременных и кормящих. Основы вскармливания детей 1 года жизни
Питание беременных и кормящих. Основы вскармливания детей 1 года жизни Кардиотоксичность противоопухолевого лечения
Кардиотоксичность противоопухолевого лечения Артериальды гипертензия және жүректің ишемиялық ауруы арасындағы байланыс
Артериальды гипертензия және жүректің ишемиялық ауруы арасындағы байланыс Вітаміни ароматичного та гетероциклічного ряду: похідні хроману, фенілхроману, піридину, оксиметилпіридину. Антивітаміни
Вітаміни ароматичного та гетероциклічного ряду: похідні хроману, фенілхроману, піридину, оксиметилпіридину. Антивітаміни Ударно-волновая терапия
Ударно-волновая терапия Презентация Что такое туберкулез
Презентация Что такое туберкулез Дидактический анализ дисциплины Факультетская хирургия на предмет использования в ее преподавании НИТ
Дидактический анализ дисциплины Факультетская хирургия на предмет использования в ее преподавании НИТ Холецистит. Воспалительное заболевание желчного пузыря
Холецистит. Воспалительное заболевание желчного пузыря Алгоритм диагностики и оказания скорой помощи при угрожающих жизни поражениях дыхательной системы/
Алгоритм диагностики и оказания скорой помощи при угрожающих жизни поражениях дыхательной системы/ Группы крови. Переливание крови
Группы крови. Переливание крови Коррекционно-педагогическая помощь при аутизме
Коррекционно-педагогическая помощь при аутизме Врачебная этика Френсиса Бэкона
Врачебная этика Френсиса Бэкона Педикулёз
Педикулёз Дәрілік заттарды жарнамалау. ҚР жарнама туралы заңы
Дәрілік заттарды жарнамалау. ҚР жарнама туралы заңы Автоматизированное рабочее место медицинского работника
Автоматизированное рабочее место медицинского работника Лабораторная диагностика заболеваний щитовидной железы
Лабораторная диагностика заболеваний щитовидной железы Классификация психоактивных веществ
Классификация психоактивных веществ Медицинская гельминтология. Нематоды – паразиты человека
Медицинская гельминтология. Нематоды – паразиты человека Детские инфекции. Ветряная оспа. Эпидемический паротит. Коклюш
Детские инфекции. Ветряная оспа. Эпидемический паротит. Коклюш Химиотерапия и химиопрофилактика инфекционных болезней
Химиотерапия и химиопрофилактика инфекционных болезней Паразитические инфузории и споровики
Паразитические инфузории и споровики Методология научных исследований
Методология научных исследований Головная боль. Типы головной боли
Головная боль. Типы головной боли Тревога при синдроме вегетативно-сосудистой дистонии
Тревога при синдроме вегетативно-сосудистой дистонии СӨЖ созылмалы бүйрек жеткіліксіздігі
СӨЖ созылмалы бүйрек жеткіліксіздігі