Содержание
- 2. Задачи обучения Научиться определять клинические признаки затрудненного дыхания, включая апноэ Описать главные причины затрудненного дыхания Рассмотреть
- 3. Выявление детей с затрудненным дыханием: 1) Тревожные признаки Ускоренное дыхание: частота дыхания ≥ 60 вдохов в
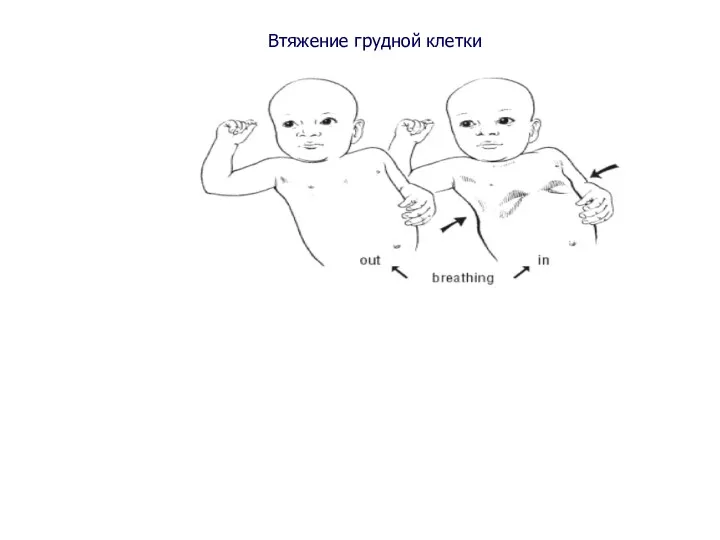
- 4. Втяжение грудной клетки
- 5. Выявление детей с затрудненным дыханием: 2) сатурация кислородом При кислородной терапии следует по возможности руководствоваться данными
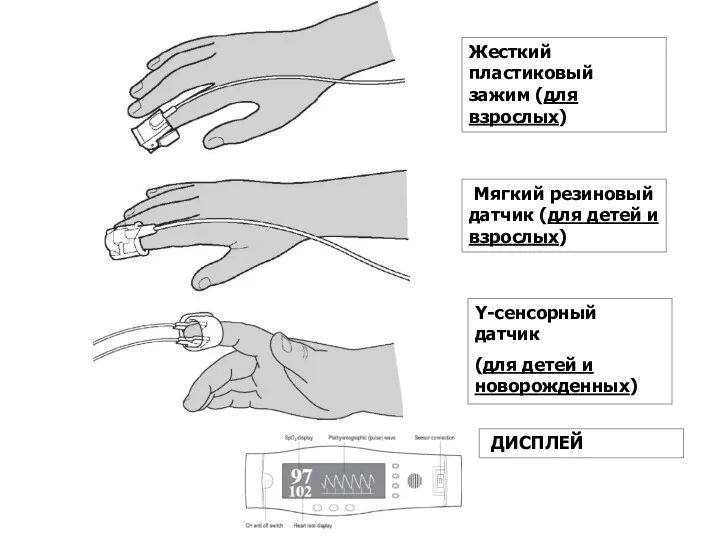
- 6. Жесткий пластиковый зажим (для взрослых) Мягкий резиновый датчик (для детей и взрослых) Y-сенсорный датчик (для детей
- 7. Главные причины затрудненного дыхания Наиболее распространенные причины Обструкция верхних дыхательных путей Задержка перехода на самостоятельное дыхание
- 8. Принципы дифференциальной диагностики Проверить Возраст ребенка: недоношенный или доношенный Анамнез и факторы риска: напр. – аспирация
- 9. Врожденный порок сердца (1) С цианозом (синий ребенок) Отсутствие реакции на кислородный тест Тахипноэ (возможно), дистресс,
- 10. Врожденный порок сердца (2) Диагностика Пренатальное УЗИ Обследование ребенка - Тест с 100% кислородом - ЭКГ
- 11. Основные принципы лечения затрудненного дыхания Классифицировать тяжесть затруднения дыхания Очистить и обеспечить проходимость дыхательных путей При
- 12. Задачи кислородотерапии «У недоношенных новорожденных SpО2 необходимо всегда поддерживать на уровне менее 95% для предотвращения поражения
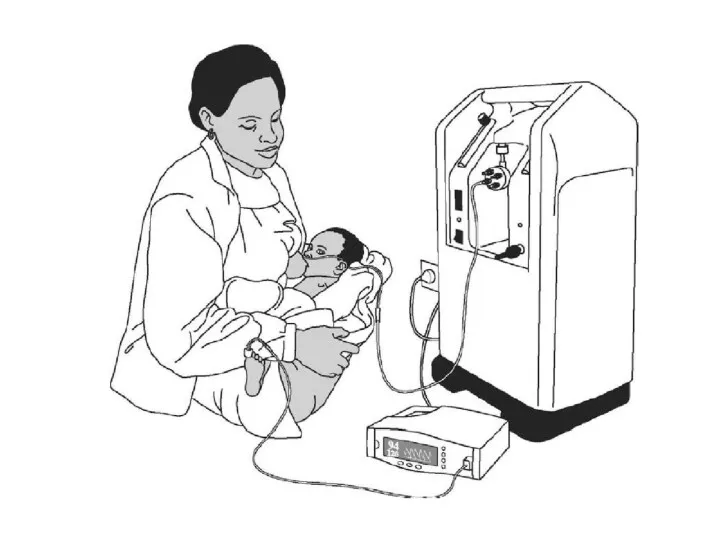
- 13. Назальные канюли Поместите канюли в ноздри и закрепите пластырем. Назальный катетер -Используйте трубку нужного размера (макс.
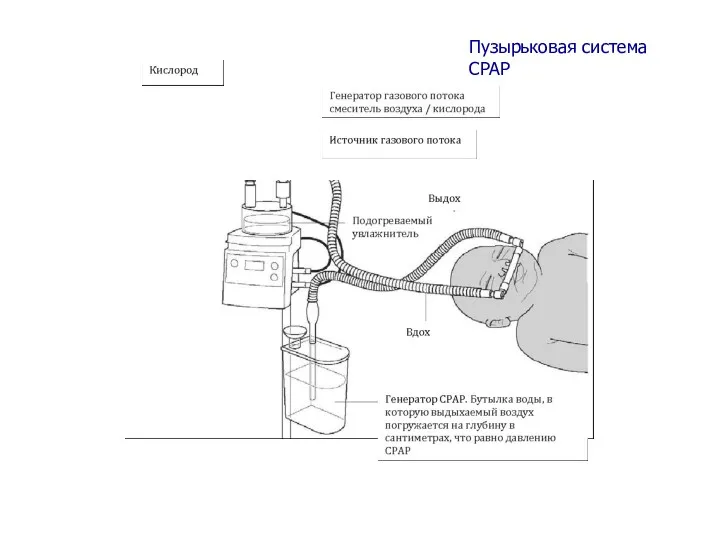
- 14. Вентиляция легких с постоянным положительным давлением (CPAP) CPAP назначается детям с респираторной недостаточностью, тяжелым респираторным дистрессом
- 15. пузырьковую (bubble) системы cpap при лечении дыхательных расстройств Пузырьковая cистема CPAP Ряд наблюдательных исследований показал, что
- 16. Пузырьковая система CPAP
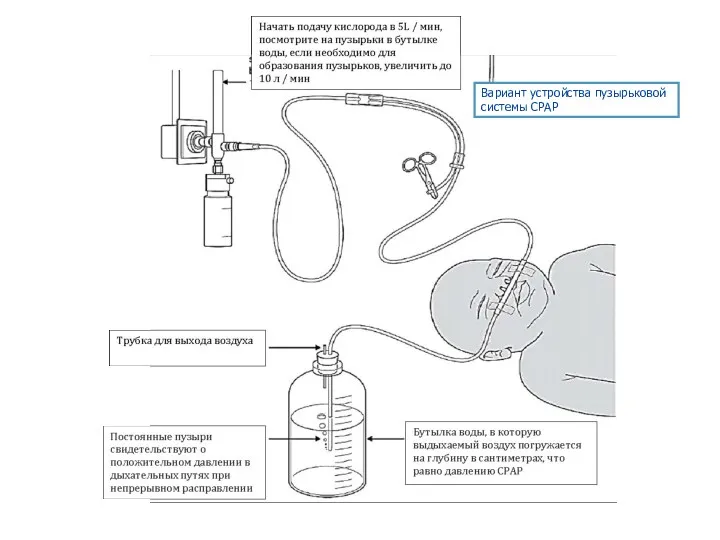
- 17. Вариант устройства пузырьковой системы CPAP
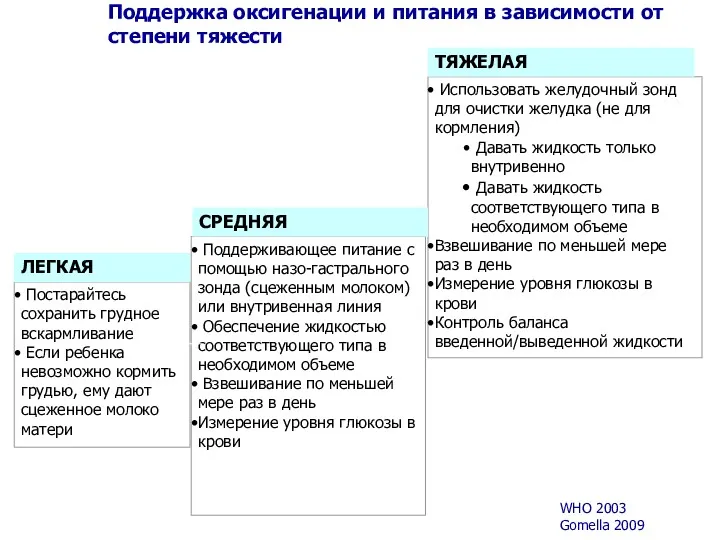
- 18. Поддержка оксигенации и питания в зависимости от степени тяжести WHO 2003 Gomella 2009 Постарайтесь сохранить грудное
- 19. Поддержка питания Поощрять сцеживание молока Кормить ребенка не реже одного раза в три часа Оценивать состояние
- 21. Наблюдение Частота дыхания Характеристика дыхания - Степень втяжения груди - Другие звуки: стонущее дыхание - O2
- 22. Упражнение 1: пленарное обсуждение Обсудите в классе следующие вопросы: - Какие критерии применяются в Вашем учреждении
- 23. Критерии для прекращения кислородной терапии Если доступна пульсоксиметрия: - Кислородную терапию прекращают, когда уровень сатурации стабилизируется
- 24. Апноэ новорожденных Определение апноэ: отсутствие дыхания в течение более 20 секунд Отсутствие дыхательных усилий в течение
- 25. Лечение апноэ – недоношенный ребенок Для всех детей: - Кофеин для профилактики (до 36 недель) -
- 26. Лечение апноэ – доношенный ребенок При первом эпизоде апноэ - Проверить наличие обструктивного апноэ (например, при
- 27. Лечение первого эпизода апноэ Стимулировать дыхание ребенка, растирая ему спину в течение 10 секунд Если состояние
- 28. Наблюдение ребенка с предшествующим апноэ Если есть монитор апноэ, его следует использовать. Если монитор апноэ не
- 29. Дозировка кофеина Назначение цитрата кофеина и аминофиллина для предотвращения апноэ у недоношенных детей. Кофеин является предпочтительным.
- 30. Критерии выписки У ребенка нет затрудненного дыхания Сатурация кислородом стабильно > 90% (≤ 2500M над уровнем
- 31. Наблюдение после выписки Основной принцип: Рекомендовано не менее трех дополнительных постнатальных контактов для всех матерей и
- 32. Ключевые положения Каждый новорожденный должен быть под наблюдением для обнаружения ранних признаков затрудненного дыхания Пульсоксиметрия должна
- 33. Упражнение 2: Работа в группе В течение недели практических занятий: Проверьте оборудование для кислородной терапии. Есть
- 35. Скачать презентацию


























 Причины привычного невынашивания беременности
Причины привычного невынашивания беременности Повреждения мочеполовых органов
Повреждения мочеполовых органов Особенности синдрома гипертермии у детей
Особенности синдрома гипертермии у детей Современные представления о системе кроветворения
Современные представления о системе кроветворения Ошибки и осложнения при лечении пострадавших с переломами костей и повреждениями суставов
Ошибки и осложнения при лечении пострадавших с переломами костей и повреждениями суставов Токсикодермия. Синдром Лайелла. Синдром Стивенса-Джонсона
Токсикодермия. Синдром Лайелла. Синдром Стивенса-Джонсона Анемии. Анемии в результате нарушения эритропоэза
Анемии. Анемии в результате нарушения эритропоэза Здоровьесберегающие технологии: аспекты охраны зрения детей дошкольного возраста
Здоровьесберегающие технологии: аспекты охраны зрения детей дошкольного возраста Рак желудка
Рак желудка Синдром Марфана
Синдром Марфана Йод в природе и его значение для человека
Йод в природе и его значение для человека Острый холецистит
Острый холецистит Информационные системы в медицине
Информационные системы в медицине Асқорыту жүйесінің қызметі бұзылған кездегі мейіргерлік процесс. Іш қату
Асқорыту жүйесінің қызметі бұзылған кездегі мейіргерлік процесс. Іш қату УЗИ сердца и сосудов
УЗИ сердца и сосудов Центры и клиники сети Искусство жить. Бизнес-план
Центры и клиники сети Искусство жить. Бизнес-план Уход за полостью рта
Уход за полостью рта Хирургические заболевания пищевода
Хирургические заболевания пищевода Атеросклероз. Этиология и патогенез
Атеросклероз. Этиология и патогенез Открытые механические повреждения - раны
Открытые механические повреждения - раны Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей
Особенности психотерапевтической реабилитации пациентов с различными видами нехимических зависимостей Клинические проявления и особенности ухода за больными с инволюционными психическими расстройствами
Клинические проявления и особенности ухода за больными с инволюционными психическими расстройствами Возбудитель чумы
Возбудитель чумы Первые рекомендации МФККи КП по первой помощи и реанимации
Первые рекомендации МФККи КП по первой помощи и реанимации Рынок медицинских услуг
Рынок медицинских услуг Ишемическая болезнь сердца. Хирургические методы лечения (АКШ, МКШ, ЧКВ)
Ишемическая болезнь сердца. Хирургические методы лечения (АКШ, МКШ, ЧКВ) Союз красного креста и красного полумесяца
Союз красного креста и красного полумесяца Биоэтические аспекты в манипулировании началом человеческой жизни в медицине
Биоэтические аспекты в манипулировании началом человеческой жизни в медицине