Содержание
- 2. Реанимационные мероприятия (сердечно-легочная реанимация, СЛР) — комплекс приемов направленных на восстановление и поддержание жизненно важных функций
- 3. Первые приемы СЛР описаны более 80 лет назад Методика СЛР должна быть единой для всех стран.
- 4. Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 5. Приказ № 950 МЗ РФ 20 сентября 2012 года «Об утверждении Правил определения момента смерти человека,
- 6. СЛР должна начаться при любой внезапной остановке кровообращения Клиническая смерть
- 7. Клиническая смерть прекращение сердечной и дыхательной деятельности, а также угнетение функции головного мозга, что проявляется в
- 8. Биологическая смерть «Кошачий глаз»-через 20 минут. Трупные пятна – начинают формироваться через 2-4 часа после остановки
- 9. Реанимационные мероприятия не проводятся При наличии признаков биологической смерти. При наличии прогрессирования достоверно установленных неизлечимых заболеваний
- 10. Реанимационные мероприятия Продолжаются При их эффективности (восстановление цвета кожных покровов, сужение зрачков, восстановление сердечной деятельности) Прекращаются
- 11. Первичный реанимационный комплекс Главное - как можно быстрей начать его выполнять СЕКУНДЫ НА ОЦЕНКУ И ПРИНЯТИЕ
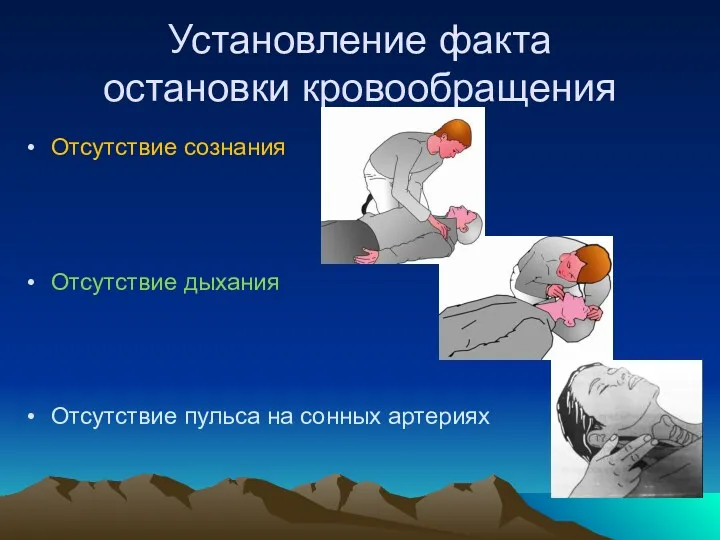
- 12. Установление факта остановки кровообращения Отсутствие сознания Отсутствие дыхания Отсутствие пульса на сонных артериях
- 13. Установление факта остановки кровообращения
- 14. С чего начать реанимационные мероприятия?
- 15. Классическая триада ABC А - Восстановление проходимости дыхательных путей В - Дыхание С - (Циркуляция) непрямой
- 16. Если смерть на глазах -прекардиальный удар
- 17. Дефибрилляция выполненная через 3-5 мин. после развития остановки сердца, повышает уровень выживаемости до 50–70%. Ранняя дефибрилляция
- 18. Дефибрилляция с использованием автоматического дефибриллятора Прибор самостоятельно начинает проводить анализ ЭКГ, и подавать голосовые инструкции по
- 20. Главное – С Непрямой массаж сердца
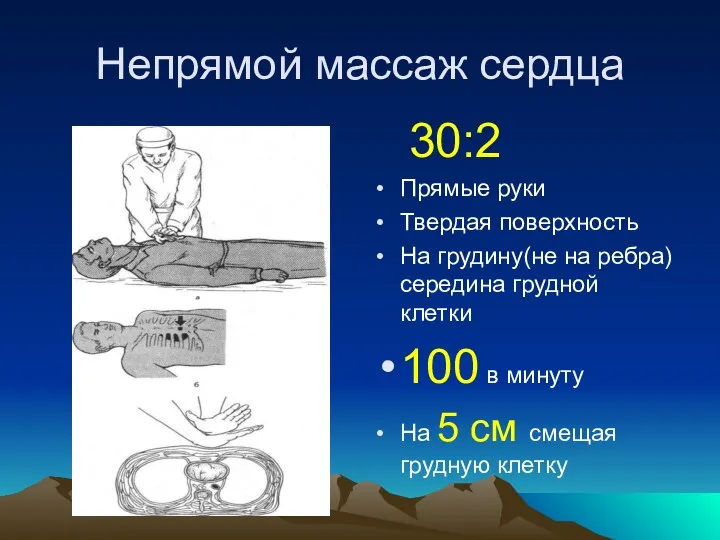
- 21. Непрямой массаж сердца 30:2 Прямые руки Твердая поверхность На грудину(не на ребра) середина грудной клетки 100
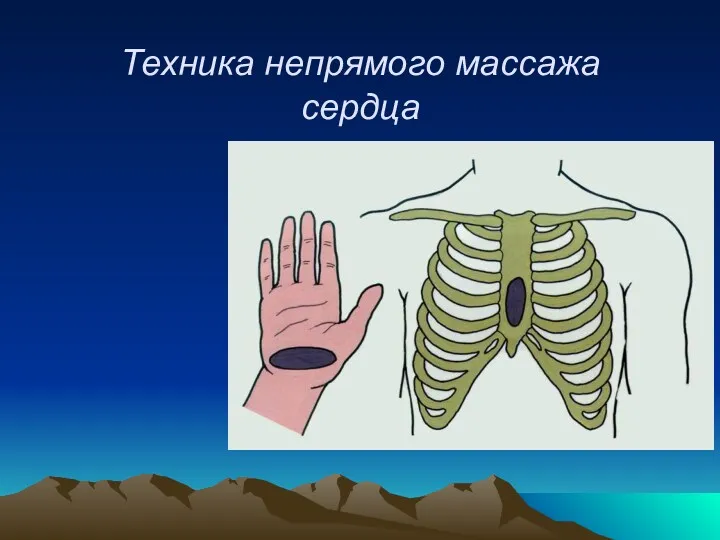
- 22. Техника непрямого массажа сердца
- 23. В – дыхание
- 24. Дыхание Изо рта в рот Изо рта в нос Контроль!!! Нет препятствия Экскурсия грудной клетки Не
- 25. История ИВЛ с 1953 г.
- 26. если не эффективно А - проходимость дыхательных путей
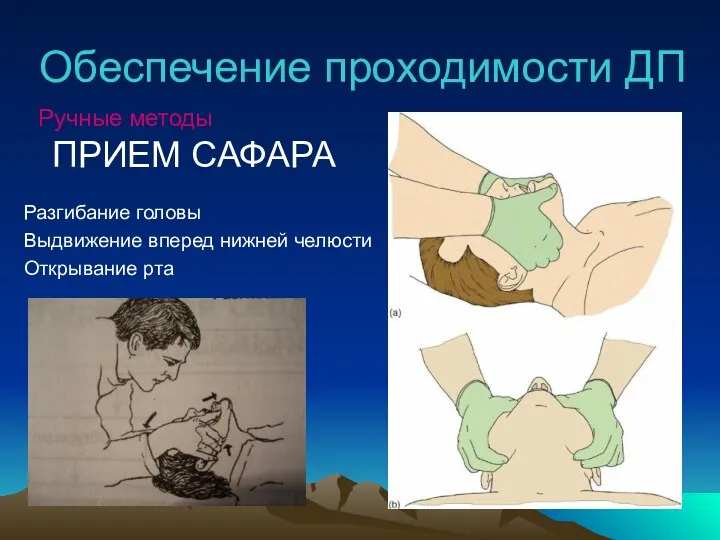
- 27. Обеспечение проходимости ДП Ручные методы ПРИЕМ САФАРА Разгибание головы Выдвижение вперед нижней челюсти Открывание рта
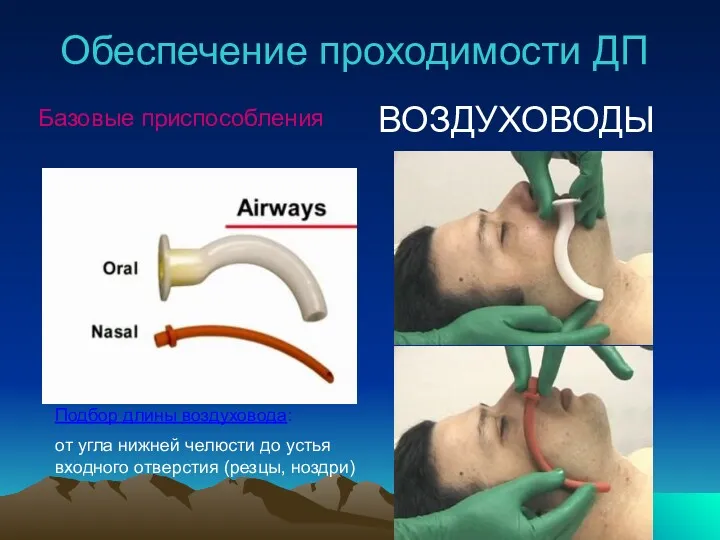
- 28. Обеспечение проходимости ДП Подбор длины воздуховода: от угла нижней челюсти до устья входного отверстия (резцы, ноздри)
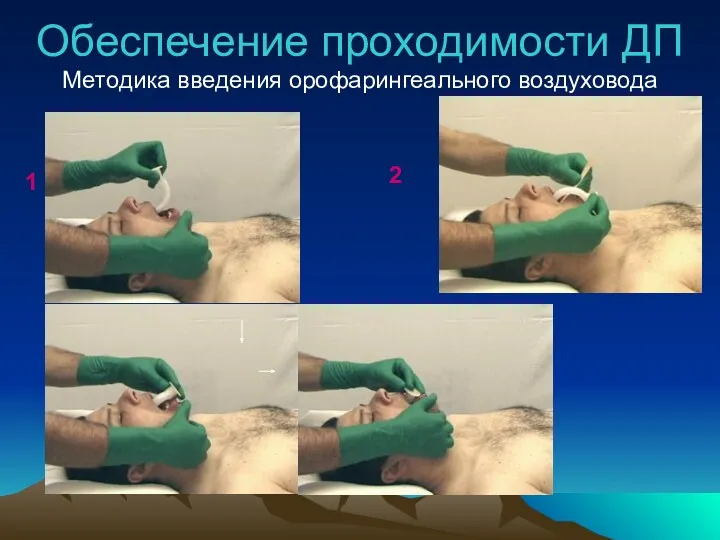
- 29. Обеспечение проходимости ДП Методика введения орофарингеального воздуховода 1 2
- 30. Пути введения лекарств (СЛР) Основной путь – внутривенный Периферические вены (кубитальная, наружная яремная) – простой доступ,
- 31. Медикаменты при СЛР Адреналин 1 мг внутривенно каждые 3 мин. 1 ампула (1 мл 0,1% р-ра)
- 32. Особенности СЛР у новорожденных Алгоритм остается прежним АВС Восстановление проходимости дыхательных путей ИВЛ Закрытый массаж сердца
- 33. ЗМС у детей до 1 года: ЗМС у ребенка, находящегося на предплечьях реанимируемого, ЗМС двумя пальцами,
- 35. Скачать презентацию


























 Реклама Франции конца ХІХ века. Плакат
Реклама Франции конца ХІХ века. Плакат Бытовые электронагревательные приборы
Бытовые электронагревательные приборы Защита электрических сетей с малыми токами замыкания на землю
Защита электрических сетей с малыми токами замыкания на землю Свет Зеркального в глазах моих друзей
Свет Зеркального в глазах моих друзей Оборудование предприятий торговли. Режущие машины периодического действия
Оборудование предприятий торговли. Режущие машины периодического действия Из истории храма Покрова Пресвятой Богородицы
Из истории храма Покрова Пресвятой Богородицы Инфузии и трансфузии
Инфузии и трансфузии Кварц, опал, халцедоны, кварцсодержащие горные породы кремни, яшма, кварциты, окаменелое дерево, глаза
Кварц, опал, халцедоны, кварцсодержащие горные породы кремни, яшма, кварциты, окаменелое дерево, глаза Podstawy rachunkowości
Podstawy rachunkowości Перегруженность сетей Ethernet и Token Ring
Перегруженность сетей Ethernet и Token Ring Проект Моя родословная
Проект Моя родословная Инновационные технологии на уроках математики
Инновационные технологии на уроках математики Технологический колледж. Монтажник радиоэлектронной аппаратуры и приборов
Технологический колледж. Монтажник радиоэлектронной аппаратуры и приборов Внеурочное занятие по курсу Уроки нравственности по теме Золотое правило нравственности
Внеурочное занятие по курсу Уроки нравственности по теме Золотое правило нравственности Искусство фотопейзажа и фотоинтерьера
Искусство фотопейзажа и фотоинтерьера Управление бизнес-проектами
Управление бизнес-проектами Создание семейного клуба
Создание семейного клуба Использование данных мониторинга для прогнозирования показателей разработки и оценки эффективности технологических мероприятий
Использование данных мониторинга для прогнозирования показателей разработки и оценки эффективности технологических мероприятий Диктатический материал, используемый на занятиях по автоматизации слогослияния.
Диктатический материал, используемый на занятиях по автоматизации слогослияния. ШКАЛА ТВЕРДОСТИ
ШКАЛА ТВЕРДОСТИ Героини сказок
Героини сказок 2-х спальная кровать
2-х спальная кровать Канский технологический колледж
Канский технологический колледж Работа на электронной контрольно-кассовой машине ЭКР-2102 РПУ
Работа на электронной контрольно-кассовой машине ЭКР-2102 РПУ 4 ноября День народного единства
4 ноября День народного единства Программа развития для ДОУ
Программа развития для ДОУ 0 (12 files merged)
0 (12 files merged) Основные понятия из теории надежности и задачи технической диагностики
Основные понятия из теории надежности и задачи технической диагностики