Содержание
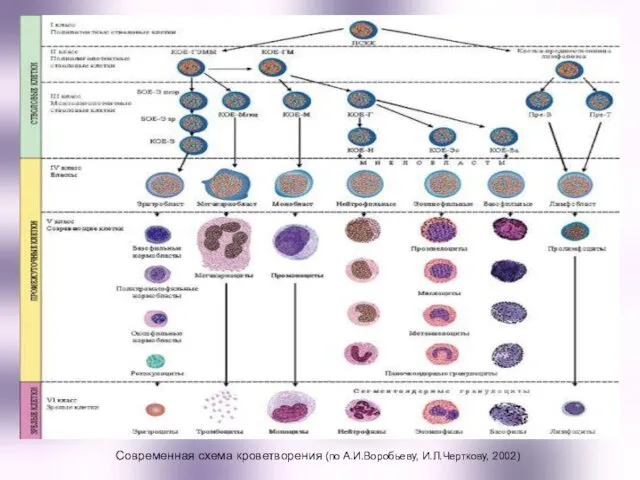
- 2. Современная схема кроветворения (по А.И.Воробьеву, И.Л.Черткову, 2002)
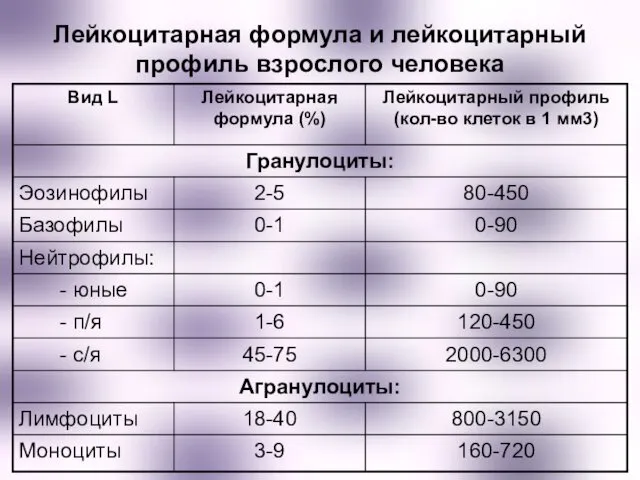
- 3. Лейкоцитарная формула и лейкоцитарный профиль взрослого человека
- 4. Нормальное содержание лейкоцитов в периферической крови – 4-9 * 10 9/л Изменение уровня L Лейкоцитозы Лейкопении
- 5. Виды лейкоцитозов Перераспредели- тельный (функциональный) - выход L из депо или демаргинация при: Физическая нагрузка Пищевая
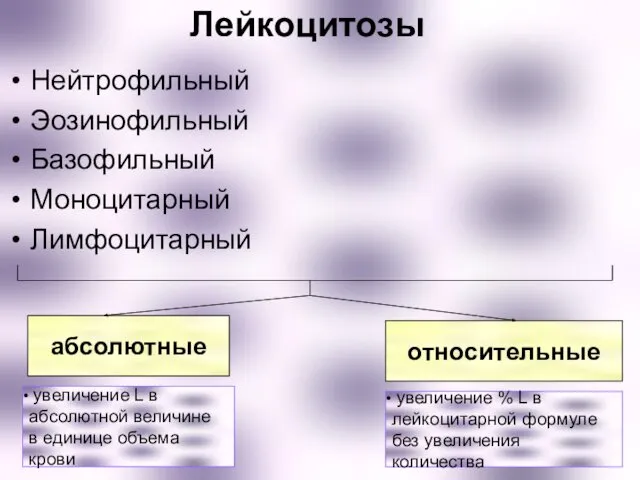
- 6. Лейкоцитозы Нейтрофильный Эозинофильный Базофильный Моноцитарный Лимфоцитарный абсолютные относительные увеличение L в абсолютной величине в единице объема
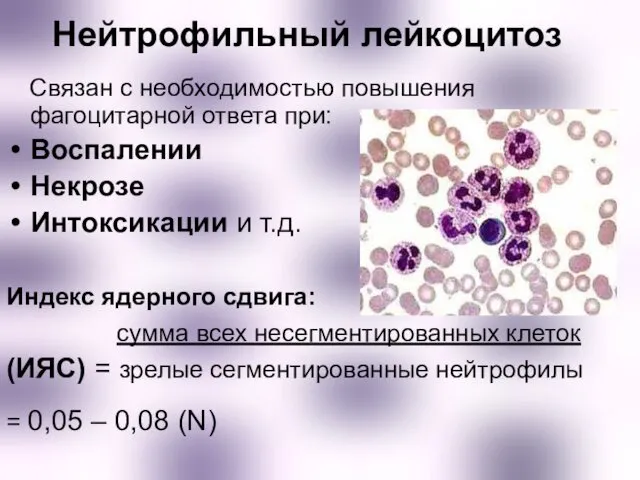
- 7. Нейтрофильный лейкоцитоз Связан с необходимостью повышения фагоцитарной ответа при: Воспалении Некрозе Интоксикации и т.д. Индекс ядерного
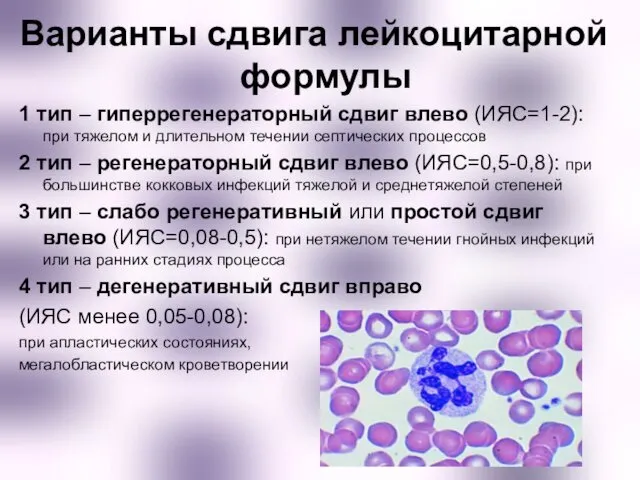
- 8. Варианты сдвига лейкоцитарной формулы 1 тип – гиперрегенераторный сдвиг влево (ИЯС=1-2): при тяжелом и длительном течении
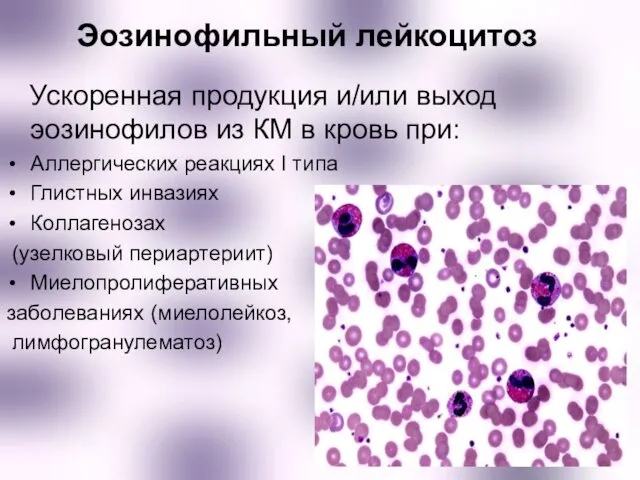
- 9. Эозинофильный лейкоцитоз Ускоренная продукция и/или выход эозинофилов из КМ в кровь при: Аллергических реакциях I типа
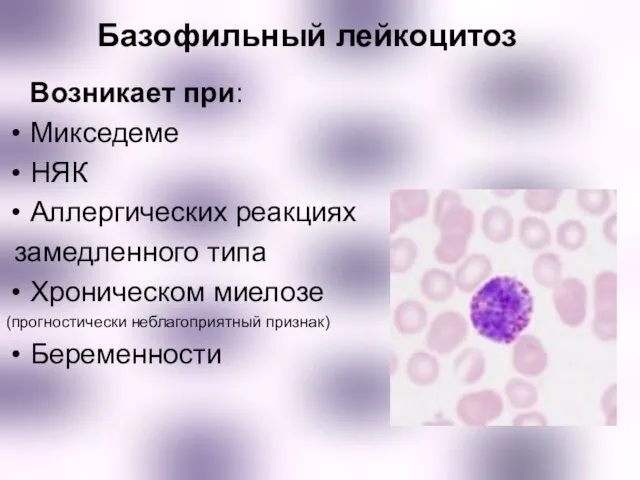
- 10. Базофильный лейкоцитоз Возникает при: Микседеме НЯК Аллергических реакциях замедленного типа Хроническом миелозе (прогностически неблагоприятный признак) Беременности
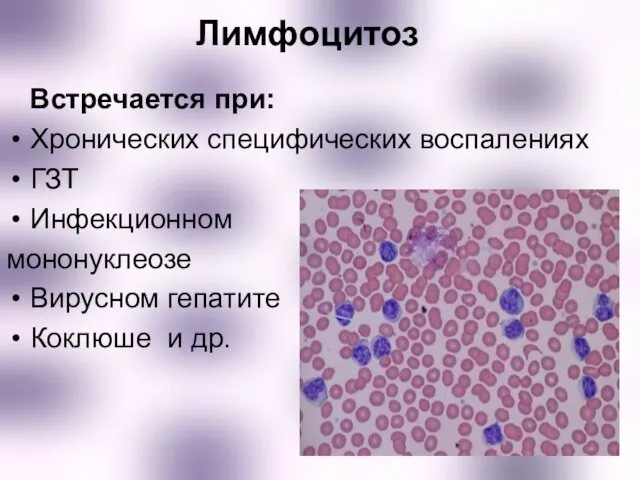
- 11. Лимфоцитоз Встречается при: Хронических специфических воспалениях ГЗТ Инфекционном мононуклеозе Вирусном гепатите Коклюше и др.
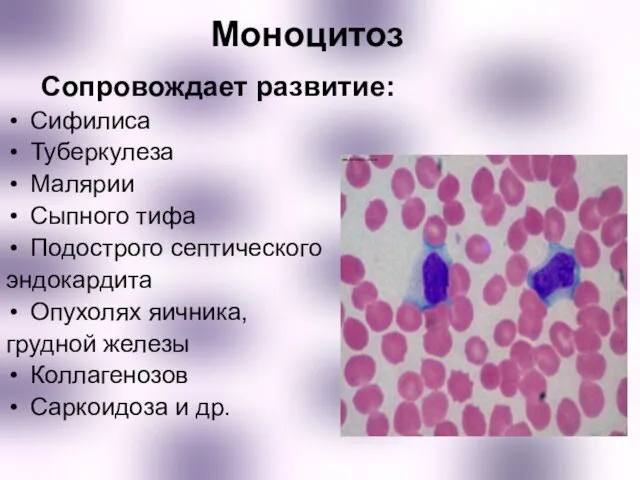
- 12. Моноцитоз Сопровождает развитие: Сифилиса Туберкулеза Малярии Сыпного тифа Подострого септического эндокардита Опухолях яичника, грудной железы Коллагенозов
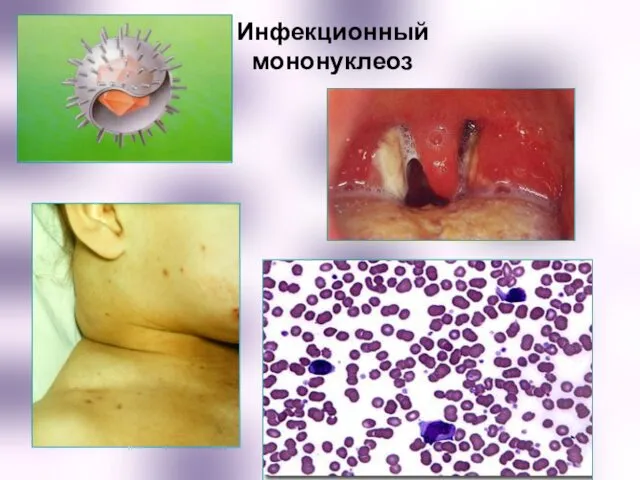
- 13. Инфекционный мононуклеоз
- 14. Лейкемоидная реакция Гипперреактивая форма лейкоцитоза (миелоидная, мононуклеарная). Возникает при: Инфекциях – пневмония, менингит, дифтерия, коклюш, ветрянка,
- 15. Причины лейкопении приобретенные Инфекции - бактериальные (тифы, паратифы, бруцеллез, редко – туляремия) - вирусные (грипп, корь,
- 16. Химические и физические факторы, вызывающие гипо- и аплазию КМ: - радиация - бензин, уретан, нитросоединения -
- 17. Состояния, связанные с повышенной утилизацией, деструкцией или секвестрацией нейтрофилов: - цирроз печени со спленомегалией - СКВ
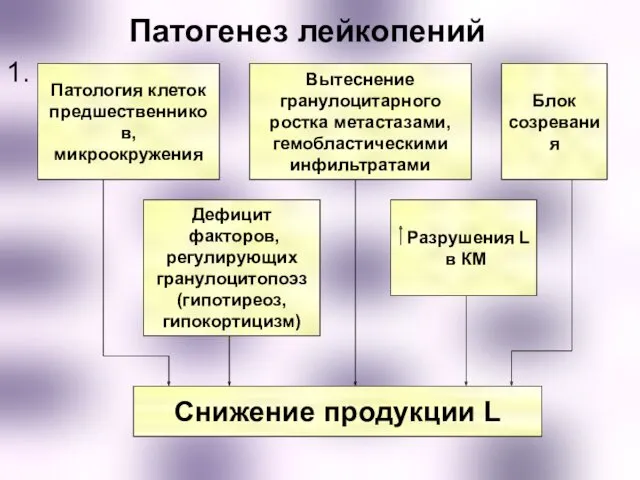
- 18. Патогенез лейкопений 1. Патология клеток предшественников, микроокружения Блок созревания Вытеснение гранулоцитарного ростка метастазами, гемобластическими инфильтратами Дефицит
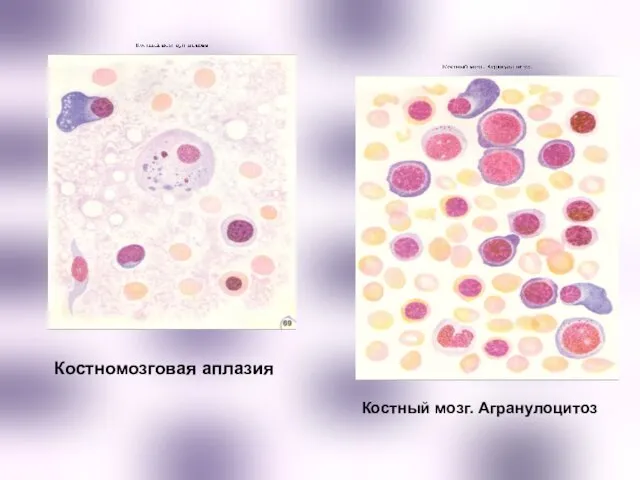
- 19. Костномозговая аплазия Костный мозг. Агранулоцитоз
- 20. 2. Иммунный механизм (II, III типы аллергических реакций) - массивная и быстрая деструкция L в крови
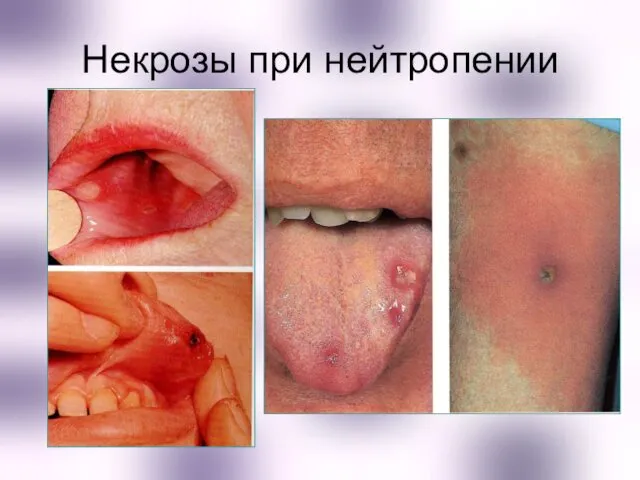
- 21. Некрозы при нейтропении
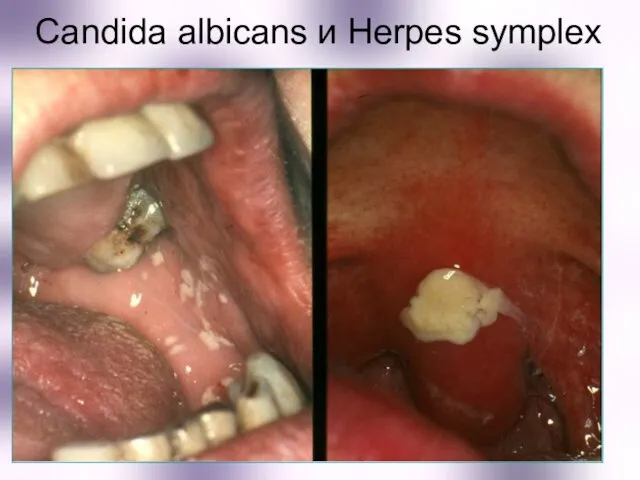
- 22. Candida albicans и Herpes symplex
- 23. Гемобластозы ГЕМОБЛАСТОЗЫ – собирательное название неопластических клональных заболеваний, исходящих из клеток кроветворных органов. ЛЕЙКОЗЫ – клональные
- 24. Характеристики гемобластозов Опухолевые заболевания системы крови обладают всеми основными признаками опухолевого процесса: Неопластическая пролиферация Все виды
- 25. Этапы развития гемобластозов Моноклоновая стадия: - образование дочерних опухолевых клеток из первичной материнской (все опухолевые клетки
- 26. Классификации лейкозов По количеству L в периферической крови: - лейкемическая форма («белокровие») – число L увеличивается
- 27. Лейкозы Острые Субстрат опухоли – молодые «бластные» клетки (клетки-предшественики 2-го, 3-го, 4-го классов) Полное отсутствие созревающих
- 28. 3. По типу преобладания клеток: I. острый лейкоз а) лимфобластный б) нелимфобластный - миелобластный (М1) -
- 29. II. Хронический лейкоз а) лимфоцитарный - хронический лимфолейкоз - волосатоклеточный лейкоз (вариант лимфолейкоза) - поиморфноклеточный лейкоз
- 30. Структура заболеваемости Количество наблюдений 31,500
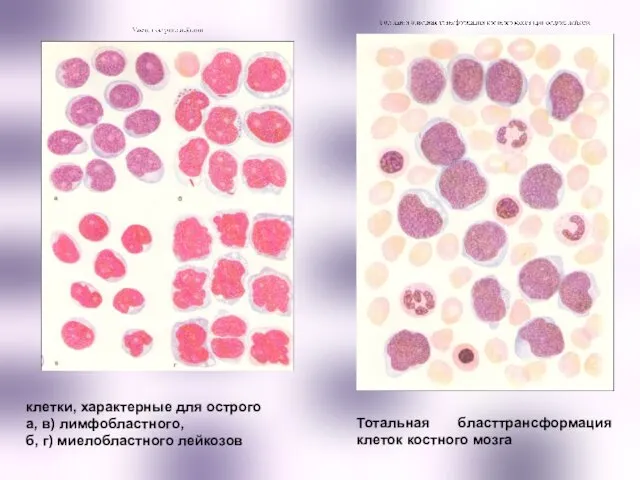
- 31. клетки, характерные для острого а, в) лимфобластного, б, г) миелобластного лейкозов Тотальная бласттрансформация клеток костного мозга
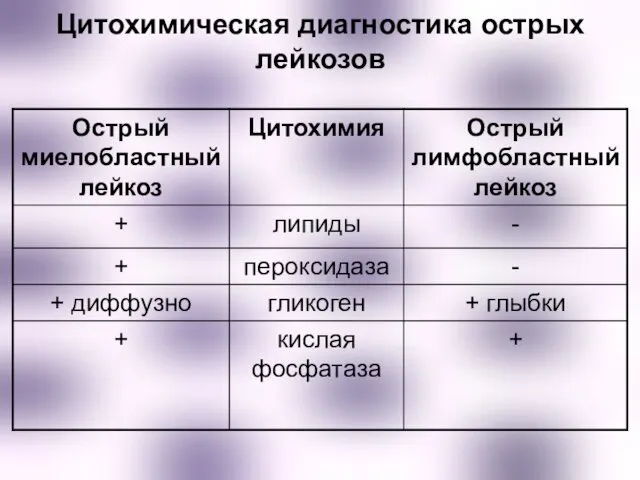
- 32. Цитохимическая диагностика острых лейкозов
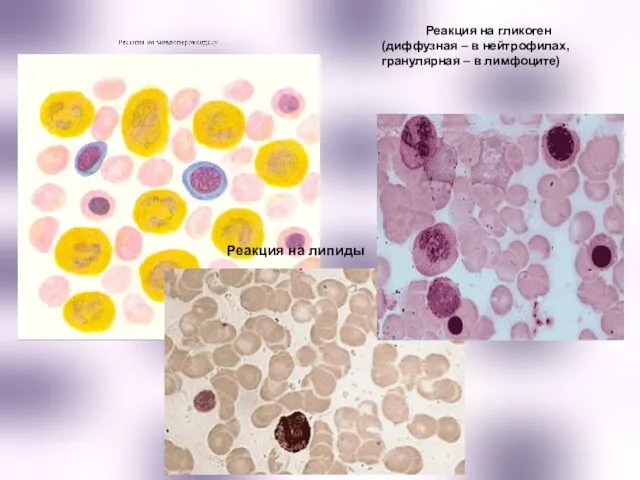
- 33. Реакция на липиды Реакция на гликоген (диффузная – в нейтрофилах, гранулярная – в лимфоците)
- 34. Диагностика хронических лейкозов Нет необходимости в проведении цитохимических реакций, т.к. существуют морфологические различия: - появление клеток
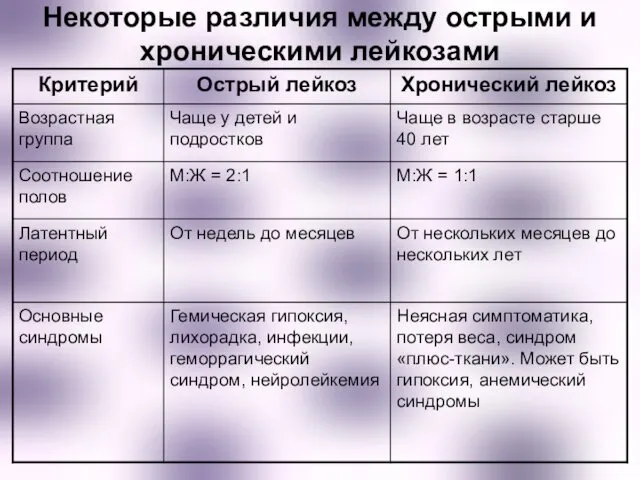
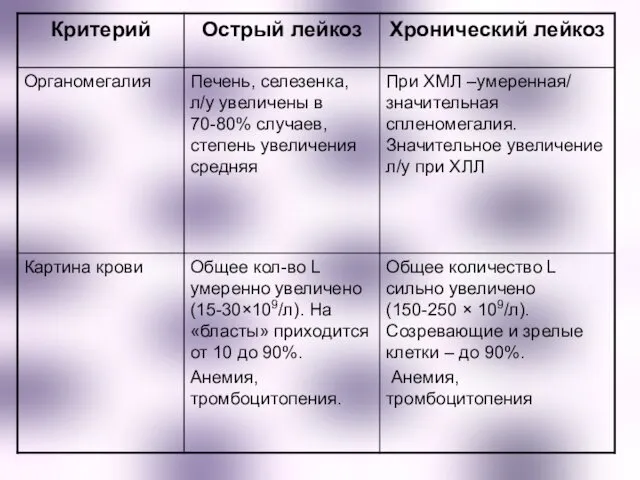
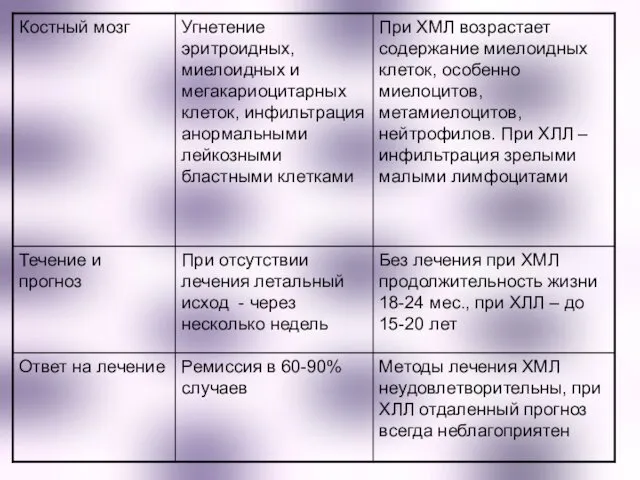
- 35. Некоторые различия между острыми и хроническими лейкозами
- 38. Острый миелобластный лейкоз Наиболее частый лейкоз взрослых (20-45 лет) Начинается с гематологических проявлений: - метапластическая анемия
- 39. Острый лимфобластный лейкоз Наиболее часто встречается у детей – 80% Характерно увеличение лимфоузлов, селезенки Симптоматика зависит
- 40. Промиелоцитарный лейкоз Отличается резкой злокачественностью течения Патологические клетки обладают морфологическими особенностями: - клетки полиморфны, имеют цитоплазматические
- 41. Хронический миелолейкоз Опухолевые клетки сохраняют способность дифференцироваться до зрелых форм Субстрат опухоли – преимущественно гранулоциты (в
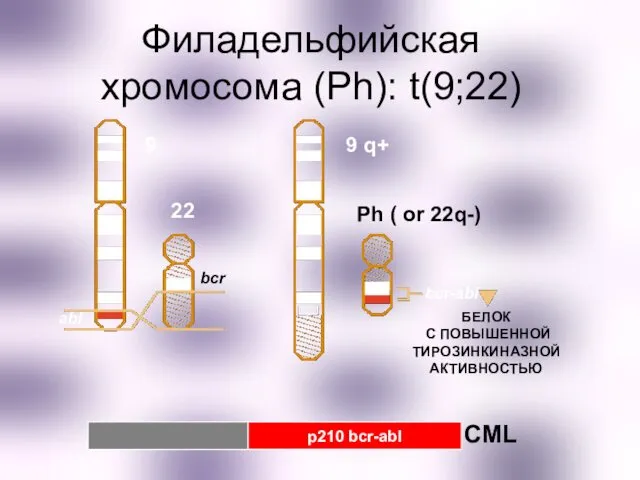
- 42. Филадельфийская хромосома (Ph): t(9;22) 22 bcr abl Ph ( or 22q-) bcr-abl 9 9 q+ БЕЛОК
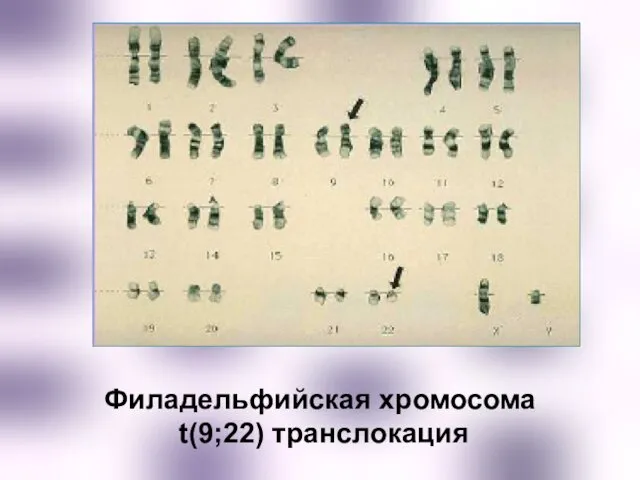
- 43. Филадельфийская хромосома t(9;22) транслокация
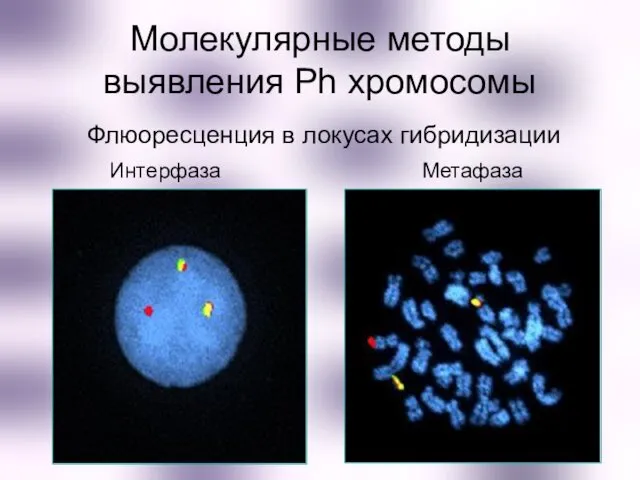
- 44. Флюоресценция в локусах гибридизации Интерфаза Метафаза Молекулярные методы выявления Ph хромосомы
- 45. Гематологическая картина при хроническом миелолейкозе В крови присутствуют молодые клетки нейтрофильного ряда (п/я, метамиелоциты, миелоциты, промиелоциты)
- 46. Хронический лимфолейкоз Субстрат опухоли – морфологически зрелые лимфоциты Опухоль представлена В и Т-клетками (содержание В-лимфоцитов –
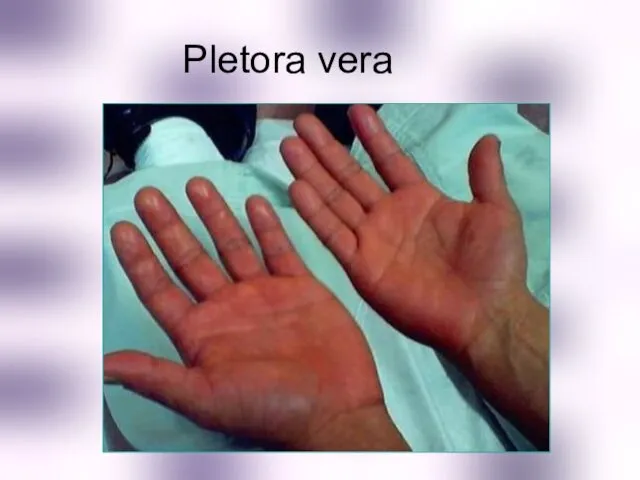
- 47. Истинная полицитемия (болезнь Вакеза) Доброкачественная опухоль Развивается из клетки-предшественницы миелопоэза ( в результате нарушения апоптоза) Субстрат
- 48. Pletora vera
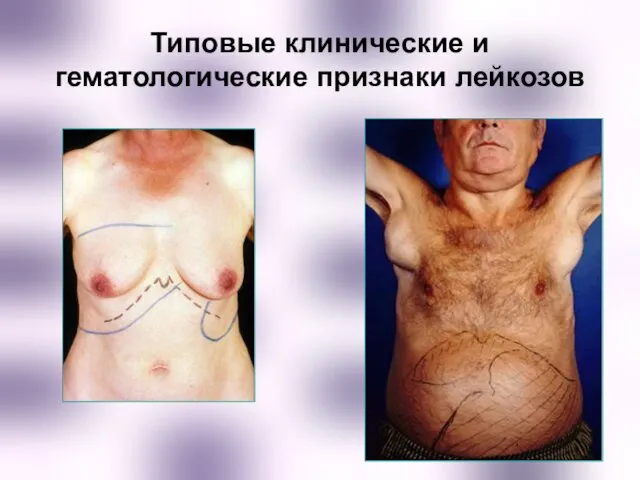
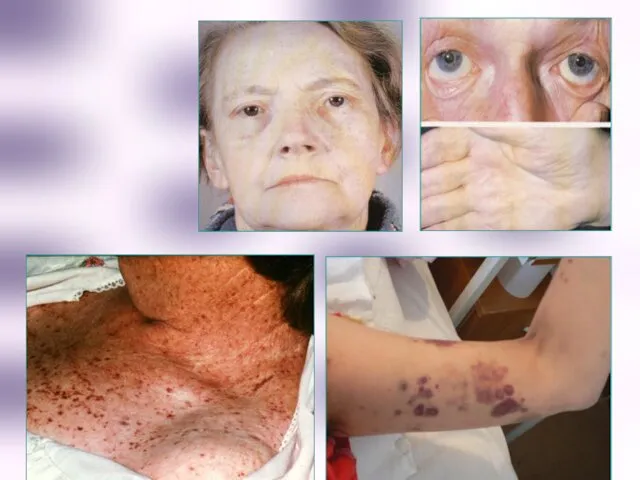
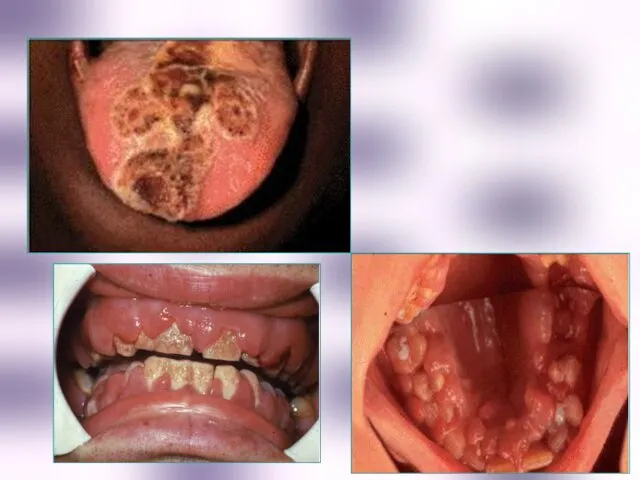
- 49. Типовые клинические и гематологические признаки лейкозов
- 53. Скачать презентацию























 Действие расчета по развертыванию и обслуживанию войсковых передвижных электростанций
Действие расчета по развертыванию и обслуживанию войсковых передвижных электростанций Классный час: Государственные символы РОССИИ. Электронная презентация.
Классный час: Государственные символы РОССИИ. Электронная презентация. Оптимизация и создание зон отдыха и досуга
Оптимизация и создание зон отдыха и досуга Инновационные интернет-технологии для субъектов малого бизнеса
Инновационные интернет-технологии для субъектов малого бизнеса компетентностно-ориентированные задания
компетентностно-ориентированные задания Методы воспитания
Методы воспитания Инновационный менеджмент
Инновационный менеджмент Система автоматического освещения рабочего пространства
Система автоматического освещения рабочего пространства Загадки о музыкальных инструментах
Загадки о музыкальных инструментах Оборотные средства организации
Оборотные средства организации Ингаляционная анестезия
Ингаляционная анестезия TCL 2019 EU TV range benchmark & reasons why TCL products are better
TCL 2019 EU TV range benchmark & reasons why TCL products are better Лазерные принтеры
Лазерные принтеры Технологические возможности и преимущества станков с ЧПУ
Технологические возможности и преимущества станков с ЧПУ 20240122_klaviatura_5_klass
20240122_klaviatura_5_klass Трансформаторы. Устройство трансформатора
Трансформаторы. Устройство трансформатора Презентация Книжки-малышки
Презентация Книжки-малышки Правила Дорожного движения
Правила Дорожного движения Испания. Карта Испании
Испания. Карта Испании Создадим простую сеть из 3-х компьютеров
Создадим простую сеть из 3-х компьютеров Навыки профессионального телефонного общения
Навыки профессионального телефонного общения Who has got
Who has got Внеклассное мероприятие по математике Интеллектуальный марафон
Внеклассное мероприятие по математике Интеллектуальный марафон Для практики ХНУБА. Держпром
Для практики ХНУБА. Держпром Режущий инструмент для универсальных станков
Режущий инструмент для универсальных станков Основные электрические характеристики каналов тональной частоты, широкополосных каналов, порядок их измерения. Занятие №1
Основные электрические характеристики каналов тональной частоты, широкополосных каналов, порядок их измерения. Занятие №1 Реализация проекта Использование виртуальных экскурсий при изучении литературного краеведения. Презентация Усадьба Дорожаево
Реализация проекта Использование виртуальных экскурсий при изучении литературного краеведения. Презентация Усадьба Дорожаево Альбрехт Дюрер и его акварели
Альбрехт Дюрер и его акварели