Клинические аспекты кислотноосновного состояния и водноэлектролитного обмена у хирургических больных презентация
Содержание
- 2. Введение
- 3. Основные показатели КОС
- 4. Нормальные значения основных показателей КОС артериальной крови
- 5. В крови различают четыре буферные системы 1. Бикарбонатную 2. Фосфатную 3. Белковую 4. Гемоглобиновую Буферные возможности
- 6. При компенсации нарушений КОС буферные системы эритроцитов, плазмы и межклеточной жидкости реагируют как единое целое.
- 7. Каждая буферная система обладает определенной емкостью. Все системы можно расположить в порядке снижения емкости буферных свойств,
- 8. Буферные системы организма (1) Карбонатная буферная система
- 9. Буферные системы организма (2) Фосфатная буферная система
- 10. Буферные системы организма (3) Белковая буферная система
- 11. Буферные системы организма (4) Гемоглобиновая буферная система
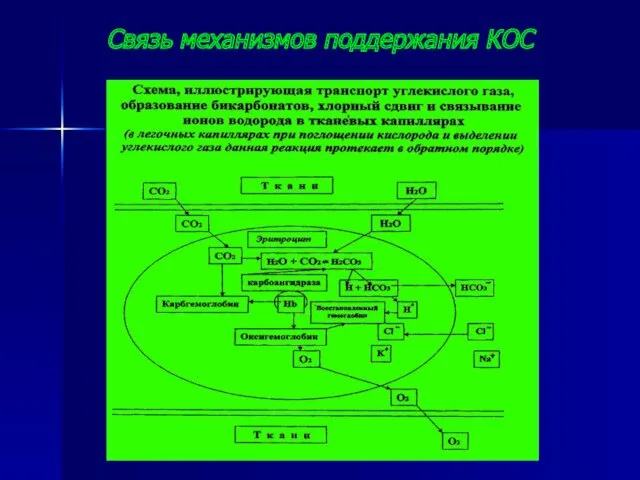
- 12. Транспорт углекислого газа , образование бикарбонатов, связывание ионов водорода
- 13. Связь механизмов поддержания КОС
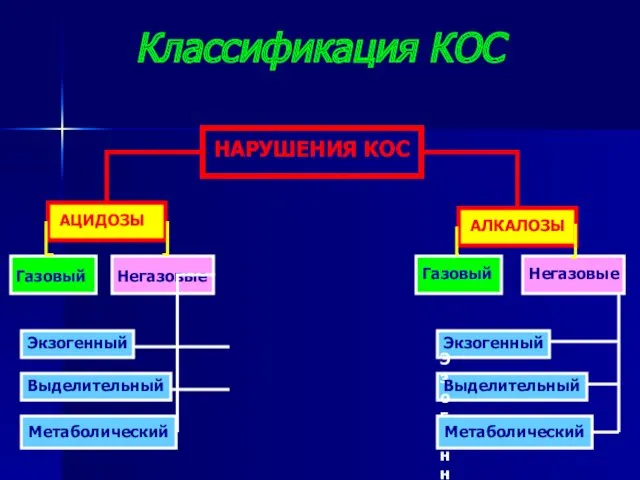
- 14. Метаболический Классификация КОС НАРУШЕНИЯ КОС АЦИДОЗЫ АЛКАЛОЗЫ Газовый Негазовые Газовый Негазовые Экзогенный Выделительный Эзогенный Экзогенный Метаболический
- 15. Алкалоз Дыхательный (газовый): - усиленное выведение СО2 при нарушениях внешнего дыхания гипервентиляционного характера; - гипервентиляционное управляемоедыхание
- 16. Ацидоз Дыхательный (газовый): - затруднение выведения СО2 при нарушениях дыхания; - высокая концентрация СО2 в окружающей
- 17. Дыхательный компонент КОС – рСО2 Метаболический компонент КОС – все факторы влияющие на рН за исключением
- 18. Компенсация нарушений КОС Дыхательная компенсация при первичных метаболических сдвигах может быть: А) компенсацией при метаболическом ацидозе,
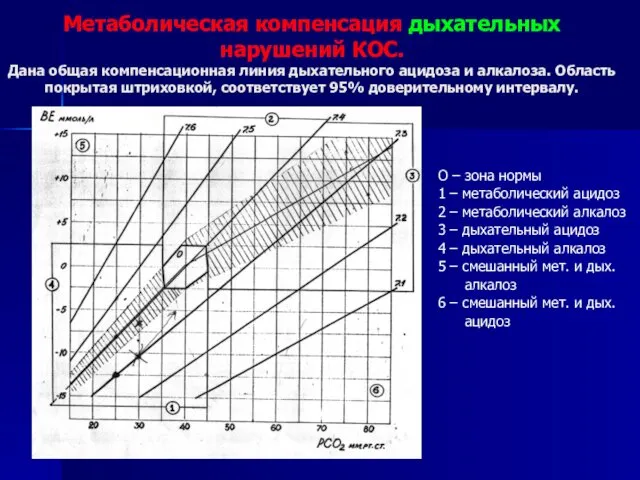
- 19. Метаболическая компенсация дыхательных нарушений КОС. Дана общая компенсационная линия дыхательного ацидоза и алкалоза. Область покрытая штриховкой,
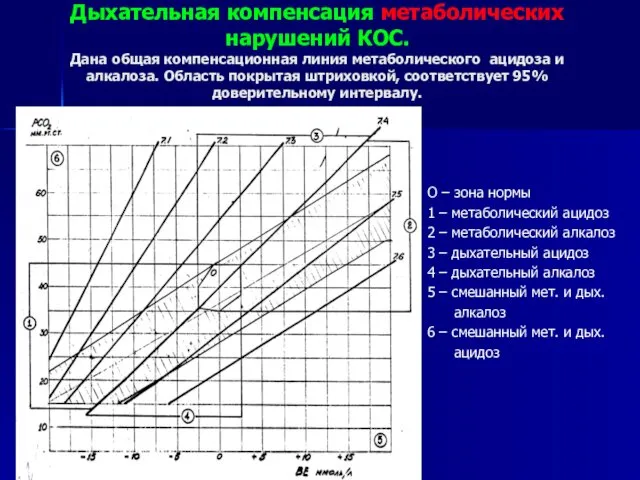
- 20. Дыхательная компенсация метаболических нарушений КОС. Дана общая компенсационная линия метаболического ацидоза и алкалоза. Область покрытая штриховкой,
- 21. Номограмма для расчета показателей КОС
- 22. Связь между электролитным балансом и КОС Вопросы водного, электролитного баланса и КОС нельзя рассматривать изолированно, так
- 23. Первый закон гласит, что сумма отрицательных анионов должна быть равна сумме положительных катионов (154 ммоль.л) Второй
- 24. Графическое изображение закона электронейтральности в плазме: сумма анионов равна сумме катионов (диаграмма Гэмбла)
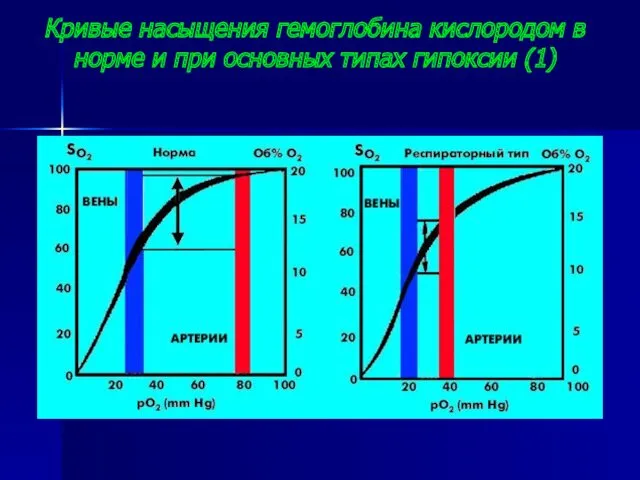
- 25. Кривые насыщения гемоглобина кислородом в норме и при основных типах гипоксии (1)
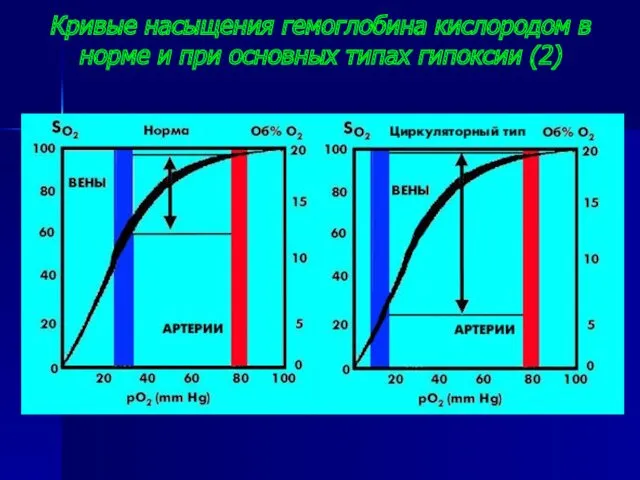
- 26. Кривые насыщения гемоглобина кислородом в норме и при основных типах гипоксии (2)
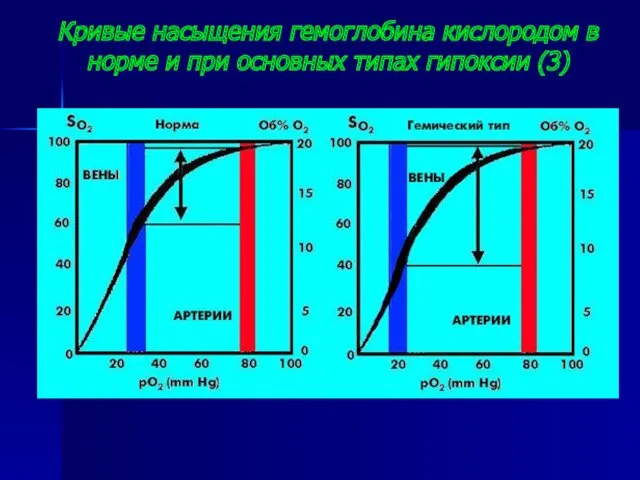
- 27. Кривые насыщения гемоглобина кислородом в норме и при основных типах гипоксии (3)
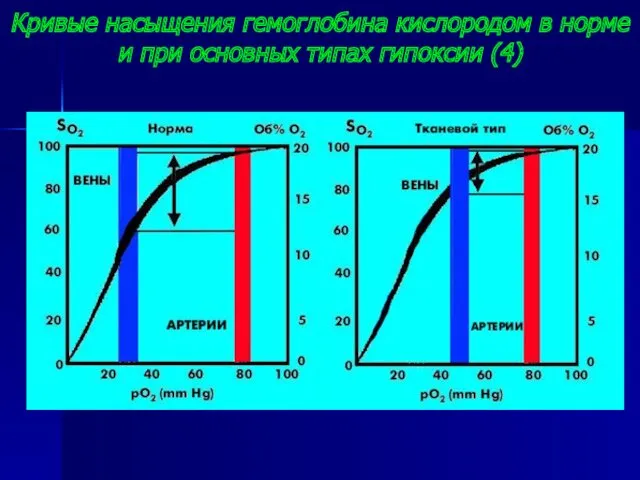
- 28. Кривые насыщения гемоглобина кислородом в норме и при основных типах гипоксии (4)
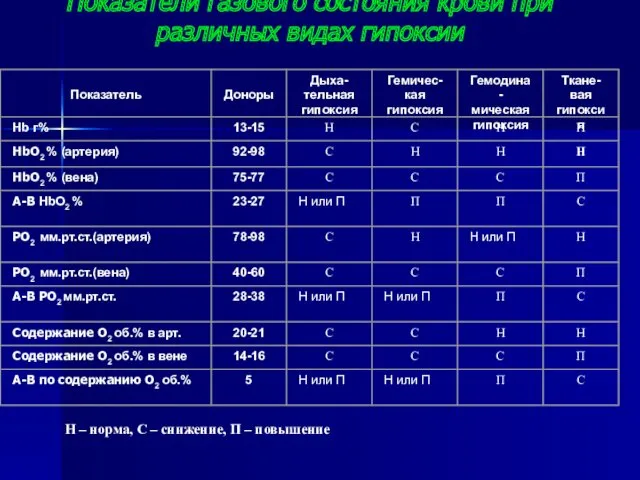
- 29. Показатели газового состояния крови при различных видах гипоксии Н – норма, С – снижение, П –
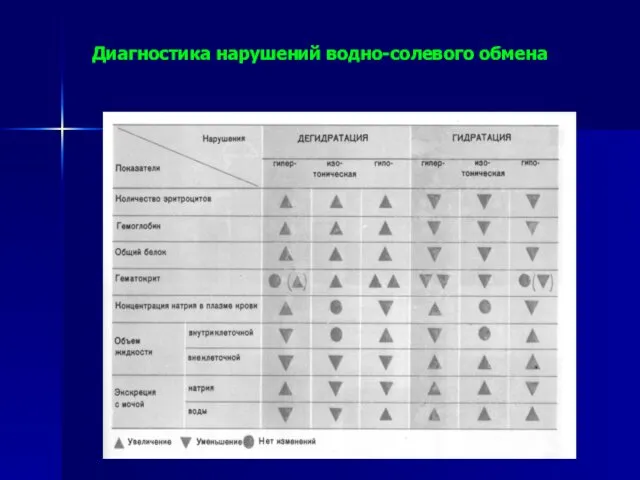
- 30. Диагностика нарушений водно-солевого обмена
- 31. ДВС – синдром неспецифический общепатологический процесс основными звеньями которого являются: 1.рассеянное внутрисосудистое свертывание крови с активацией
- 32. Этиология ДВС - синдрома 1. Все виды затяжного и рецидивирующего шока 2. При остром и подостром
- 33. Для развития ДВС необходимо сочетание нескольких условий Блокады ретикулоэндотелиальной системы на фоне измененного инфекционно-аллергического статуса больного,
- 34. Клиническая картина В зависимости от скорости развития синдрома различают острую, подострую и хронические формы. По распространенности
- 35. Стадии ДВС - синдрома I стадия – гиперкоагуляции имеет различную продолжительность и характеризуется возрастающей гиперкоагуляцией крови
- 36. Диагностика Диагностика синдрома ДВС основывается на следующих признаках: Уменьшение концентрации фибриногена, факторов V, VII, VIII, IX,
- 37. Интенсивная терапия ДВС – синдрома (1) Базисный комплекс: противошоковые мероприятия с коррекцией гиповолемии, водно-электролитного и кислотно-основного
- 38. Интенсивная терапия ДВС – синдрома (2) Основу перапии ДВС - синдрома составляет криоплазменый-антиферментный комплекс.
- 39. Криоплазменый-антиферментный комплекс: Более ранее и быстрое введение свежезамороженной плазмы (в 2 – 3 приема, до 1-2
- 40. Интенсивная терапия ДВС – синдрома (3) В некоторых случаях инфузионная терапия и свежезамороженная плазма бывают недостаточны
- 41. Лечение ДВС – синдрома (4) I СТАДИЯ Гепарин до 20 тыс. ЕД в сут., если нет
- 42. Лечение ДВС – синдрома (5) II СТАДИЯ Гепарин отменяется совсем или вводится в микродозах (2,5 тыс.
- 44. Скачать презентацию































 Презентації з української мови
Презентації з української мови СТЕПЕННАЯ ФУНКЦИЯ для 9АВ
СТЕПЕННАЯ ФУНКЦИЯ для 9АВ Проект К новой семье. Адаптация ребенка в семье
Проект К новой семье. Адаптация ребенка в семье Части графа. Операции над частями графа
Части графа. Операции над частями графа Применение солнечных электростанций в энергоэффективном (энергоактивном) архитектурном проектировании
Применение солнечных электростанций в энергоэффективном (энергоактивном) архитектурном проектировании Основы научно-технического творчества. Требования к выполнению расчетно-графической работы, докладов, конспектов
Основы научно-технического творчества. Требования к выполнению расчетно-графической работы, докладов, конспектов Особенности психологического консультирования, основанного на православном мировоззрении
Особенности психологического консультирования, основанного на православном мировоззрении Презентация Наш помощник - светофор.
Презентация Наш помощник - светофор. Музыка как вид искусства 1
Музыка как вид искусства 1 Дом будущего
Дом будущего Математическая система Mathcad. Компьютерные технологии решения математических задач
Математическая система Mathcad. Компьютерные технологии решения математических задач Исследование Есть ли интернет зависимость в нашем классе
Исследование Есть ли интернет зависимость в нашем классе Компьютерно -игровая зависимость и её профилактика.
Компьютерно -игровая зависимость и её профилактика. Диагностика угроз финансовой составляющей экономической безопасности
Диагностика угроз финансовой составляющей экономической безопасности Математическое и имитационное моделирование
Математическое и имитационное моделирование Концепция инклюзивного образования в Республике Татарстан
Концепция инклюзивного образования в Республике Татарстан ЖК Кристалл
ЖК Кристалл LW-P series IPG Fiber laser tube cutting machine. Technical solutions and quotations
LW-P series IPG Fiber laser tube cutting machine. Technical solutions and quotations Презентация Овощи и фрукты, кубанские продукты
Презентация Овощи и фрукты, кубанские продукты Музыка Нового года в разных странах
Музыка Нового года в разных странах Проект Слава Победе!
Проект Слава Победе! Створення текстового документа. Введення і редагування тексту. 9 клас
Створення текстового документа. Введення і редагування тексту. 9 клас Имя на карте Приморья. Анимированная игра Колесо фортуны
Имя на карте Приморья. Анимированная игра Колесо фортуны Кузбасс: вчера. сегодня, завтра
Кузбасс: вчера. сегодня, завтра Аппликация из опилок
Аппликация из опилок Своя игра по информатике
Своя игра по информатике Портфолио выполненных работ по окрашиванию бровей и ресниц
Портфолио выполненных работ по окрашиванию бровей и ресниц Презентация Ребусы. Имена девочек
Презентация Ребусы. Имена девочек