Содержание
- 2. Томас Ходжкин (1798 – 1866)
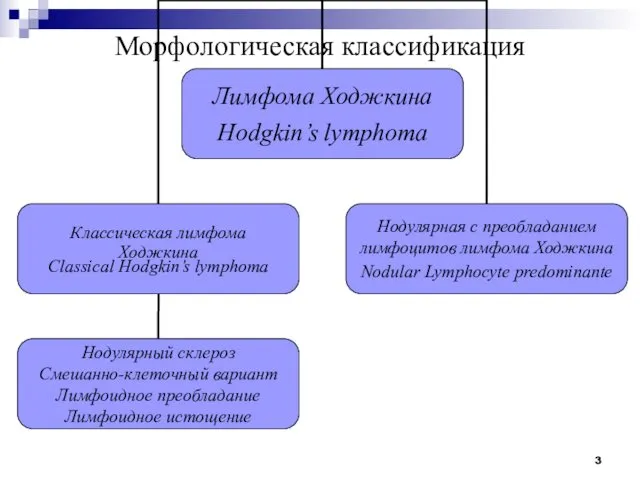
- 3. Морфологическая классификация
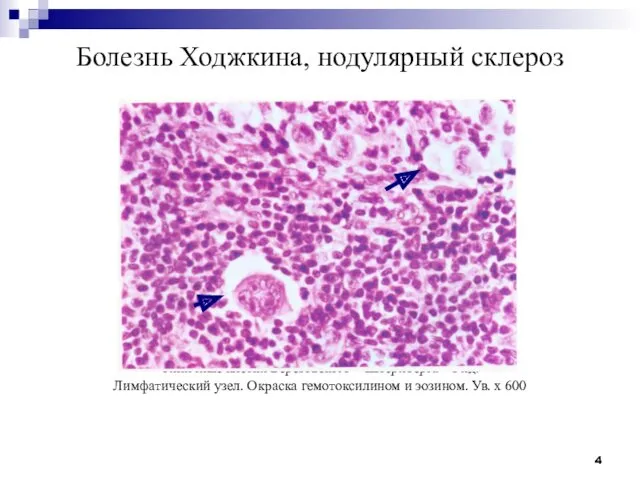
- 4. Болезнь Ходжкина, нодулярный склероз Типичные клетки Березовского – Штернберга – Рид. Лимфатический узел. Окраска гемотоксилином и
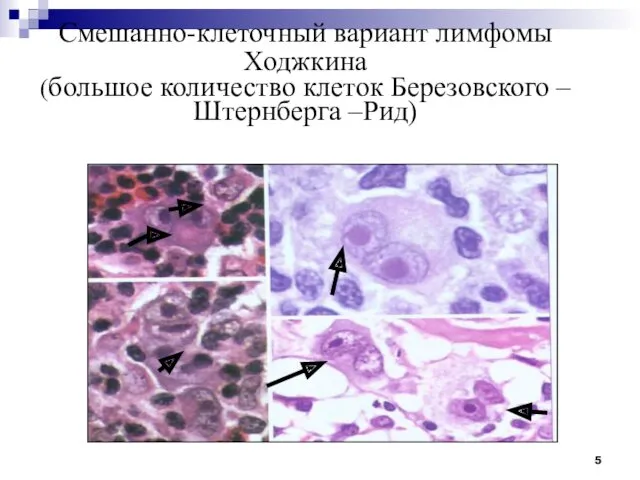
- 5. Смешанно-клеточный вариант лимфомы Ходжкина (большое количество клеток Березовского – Штернберга –Рид)
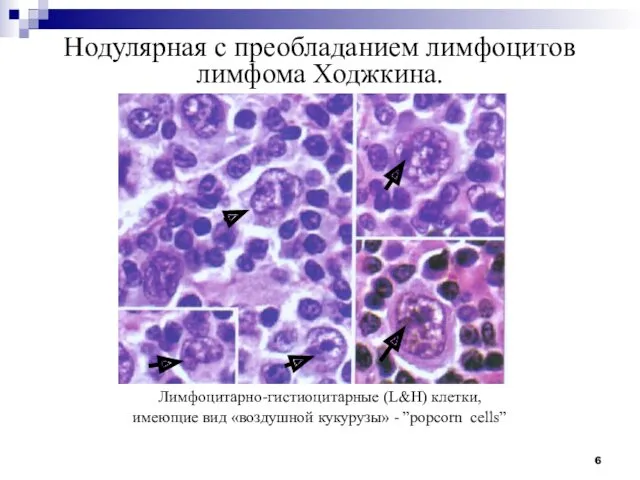
- 6. Нодулярная с преобладанием лимфоцитов лимфома Ходжкина. Лимфоцитарно-гистиоцитарные (L&H) клетки, имеющие вид «воздушной кукурузы» - ”pоpcorn сells”
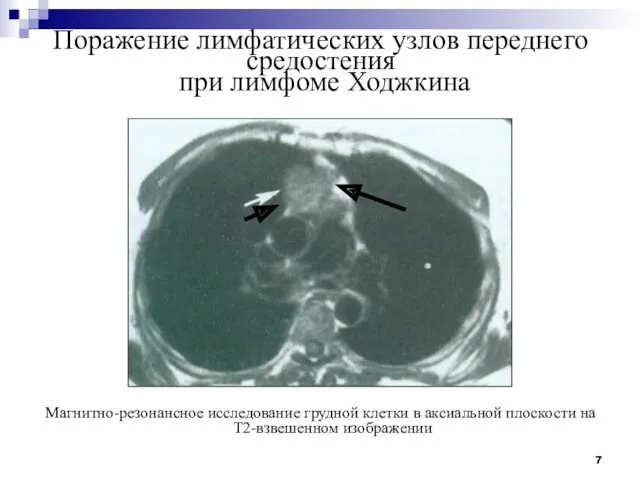
- 7. Поражение лимфатических узлов переднего средостения при лимфоме Ходжкина Магнитно-резонансное исследование грудной клетки в аксиальной плоскости на
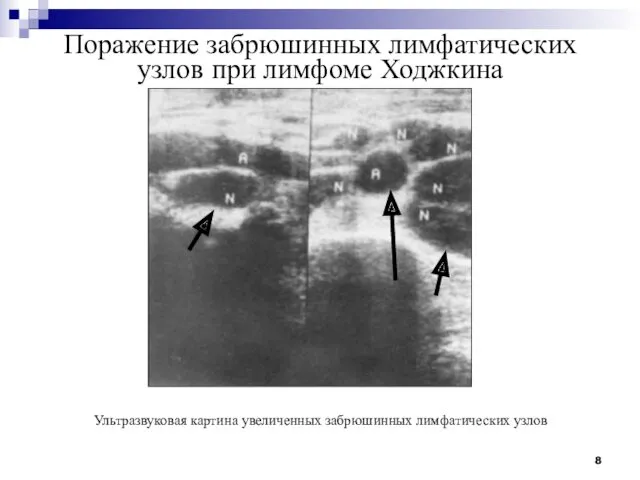
- 8. Поражение забрюшинных лимфатических узлов при лимфоме Ходжкина Ультразвуковая картина увеличенных забрюшинных лимфатических узлов
- 9. Клиническая классификация лимфомы Ходжкина.
- 10. Прогностические группы
- 11. ДИАГНОСТИКА Сбор анамнеза с обязательным уточнением наличия симптомов интоксикации. Осмотр больного с обязательной пальпацией всех групп
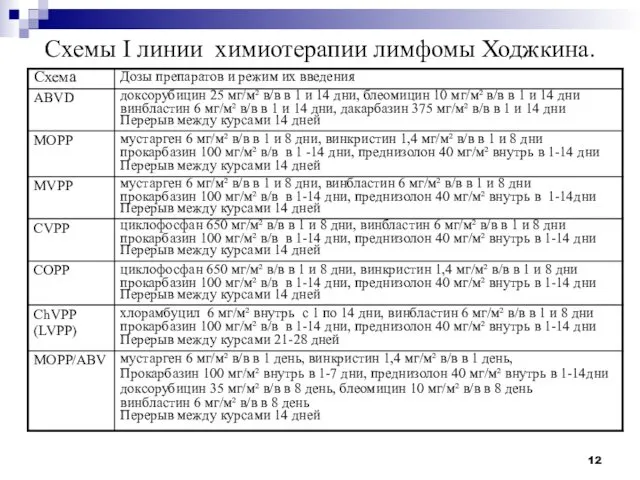
- 12. Схемы I линии химиотерапии лимфомы Ходжкина.
- 13. ЛЕЧЕНИЕ БОЛЬНЫХ БЛАГОПРИЯТНОЙ ПРОГНОСТИЧЕСКОЙ ГРУППЫ Сокращенная программа лечения: 4 курса полихимиотерапии по схеме ABVD облучение исходных
- 14. ЛЕЧЕНИЕ БОЛЬНЫХ ПРОМЕЖУТОЧНОЙ ПРОГНОСТИЧЕСКОЙ ГРУППЫ Программа лечения: 6 курсов полихимиотерапии по схеме ABVD облучение исходных зон
- 15. ЛЕЧЕНИЕ БОЛЬНЫХ НЕБЛАГОПРИЯТНОЙ ПРОГНОСТИЧЕСКОЙ ГРУППЫ Программа лечения: 8 курсов полихимиотерапии по схеме ВЕАСОРР После завершения 8
- 16. Неходжкинские лимфомы
- 17. Лимфомы составляют 7—8% от числа всех опухолевых заболеваний у детей и наиболее часто диагностируется в возрасте
- 18. У мальчиков лимфомы диагностируются в 2—3 раза чаще чем у девочек.
- 19. Некоторые генетические заболевания (синдром Wiskott -Aldrich, атаксия-телангиэктазия, синдром Bloom и др.), характеризующиеся нарушениями иммунной системы. Радиационное
- 20. В–КЛЕТОЧНЫЕ ОПУХОЛИ: • ФОЛЛИКУЛЯРНАЯ НХЛ (I, II СТЕПЕНИ) • ДИФФУЗНАЯ ЛИМФОЦИТАРНАЯ НХЛ • НХЛ МАРГИНАЛЬНОЙ ЗОНЫ:
- 21. В–КЛЕТОЧНЫЕ ОПУХОЛИ: • ДИФФУЗНАЯ КРУПНОКЛЕТОЧНАЯ НХЛ • НХЛ БЕРКИТТА И БЕРКИТТОПОДОБНЫЕ ОПУХОЛИ Т–КЛЕТОЧНЫЕ НХЛ: • ЛИМФОБЛАСТНАЯ
- 22. Наиболее часто у детей встречаются следующие типы НХЛ : 1. Лимфобластная лимфома 2. Мелкоклеточная лимфома с
- 23. Все типы НХЛ у детей относятся к опухолям высокой степени злокачественности, что указывает на очень быстрый
- 24. Факторы неблагоприятного прогноза: возраст старше 60 лет, повышение уровня ЛДГ (2–хкратное и более), общее состояние больного,
- 25. НИЗКАЯ – ОТСУТСТВИЕ ИЛИ ПРИСУТСТВИЕ ЛИШЬ ОДНОГО НЕБЛАГОПРИЯТНОГО ПРИЗНАКА • НИЗКАЯ/ПРОМЕЖУТОЧНАЯ – НАЛИЧИЕ 2 ФАКТОРОВ, •
- 26. НХЛ начинаются с появления одиночного опухолевого узла и распространяются путем лимфогенного и гематогенного метастазирования. Первичный опухолевый
- 27. Первичная экстранодальная НХЛ – это клинический вариант заболевания с исходным локализованным поражением экстранодальных органов и тканей.
- 28. Наиболее часто изолированно вовлекаются: желудочно–кишечный тракт (24,3%), кольцо Пирогова–Вальдейера (19,4%) головной мозг (10%) Редко изолированно вовлекаются:
- 29. ЧАСТОТА ПОРАЖЕНИЯ РАЗНЫХ ОРГАНОВ И ТКАНЕЙ ПРИ НХЛ: медиастинальных лимфоузлов – 15–25% легких – 3–6% селезенки
- 30. Лимфобластная лимфома составляет 30% от числа всех НХЛ. При этом данный тип опухоли наиболее часто выявляется
- 31. Мелкоклеточная лимфома с нерасщепленным ядром составляет около 40% от всех НХЛ. Опухоль чаще всего диагностируется у
- 32. Крупноклеточная лимфома составляет 30% от числа всех НХЛ у детей. Эти опухоли подразделяются на три подтипа:
- 34. Скачать презентацию
























 Изобразительное искусство. Семья пространственных искусств. Урок 1 6 класс
Изобразительное искусство. Семья пространственных искусств. Урок 1 6 класс РАБОТЫ УЧАЩИХСЯ 2А класса по информатике и ИКТ
РАБОТЫ УЧАЩИХСЯ 2А класса по информатике и ИКТ Формирование целевых ориентиров дошкольного образования в условиях ФГОС, требования по обеспечению надёжности и безопасности их использования.
Формирование целевых ориентиров дошкольного образования в условиях ФГОС, требования по обеспечению надёжности и безопасности их использования. Бутерброд-networking
Бутерброд-networking Принятие решений при формировании коммуникационной политики
Принятие решений при формировании коммуникационной политики День государственного флага ДНР
День государственного флага ДНР Татарские народные костюмы!!!
Татарские народные костюмы!!! Технология создания и обработки графической информации
Технология создания и обработки графической информации Причины возникновения девиаций в поведении детей и подростков.
Причины возникновения девиаций в поведении детей и подростков. Компоненты компьютерной системы
Компоненты компьютерной системы 22 июня 1941 года. Начало Великой Отечественной войны
22 июня 1941 года. Начало Великой Отечественной войны Микронасосы. Принцип действия микронасосов
Микронасосы. Принцип действия микронасосов Литейное производство
Литейное производство Обучающий семинар для участников XXIII Республиканского конкурса научных работ студентов
Обучающий семинар для участников XXIII Республиканского конкурса научных работ студентов 48 законов Грина
48 законов Грина Строительство и оснащение многопрофильного реабилитационного центра для детей-инвалидов
Строительство и оснащение многопрофильного реабилитационного центра для детей-инвалидов Суда с современным парусным вооружением
Суда с современным парусным вооружением Применение лекарственных средств
Применение лекарственных средств Классный час Первый раз в 1 - ый класс. До свидания, 1- ый класс!
Классный час Первый раз в 1 - ый класс. До свидания, 1- ый класс! Обработка информации. 5 класс
Обработка информации. 5 класс Каспий экологиясы
Каспий экологиясы Текстовый процессор Writer
Текстовый процессор Writer Введение в учебный курс Отечественная история
Введение в учебный курс Отечественная история дидактическое пособие по логопедии (презентация)
дидактическое пособие по логопедии (презентация) Занятие по внеурочной деятельности. Школа здоровья. Советы доктора ВОДЫ
Занятие по внеурочной деятельности. Школа здоровья. Советы доктора ВОДЫ Игра как активная форма развития воображения у детей дошкольного возраста
Игра как активная форма развития воображения у детей дошкольного возраста Чрезвычайные ситуации мирного и военного времени. Единая государственная система предупреждения и ликвидации ЧС (РСЧС)
Чрезвычайные ситуации мирного и военного времени. Единая государственная система предупреждения и ликвидации ЧС (РСЧС) Самостоятельная двигательная активность детей в условиях ограниченного пространства
Самостоятельная двигательная активность детей в условиях ограниченного пространства