Содержание
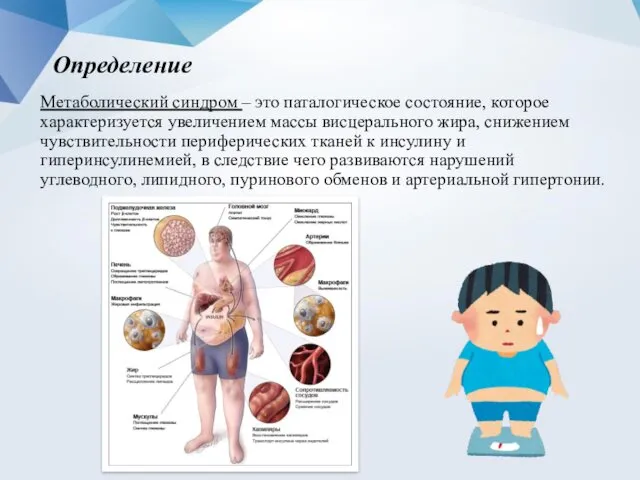
- 2. Определение Метаболический синдром – это паталогическое состояние, которое характеризуется увеличением массы висцерального жира, снижением чувствительности периферических
- 3. История Гиппократ, живший конце V – начале IV века до н. э., описал habitus apoplexicus Дж.Б.
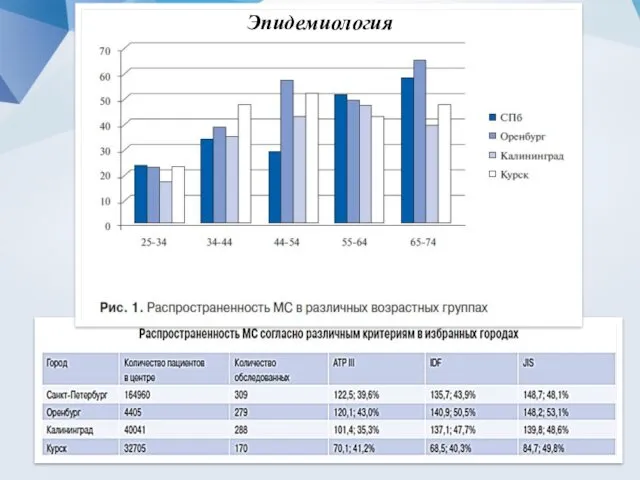
- 4. Эпидемиология
- 5. Факторы, предрасполагающие развитие МС. 1) ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ Формирование МС генетически детерминировано. Известен ген к инсулиновым рецепторам,
- 6. 3) ГИПОДИНАМИЯ. Снижение физической активности — второй по значимости после переедания фактор внешней среды, способствующий развитию
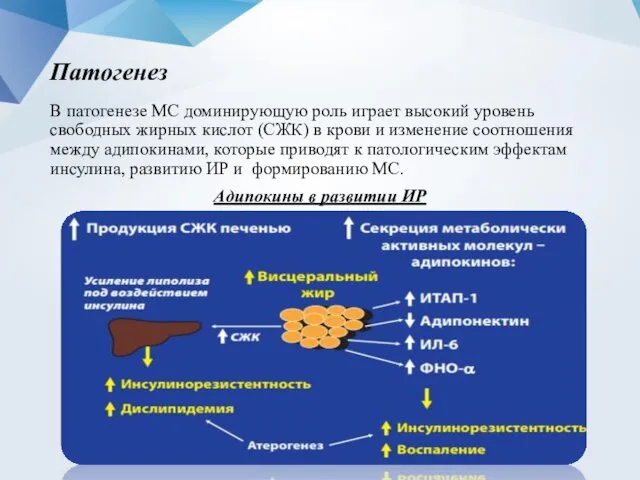
- 7. Патогенез В патогенезе МС доминирующую роль играет высокий уровень свободных жирных кислот (СЖК) в крови и
- 8. Эффекты инсулина в физиологических условиях и при ИР
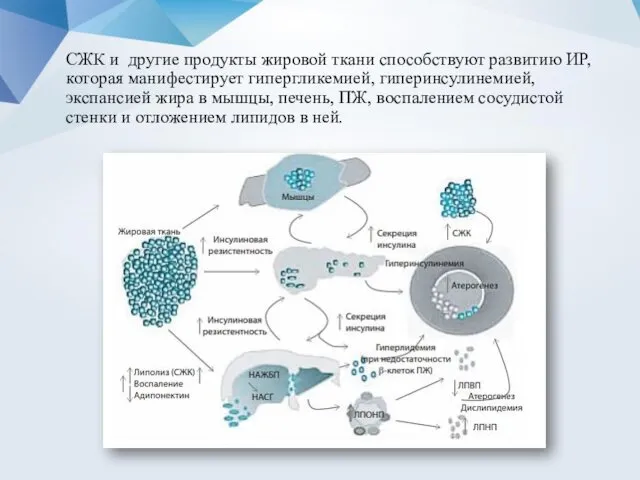
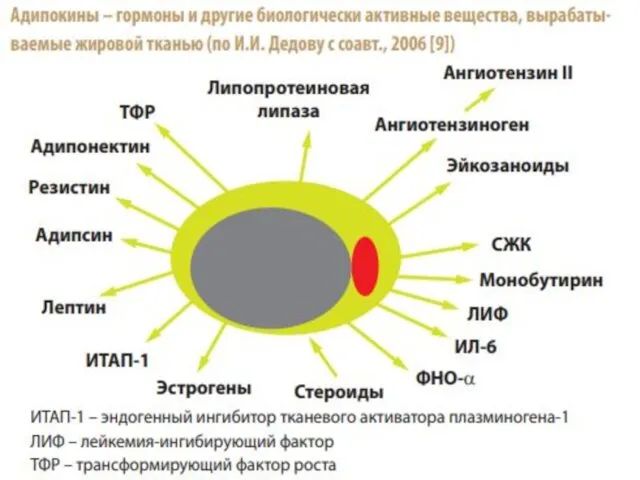
- 9. СЖК и другие продукты жировой ткани способствуют развитию ИР, которая манифестирует гипергликемией, гиперинсулинемией, экспансией жира в
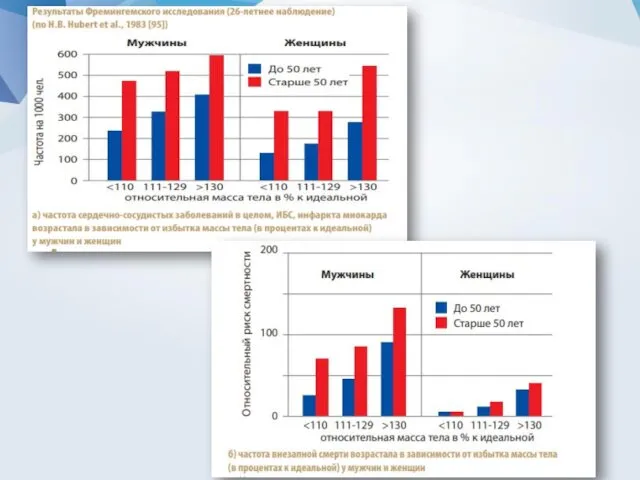
- 10. Метаболический синдром и ассоциированные заболевания Кардиоваскулярная патология Четкая связь между ожирением и развитием сердечно-сосудистых осложнений была
- 12. Ишемическая болезнь сердца. В исследовании Nurse Health Study было выявлено, что у женщин с более низким
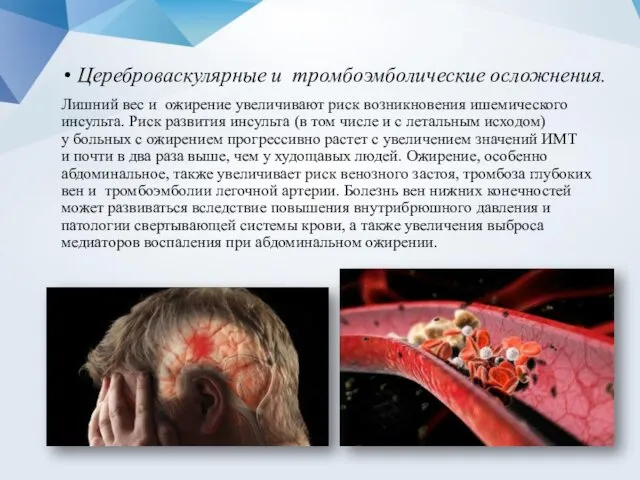
- 13. Цереброваскулярные и тромбоэмболические осложнения. Лишний вес и ожирение увеличивают риск возникновения ишемического инсульта. Риск развития инсульта
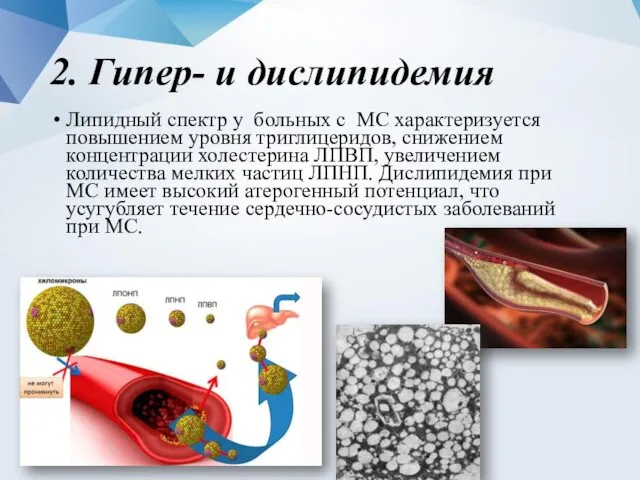
- 14. 2. Гипер- и дислипидемия Липидный спектр у больных с МС характеризуется повышением уровня триглицеридов, снижением концентрации
- 15. 3. Метаболический синдром и поджелудочная железа, инсулинорезистентность, сахарный диабет 2-го типа Глюкозотоксичность, развивающаяся при длительной гипергликемии
- 16. Ожирение и его роль в развитии МС Ожирение – это хроническое полиэтиологическое рецидивирующее заболевание, характеризующееся избыточным
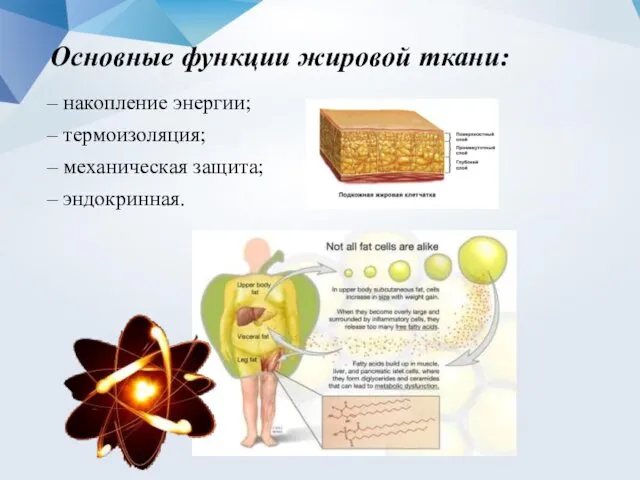
- 17. Основные функции жировой ткани: – накопление энергии; – термоизоляция; – механическая защита; – эндокринная.
- 20. Выявление ожирения 1) Взвешивание производится на стандартизованных весах. Расчет индекса массы тела ИМТ (индекс Кетле) определяется
- 21. 2)Измерение окружности талии. Для выявления типа ожирения и его выраженности производится измерение окружности талии (ОТ). При
- 22. Критерии диагностики
- 23. Лечение МС Основа лечения МС – модификация образа жизни с гипокалорийной диетой и адекватной физической нагрузкой
- 24. Немедикаментозное лечение ожирения Немедикаментозные мероприятия по снижению веса включают в себя: умеренно гипокалорийную диету; обучение больных
- 26. Для составления сбалансированной диеты нужно рассчитать количество калорий, которое допустимо употребить за сутки с учетом индивидуальных
- 27. Повышение физической активности не только способствует большей потере веса, но и позволяет сохранить достигнутый результат. Перед
- 28. Медикаментозное лечение ожирения Показанием к их применению является наличие: 1. ИМТ ≥ 30 кг/м2 или 2.
- 29. Орлистат тормозит всасывание жиров пищи в желудочно- кишечном тракте (ЖКТ) вследствие ингибирования желудочно- кишечных липаз —
- 30. ПРЕПАРАТЫ, ПРИМЕНЯЕМЫЕ ДЛЯ КОРРЕКЦИИ ГИПЕРГЛИКЕМИИ Одним из проявлений МС является гипергликемия натощак и/или НТГ. БИГУАНИДЫ. Основными
- 31. При сахарном диабете легкого и среднетяжелого течения и высокой ожидаемой продолжительности жизни целевые значения гликемии могут
- 32. 2. ТИАЗОЛИДИНДИОНЫ Тиазолидиндионы — относительно новый класс препаратов, действие которых направлено на снижение ИР в тканях,
- 33. Гиполипидемическая терапия при МС Дислипидемия (ДЛП) является одним из основных признаков МС и факторов риска ран
- 34. СТАТИНЫ Широкое применение статинов при лечении дислипидемии больных с МС оправдано тем, что они обладают наиболее
- 35. 2. ФИБРАТЫ Способность фибратов снижать уровень ТГ, повышать уровень ХС ЛПВП, повышать активность липопротеинлипазы и усиливать
- 36. Антигипертензивная терапия. МОЧЕГОННЫЕ ПРЕПАРАТЫ Одним из основных механизмов развития АГ при МС является гиперволемия, возникающая вследствие
- 37. 2. БЕТА-БЛОКАТОРЫ Участие в патогенезе АГ при МС повышенной активности СНС диктует необходимость применения β-блокаторов в
- 38. 3. Блокаторы кальциевых каналов. Для лечения АГ у больных с МС предпочтением пользуются недигидропиридиновые БКК (верапамил,
- 39. 4. ИНГИБИТОРЫ АПФ Препаратами выбора для лечения АГ у больных с МС являются ингибиторы ангиотензинпревращающего фермента
- 40. 6. АГОНИСТЫ ИМИДАЗОЛИНОВЫХ РЕЦЕПТОРОВ Больным с метаболическими нарушениями эта группа препаратов показана в связи с их
- 41. РАЦИОНАЛЬНЫЕ КОМБИНАЦИИ АНТИГИПЕРТЕНЗИВНЫХ ПРЕПАРАТОВ ДЛЯ БОЛЬНЫХ С МС: 1.ингибитор АПФ + БКК; 2. ингибитор АПФ +
- 43. Скачать презентацию































 В царстве грибов
В царстве грибов Шкатулка из открыток
Шкатулка из открыток Программно-методические материалы к занятиям по программе В мире мягкой фантазии. Закрепление нити
Программно-методические материалы к занятиям по программе В мире мягкой фантазии. Закрепление нити Сюжетно-ролевая игра как форма взаимодействия взрослого с детьми в средней группе.презентация
Сюжетно-ролевая игра как форма взаимодействия взрослого с детьми в средней группе.презентация Past Simple (прошедшее простое)
Past Simple (прошедшее простое) Экскурсия по древним Афинам
Экскурсия по древним Афинам Идеи и ниши для бизнеса
Идеи и ниши для бизнеса Минералдық шикізаттарды термиялық өңдеу арқылы алынатын материалдар. Керамикалық материалдар
Минералдық шикізаттарды термиялық өңдеу арқылы алынатын материалдар. Керамикалық материалдар Методика расследования изнасилований
Методика расследования изнасилований Проектирование 10-ти этажного жилого здания
Проектирование 10-ти этажного жилого здания Презнтация Что нужно знать родителям о дизартрии часть 2
Презнтация Что нужно знать родителям о дизартрии часть 2 Усиление железобетонных конструкций
Усиление железобетонных конструкций Презентация Наш первый класс
Презентация Наш первый класс Пятичленные гетероциклические соединения. Профильный уровень
Пятичленные гетероциклические соединения. Профильный уровень Презентация 8 Марта
Презентация 8 Марта Народы России старшая группа (ноябрь 2015)
Народы России старшая группа (ноябрь 2015) конспект урока: Железорудные месторождения Казахстана. Биологическая и экологическая роль железа.
конспект урока: Железорудные месторождения Казахстана. Биологическая и экологическая роль железа. Наша школьная страна. Воспоминание об интересном деле. Экономическая игра.
Наша школьная страна. Воспоминание об интересном деле. Экономическая игра. Глаукома: как распознать и что делать
Глаукома: как распознать и что делать Коты Эрмитажа
Коты Эрмитажа Down on the farm. Animals
Down on the farm. Animals Финансовая система учреждения культуры
Финансовая система учреждения культуры Организация и технология испытаний
Организация и технология испытаний ИКТ на уроках химии
ИКТ на уроках химии Виды компьютерной графики. Векторная графика
Виды компьютерной графики. Векторная графика Ікона на склі зі села Милорадового
Ікона на склі зі села Милорадового Презентация к уроку Природные источники углеводородов
Презентация к уроку Природные источники углеводородов Квесты по Москве Сорок сороков. Конкурс социальных, просветительских и образовательных проектов
Квесты по Москве Сорок сороков. Конкурс социальных, просветительских и образовательных проектов