Содержание
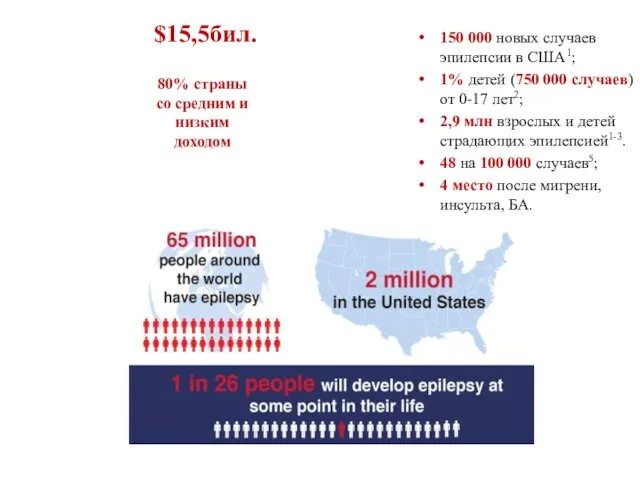
- 2. 150 000 новых случаев эпилепсии в США1; 1% детей (750 000 случаев) от 0-17 лет2; 2,9
- 3. http://www.ilae.org/Visitors/About_ILAE/mission.cfm http://www.ilae.org/Visitors/Congress/OtherCongresses.cfm https://www.aesnet.org/meetings_events/future_aes_meetings
- 4. Основной принцип лечения эпилепсии «МАКСИМУМ ТЕРАПЕВТИЧЕСКОЙ ЭФФЕКТИВНОСТИ ПРИ МИНИМУМЕ ПОБОЧНЫХ ЭФФЕКТОВ» [6, 7] Важнейшее требование к
- 5. Термины «предэпилепсия» и «профилактическое лечение эпилепсии» абсурдны !!!
- 6. КОГДА МОЖНО НАЧАТЬ ЛЕЧЕНИЕ АЭП??? (оправданно АЭП только в случае эпилепсии) NB. АЭП никогда не назначается
- 7. Однако, дискутируется возможность начала лечения после первого приступа при наличии следующих условий : Семейные случаи эпилепсии;
- 8. Уверенность врача в диагнозе эпилепсии; У ¼ части пациентов, получающих лечение по поводу эпилепсии, диагноз установлен
- 9. Основные характеристики ПЭП, влияющие на выбор препарата: Эффективность при определенных типах приступов (специфичность терапевтического действия); Спектр
- 10. Спектр терапевтического действия При ИГЭ такие препараты, как карбамазепин, габапентин, окскарбазепин, фенитоин, прегабалин, тиагабин и вигабатрин,
- 11. Спектр терапевтического действия Фенобарбитал может быть эффективен при миоклонических приступах и вызывать аггравацию абсансов; Фенитоин не
- 12. Фармакокинетика ПЭП Большинство ПЭП метаболизируются в печени с участием ферментов цитохрома P450 (CYP) и уридиндифосфат-глюкоронил-трансферазы; Метаболизируются
- 13. Фармакокинетика ПЭП Топирамат, сультиам, зонисамид и ацетазоламид - ингибиторы карбоангидразы, уменьшая экскрецию цитрата с мочой и
- 14. Принципы титрования Медленное титрование создает условия для более длительного сохранения приступов, так как увеличивается период времени
- 15. Принципы лечения вновь диагностированной эпилепсии Назначение противоэпилептической терапии должно быть основано на четких критериях диагностики (клинико-электро-анатомический
- 16. Неудача лечения при появлении непереносимых побочных реакций сохранении эпилептических приступов при появлении новых типов приступов, связанных
- 17. Рациональная политерапия Политерапия должна назначаться только в тех случаях, когда монотерапия не позволяет достичь контроля над
- 18. Вначале второй препарат добавляют к ПЭП, показавшему наилучшую эффективность и переносимость при монотерапии; Политерапия более чем
- 19. Переход с политерапии на монотерапию Результаты исследований старых и новых ПЭП показали, что многие пациенты могут
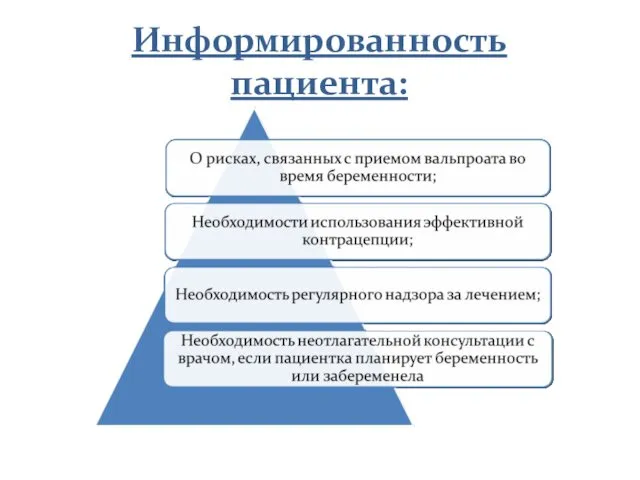
- 20. Повышение осведомленности Дети, родившиеся от матерей, принимавших вальпроат во время беременности, подвержены высокому риску возникновения серьезных
- 21. Информированность пациента:
- 22. Рекомендации по применению ПЭП в клинической практике, основанные на данных доказательной медицины Опубликованный в 2006 г.
- 23. Рекомендации уровня A и B Взрослые с недавно диагностированными или нелечеными фокальными приступами: карбамазепин (A), фенитоин
- 24. Panayotopoulos Principles of Therapy in the Epilepsies Рекомендации, основанные на данных доказательной медицины: Вальпроаты — наиболее
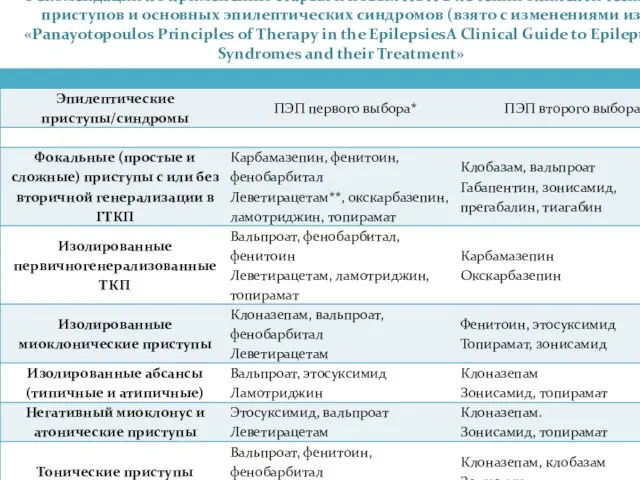
- 25. Рекомендации по применению старых и новых ПЭП в лечении эпилептических приступов и основных эпилептических синдромов (взято
- 26. Рекомендации по применению старых и новых ПЭП в лечении эпилептических приступов и основных эпилептических синдромов (взято
- 27. С ЧЕГО НАЧИНАТЬ??? При идиопатических формах эпилепсии целесообразно применение минимальных «рабочих» дозировок АЭП Пример: средняя доза
- 28. ДАЛЬНЕЙШЕЕ ЛЕЧЕНИЕ . . .
- 29. От чего зависит результативность лечения ??? Неоднородность групп пациентов (впервые диагностированная эпилепсия, резистентная эпилепсия, педиатрическая когорта
- 30. ЧТО НАДО ЗНАТЬ О РЕЗИСТЕНТНОЙ ЭПИЛЕПСИИ ??? Раньше: 2 базовых и 1 дополнительного препарата в максимальных
- 31. По мнению В.А. Карлова (2010), предикторами резистентности эпилепсии являются: Симптоматическая фокальная эпилепсия, особенно в сочетании с
- 32. Причины отсутствия эффекта от назначения АЭП Объективные причины резистентности (тяжесть самого заболевания) Субъективные причины резистентности (зависящие
- 33. ЭПИЛЕПСИЯ – КУРАБЕЛЬНОЕ ЛИ ЗАБОЛЕВАНИЕ ??? У 65 % больных удается полностью купировать приступы и у
- 34. Эпилептические синдромы, являющиеся прямым показанием к оперативному лечению, по мнению Engel (1996), Holthausen (2002): Симптоматические фокальные
- 35. Сроки снижения и отмены АЭП индивидуальны и зависят от формы эпилепсии, особенностей течения заболевания Идиопатическая фокальная
- 36. Факторы неблагоприятного прогноза при эпилепсии: Перинатальное поражение головного мозга в анамнезе, ранний (до 1 года) дебют
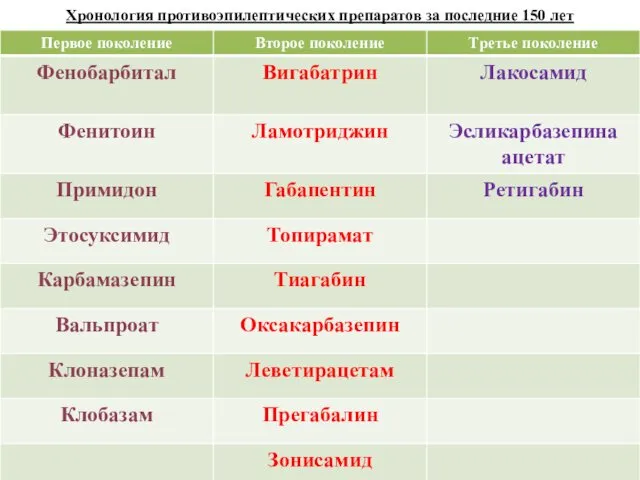
- 37. Хронология противоэпилептических препаратов за последние 150 лет
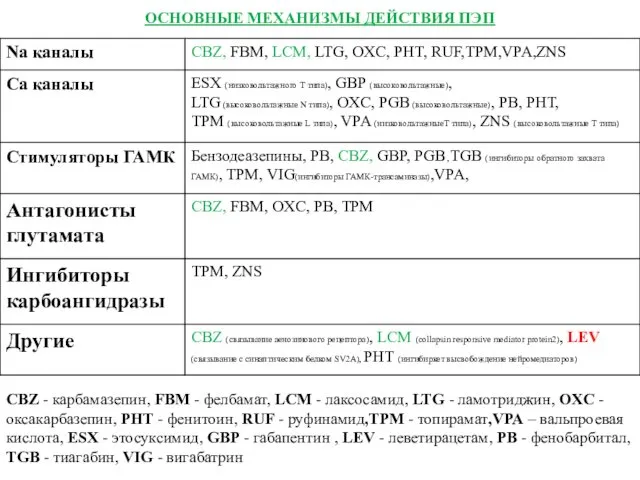
- 38. ОСНОВНЫЕ МЕХАНИЗМЫ ДЕЙСТВИЯ ПЭП CBZ - карбамазепин, FBM - фелбамат, LCM - лаксосамид, LTG - ламотриджин,
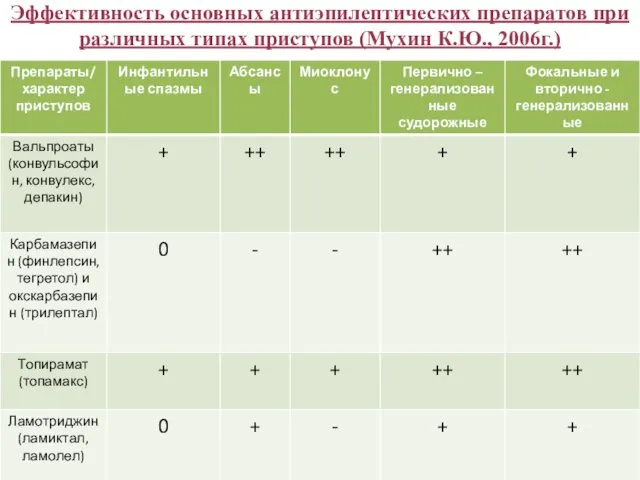
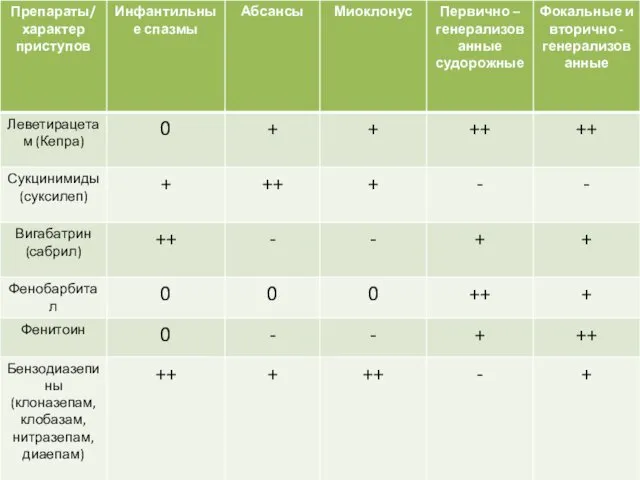
- 39. Эффективность основных антиэпилептических препаратов при различных типах приступов (Мухин К.Ю., 2006г.)
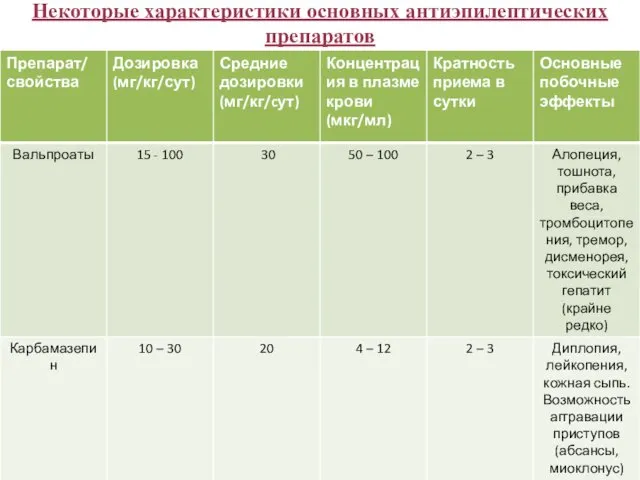
- 41. Некоторые характеристики основных антиэпилептических препаратов
- 42. Некоторые характеристики основных антиэпилептических препаратов
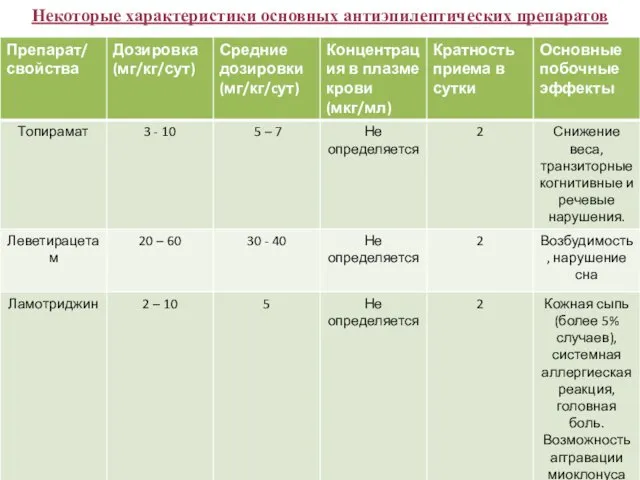
- 43. Некоторые характеристики основных антиэпилептических препаратов
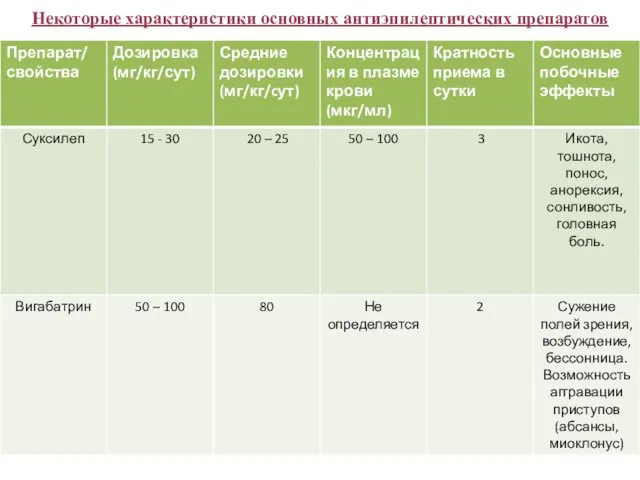
- 44. Некоторые характеристики основных антиэпилептических препаратов
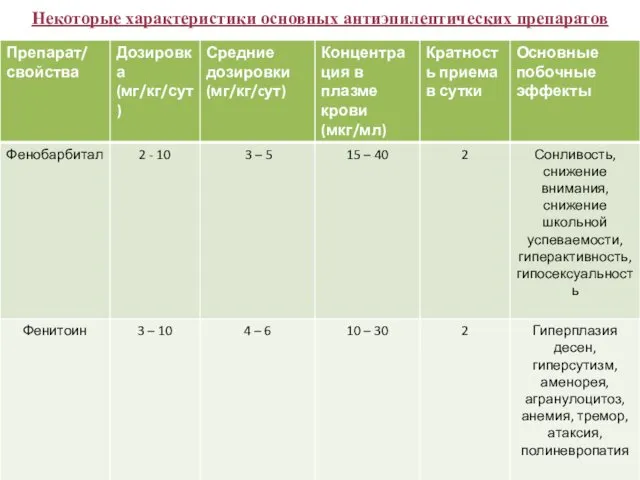
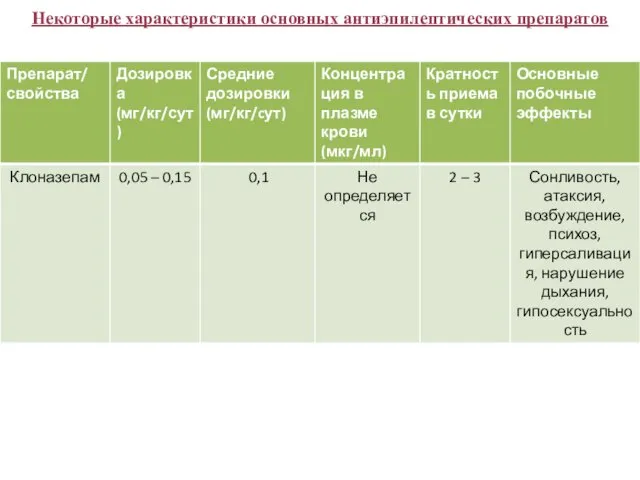
- 45. Некоторые характеристики основных антиэпилептических препаратов
- 47. Скачать презентацию
































 Во что играют ваши дети
Во что играют ваши дети Классный час Разговор о вредных привычках
Классный час Разговор о вредных привычках Десятичные дроби. Исторический материал
Десятичные дроби. Исторический материал Инфаркт миокарда и сахарный диабет
Инфаркт миокарда и сахарный диабет Система управления химико-технологическими процессами
Система управления химико-технологическими процессами Проблемные методы в развивающем обучении дошкольников.
Проблемные методы в развивающем обучении дошкольников. Тренды 2018
Тренды 2018 Презентация к родительскому собранию Авторитет родителей.
Презентация к родительскому собранию Авторитет родителей. Пора к неврологу
Пора к неврологу Цитология – наука о клетке. Современные методы исследования
Цитология – наука о клетке. Современные методы исследования Описторхоз кезіндегі шаралар стандарттары мен алгоритмдері
Описторхоз кезіндегі шаралар стандарттары мен алгоритмдері Галузь промисловості - металургія
Галузь промисловості - металургія Эти удивительные животные
Эти удивительные животные Қазіргі әлемдегі машина жасау өнеркәсібінің дамуы
Қазіргі әлемдегі машина жасау өнеркәсібінің дамуы Пришла весна
Пришла весна Машины постоянного тока
Машины постоянного тока Презентация к уроку. Черчение - 8 класс (по А.Д.Ботвинникову). Тема урока: Общие сведения о проецировании.
Презентация к уроку. Черчение - 8 класс (по А.Д.Ботвинникову). Тема урока: Общие сведения о проецировании. Классный час Моя семья - мое богатство
Классный час Моя семья - мое богатство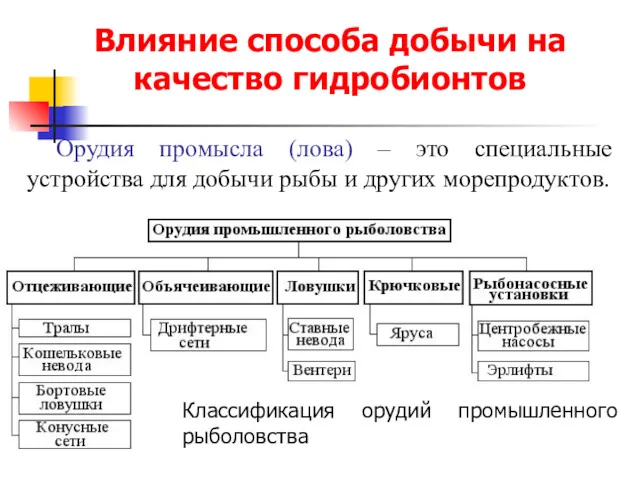 Влияние способа добычи на качество гидробионтов. Орудия промысла (лова)
Влияние способа добычи на качество гидробионтов. Орудия промысла (лова) Поздравление папы
Поздравление папы Эксплуатация электрических сетей и систем электроснабжения
Эксплуатация электрических сетей и систем электроснабжения Консультация для воспитателей Реализация ФГОС ДО в практике работы дошкольных образовательных учреждений
Консультация для воспитателей Реализация ФГОС ДО в практике работы дошкольных образовательных учреждений Шизофрения. Параноидная форма. Аспекты клиники, этиологии и патогенеза
Шизофрения. Параноидная форма. Аспекты клиники, этиологии и патогенеза А.Т.Болотов-первый русский агроном
А.Т.Болотов-первый русский агроном Конспект группового занятия на тему: Дифференциация согласных звуков С - Ш
Конспект группового занятия на тему: Дифференциация согласных звуков С - Ш Тактика. Борьба с танками, бронированными машинами и противотанковыми средствами противника. (Тема 6.1)
Тактика. Борьба с танками, бронированными машинами и противотанковыми средствами противника. (Тема 6.1) Мир цветов
Мир цветов Функции современной семьи
Функции современной семьи