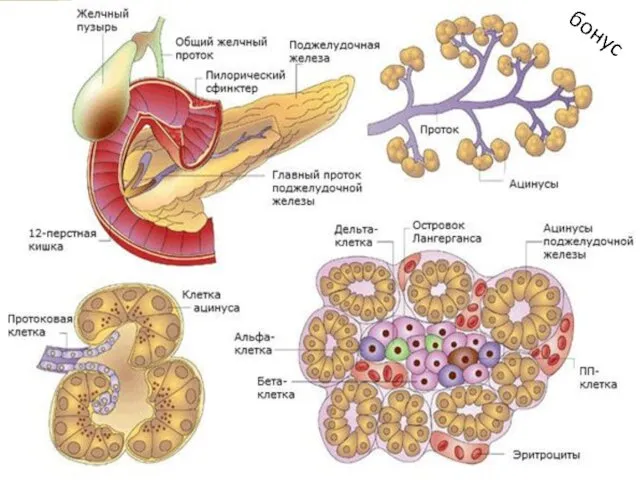
Экзокринная часть
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами,
а также древовидной системой выводных протоков. Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы.
Ацинус поджелудочной железы является структурно-функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100—150 мкм, в своей структуре содержит секреторный отдел и вставочный проток, дающий начало всей системе протоков органа. Ацинусы состоят из двух видов клеток: секреторных — экзокринных панкреатоцитов, в количестве 8—12, и протоковых — эпителиоцитов.










 Особенности развития у дошкольников представлений о величинах и их измерении. Лекция № 6
Особенности развития у дошкольников представлений о величинах и их измерении. Лекция № 6 Из жизни слов. Слово любовь
Из жизни слов. Слово любовь Состав лакокрасочных материалов. Наполнители, связующие, растворители, сиккативы
Состав лакокрасочных материалов. Наполнители, связующие, растворители, сиккативы Звук и буква А
Звук и буква А Занимательные задачи
Занимательные задачи Per aspera ad astra. Первые спутники
Per aspera ad astra. Первые спутники БЕЛКИ. 10 класс
БЕЛКИ. 10 класс Прокуратура РФ
Прокуратура РФ Планирование, исполнение и завершение проекта
Планирование, исполнение и завершение проекта Композитор-сказочник Н.А. Римский-Корсаков
Композитор-сказочник Н.А. Римский-Корсаков Эффективное применение новых педагогических технологий как условие повышения качества образования
Эффективное применение новых педагогических технологий как условие повышения качества образования Проектирование режимов бурения
Проектирование режимов бурения Гиацинты
Гиацинты Наполеоновские войны
Наполеоновские войны А.С. Даргомыжский опера Русалка
А.С. Даргомыжский опера Русалка Влияние утилизации отходов на окружающую среду и здоровье человека
Влияние утилизации отходов на окружающую среду и здоровье человека Тверь в составе Москвы
Тверь в составе Москвы системно-деятельностный подход Диск
системно-деятельностный подход Диск Исследование функции. Построение графиков
Исследование функции. Построение графиков Загрязнение микроорганизмами и их метаболитами
Загрязнение микроорганизмами и их метаболитами Сүйек-буын туберкулезі
Сүйек-буын туберкулезі Жизнь луга
Жизнь луга Ашамлыклар
Ашамлыклар Компьютерная презентация к конспекту Клубочки для котиков Диск
Компьютерная презентация к конспекту Клубочки для котиков Диск Хирургические методы лечения приобретённых пороков сердца
Хирургические методы лечения приобретённых пороков сердца проект по теме: Дидактическая игра как средство развития словаря у детей младшего дошкольного возраста
проект по теме: Дидактическая игра как средство развития словаря у детей младшего дошкольного возраста Животные и растения Саратовской области
Животные и растения Саратовской области Технология организации взаимодействия логопеда с родителями детей с общим недоразвитием речи
Технология организации взаимодействия логопеда с родителями детей с общим недоразвитием речи