Содержание
- 2. Эпидемиология Средний возраст – 68 лет. Составляет 3-8% от всех новообразований женских половых органов 0,6% от
- 3. Заболеваемость 2012 году Стандартизованный показатель составил - 1,10 А.Д. Каприн, В.В.Старинский 2014г
- 4. Факторы риска Возраст: 3\4 пациенток старше 50 лет 2\3 пациенток старше 70 лет Хроническое инфицирование HPV,
- 5. Факторы риска Артериальная гипертония Сахарный диабет Частая смена половых партнеров Низкий социально–экономический статус Меланома или атипичные
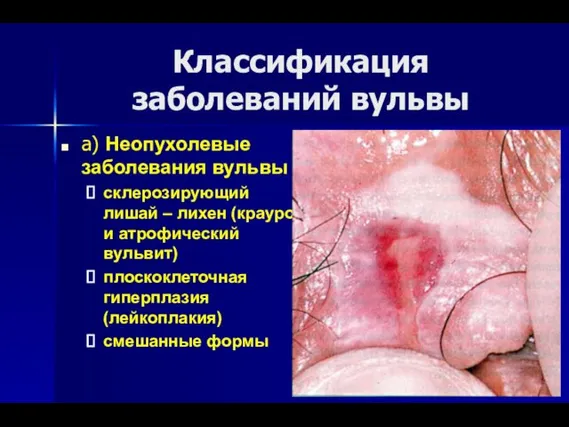
- 6. Классификация заболеваний вульвы а) Неопухолевые заболевания вульвы склерозирующий лишай – лихен (крауроз и атрофический вульвит) плоскоклеточная
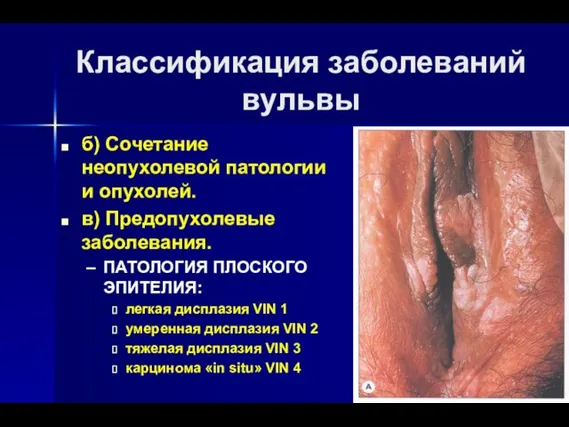
- 7. Классификация заболеваний вульвы б) Сочетание неопухолевой патологии и опухолей. в) Предопухолевые заболевания. ПАТОЛОГИЯ ПЛОСКОГО ЭПИТЕЛИЯ: легкая
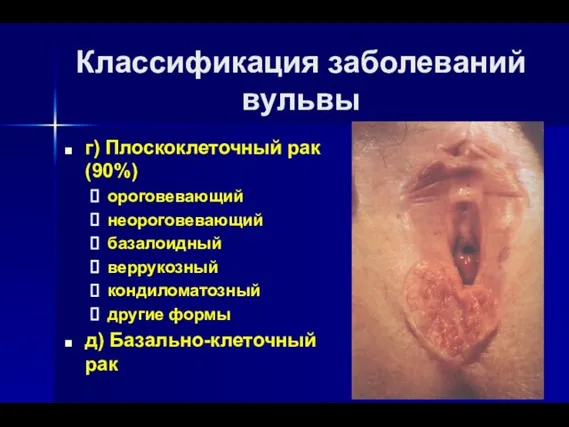
- 8. Классификация заболеваний вульвы г) Плоскоклеточный рак (90%) ороговевающий неороговевающий базалоидный веррукозный кондиломатозный другие формы д) Базально-клеточный
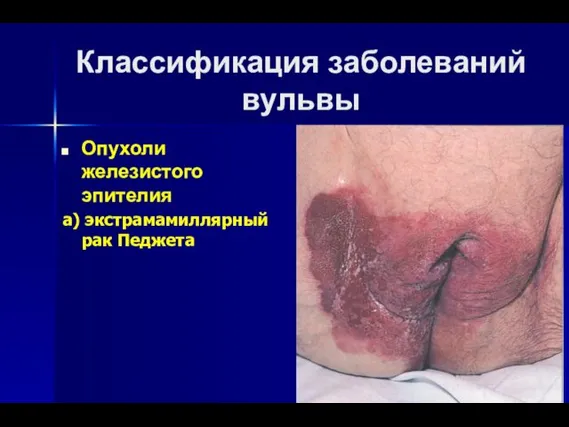
- 9. Классификация заболеваний вульвы Опухоли железистого эпителия а) экстрамамиллярный рак Педжета
- 10. Классификация заболеваний вульвы Опухоли железистого эпителия (продолжение1) б) рак бартолиневой железы аденокарцинома плоскоклеточный рак аденокистозный рак
- 11. Злокачественные опухоли мягких тканей рабдомиосаркомa агрессивная ангиомиксома лейомиосаркома выбухающая дерматофибросаркома злокачественная фиброзная гистиоцитома эпителиоидная саркома злокачественная
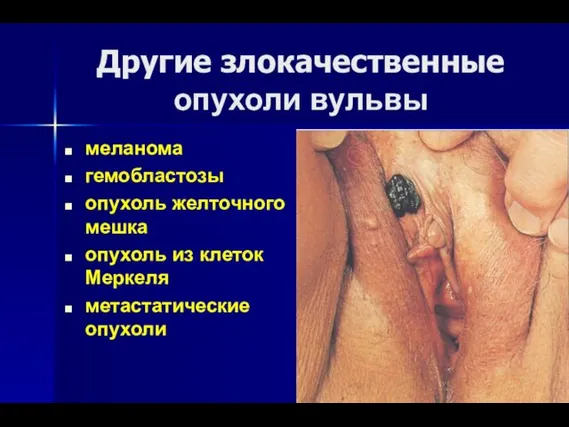
- 12. Другие злокачественные опухоли вульвы меланома гемобластозы опухоль желточного мешка опухоль из клеток Меркеля метастатические опухоли
- 13. Клиническая классификация (TNM) Первичная опухоль (Т) Тх: недостаточно данных для оценки первичной опухоли Т0: первичная опухоль
- 14. Клиническая классификация (TNM) Состояние регионарных лимфатических узлов (N) Nх: недостаточно данных для оценки состояния регионарных лимфатических
- 15. Группировка по стадиям (FIGO и TNM) Стадия 0 – Tis N0 M0 Cтадия IA – T1a
- 16. Регионарными для рака вульвы считаются лимфоузлы паховой и бедренной областей. (UICC, 2002.)
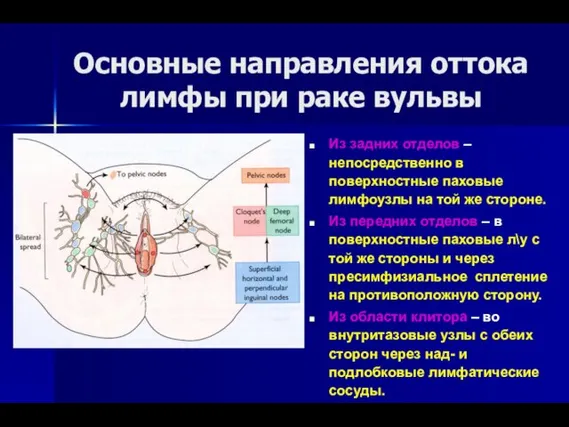
- 17. Основные направления оттока лимфы при раке вульвы Из задних отделов – непосредственно в поверхностные паховые лимфоузлы
- 18. Жалобы Зуд, жжение, раздражение (на ранних стадиях процесса). Боли, наличие язвы, кровянистые, гнойные выделения (на более
- 19. Факторы прогноза при раке вульвы Метастатическое поражение регионарных лимфатических узлов Глубина стромальной инвазии Размер и локализация
- 20. РИСК ЛИМФОГЕННОГО МЕТАСТАЗИРОВАНИЯ При глубине стромальной инвазии опухоли менее 2 мм риск практически равен 0%. При
- 21. ЛИМФАДЕНЭКТОМИЯ И ЕЕ МЕСТО В ЛЕЧЕНИИ РАКА ВУЛЬВЫ Поражение лимфатических узлов является определяющим для прогноза заболевания.
- 22. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ I стадия – оперативное лечение II-III стадии – комбинированное (хирургическое и лучевое) IV
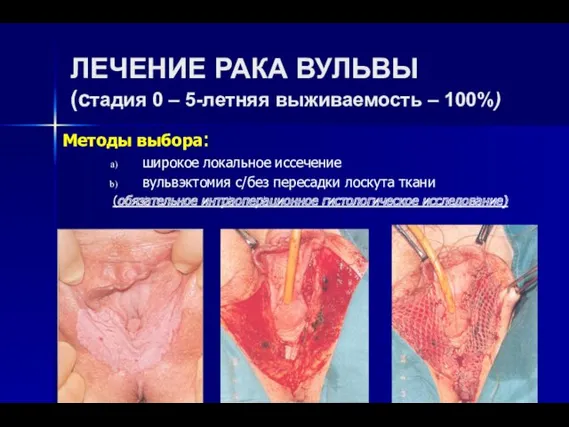
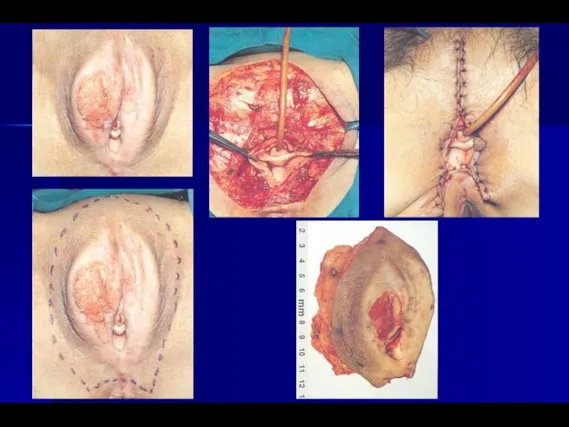
- 23. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ (стадия 0 – 5-летняя выживаемость – 100%) Методы выбора: широкое локальное иссечение вульвэктомия
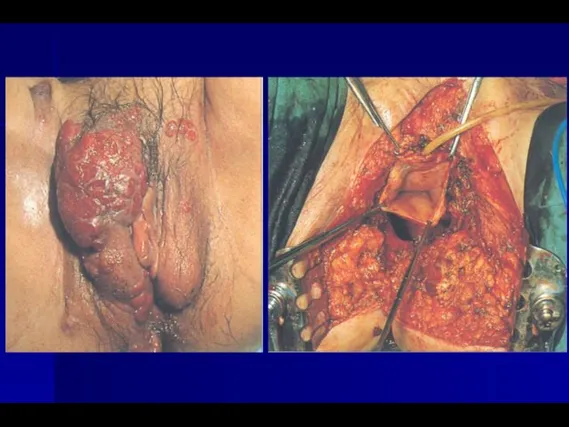
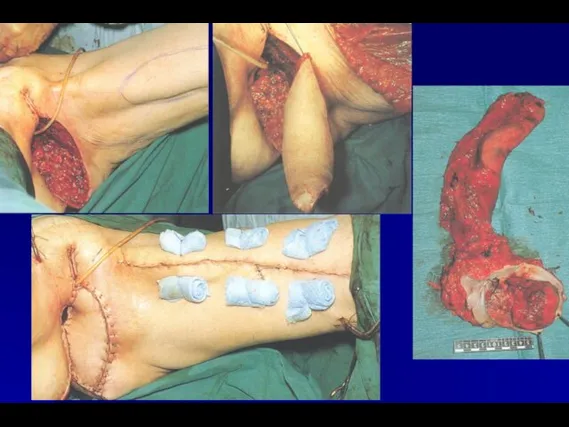
- 24. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ (стадия I – 5-летняя выживаемость – 90%) Методы выбора: а) T1a – широкое
- 25. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ (стадия II – 5-летняя выживаемость – 74,5%) Методы выбора: а) Радикальная вульвэктомия с
- 27. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ (стадия III – 5-летняя выживаемость – 33,3%) Методы выбора: а) радикальная вульвэктомия с
- 28. ЛЕЧЕНИЕ РАКА ВУЛЬВЫ (стадия IV – 5-летняя выживаемость – 0%) Методы выбора (индивидуальный подход!): а) радикальная
- 31. Рецидивы рака вульвы Частота рецидивов при плоскоклеточным раке вульвы составляют в среднем 15-40% и зависит от
- 32. ТАКТИКА ЛЕЧЕНИЯ РЕЦИДИВА РАКА ВУЛЬВЫ При возможности выполняется радикальная резекция. Индивидуальная В остальных случаях – комбинированное
- 33. ЛЕЧЕНИЯ РЕЦИДИВОВ РАКА ВУЛЬВЫ Методы выбора: Широкое иссечение опухоли с/без лучевой терапии при локальных рецидивах. Радикальная
- 34. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ РАКА ВУЛЬВЫ 5-летняя выживаемость при раке вульвы I-III стадий составляет 47,3% (по данным FIGO/1998).
- 35. Пути улучшения результатов лечения рака вульвы первичная и вторичная профилактика ранняя диагностика адекватное лечение
- 36. Согласно патогенетическим механизмам развития рака вульвы первичная профилактика должна быть направлена на предупреждение заболеваний, передающихся половым
- 37. К мерам вторичной профилактики можно отнести своевременное и адекватное лечение фоновых нейродистрофических процессов и особенно внутриэпителиальной
- 38. НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ РАКА ВУЛЬВЫ Лечение нейродистрофических процессов (склерозирующий лишай и плоскоклеточная гиперплазия) вульвы должно начинаться только
- 39. НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ РАКА ВУЛЬВЫ (продолжение 1) Консервативное медикаментозное лечение нейродистрофических заболеваний при отсутствии эффекта не должно
- 40. НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ РАКА ВУЛЬВЫ (продолжение 2) Разработка методик щадящих органосохраняющих операций и крио- или лазерной деструкции
- 41. РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ РАКА ВУЛЬВЫ Излечение достигнуто у 56% больных раком вульвы I-III стадий по данным РОНЦ
- 42. РАК ВЛАГАЛИЩА
- 43. Злокачественные опухоли влагалища Составляют 1-3% от всех онкогинекологических заболеваний Метастатическое поражение влагалища встречается гораздо чаще: Хориокарцинома
- 44. Возраст больных варьирует от 17 до 85 лет. Пик заболеваемости – 60-70 лет.
- 45. Патогенез Инфицирование вирусами HPV, HSV-2 и HIV c манифестацией в остроконечную кондилому. Постменопаузная гипоэстрогения, тяжелые хронические
- 46. Патогенез Механические повреждения слизистой влагалища у больных с полным выпадением матки при использовании пессариев. Относительная предрасположенность
- 47. Фоновые заболевания влагалища эритроплакия лейкоплакия Предрак дисплазии (VAIN – vaginae intraepithelial neoplasia) легкая (VAIN I) средняя
- 48. Первичный рак влагалища В 95% наблюдений плоскоклеточный рак и его разновидности. Типичная локализация – верхняя порция
- 49. Морфологическая классификация I. ЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ: плоскоклеточный рак аденокарцинома: цилиндрический тип; эндометриоидный; Светлоклеточный. II. НЕЭПИТЕЛИАЛЬНЫЕ ОПУХОЛИ III.
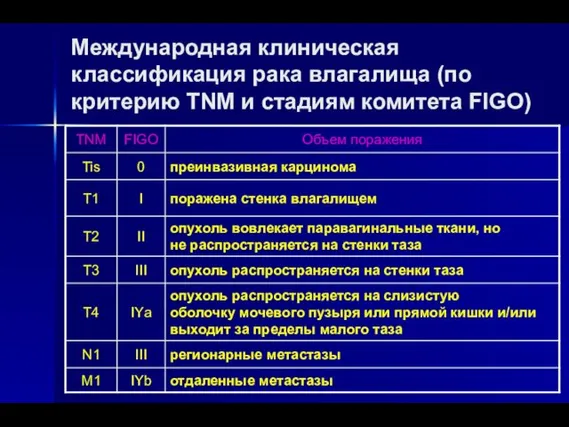
- 50. Международная клиническая классификация рака влагалища (по критерию TNM и стадиям комитета FIGO)
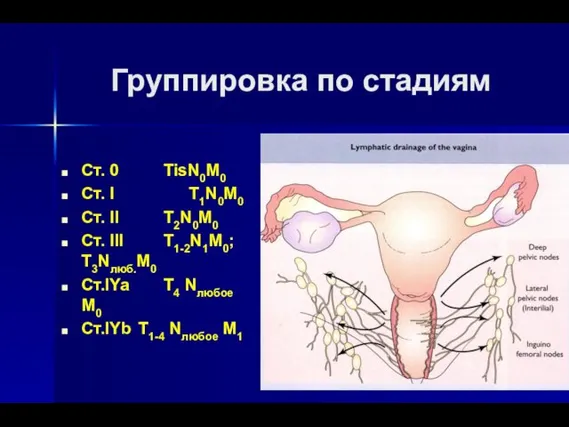
- 51. Группировка по стадиям Ст. 0 TisN0M0 Ст. I T1N0M0 Ст. II T2N0M0 Ст. III T1-2N1M0; T3Nлюб.M0
- 52. Анатомические формы роста опухоли влагалища Экзофитная, эвертирующая или папиллярная – опухоли на широком основании, которые в
- 53. Методы обследования при раке влагалища Расширенная кольпоскопия. Цитологическое и гистологическое исследование опухоли с обязательным (цитологическим) исследованием
- 54. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ При выборе метода лечения руководствуются следующими определяющими факторами: стадией заболевания локализацией опухоли и
- 55. Хирургический метод Чаще всего применяется при преинвазивном раке влагалища и включает в себя в основном различные
- 56. Лучевая терапия Показанием к сочетанной лучевой терапии является местнорегионарное распространение опухоли. Дозы облучения зависят от стадии
- 57. Лекарственное лечение До недавнего времени химиотерапия рака влагалища проводилась лишь с паллиативной целью при запущенных инкурабельных
- 58. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия 0 – 5-летняя выживаемость – 75-100%) Методы выбора: Лазеровапоризация,электрокоагуляция, эксцизия и частичная
- 59. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия I – 5-летняя выживаемость – 65-70%) Методы выбора (T1N0M0): При локализации в
- 60. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия II – 5-летняя выживаемость – 60-65%) Методы выбора (T2N0M0): Сочетанная лучевая терапия:
- 61. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия III – 5-летняя выживаемость – 25-37%) Методы выбора (T3N0M0): Сочетанная лучевая терапия
- 62. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия III – 5-летняя выживаемость – 25-37%) Методы выбора (T1-3N1M0): Сочетанная лучевая терапия:
- 63. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩ (стадия IV – 5-летняя выживаемость – 0-3%) Методы выбора: Паллиативная лучевая терапия: равномерное
- 64. Другие злокачественные опухоли влагалища Светлоклеточная аденокарцинома – встречается у сравнительно молодых пациенток (пик заболеваемости 30-40 лет).
- 65. Другие злокачественные опухоли влагалища Саркомы влагалища чаще представлены лейомиосаркомой (2%), локализующей в ректовагинальной перегородке. Эмбриональная рабдомиосаркома
- 66. Профилактика опухолей влагалища Активное выявление женщин с фоновой и предраковой патологией влагалища (цитологический скрининг). Лечение фоновых
- 67. ЛЕЧЕНИЕ РАКА ВЛАГАЛИЩА Общая выживаемость больных раком влагалища I-III стадий по данным РОНЦ им.Н.Н.Блохина c 1989
- 68. Лечение болезни Педжета вульвы
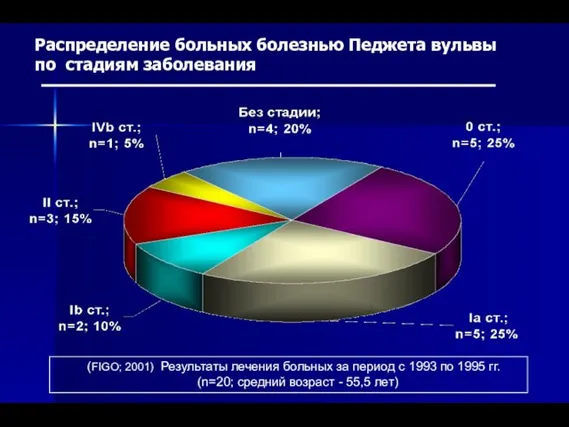
- 69. Распределение больных болезнью Педжета вульвы по стадиям заболевания (FIGO; 2001) Результаты лечения больных за период с
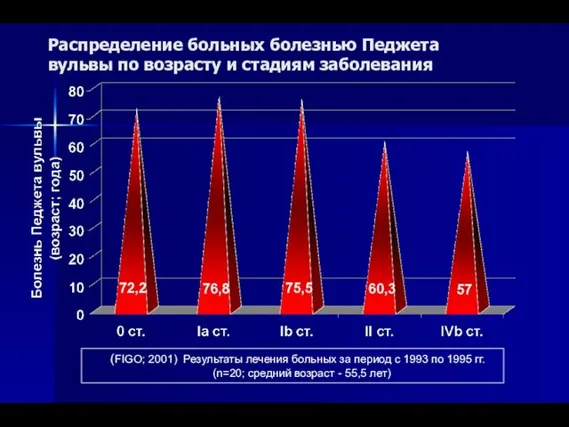
- 70. Распределение больных болезнью Педжета вульвы по возрасту и стадиям заболевания (FIGO; 2001) Результаты лечения больных за
- 71. Клинико-морфологические признаки болезни Педжета вульвы Частота болезни Педжета вульвы составляет около 2% от злокачественных опухолей вульвы;
- 72. Клинико-морфологические признаки болезни Педжета вульвы (продолжение) В основном является медленно прогрессирующим безболезненным поверхностным процессом, гистологическая граница
- 73. Лечение болезни Педжета вульвы Проводится широкое локальное иссечение опухолевого образования; Нередки локальные рецидивы после хирургического иссечения
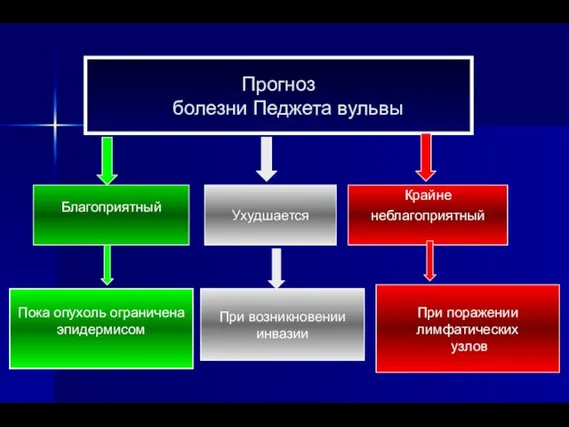
- 74. Прогноз болезни Педжета вульвы Благоприятный Крайне неблагоприятный При поражении лимфатических узлов Пока опухоль ограничена эпидермисом Ухудшается
- 75. Диагноз злокачественной меланомы вульвы Составляет около 2-10% от всех злокачественных опухолей вульвы: Подозрительные образования характеризуются асимметричностью,
- 76. Меланома вульвы
- 77. Диагностика меланомы вульвы Биопсия должна быть только тотальной, иначе происходит быстрая генерализация процесса. Большое значение имеет
- 78. УЗ томографическое исследование имеет неоценимое значение в оценке узловых форм меланом, при котором определяются определенные (патогномоничные)
- 79. Фаза активации невуса («симптомы тревоги») Быстрый рост невуса и увеличение его плотности. Изменение (усиление или уменьшение)
- 80. Симптомокоплекс злокачественной меланомы вульвы Патологические кровотечения из наружных половых органов; Зуд в области вульвы; Дизурические расстройства.
- 81. Форма роста и локализация злокачественной меланомы вульвы Чаще всего злокачественная меланома вульвы выглядит как узловое новообразование:
- 82. Гистологические формы меланомы вульвы Поверхностная; Узловая; Слизистая/акральная лентигиозная; Около 25% не классифицируются ни по одному из
- 83. Особенности гистологических форм злокачественной меланомы вульвы Как слизистая лентигиозная (52%), так и поверхностная меланома вульвы (4%)
- 84. Стадирование и оценка прогноза Клинические рекомендации ESMO (2003) Для исключения сателлитных образований, транзиторных метастазов, метастазов в
- 85. Критерии стадирования Клинические рекомендации ESMO (2003)
- 87. Принципиальные изменения, включенные в новую редакцию классификации (AJCC, 2002): При гистологическом исследовании первичной опухоли акцент делается
- 88. Современные подходы к лечению меланомы вульвы зависят от стадии заболевания
- 89. Современные подходы к лечению меланомы вульвы зависят от стадии заболевания При поверхностных формах опухоли (при толщине
- 90. При T2b-4bN0M0 и при наличии метастазов в регионарных лимфатических узлах - показано комплексное лечение: Операцией выбора
- 91. При генерализованной меланоме вульвы проводят полихимиотерапию и иммунотерапию, что позволяет достичь объективной ремиссии. Хирургическое удаление висцеральных
- 92. Наиболее эффективные схемы химиотерапии и иммунотерапии Дакарбазин (ДТИК) — эффективность в монорежиме 20-22%. Производные нитрозомочевины —
- 93. Прогностические группы больных меланомой кожи Больные, имеющие очень высокий риск (> 80%) умереть от прогрессирования заболевания
- 94. Прогноз злокачественной меланомы вульвы Крайне агрессивная опухоль, склонная к обширному метастазированию даже при небольших размерах Определяется
- 95. Гистологическая классификация сарком вульвы Саркомы вульвы встречаются крайне редко и составляют 1-2% от злокачественных опухолей вульвы.
- 96. Характеристика лейомиосарком вульвы Наиболее частый тип сарком вульвы – это лейомиосаркома вульвы: Широкий возрастной диапазон. Нет
- 98. Скачать презентацию
















































































 Презентация Педагогические правила по воспитанию культурно – гигиенических навыков и первичных представлений об этикете в режиме дня с детьми раннего возраста
Презентация Педагогические правила по воспитанию культурно – гигиенических навыков и первичных представлений об этикете в режиме дня с детьми раннего возраста Маркетинг - управление прибыльными отношениями с клиентами
Маркетинг - управление прибыльными отношениями с клиентами Возрастная психология. Основные понятия и категории: возрастная психология, возраст, развитие, детство
Возрастная психология. Основные понятия и категории: возрастная психология, возраст, развитие, детство 20230927_tabletki_rastvory
20230927_tabletki_rastvory Огонь - друг и враг человека
Огонь - друг и враг человека Теория организации и ее место в системе научных знаний. Развитие организационно-управленческой мысли
Теория организации и ее место в системе научных знаний. Развитие организационно-управленческой мысли Техническая эксплуатация и обслуживание электрического и электромеханического оборудования
Техническая эксплуатация и обслуживание электрического и электромеханического оборудования том-дом-ком
том-дом-ком Брандмауэры Минск
Брандмауэры Минск Построение теней на перспективных изображениях, построенных методом архитекторов с опущенным (поднятым) планом
Построение теней на перспективных изображениях, построенных методом архитекторов с опущенным (поднятым) планом Дневник добрых дел
Дневник добрых дел Духовно-нравственное развитие и воспитание
Духовно-нравственное развитие и воспитание Транзиторные ишемические атаки
Транзиторные ишемические атаки Мастер-класс ученика: Панда.
Мастер-класс ученика: Панда. Этикет. Виды, принципы, правила
Этикет. Виды, принципы, правила Распределение света и тепла на Земле
Распределение света и тепла на Земле Обеспечение режимов работы усилительных каскадов на транзисторах (лекция 3)
Обеспечение режимов работы усилительных каскадов на транзисторах (лекция 3) Евангелие
Евангелие Тензометрические датчики
Тензометрические датчики Правила оформления материалов по курсовому проекту. Лекция 7
Правила оформления материалов по курсовому проекту. Лекция 7 Особенности психологической подготовки курсантов к экстремальным видам деятельности
Особенности психологической подготовки курсантов к экстремальным видам деятельности Путешествие по страницам любимых книг
Путешествие по страницам любимых книг Сфера и шар
Сфера и шар Действия работников при обнаружении задымления и возгорания, а также по сигналам оповещения о пожаре
Действия работников при обнаружении задымления и возгорания, а также по сигналам оповещения о пожаре Встроенные системы управления. Микроконтроллерная платформа STM32
Встроенные системы управления. Микроконтроллерная платформа STM32 Контроль знаний и умений учащихся
Контроль знаний и умений учащихся Имя моего ангела - мама
Имя моего ангела - мама Социальная работа с детьми-инвалидами в РФ
Социальная работа с детьми-инвалидами в РФ