Содержание
- 2. Жоспар: Туберкулез; Алапес; Морфологиясы; Дақылдық қасиеті; Антигендік құрылысы; Иммунитеті; Резистенттілігі; Патогендік факторлары; Эпидемиялогиясы; Патогендік және клиникалық
- 3. Микобактериялар Микобактериялар (Mykobacteriaceae тұқымдастығы) тұқымдастығы Mykobacterium туыстастығына 160 астам микобактериялар түрлері кіреді. Бұл полиморфты, тік немесе
- 4. Микобактерияларды халықаралық жұмыс тобының ұсынысы бойынша 3 топқа бөлеміз: Баяу өсетіндер: M. tuberculosis, M. bovis, M,
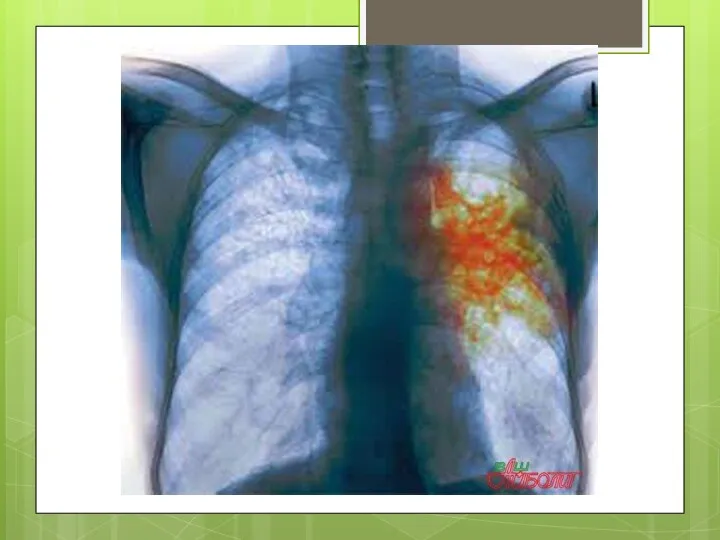
- 5. Туберкулез қоздырғыштары Туберкулез (латынша «tuberculum» -«төмпешік») микобактериялар туғызатын жұқпалы ауру. Өкпе, ас қорыту, тері, сүйек, несеп
- 6. Морфологиясы Ұзын, аздап иілген; Грам оң, қозғалмайтын таяқшалар; Спора және капсула түзбейді; Муху-Вайсс әдісімен боялады (күлгін
- 7. Өсіру үшін қолайлы орталар Глицерин қосылған жұмыртқалық орта; Сұйық қоректік орта; Левенштейн-Йенсен, Финн-2; Колестос, Школьников орталары;
- 8. Қолайлы биологиялық үлгі-теңіз шошқасы. Сұйық ортада заттық әйнекше бетіне микродақылдау жүргізгенде 3 тәуліктен кейін микроколониялар түзіледі,
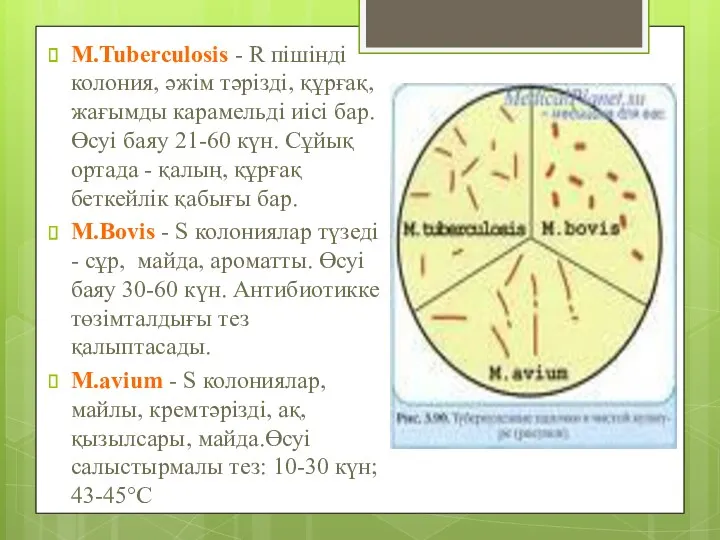
- 9. M.Tuberculosis - R пішінді колония, әжім тәрізді, құрғақ, жағымды карамельді иісі бар. Өсуі баяу 21-60 күн.
- 10. Эпидемиологиясы, патогендік және клиникалық белгілері Туберкулез барлық жерде таралған. Инфекцияның негізгі көзі - ауру адам. Таралу
- 12. Антигендік құрылысы Антигені жасуша қабырғасымен, рибосомамен, цитоплазмамен байланысты.Табиғаты ақуызды және липополисахаридты, ЖСБТ және ЖСЖТ реакциясына қатысатын,
- 13. Патогенділік факторлары ПФ-ға гликопротеид, туберкулопротеин, эндотоксин, персистенцияның АЛА факторы жатады. Сонымен қатар, жасуша қабырғасының құрамында кездесетін
- 15. Резистенттілігі Микобактериялар спора түзбейтін бактериялар арасында қоршаған ортадағы қолайсыз факторларға тұрақты болып келеді. Қоршаған ортада ұзақ
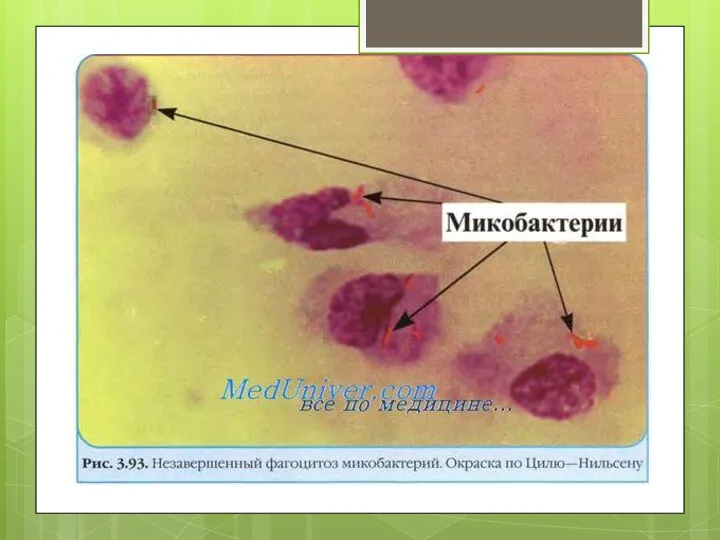
- 16. Микробиологиялық диагностикасы Туберкулезді зертханада дәлелдеу үшін әдетте зәрді, қақырықты, бронхтарды шайған суды, ми-жұлын сұйықтығын зерттейді.Зерттелетін материалды
- 17. Емдеу шаралары Антибиотиктер қолдану туберкулезбен ауырғандарды емдеудің негізгі әдісі болып табылады. Туберкулезге қарсы препараттарды әсер дәрежесі
- 18. Сақтандыру шаралары Санитарлық-гигиеналық және эпидемияға қарсы кешенді шаралар қолданады.Тірі вакцинаны енгізу жолымен спецификалық сақтандыру іске асырылады.
- 20. Алапес қоздырғышы Алапес - адамдарда болатын генерализацияланған бірінші реттік созылмалы ауру. Аурудың аталуы грекше lepros-қабықшалы, бұдырлы
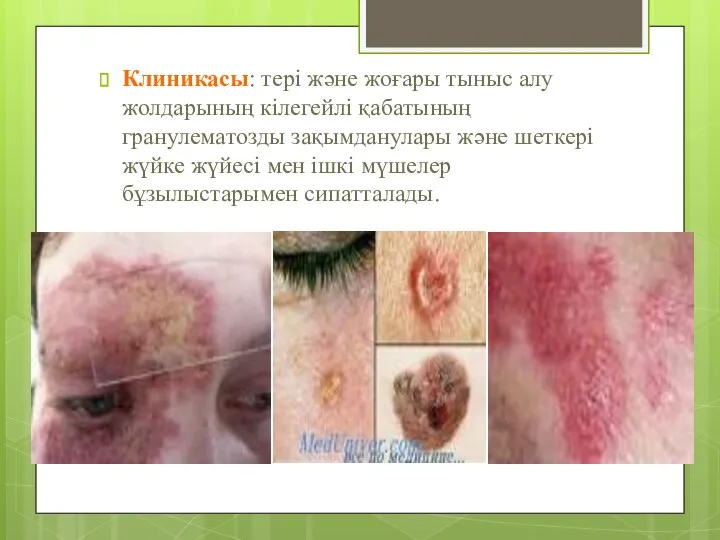
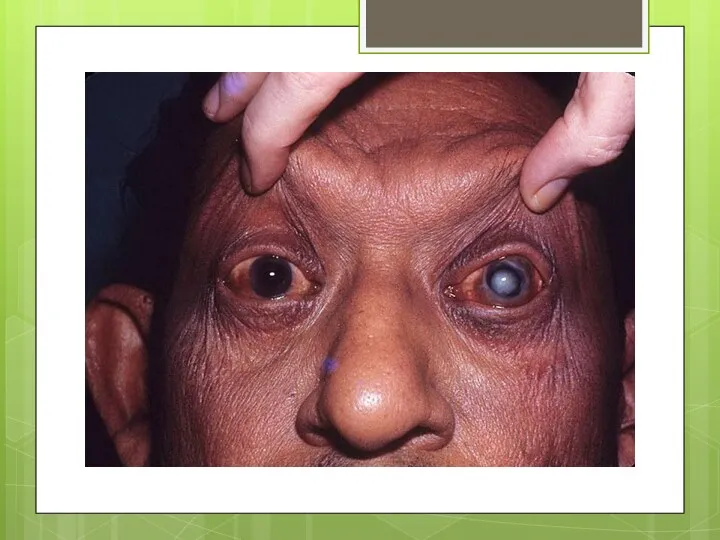
- 21. Клиникасы: тері және жоғары тыныс алу жолдарының кілегейлі қабатының гранулематозды зақымданулары және шеткері жүйке жүйесі мен
- 22. Mukobakterium leprae Морфологиясы: Грам оң; Қозғалмайды; Шеттері жұмыр таяқшалар; Тік немесе иілген; Спора түзбейді; Микрокапсуласы бар;
- 23. Ферменттік белсенділігі Көмірсу көзі ретінде глицерин және глюкозаны ыдыратады. Басқа микобактерияларда кездеспейтін О-дифенолоксидаза ферменті бар. Тыныс
- 24. Антигендік құрылымы Ерекшелігі: адъювантсыз микроорганизмдердің суспензиясы жасушалық иммундық реакцияларды күшейтеді. Микобактериялардың антигендері BCG вакциналық штамдарына ортақ
- 25. Эпидемиологиясы, патогенезі және клиникалық белгілері Алапес ауруы төмен деңгейдегі жұқпалық қасиеті бар антропонозды инфекция. Қоздырғыш көзі
- 27. Иммунитеті Алапеске қарсы жасушалық иммунитет пайда болады. Макрофагтар алапес қоздырғышының көбеюін шектей алмайды. Сонымен қатар, фенолды
- 28. Микробиологиялық диагностикасы Зерттеу материалына тері мен мұрын кілегей қабықшаларының бөлшектері, қақырық, лимфа пунктаттары жатады. Зерттеу әдістеріне
- 29. Емдеу шаралары Алапеске қарсы емдеуге арналған негізгі препараттар: сульфон препараттары, дапсон, солюсульфон, диуцифон. Қосымша препарат ретінде
- 30. Сақтандыру шаралары Алапеске қарсы арнайы сақтандыру препараттары жасалмаған, тек қана эпидемиялық аудандарда BCG вакцинасы қолданылады. Оның
- 32. Скачать презентацию























 Антибактериальные средства (антибиотики)
Антибактериальные средства (антибиотики) Гнойные заболевания мягких тканей. Фурункул
Гнойные заболевания мягких тканей. Фурункул Санитарно-эпидемиологические требования к условиям и организации обучения в общеобразовательных учреждениях
Санитарно-эпидемиологические требования к условиям и организации обучения в общеобразовательных учреждениях Недержание мочи (инконтиненция)
Недержание мочи (инконтиненция) Острый панкреатит
Острый панкреатит Сестринский процесс при ревматоидном артрите, деформирующем остеоартрозе
Сестринский процесс при ревматоидном артрите, деформирующем остеоартрозе Типы лечебных учреждений
Типы лечебных учреждений Нетуберкулёзные микобактерии (НТМ). Диагностика и лечение
Нетуберкулёзные микобактерии (НТМ). Диагностика и лечение Современные подходы в лечении сахарного диабета 2 типа
Современные подходы в лечении сахарного диабета 2 типа Перевязочные материалы. Виды, потребительские свойства, оценка качества
Перевязочные материалы. Виды, потребительские свойства, оценка качества Определение ИБС
Определение ИБС Общественное здоровье. Статистика заболеваемости. Источники получения информации
Общественное здоровье. Статистика заболеваемости. Источники получения информации Врожденный иммунитет
Врожденный иммунитет Флеботромбоз. Варикозное расширение вен нижних конечностей
Флеботромбоз. Варикозное расширение вен нижних конечностей Планирование ветеринарных мероприятий
Планирование ветеринарных мероприятий Лучевая болезнь
Лучевая болезнь Периферические органы кроветворения. Селезенка, лимфатический узел
Периферические органы кроветворения. Селезенка, лимфатический узел Санитарно-эпидемиологические требования к обращению с медицинскими отходами
Санитарно-эпидемиологические требования к обращению с медицинскими отходами Анатомия системы головного мозга
Анатомия системы головного мозга Бронхиальная астма. Диагностика и лечение
Бронхиальная астма. Диагностика и лечение Постинъекционные осложнения. Вирусные гепатиты и ВИЧ-инфекция
Постинъекционные осложнения. Вирусные гепатиты и ВИЧ-инфекция Пневмокониозы. Силикоз. Силикатозы
Пневмокониозы. Силикоз. Силикатозы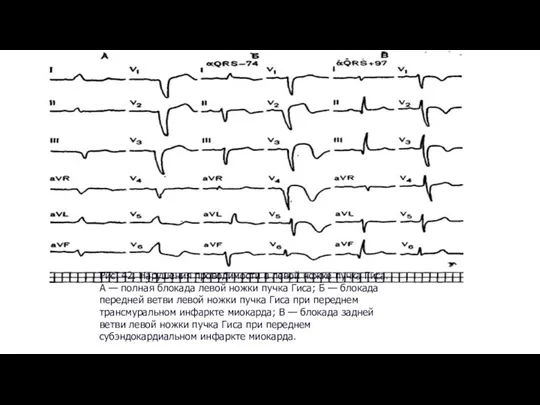 ЭКГ при полной блокаде левой ножки пучка Гиса
ЭКГ при полной блокаде левой ножки пучка Гиса Понятия о ВИЧ-инфекции и СПИДе
Понятия о ВИЧ-инфекции и СПИДе Синдром Зиверта-Картагенера. Клиническое наблюдение
Синдром Зиверта-Картагенера. Клиническое наблюдение Туннельные невропатии нижних конечностей
Туннельные невропатии нижних конечностей Вирус иммунодефицита человека
Вирус иммунодефицита человека Секреты адипоцитов, эволюция представлений
Секреты адипоцитов, эволюция представлений