Содержание
- 2. Что Такое Безопасное Материнство? Current Approach to Reduction of Maternal Mortality “Способность женщины иметь БЕЗОПАСНУЮ и
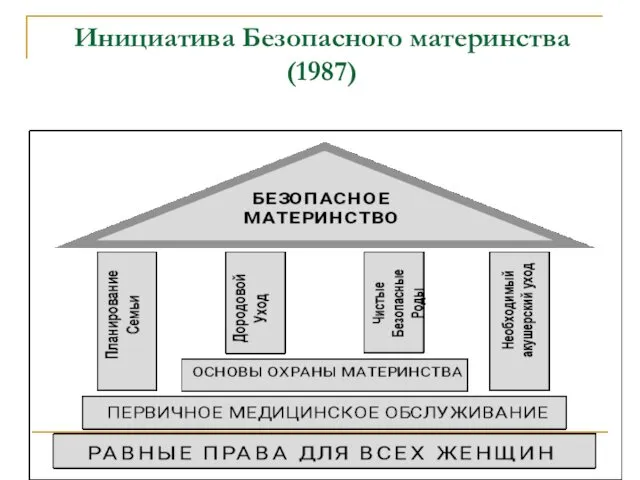
- 4. Инициатива Безопасного материнства (1987)
- 5. Часы Материнской Смертности 380 женщин беременеют 190 женщин сталкиваются с незапланированной и нежелательной беременностью 110 женщин
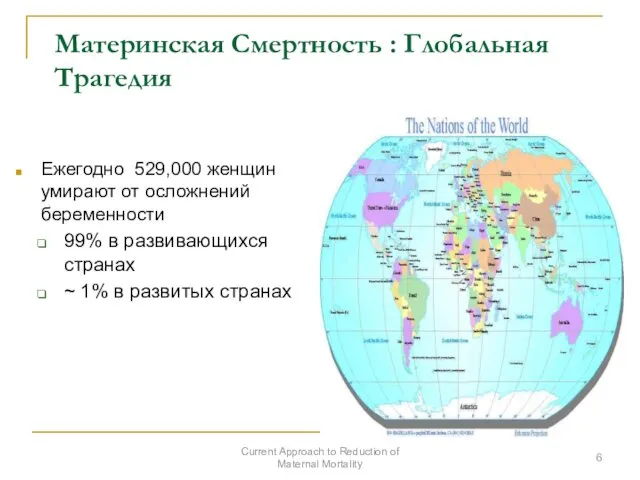
- 6. Материнская Смертность : Глобальная Трагедия Ежегодно 529,000 женщин умирают от осложнений беременности 99% в развивающихся странах
- 7. Материнская смертность - число умерших беременных с началом беременности, рожениц и родильниц в течение 42 дней
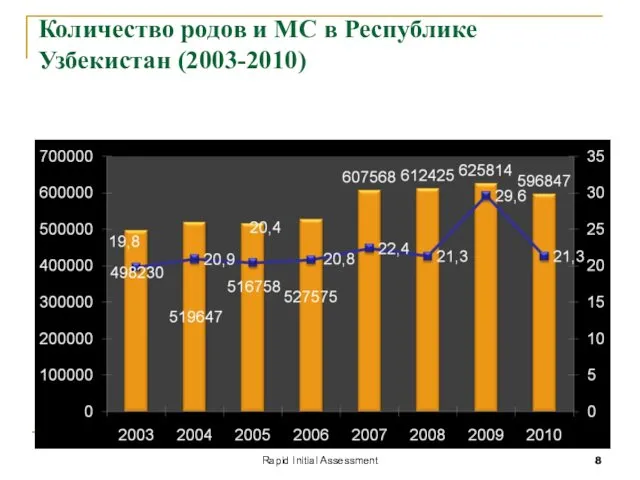
- 8. Rapid Initial Assessment Количество родов и МС в Республике Узбекистан (2003-2010)
- 9. Rapid Initial Assessment Социальное положение Домохозяйки- 89% Служащие - 6,9% (из них мед работникии-4,1%) Студенты- 4,1%
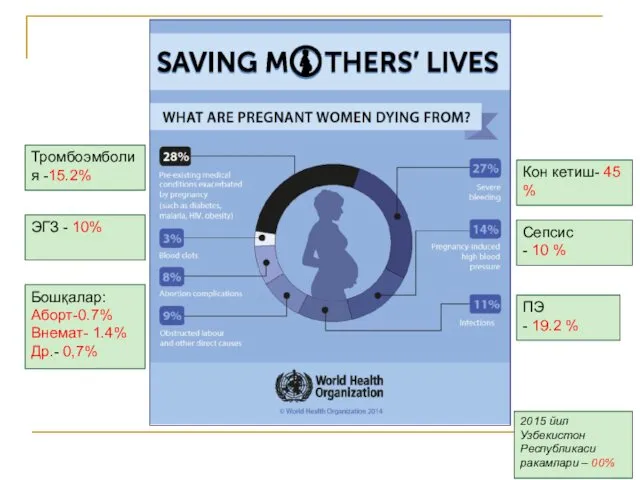
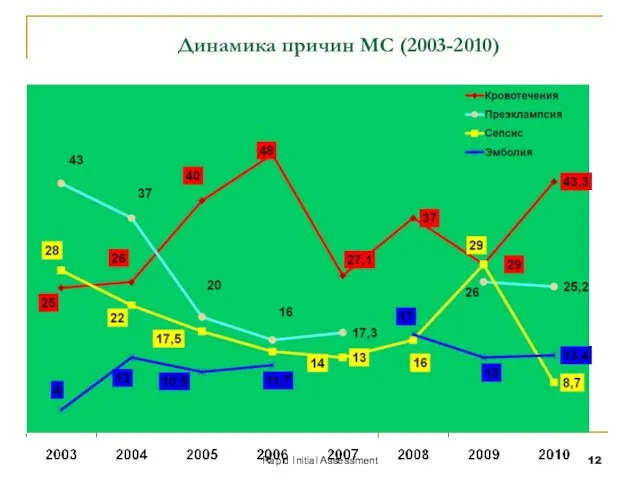
- 10. Rapid Initial Assessment Причины смерти – Death reasons Hemorrhage – 43.3 %; Preeclampsia – 25.2%; Embolism
- 11. Кон кетиш- 45 % Сепсис - 10 % ПЭ - 19.2 % Тромбоэмболия -15.2% ЭГЗ -
- 12. Rapid Initial Assessment Динамика причин МС (2003-2010)
- 13. Частота акушерских кровотечений по областям республики (%)
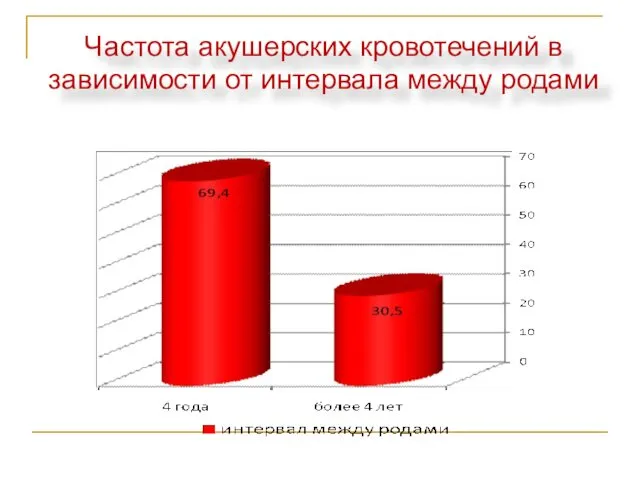
- 14. Частота акушерских кровотечений в зависимости от интервала между родами
- 15. Снижение показателей МС Самый яркий пример успеха – Дородовая помощь Для достижения оптимальной безопасности каждая женщина
- 16. Обеспечение безопасной беременности Обеспечение хорошей дородовой подготовкой Профилактика и лечение последствий нежелательной беременности Улучшение ухода за
- 17. Но ПОЧЕМУ Умирают Эти Женщины? Запоздалое решение обратиться за помощью Недостаточное понимание осложнений Приемлемость материнской смертности
- 18. Услуги по Охране Материнского Здоровья Высококвалифицированные услуги по охране материнского здоровья не везде доступны. > 35%
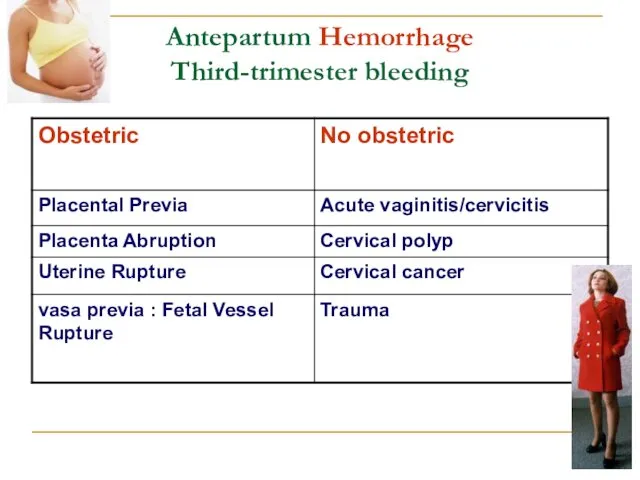
- 19. Antepartum Hemorrhage Third-trimester bleeding
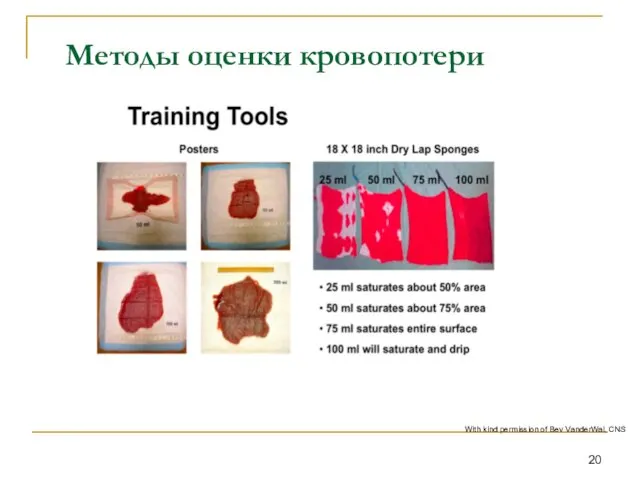
- 20. Методы оценки кровопотери With kind permission of Bev VanderWal, CNS
- 21. Часто персонал ошибается на 30-40%.
- 22. Акушерские патологии: ПОНРП Предлежание плаценты Гипо- и атония матки Разрыв матки Патология прикрепления плаценты ДВС-синдром Current
- 23. При неотложных состояниях Позовите на помощь. Не оставляйте женщину одну. Сохраняйте спокойствие и акцентируйте свое внимание
- 24. Действия Переложите женщину на левый бок и обеспечьте подачу O2 Клиническое наблюдение - Ps, A/D, дыхание,
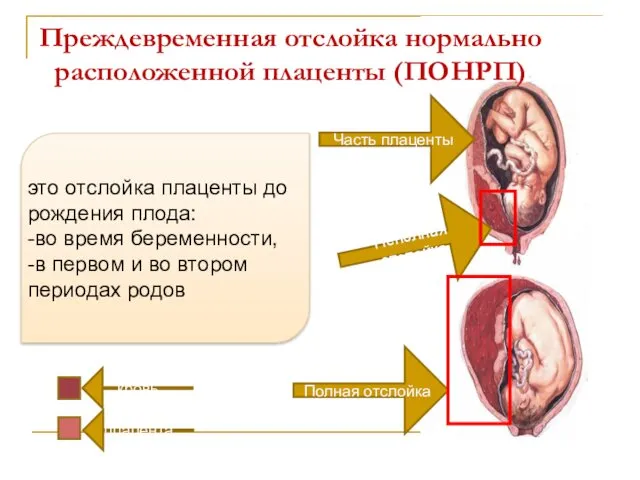
- 25. Неполная отслойка Преждевременная отслойка нормально расположенной плаценты (ПОНРП) Полная отслойка Часть плаценты это отслойка плаценты до
- 26. ПОНРП Патология эндометрия сосудов ЭГЗ: гипертоническая болезнь, сахарный диабет, ССС и почечные заболевания Гипертензивные нарушения Общее
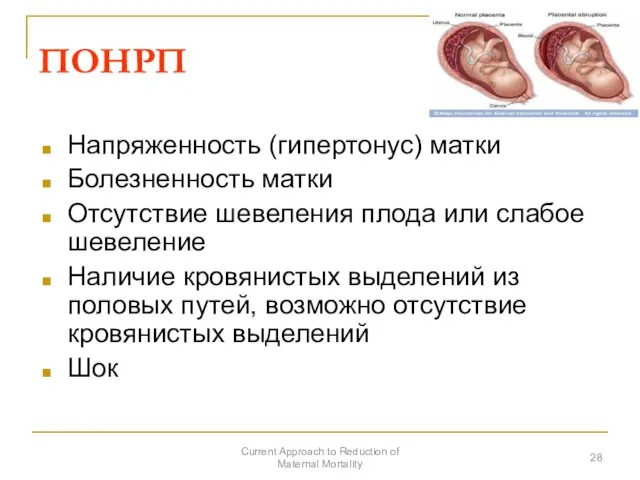
- 28. ПОНРП Напряженность (гипертонус) матки Болезненность матки Отсутствие шевеления плода или слабое шевеление Наличие кровянистых выделений из
- 29. ПОНРП: мероприятия Определить степень тяжести общего состояния больной: Ps, дыхание, А/D шоковый индекс Альговера Выяснить акушерскую
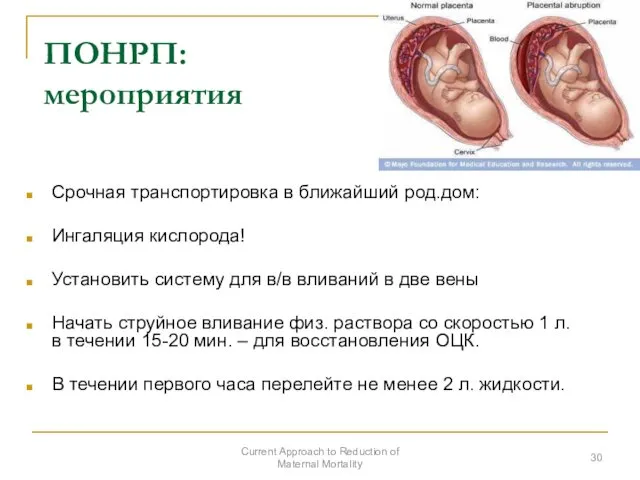
- 30. ПОНРП: мероприятия Срочная транспортировка в ближайший род.дом: Ингаляция кислорода! Установить систему для в/в вливаний в две
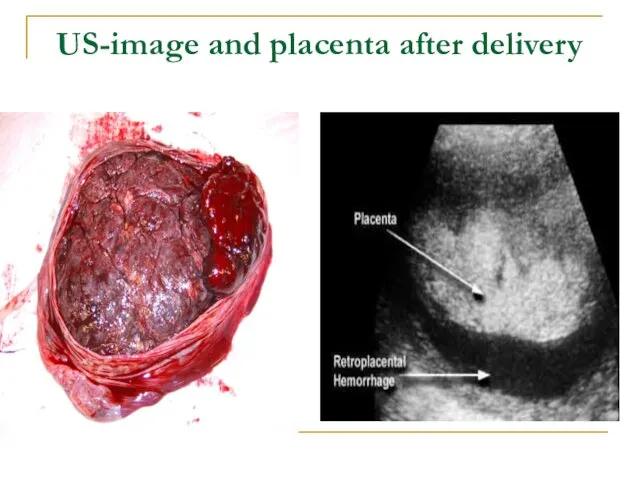
- 31. US-image and placenta after delivery
- 32. Rapid Initial Assessment Placenta previa
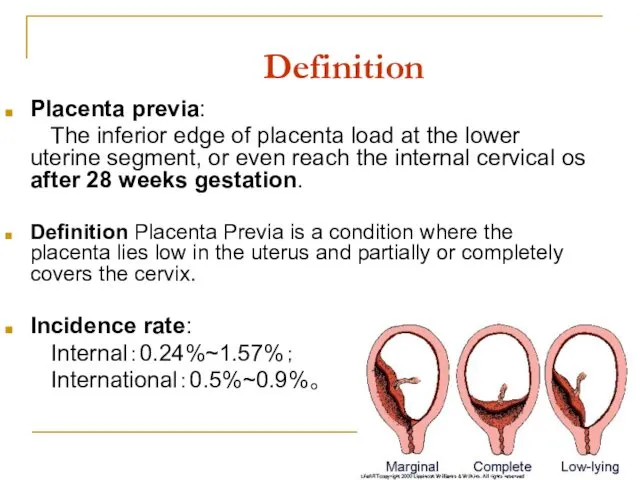
- 33. Definition Placenta previa: The inferior edge of placenta load at the lower uterine segment, or even
- 34. Etiology High-risk group Age of gravida>35 Multipara Pregnancy women used to tobacco or dope Initial etiologic
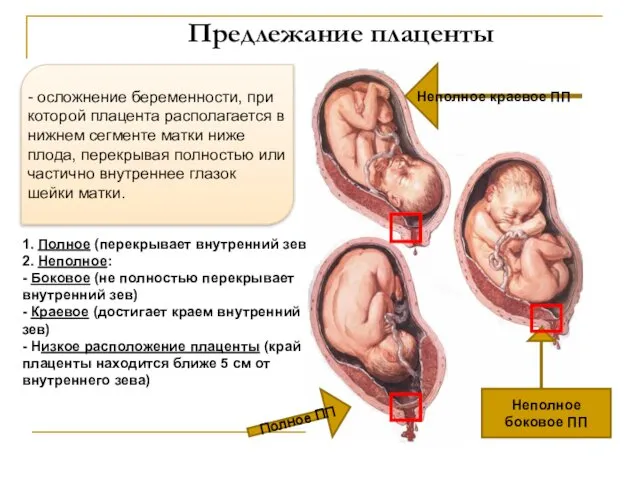
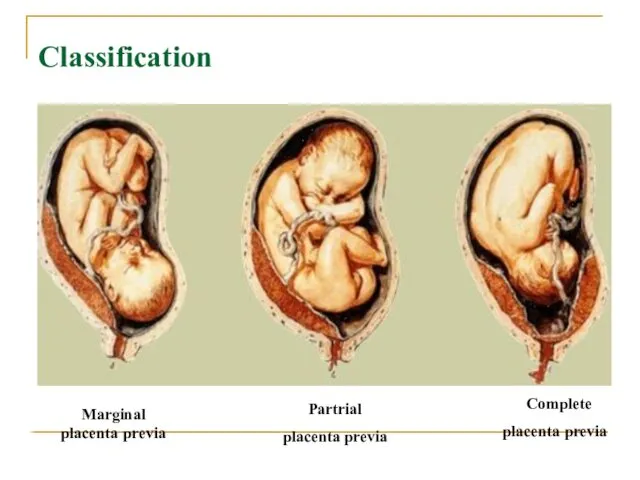
- 35. Предлежание плаценты 1. Полное (перекрывает внутренний зев) 2. Неполное: - Боковое (не полностью перекрывает внутренний зев)
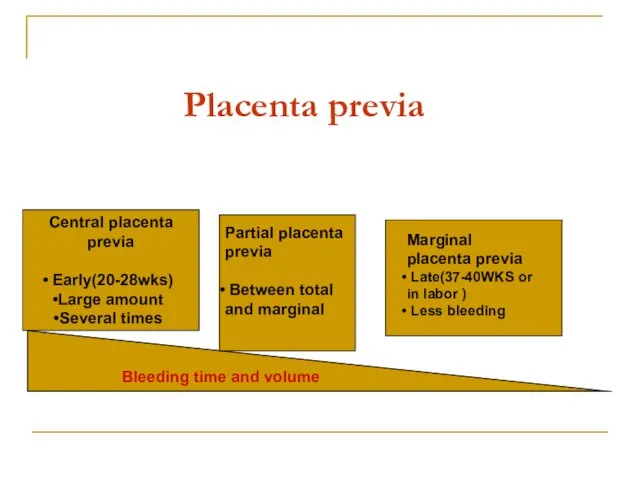
- 36. Placenta previa Between total and marginal Marginal placenta previa Late(37-40WKS or in labor ) Less bleeding
- 37. Classification Complete placenta previa Partrial placenta previa Marginal placenta previa
- 38. Предлежание плаценты ПП наблюдается у повторнородящих женщин с анамнезом на: - частые аборты, выскабливание полости матки,
- 39. Physical Findings Bleeding on speculum exam Cervical dilation Bleeding a sx related to PTL/normal labor Abnormal
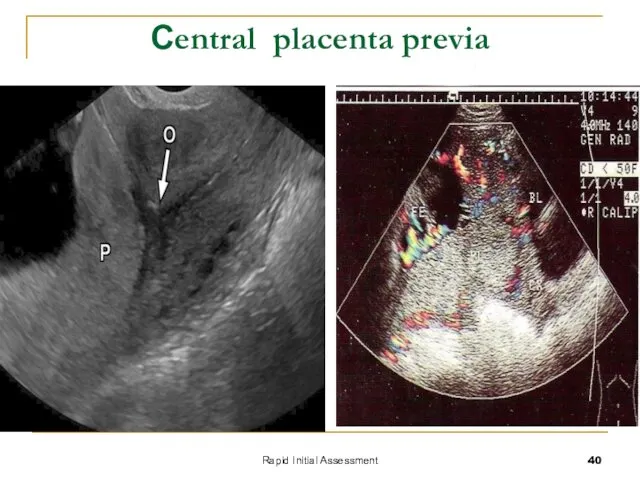
- 40. Rapid Initial Assessment Сentral placenta previa
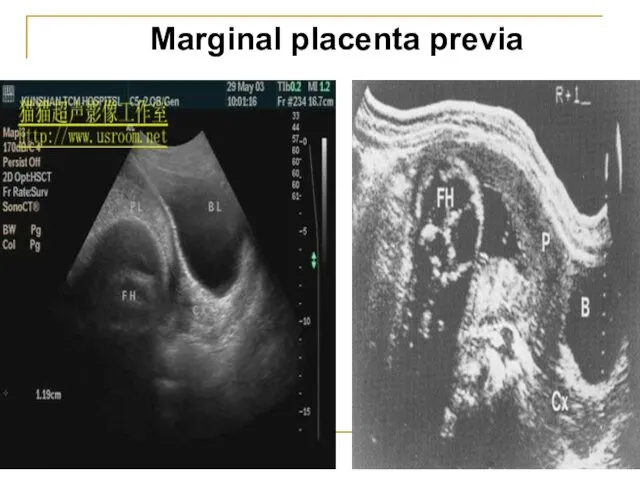
- 41. Мarginal placenta previa
- 42. Предлежание плаценты: мероприятия Определить степень тяжести общего состояния больной: Ps, дыхание, А/Д, шоковый индекс Альговера (Ps/CAD)
- 43. Предлежание плаценты: мероприятия Срочная транспортировка в ближайший род.дом: Ингаляция кислорода! Установить систему для в/в вливаний в
- 44. При поступлении в стационар беременной с подозрением на предлежание плаценты и кровотечением необходимо одновременно: позвать на
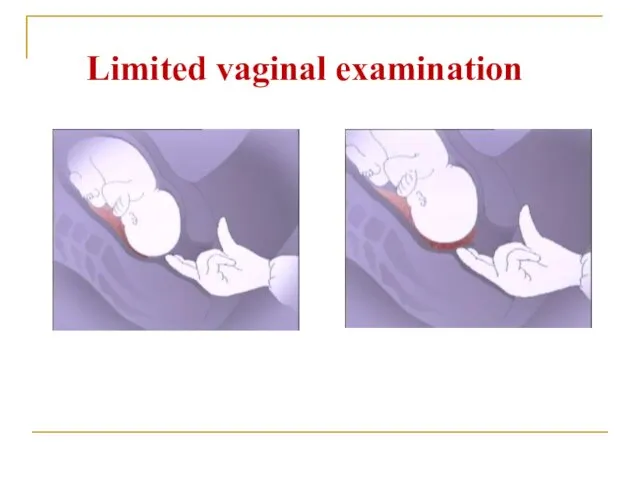
- 45. Limited vaginal examination
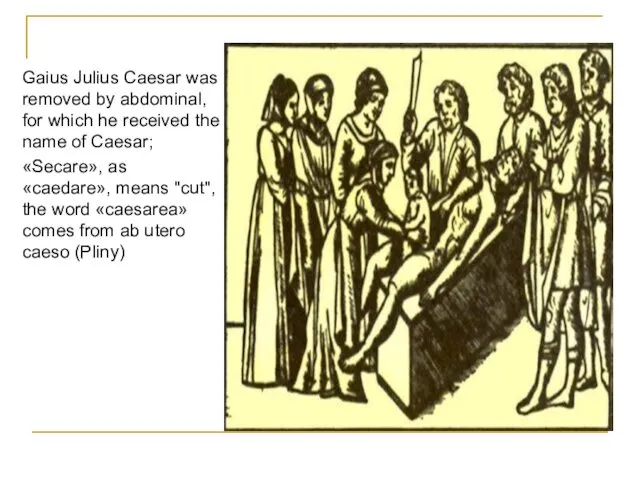
- 46. Origin of name Gaius Julius Caesar was removed by abdominal, for which he received the name
- 48. Risk Factors for Uterine Rupture Prior uterine scar High parity Hyperstimulation Obstructed labor Intrauterine manipulation Midforceps
- 49. OB Hemorrhage OB hemorrhage accounts for 50% of all postpartum maternal fatalities The single most important
- 50. Кровотечение в 3 периоде родов Плотное прикрепление или приращение плаценты Ущемление последа у внутреннего зева ш/м
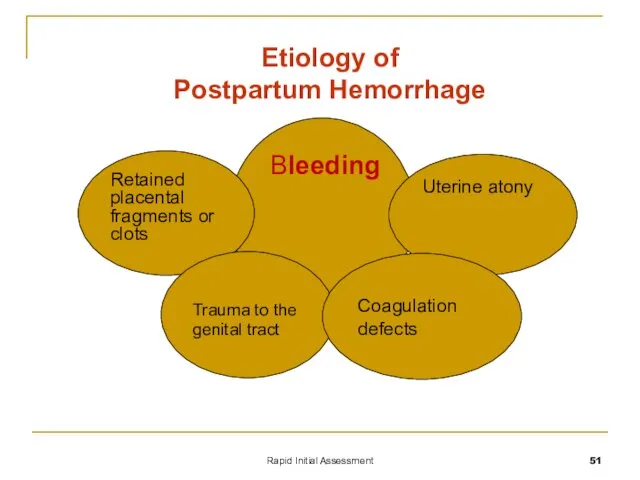
- 51. Rapid Initial Assessment Bleeding Retained placental fragments or clots Uterine atony Etiology of Postpartum Hemorrhage Trauma
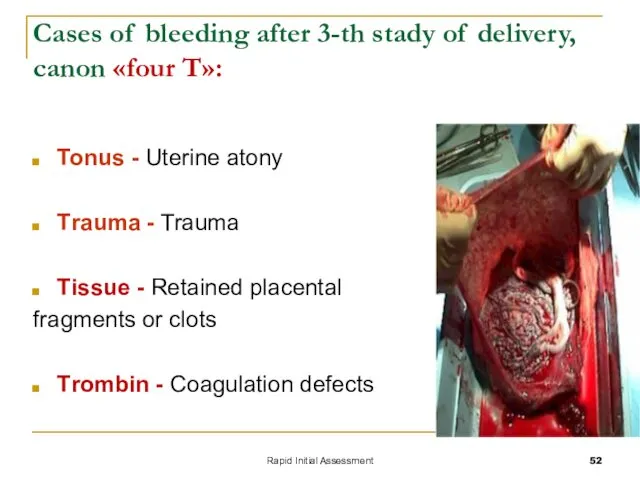
- 52. Rapid Initial Assessment Cases of bleeding after 3-th stady of delivery, canon «four Т»: Тоnus -
- 53. После рождения последа необходимо помнить ПРАВИЛО «ЧЕТЫРЕ Т», т.е. ЧЕТЫРЕ ПРИЧИНЫ КРОВОТЕЧЕНИЯ: Тонус, т.е. снижение тонуса
- 54. Rapid Initial Assessment
- 55. Кровотечение в 3 периоде родов: мероприятия Срочная транспортировка в ближайший род.дом: Ингаляция кислорода! Установить систему для
- 56. Гипо- и атония матки Часторожавшие Крупный плод Переношенная беременность Затяжные и быстрые роды ПОНРП Гипертензивные нарушения
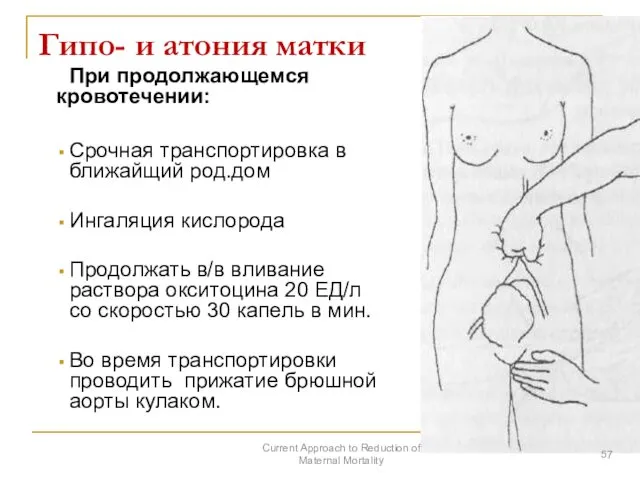
- 57. Гипо- и атония матки При продолжающемся кровотечении: Срочная транспортировка в ближайщий род.дом Ингаляция кислорода Продолжать в/в
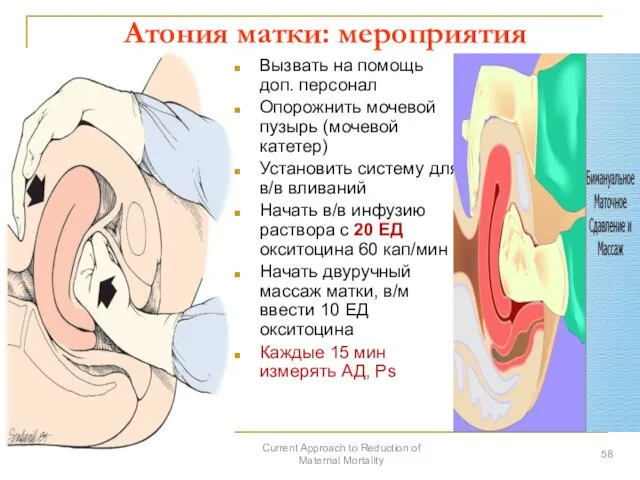
- 58. Атония матки: мероприятия Вызвать на помощь доп. персонал Опорожнить мочевой пузырь (мочевой катетер) Установить систему для
- 59. Разрыв матки (частота 1:5000 родов) Классификация: 1. По патогенетическим признакам: Самопроизвольный (механический, гистопатический, комбинированный) Насильственный 2.
- 60. Разрыв матки вагинальное кровотечение или признаки внутрибрюшного кровотечения сильная боль в животе внезапное уменьшение прежней боли
- 61. Разрыв матки: мероприятия Срочная транспортировка в ближайший род.дом: Ингаляция кислорода. Установить систему для в/в вливаний в
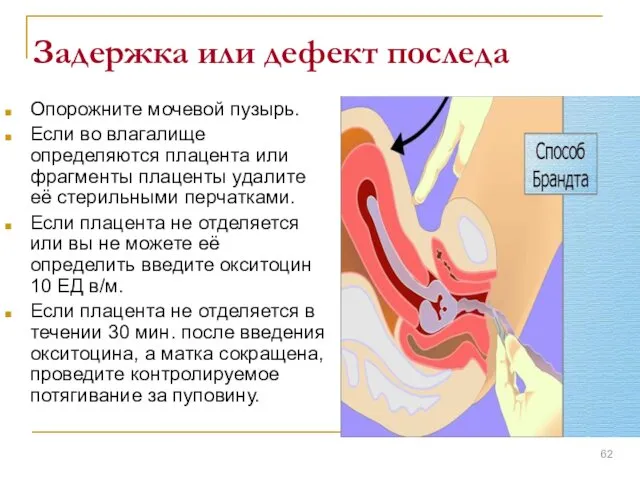
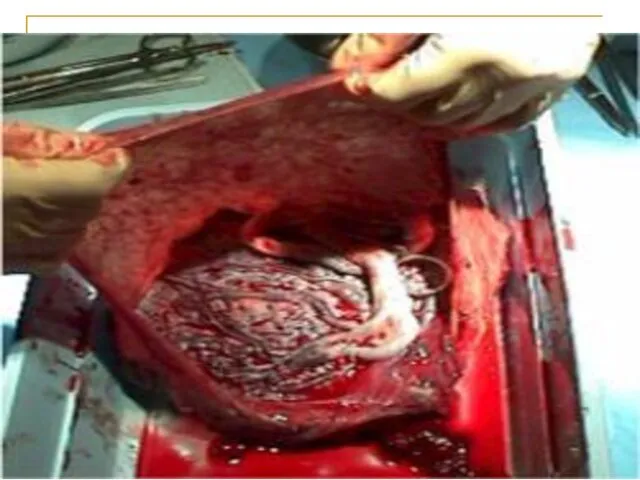
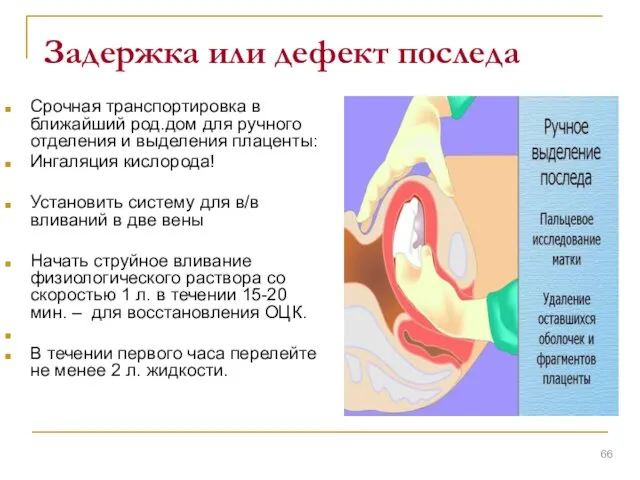
- 62. Задержка или дефект последа Опорожните мочевой пузырь. Если во влагалище определяются плацента или фрагменты плаценты удалите
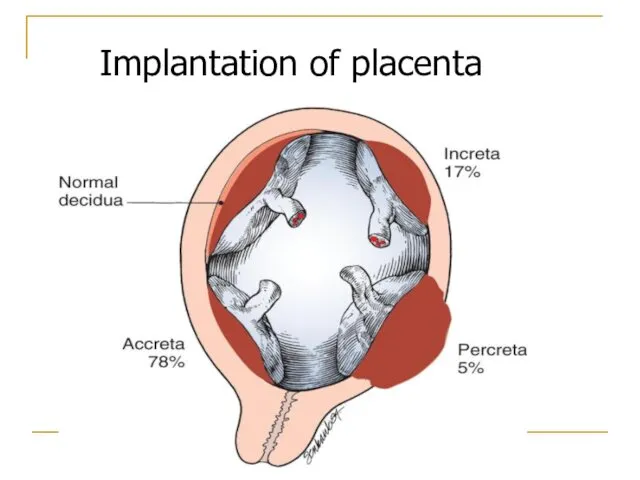
- 63. Implantation of placenta
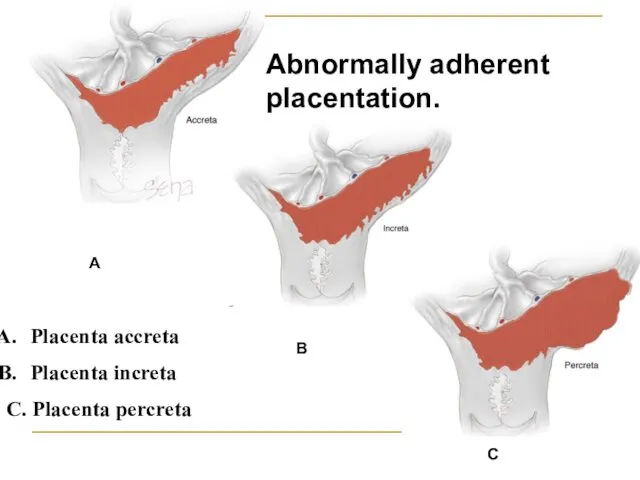
- 64. Placenta accreta Placenta increta C. Placenta percreta A B C Abnormally adherent placentation.
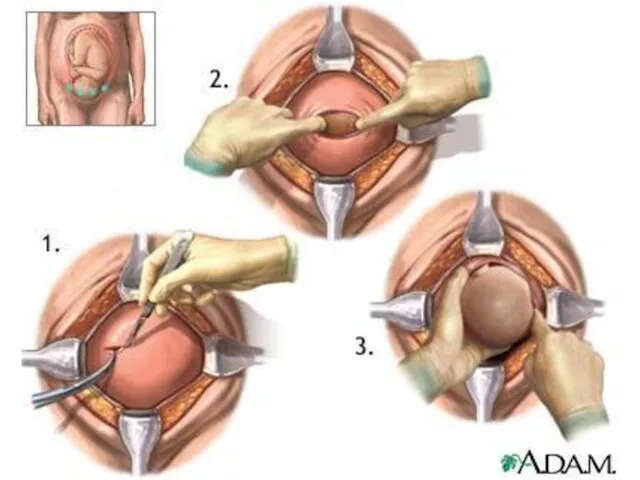
- 66. Задержка или дефект последа Срочная транспортировка в ближайший род.дом для ручного отделения и выделения плаценты: Ингаляция
- 67. Методы оценки кровопотери T.Asatiani FRCOG
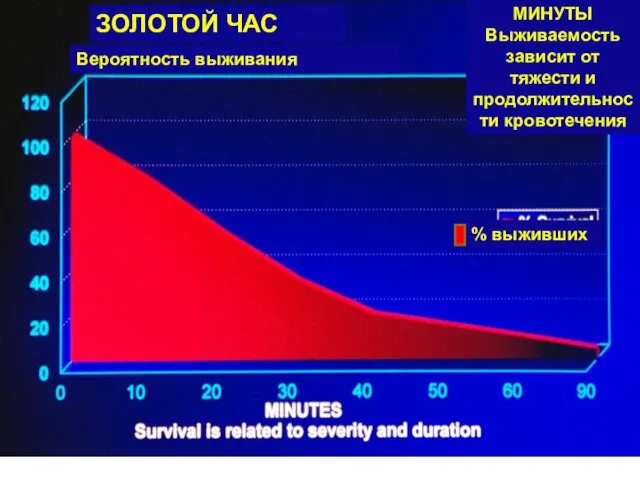
- 68. ЗОЛОТОЙ ЧАС Вероятность выживания МИНУТЫ Выживаемость зависит от тяжести и продолжительности кровотечения % выживших
- 69. ДВС-синдром При геморрагическом шоке При бактериально-токсическом шоке При травматическом шоке. 4 основные стадии: 1 – гиперкоагуляция
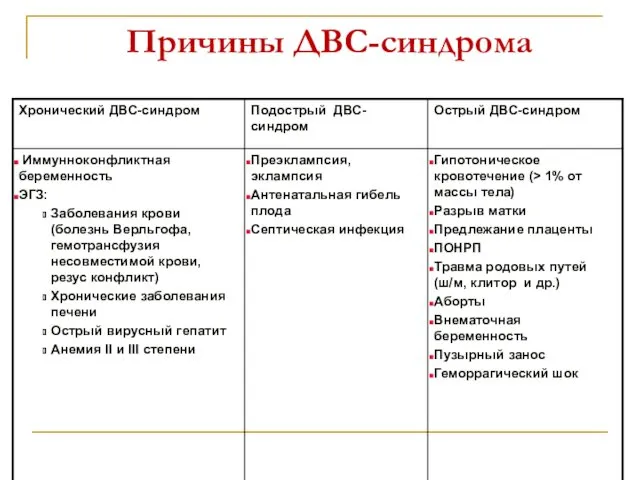
- 70. Причины ДВС-синдрома
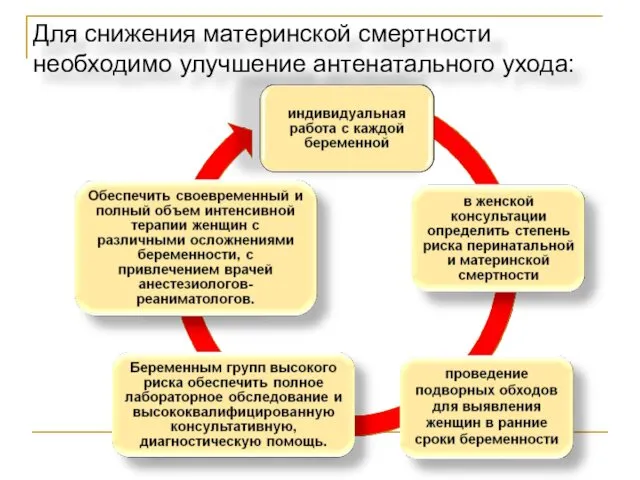
- 71. Для снижения материнской смертности необходимо улучшение антенатального ухода:
- 73. Скачать презентацию



































 Инструментальные и функциональные методы исследования сердца
Инструментальные и функциональные методы исследования сердца Новокузнецкая городская клиническая больница №2
Новокузнецкая городская клиническая больница №2 Питание в футболе
Питание в футболе Реабилитация больных после хирургического лечения, химио- и лучевой терапии опухолей женской половой системы
Реабилитация больных после хирургического лечения, химио- и лучевой терапии опухолей женской половой системы Сбалансированное питание. Жиры. Главные функции жиров
Сбалансированное питание. Жиры. Главные функции жиров Бронхіти, ХОЗЛ. Бронхіальна астма
Бронхіти, ХОЗЛ. Бронхіальна астма Акне. Иммунная система кожи
Акне. Иммунная система кожи Организация рационального питания кормящих матерей
Организация рационального питания кормящих матерей Периоды родов. Изменения в матке во время родов
Периоды родов. Изменения в матке во время родов Cardiac rhythm disorders in children
Cardiac rhythm disorders in children Костно-пластическая ампутация бедра по Гритти-Шимановскому-Альбрехту
Костно-пластическая ампутация бедра по Гритти-Шимановскому-Альбрехту Мочекаменная болезнь (уролитиаз) у морских свинок
Мочекаменная болезнь (уролитиаз) у морских свинок Лучевая болезнь
Лучевая болезнь Неврозы и психосоматические расстройства
Неврозы и психосоматические расстройства Общая патология. Патофизиология плюс патологическая анатомия
Общая патология. Патофизиология плюс патологическая анатомия Medical Education in Japan
Medical Education in Japan Применение антибиотиков в пищевой и консервной промышленности. Методы определения антибиотиков в продуктах
Применение антибиотиков в пищевой и консервной промышленности. Методы определения антибиотиков в продуктах Микроорганизмдердің экологиясы. Адам ағзасының қалыпты микрофлорасы. Санитарлы микробиология негіздері
Микроорганизмдердің экологиясы. Адам ағзасының қалыпты микрофлорасы. Санитарлы микробиология негіздері Экстрапирамидная система
Экстрапирамидная система Жүйелі қызыл жегі
Жүйелі қызыл жегі Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми
Невідкладна допомога на догоспітальному етапі та в стаціонарі. Судомний, гіпертермічний, токсичний та коматозний синдроми Дәрігер кәсіби имиджі және кәсіби бейімділігі
Дәрігер кәсіби имиджі және кәсіби бейімділігі О коронавирусе детям
О коронавирусе детям Репродуктивне здоров’я молоді
Репродуктивне здоров’я молоді Остеопороз кезіндегі тамақтану
Остеопороз кезіндегі тамақтану Атеросклероз. Симптомы и виды. Классификация препаратов. Современные методы лечения
Атеросклероз. Симптомы и виды. Классификация препаратов. Современные методы лечения Базовая сердечно-легочная реанимация Basis Life Support (BLS)
Базовая сердечно-легочная реанимация Basis Life Support (BLS) Функциональные методы исследования в ортодонтии
Функциональные методы исследования в ортодонтии