Содержание
- 2. Аритмия сердца-нарушение частоты,регулярности или места возникновения возбуждения, а также нарушения проведения импульсов, в том числе изменение
- 3. Органические: а) заболевания самого сердца (ИБС, миокардиты, кардиомиопатия, миокардиодистрофия, кардиосклероз); б) тяжелые нарушения гемодинамики (шок любой
- 4. Основы злектрофизиологии сердца Фазф 0- быстрая депояризация фазф 2-ранняя быстрая репояризация фазф 3-плато или медленная репояризация
- 5. 1.АНОМАЛЬНЫЙ АВТОМАТИЗМ при котором генерация импульсов происходит вне синусового узла, в клетках проводящей системы или в
- 6. Триггерная активность- связана с движением положительних ионов внутрь клетки. Бывает ранные постдепояризацииоздние(в конце3-й фазы) поздние постдепояризацииоздние
- 7. направленную на замедление ритма стимуляции, и полностью подавляют быстрый ритм. Ославление выход тока к+ по отношение
- 8. ППД- Перегрузка кальция желудочковый экстрасистолий, тахикардия Причина ППД- 1-Гликозидной интоксикации 2-сердечая недостаточность
- 9. Механизм re-entry — это циркуляция проведения с многократным повторным возбуждением ткани в отсутствие диастолического интервала Re-entry
- 10. 1. Две потенциально проводящих путей; 2.однонаправленный блок, возникающий в одном из путей; 3.волна возбуждения, распространяющаяся вокруг
- 11. На схеме, расположенной слева (I), показано, как импульс свободно проходит по обеим браншам (А и Б.)
- 13. сердечная мышца подвергается многократному возбуждению «по кругу», сокращение предсердия провоцирует всё новые и новые сокращение, и
- 15. 1.желудочковая экстрасистолия; 2.мерцание предсердий; 3.СВТ (суправентрикулярная пароксизмальная тахикардия); 4.тахикардия, связанная с дополнительными пучками или атриовентрикулярным узлом;
- 16. различают следующие типы аритмии: --1.предсердная; 2.желудочковая; 3.синусовая; 4.атриовентрикулярная По анатомическому признаку
- 17. Это форма наджелудочковой тахиаритмии, характеризующаяся ускоренным синусовым ритмом (т.е. Ритмом синусового узла) с частотой сердечных сокращений
- 18. экг
- 19. это замедление ритма сердца в виде уменьшения частоты сердечных сокращений (ЧСС) менее 60 ударов в одну
- 20. экг
- 21. Это периодическое изменение длительности синусового сердечного цикла,когда разница между максимальным и минимальным интервелом p-p составляет более
- 22. нарушение ритма, вызванное ослаблением или прекращением функции автоматизма синусно-предсердного узла. При СССУ нарушается образование и проведение
- 23. общие проявления — включают бледность кожи, зябкость рук и ног, мышечную слабость, перемежающуюся хромоту при ходьбе;
- 25. а) Синусовая брадикардия. б) Остановка синусового узла. Остановка синусового узла обусловлена неспособностью синусового узла активировать предсердия.
- 26. В.Синоатриальная блокада. наблюдается, если импульс синусового узла не может преодолеть соединение между узлом и окружающим миокардом
- 27. Они встречаются довольно часто. После них нередко следуют продолжительные паузы, поскольку автоматизм синусового узла подавляется экстрасистолой.
- 28. . У пациентов с синдромом слабости синусового узла (СССУ) могут наблюдаться эпизоды ФП или ТП, предсердная
- 30. преждевременное возбуждение и сокращение сердца или отдельных его частей в результате повышения активности очагов эктопического автоматизма.
- 31. Она возникает в результате возбужденного состояния миокарда либо его отделов, но мышечное сокращение происходит по времени
- 32. различают несколько видов данной аритмии,которые зависят от места, где формируются экстрасистолии: желудочковые; предсердно-желудочковые; предсердные; различные сочетания
- 51. Синдром ВПВ – это врожденное заболевание, характеризующееся преждевременным возбуждением желудочков сердечной мышцы. . Считается, что к
- 52. Синдром WPW (ВольффаПаркинсона-Уайта)
- 55. В зависимости от места расположения дополнительного мышечного узла выделяют следующие формы патологи тип А. Здесь пучок
- 57. манифестирующий вид – характеризуется постоянным присутствием на ЭКГ дельта-волны, сердечным ритмом синусового характера, частыми приступами учащения
- 58. скрытое течение без каких-либо проявлений – отмечается у 40 % всех больных; легкая форма – заболевание
- 59. Пароксизмальная наджелудочковая тахикардия (ПНТ) – один из видов аритмии, которая характеризуется внезапным приступообразным увеличением частоты сокращений
- 60. Hа ЭКГ наблюдаются следующие признаки: Правильный синусовый ритм с частотой более 150 ударов в минуту. Наличие
- 61. стойкая наджелудочковая тахикардия эпизод «пробежки» наджелудочковой тахикардии
- 63. Это асинхронное возбуждение и последущее сокращение отдельных участков предсердий, возникающее в результате неправильной, дезорганизованной електрической активности
- 66. бывает в виде двух основных форм. Пароксизмальная или временная форма – продолжительность фебрилляции предсердий до 7
- 67. характеризуется внезапностью возникновения, появляется одышка, учащенное сердцебиение с перебоями, неритмичность работы сердца, боли в груди. Больные
- 68. 2. Постоянная или хроническая формы. длительно существующее нарушение ритма, как правило выполнены неэффективные попытки медикаментозной или
- 69. тахиаритмия с правильным частым (до 200—400 в 1 мин.) ритмом предсердий. Трепетание предсердий проявляется пароксизмами сердцебиения
- 71. Наличие на ЭКГ частых — до 200 — 400 в мин. — регулярных, похожих друг на
- 72. Другой вид пароксизмальной наджелудочковой тахикардии –Основу этой тахиаритмии составляют множественные эктопические импульсы из предсердий,функционирующие с непредсказуемой
- 73. Особый вид аритмии, при которой нервные импульсы зарождаются на границе предсердий и желудочков, называется узловой тахикардией.
- 74. это заболевание, характеризующееся приступами учащенного сердцебиения по раздвоенному пути в атриовентрикулярном узле (участок сердца, замедляющий проведение
- 76. представляет собой устойчивую циркуляцию импульсов (re-entry) в АВ-узле и примыкающей к нему септальной области предсердного миокарда.
- 77. В зависимости от характера циркуляции импульсов в АВ-узле выделяют три вида АВУРТ типичный вариант – «медленный-быстрый»
- 78. B АВ-узле функционируют два пути проведения импульсов. 1- быстрый” или β-путь, характеризуется более высокой скоростью проведения
- 79. Вследствие невозможности проведения импульса по «быстрому» пути, АВ-проведение реализуется только по «медленному» пути. Этот момент отражается
- 80. Зубцы Р наслаиваются на комплексы QRS и потому не видны. Комплекс QRS узкий, частота сокращений желудочков
- 81. Желудочковая тахикардия это эктопический ускоренный ритм продолжительностью 3 и более комплексов, возникающий внутри желудочков дистальнее бифуркации
- 82. Диагноз устанавливается на основании ЭКГ, зарегистрированной в момент пароксизма. Критерии желудочковой тахикардии — наличие на ЭКГ
- 83. Полиморфная желудочковая тахикардия (ЖТ) характеризуется повторяющимися прогрессивно изменяющимися по направлению и амплитуде желудочковыми комплексами, создающими впечатление,
- 86. Torsades de pointes: нестойкая желудочковая тахикардия. Эпизод ЖТ типа «пируэт»; обратите внимание на смену амплитуды и
- 87. ФЖ- асинхронное возбуждение отдельных мышечных волокон или небольших групп волокон с остановкой сердца и прекращением кровообращения.
- 89. На ЭКГ при трепетании желудочков отмечаются быстро следующие друг за другом уширенные и деформированные комплексы QRS
- 90. а Трепетание желудочков. Скорость движения ленты 50 мм/с. b Трепетание желудочков. Скорость движения ленты 25 мм/с.
- 91. При мерцании желудочков на ЭКГ можно увидеть только резко деформированные, нерегулярные комплексы. При этом комплексы QRS
- 93. АРИТМИЯ (Общие принципы обследования больных)
- 94. Жалобы Указываются жалобы пациента на момент осмотра. Основными жалобами при нарушении ритма сердца являются: – учащенное
- 95. Анамнез. В анамнезе должно быть отражено: – когда возникло нарушение ритма сердца, – провоцирующие факторы, –
- 96. – время суток, когда чаще возникают нарушения ритма сердца, – опыт применения антиаритмической терапии, ее эффективность,
- 97. Тредмил-тест— это диагностические пробы, проводимые с физической нагрузкой (велоэргометр, тредмил - «бегущая дорожка») под контролем ЭКГ,
- 98. Лабораторные исследования - 1. Общий анализ крови - позволяет выявить наличие инфекционно-воспалительных изменений и проводить дальнейшее
- 99. 2. Биохимические анализы крови выявляет гиперлипидемию: повышение холестерина и др. липидов, повышение креатинина, печеночных ферментов (КФК,
- 100. 3. Анализ крови на MHO (международное нормализованное отношение) — это показатель свертываемости крови, определяется для назначения
- 101. Электрокардиография (ЭКГ) является самым доступным методом, позволяющим получать ценную информацию о ритме сердца, перенесенных заболеваниях, наличии
- 102. Регистрация ЭКГ в 12 общепринятых отведениях в момент нарушения ритма сердца дает представление о различных формах
- 103. -Для контроля частоты желудочковых сокращений при фибрилляции предсердий. -Для определения возможных причин, вызывающих приступы аритмии, в
- 104. Пищеводное отведение ЭКГ Для более четкого выделения предсердного зубца Р проводить регистрацию чреспищеводной ЭКГ. С этой
- 105. Мониторирование ЭКГ в условиях свободного передвижения пациентов проводят для того чтобы опрделить характер аритмии ,ее частоту,
- 106. На грудную клетку накладывают несколько электродов и соединяют их проводами с записывающим устройством. Пациент выполняет обычную
- 107. Медикаментозное: классификация препаратов : Применяют антиаритмические средства,кототорыеоказывают определенное воздействие на электрофизиологические свойства клеток миокарда, осуществляемое различными
- 108. 1-класс – средства, действующие на натриевые каналы. т. е. тормозящие скорость начальной деполяризации клеток с быстрым
- 109. 5-Препараты, не вошедшие в классификацию, но обладающие антиаритмическими свойствами. Холинолитики: атропин, препараты красавки – используют для
- 110. 3.Лечение антиаритмическими препаратами может сопровождаться бронхоспазмом, диспепсическими явлениями, дисфункцией печени. 4.Со стороны ЦНС неблагоприятные последствия приема
- 111. При следующих видах аритмий антиаритмические препараты не назначают: экстрасистолия без признаков органического поражения сердца (за исключением
- 112. Спектр действия антиаритмических препаратов
- 114. 1 -Дефибрилляция / кардиоверсия :лечение путем нанесения кратковременного электрического разряда на область сердца. Это вызывает одномоментную
- 115. Противопоказания: 1. Тромбы в предсердиях в отсутствие показаний к экстренной кардиоверсии; 2. Синусовая тахикардия; 3. Тахикардии,
- 116. 2-Радиочастотная аблация :интервенционное разрушение различных проводящих структур сердца. это рентгенохирургическая операция С помощью которой ликвидируется небольшой
- 117. 3-Электрокардиостимуляция : -Временная и постоянная; -одно- (желудочковая или предсердная) и двухкамерная; -частотно-адаптивная и нет; одно- и
- 119. Скачать презентацию
 Противоаллергические и антигистаминные препараты
Противоаллергические и антигистаминные препараты Первая помощь при неотложных состояниях
Первая помощь при неотложных состояниях Виды повязок
Виды повязок Коматозные состояния
Коматозные состояния Менингит. Менингит дегеніміз не?
Менингит. Менингит дегеніміз не?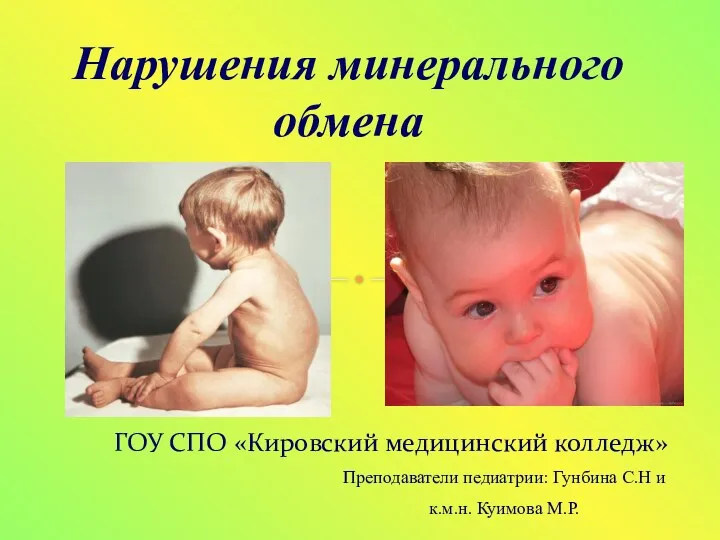 Нарушения минерального обмена. Рахит. Факторы, классификация
Нарушения минерального обмена. Рахит. Факторы, классификация Клинический случай острого респираторного заболевания у ребенка с некетотической гиперглицинемией
Клинический случай острого респираторного заболевания у ребенка с некетотической гиперглицинемией Протезирование искусственными керамическими коронками
Протезирование искусственными керамическими коронками Диагностика и лечение инвазивного кандидоза у детей
Диагностика и лечение инвазивного кандидоза у детей Медико-санитарное обеспечение при ликвидации последствий радиационных аварий
Медико-санитарное обеспечение при ликвидации последствий радиационных аварий Особенности использования физико-химических методов для оценки качества лекарственных форм
Особенности использования физико-химических методов для оценки качества лекарственных форм Основы в психиатрии. Определение
Основы в психиатрии. Определение Рак почки
Рак почки Множественные аллели. Иммуногенетика (АВО, Rh, HLA). Формы взаимодействия генов. (Лекция 5)
Множественные аллели. Иммуногенетика (АВО, Rh, HLA). Формы взаимодействия генов. (Лекция 5) Асептика и антисептика. История вопроса. Виды антисептики
Асептика и антисептика. История вопроса. Виды антисептики Медицинская паразитология
Медицинская паразитология Дене биомеханикасы. Науқасты тасымалдауда кәсіптік қорғаныс
Дене биомеханикасы. Науқасты тасымалдауда кәсіптік қорғаныс Интерпретация общего анализа крови. (Лекция 1)
Интерпретация общего анализа крови. (Лекция 1) Созылмалы жүрек жеткіліксіздігі
Созылмалы жүрек жеткіліксіздігі Родовые травмы
Родовые травмы Туберкулез. Эпидемическая обстановка, этиология, патогенез
Туберкулез. Эпидемическая обстановка, этиология, патогенез ҚР санитариялық-эпидемиологиялық қызметінің функциясы
ҚР санитариялық-эпидемиологиялық қызметінің функциясы Современная концепция сестринского ухода
Современная концепция сестринского ухода Частная анатомия зубов
Частная анатомия зубов Прионные болезни
Прионные болезни Скелет верхней и нижней конечности
Скелет верхней и нижней конечности Обследование пациентов с заболеваниями органов дыхания
Обследование пациентов с заболеваниями органов дыхания Диспноэ, апноэ, гаспинг, асфиксия, периодическое дыхание
Диспноэ, апноэ, гаспинг, асфиксия, периодическое дыхание