Содержание
- 2. Если боль переходит в стадию болевого синдрома, развивается угрожающее жизни состояние. Болевой синдром представляет собой общую
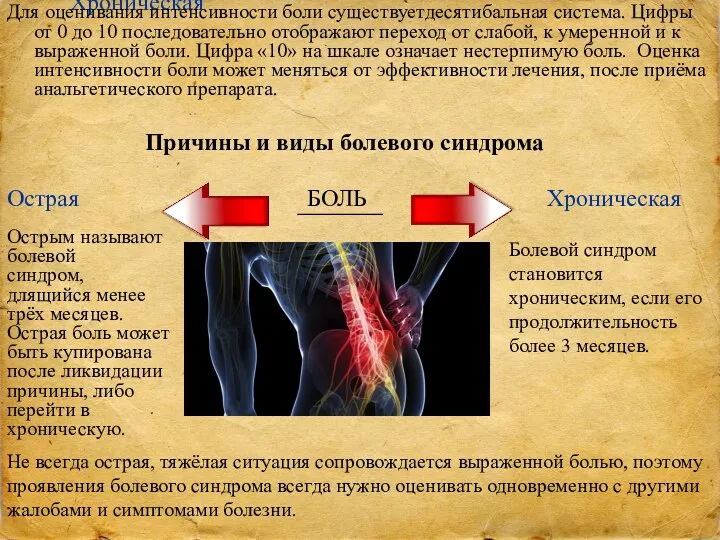
- 3. Для оценивания интенсивности боли существуетдесятибальная система. Цифры от 0 до 10 последовательно отображают переход от слабой,
- 4. Хронический болевой синдром часто имеет место при онкологических заболеваниях (не исключена и острая боль), хронических ревматических
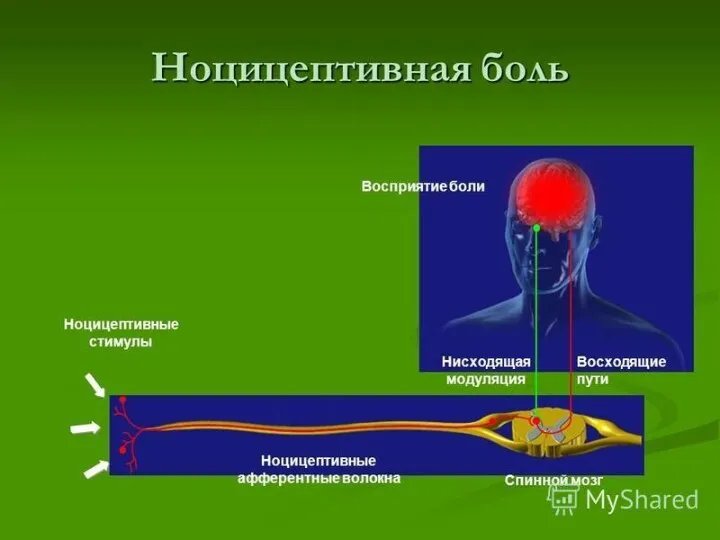
- 6. Образование большого кол-ва болевых медиаторов(брадикинин, простагландины, гистамин, ацетилхолин). Ноцицептивная боль – болевой синдром при воздействии болевых
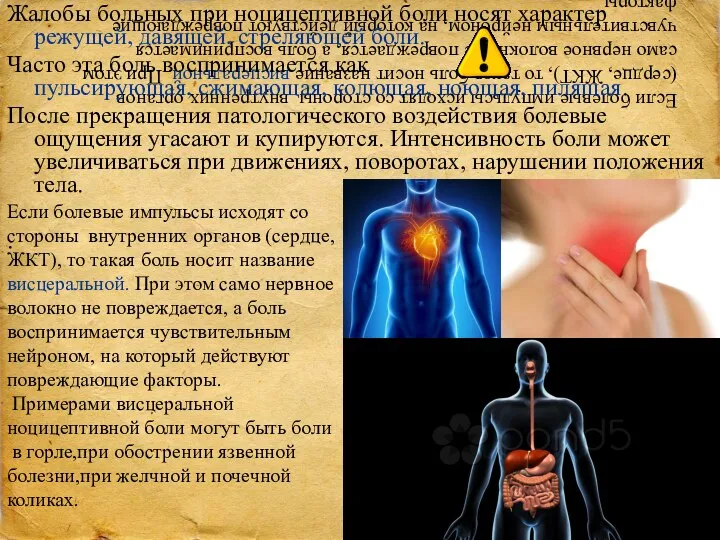
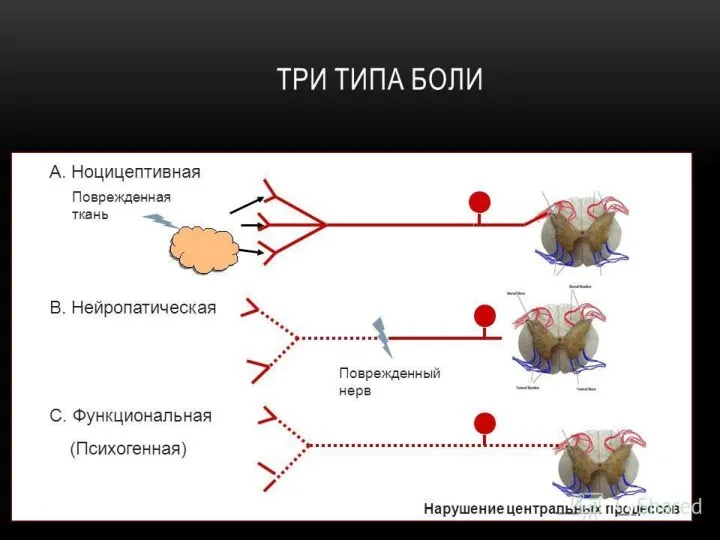
- 8. Если болевые импульсы исходят со стороны внутренних органов (сердце, ЖКТ), то такая боль носит название висцеральной.
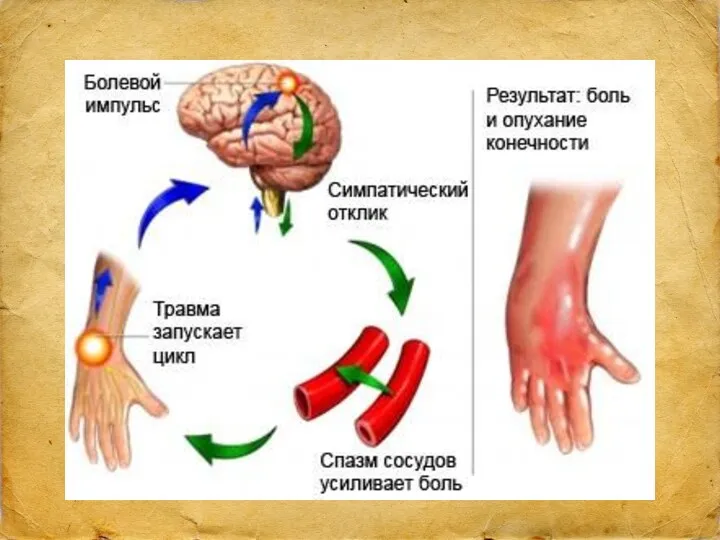
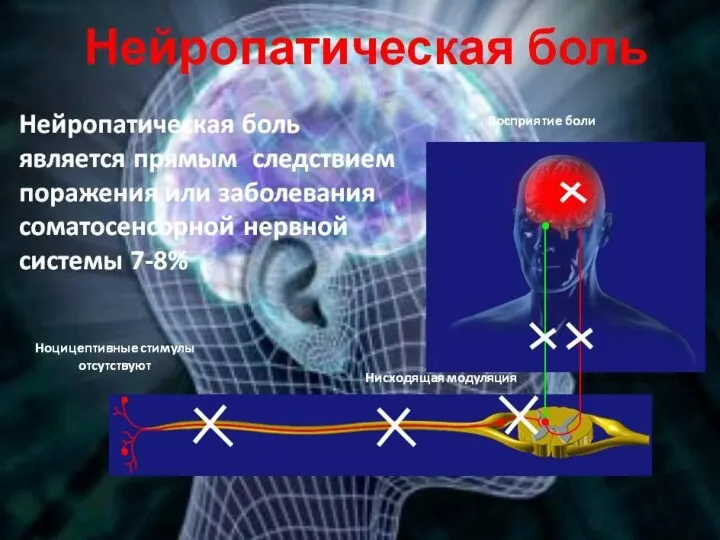
- 10. Нейропатическая боль Вызвана повреждающим действием различных факторов непосредственно на функциональные единицы периферической и центральной НС (спинной
- 11. У некоторых больных нейропатическая боль носит сверлящий, стреляющий, пекущий характер, может беспокоить днем и в ночное
- 14. Другой разновидностью боли является дисфункциональная боль (психогенная) – болевые симптомы, связанные с нарушением восприимчивости к боли
- 15. В тяжелых случаях для прекращения болевого синдрома в спинной мозг вводятся опиаты или анестетики, проводится хирургическое
- 16. Болевой шок Болевой шок обусловлен сильным болевым раздражителем, который может нанести вред всему организму. Во время
- 17. Что происходит в организме ? Во время шокового состояния в организме возникает перенапряжение и истощение ЦНС.
- 18. Существует другая классификация болевого синдрома =)
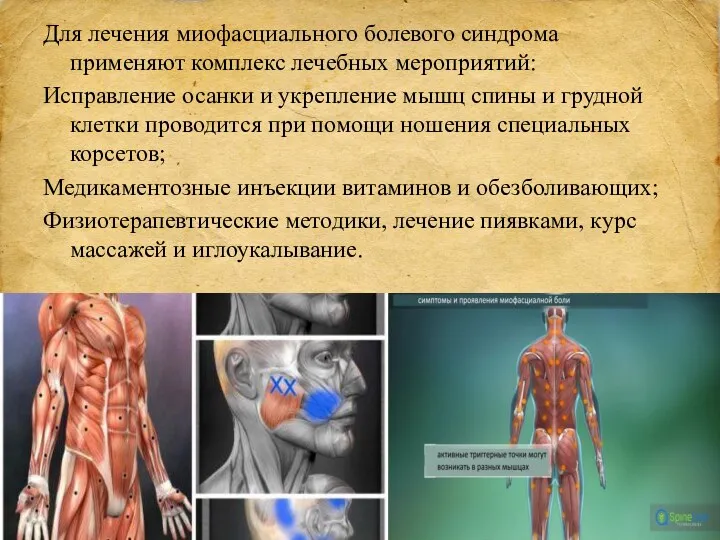
- 19. Миофасциальный болевой синдром МФБС – напряжение мышц, из-за которого возникает неожиданная острая боль. Не имеет ярко
- 20. Для лечения миофасциального болевого синдрома применяют комплекс лечебных мероприятий: Исправление осанки и укрепление мышц спины и
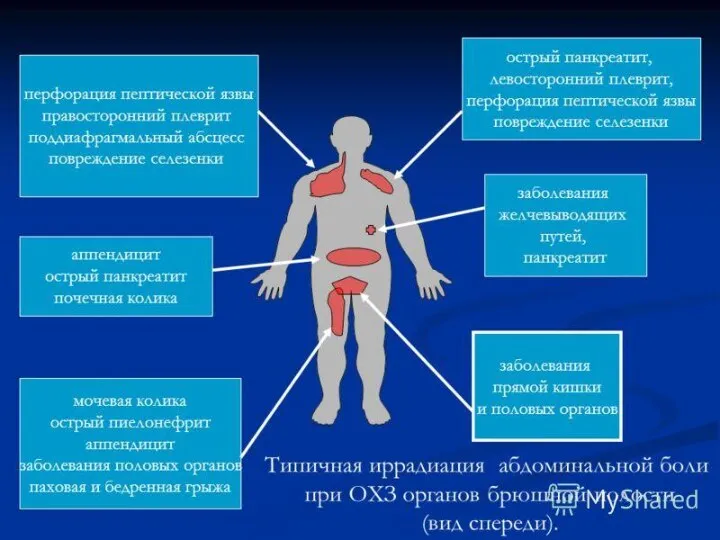
- 21. Абдоминальный болевой синдром АБС– самое частое выражение проблем с ЖКТ, сопровождающееся разной интенсивностью болевых ощущений. Этиология
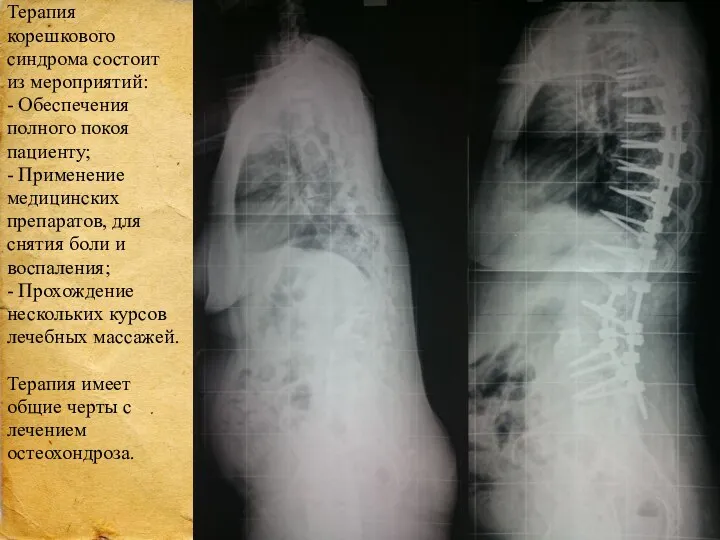
- 23. Вертброгенный болевой синдром (корешковый) При ВБС отмечаются болезненные ощущения в позвоночном столбе и спине. Появляется на
- 24. Терапия корешкового синдрома состоит из мероприятий: - Обеспечения полного покоя пациенту; - Применение медицинских препаратов, для
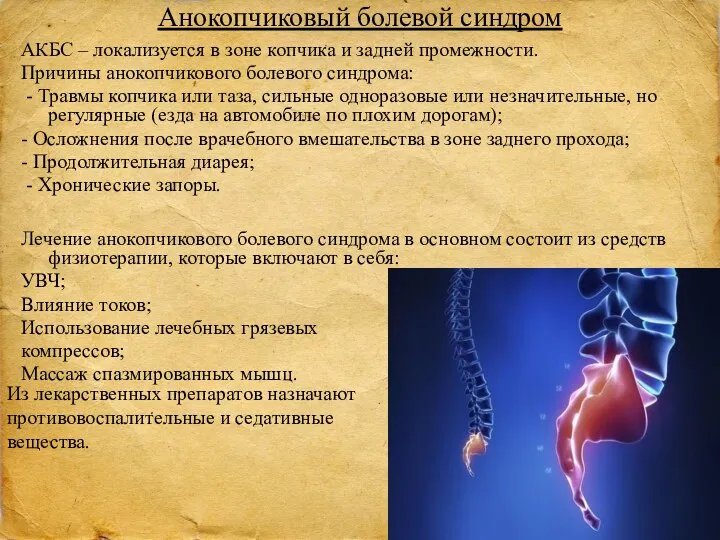
- 26. Анокопчиковый болевой синдром АКБС – локализуется в зоне копчика и задней промежности. Причины анокопчикового болевого синдрома:
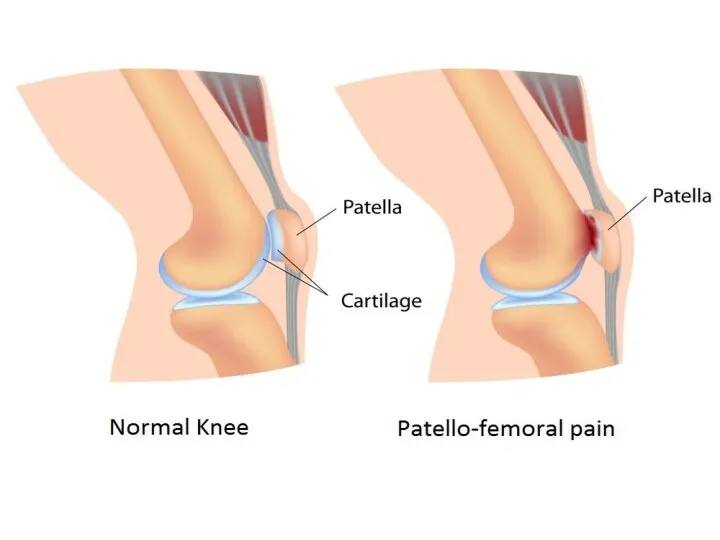
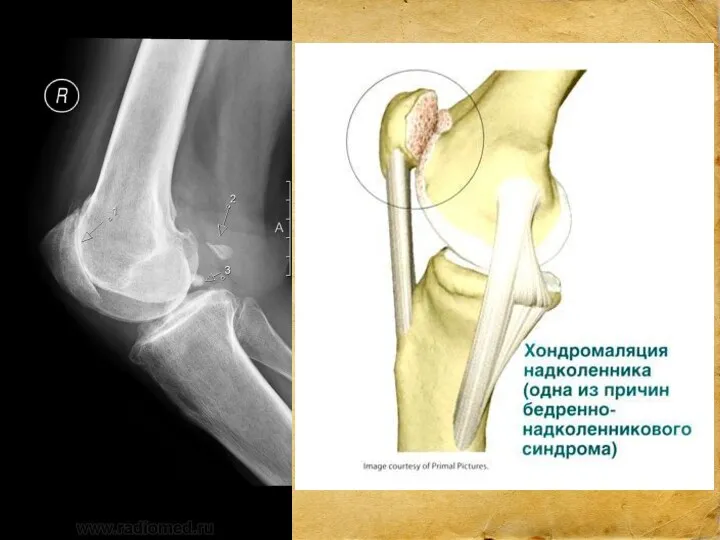
- 27. Пателлофеморальный болевой синдром ПФБС характеризуется болезненными ощущениями в коленном суставе. Вовремя не начатое лечение, может привести
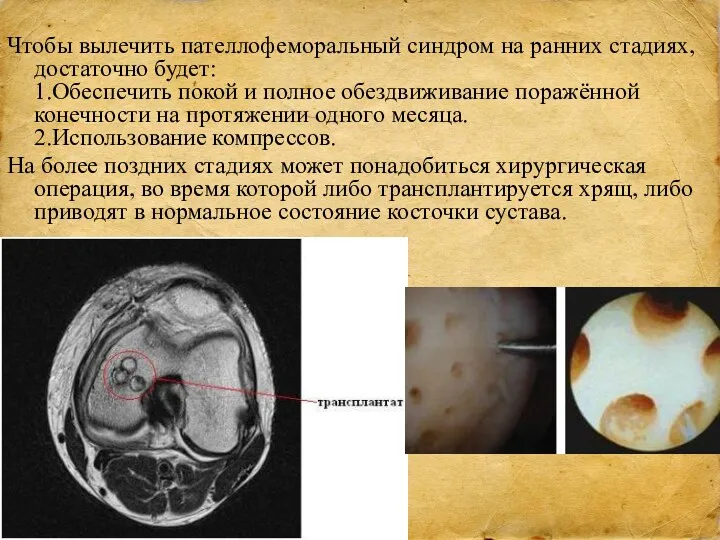
- 30. Чтобы вылечить пателлофеморальный синдром на ранних стадиях, достаточно будет: 1.Обеспечить покой и полное обездвиживание поражённой конечности
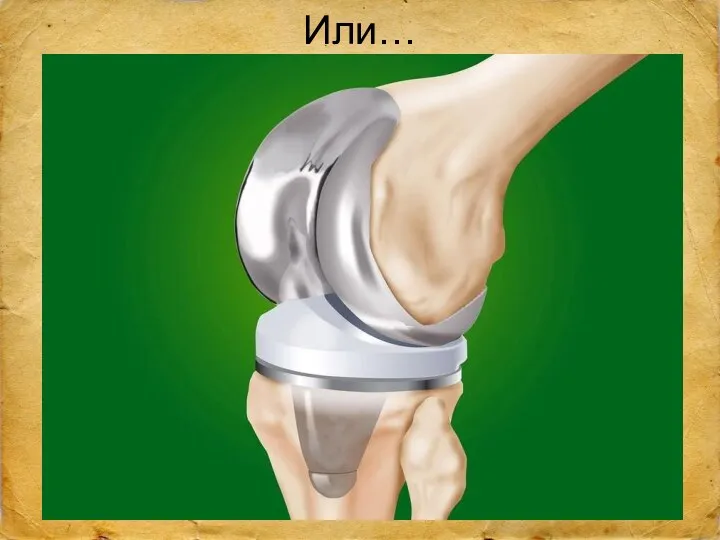
- 31. Или…
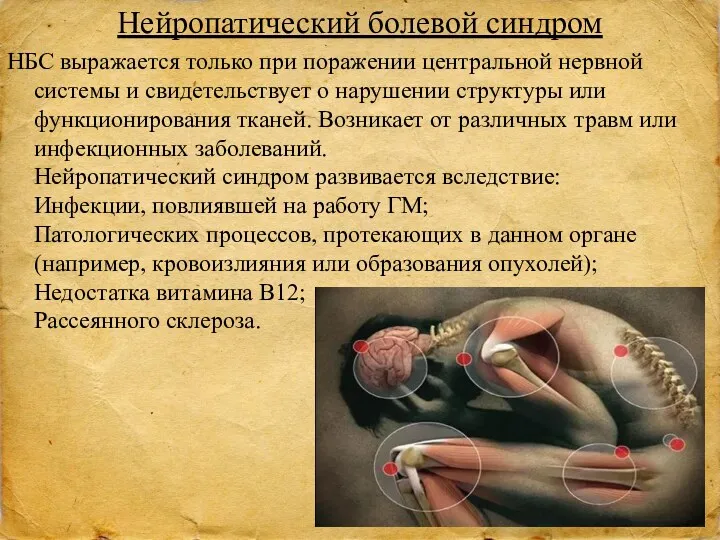
- 32. Нейропатический болевой синдром НБС выражается только при поражении центральной нервной системы и свидетельствует о нарушении структуры
- 33. Чем раньше начнётся лечение нейропатического синдрома, тем лучше будет прогноз. Терапия состоит из введения лекарственных препаратов,
- 36. Скачать презентацию
















 Сестринский процесс при заболеваниях системы крови и кроветворных органов у детей
Сестринский процесс при заболеваниях системы крови и кроветворных органов у детей Стромалық-қантамырлық диспротеиноздар: мукоидті ісіну, фибриноидті ісіну, гиалиноз. Амилаидоз
Стромалық-қантамырлық диспротеиноздар: мукоидті ісіну, фибриноидті ісіну, гиалиноз. Амилаидоз № 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі
№ 2 Симптомдық артериальды гипертензия. № 3 вариант: Иценко-Кушинг синдромы кезіндегі Aspecte contemporane în diagnosticul şi tratamentul bronhopneumopatiei cronice obstructive
Aspecte contemporane în diagnosticul şi tratamentul bronhopneumopatiei cronice obstructive Ішкі сәулеленуден медициналық қорғану
Ішкі сәулеленуден медициналық қорғану Лучевые методы диагностики заболеваний органов дыхания
Лучевые методы диагностики заболеваний органов дыхания Методика адаптивного физического воспитания для обучающихся с задержкой психического развития
Методика адаптивного физического воспитания для обучающихся с задержкой психического развития Патогенные и условно патогенные микроорганизмы
Патогенные и условно патогенные микроорганизмы Острая печеночная недостаточность
Острая печеночная недостаточность Функциональные показатели деятельности сердца. Регуляция сердца
Функциональные показатели деятельности сердца. Регуляция сердца Илья Ильич Мечников
Илья Ильич Мечников Заболевания глотки, гортани и трахеи
Заболевания глотки, гортани и трахеи ҚР бала тұрғындарына амбулаторлық көмек көрсетуді ұйымдастыру. Ана және нәресте қлімін
ҚР бала тұрғындарына амбулаторлық көмек көрсетуді ұйымдастыру. Ана және нәресте қлімін Анемиясы бар балаларды
Анемиясы бар балаларды Этиловый спирт и его влияние на организм человека
Этиловый спирт и его влияние на организм человека Рахит. Классификация рахита
Рахит. Классификация рахита Планирование лечения
Планирование лечения Несеп жолдарының туа біткен аномалиялары
Несеп жолдарының туа біткен аномалиялары Неатложный помощь при судорожном и гипертермическом синдроме у детей
Неатложный помощь при судорожном и гипертермическом синдроме у детей Мероприятия по профилактике агрессивных действий у пациентов, страдающих психическими расстройствами
Мероприятия по профилактике агрессивных действий у пациентов, страдающих психическими расстройствами Электромагниттік терапия
Электромагниттік терапия Ферментные лекарственные средства
Ферментные лекарственные средства Диабетическая полинейропатия
Диабетическая полинейропатия Кровоснабжение головного мозга
Кровоснабжение головного мозга Токсикоз беременных (гестоз)
Токсикоз беременных (гестоз) Диагностика клинических синдромов в пульмонологии
Диагностика клинических синдромов в пульмонологии Симптомы, признаки и профилактика СПИДА
Симптомы, признаки и профилактика СПИДА Организация работы специализированных и линйных бригад скорой медицинской помощи
Организация работы специализированных и линйных бригад скорой медицинской помощи